Актуальность темы при раке желудка


рак желудка

Актуальность проблемы. Эпидемиология. Рак желудка является одним из наиболее распространённых онкологических заболеваний в мире. -Стёртая клиническая картина -Часто позднее обращение пациентов к врачу-онкологу • 9, 9% от всех онкопатологий, 755000 случаев заболевания регистрируется ежегодно (Parkin, D. M. , Pisani, P. and Ferlay, J. (1993)) • максимальный уровень заболеваемости раком желудка отмечен у мужчин Японии(114, 7), а минимальный – у белых женщин США (3, 1) (МАИР, «Рак на 5 континентах» ) • В России ежегодно заболевают более 48000 человек (В. И. Чиссов, В. В. Старинский. (2000)) • Наибольшие показатели смертности – в Южной Корее (54, 6 у мужчин и 23, 7 у женщин), Коста Рика (49, 9 у мужчин и 23, 1 у женщин), России (38, 4 у мужчин) и Эквадоре (19, 1 у женщин) (Muir, C. S. and Harvey, J. C. (1997))

Жюль Пеан 9 апреля 1879 года произвёл первую в мире резекцию желудка. Операция выполнялась по поводу карциномы антрального отдела желудка. «Надо думать, что недалеко то время, когда тот или иной хирург, увлекаемый стремлением спасти своего больного и побуждаемый как самим пациентом, так и семьей его, пойдёт решительнее нас по этому пути, будучи в состоянии ставить более определённые показания к такой операции»

Теодор Бильрот Произвёл первую в мире успешную резекцию желудка по поводу рака 19 января 1881 года. «Я считаю, что мы сделали хороший шаг вперёд, чтобы лечить страдания несчастных, до сих пор считавшихся неизлечимыми, если же, как то бывает при карциномах, и должен случится рецидив, – то по меньшей мере на некоторое время облегчить, и Вы охотно простите мне, что я испытываю гордость за то, что именно работы моих учеников сделали возможным этот успех» .

Сергей Сергеевич Юдин Собрал более 17000 наблюдений в области хирургии желудка по материалам Института имени Склифософского с 1928 по 1953 год. Среди них описано 4840 случаев рака желудка. «При возросшем опыте становится возможным успешно и довольно радикально удалить обширные пакеты желез, расположенные вдоль ствола левой желудочной артерии, а также полностью скелетировать малую кривизну и правую полуокружность пищевода при высоком распространении подозрительной инфильтрации» .
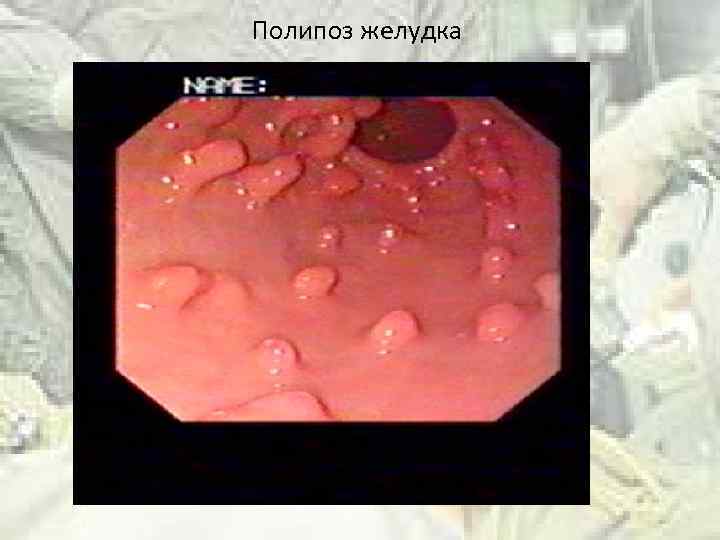
Полипоз желудка
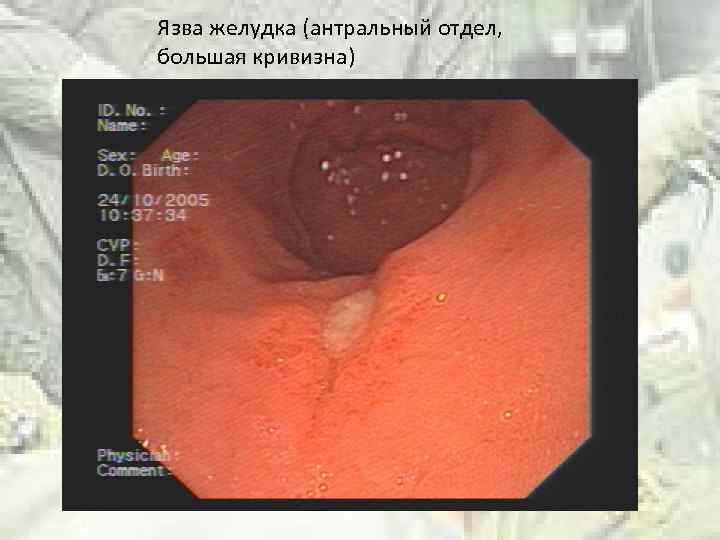
Язва желудка (антральный отдел, большая кривизна)
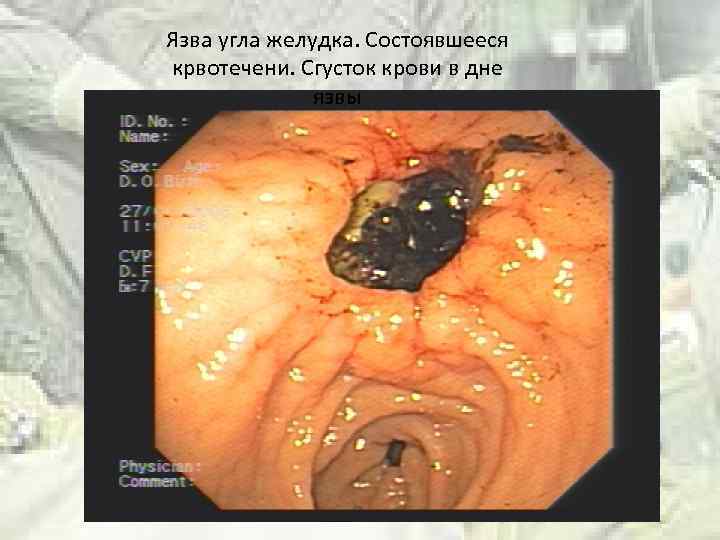
Язва угла желудка. Состоявшееся крвотечени. Сгусток крови в дне язвы
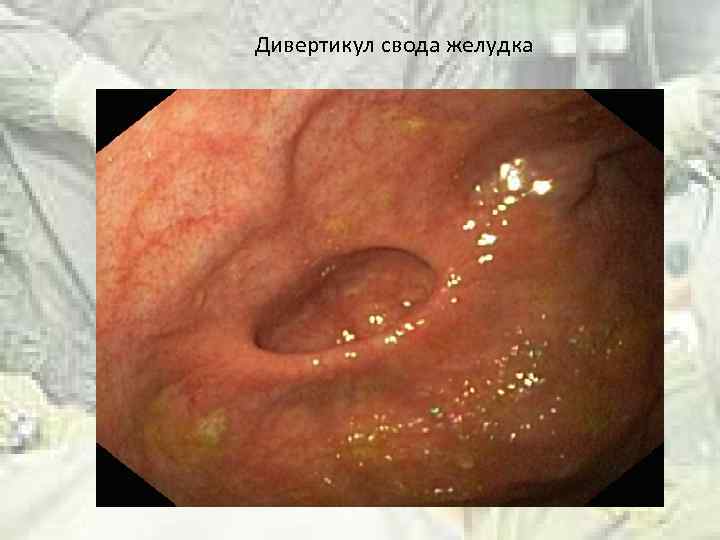
Дивертикул свода желудка
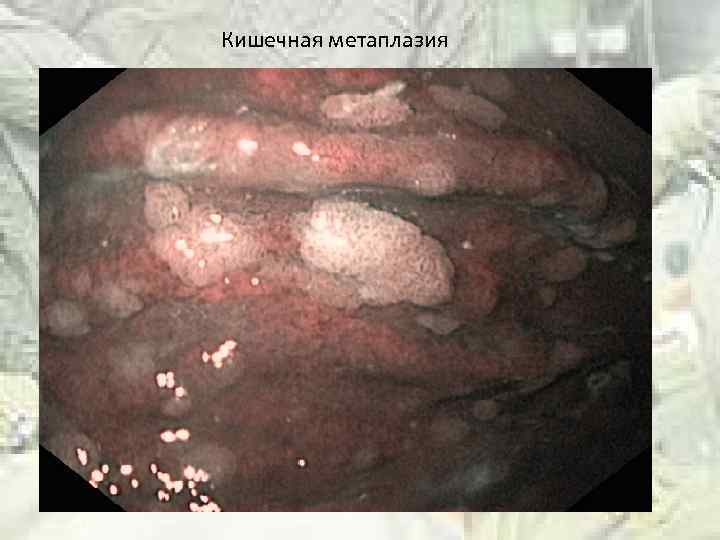
Кишечная метаплазия
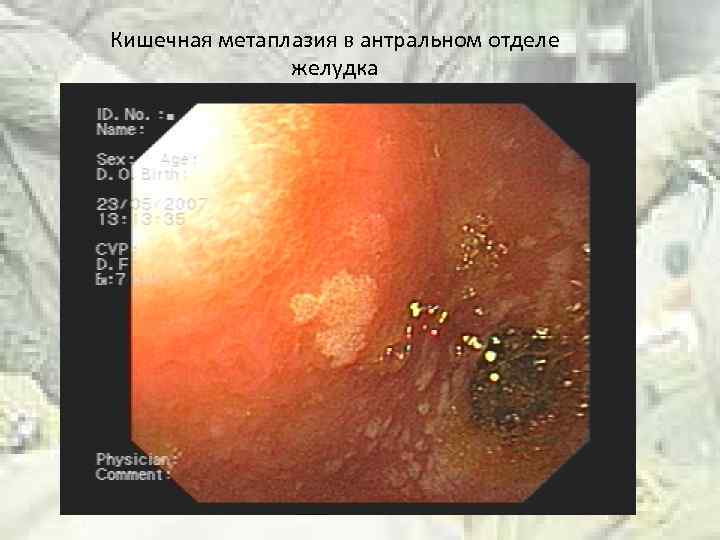
Кишечная метаплазия в антральном отделе желудка
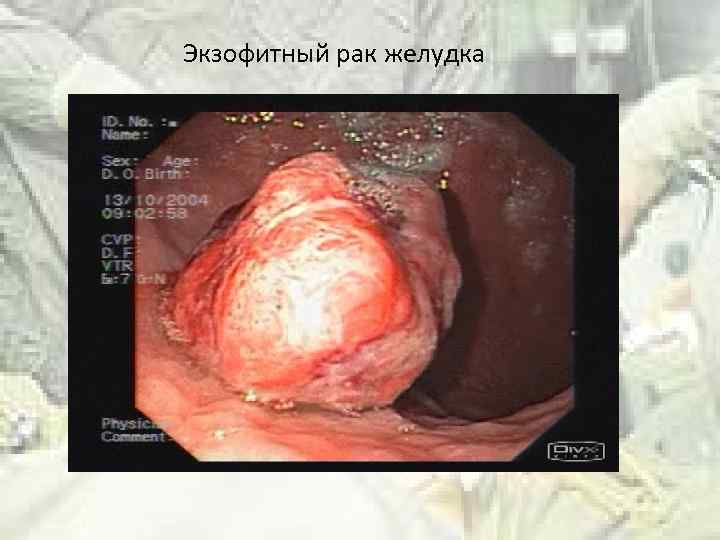
Экзофитный рак желудка
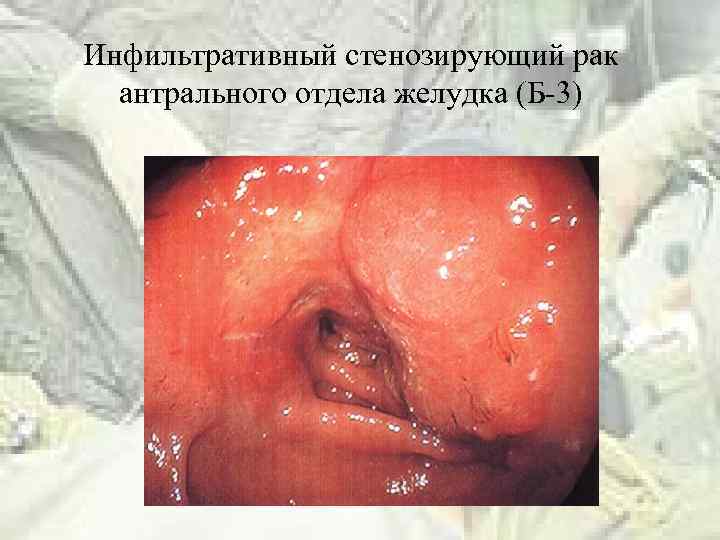
Инфильтративный стенозирующий рак антрального отдела желудка (Б-3)
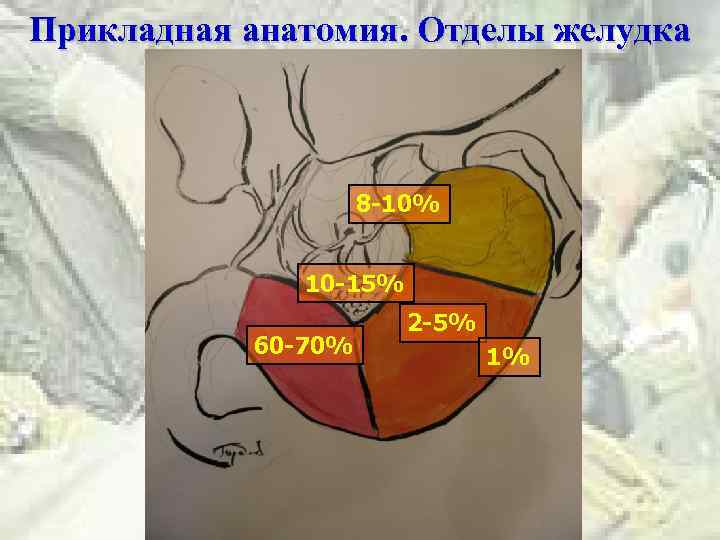
Прикладная анатомия. Отделы желудка 8 -10% 10 -15% 60 -70% 2 -5% 1%

Патоморфология Также для классификации рака желудка по характеру роста на В классификации ЯАРЖ (1988) аденокарциномы в первую очередь сегодняшний день широко используется классификация, предложенная разделены помеждународной классификации ВОЗ (1990) к По степени дифференцировки. Borrman в 1926 году (Parker A. E. , 1935): Дифференцированные аденокарциномы: 1. злокачественным эпителиальным опухолям желудка Грибовидный (полиповидный тип) – экзофитный характер папиллярная (рар) относят пять классов, различающихся по роста высокодифференцированная аденокарцинома (tub 1) 2. гистологическому строению. – блюдцеобразный рак Экзофитно-изъязвлённый тип умеренно дифференцированная аденокарцинома (tub 2) 1. Аденокарцинома (характеризуется изъязвлением в центре, приподнятыми Низкодифференцированные аденокарциномы: а) папиллярная омозоленными краями, чёткой границей с окружающей солидный тип (por 1) б) тубулярная слизистой желудка). несолидный тип (por 2) в) муцинозная 3. Язвенно-инфильтративный тип – характеризуется перстневидноклеточный рак (sig) г) перстневидно-клеточный рак изъязвлением в центре, не имеет чётких границ с муцинозная аденокарцинома (muc) 2. Железисто-плоскоклеточный наличие интрамуральной окружающей слизистой желудка, рак Специальные типы опухолей: 3. Плоскоклеточный рак инфильтрации желудочной стенки. плоскоклеточный рак 4. 4. Недифференцированный рактип – диффузное поражение Диффузно-инфильтративный железисто-плоскоклеточный (диморфный) рак 5. Неклассифицируемый рак слоев желудка под слизистой оболочкой по типу карциноидные опухоли пластического линита органа (linitis plastica). прочие типы (мезенхимальные опухоли, лимфосаркомы и т. д. )
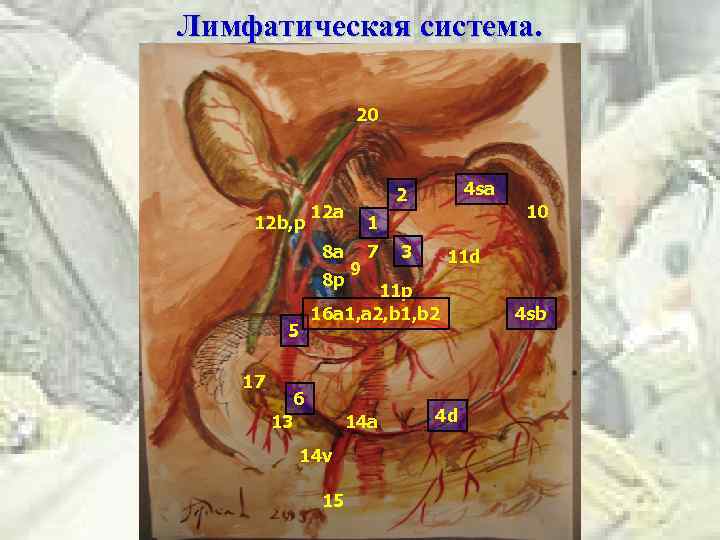
Лимфатическая система. 20 12 b, p 12 a 8 p 17 10 1 8 a 5 4 sa 2 9 7 3 11 d 11 p 16 a 1, a 2, b 1, b 2 6 13 14 a 14 v 15 4 d 4 sb
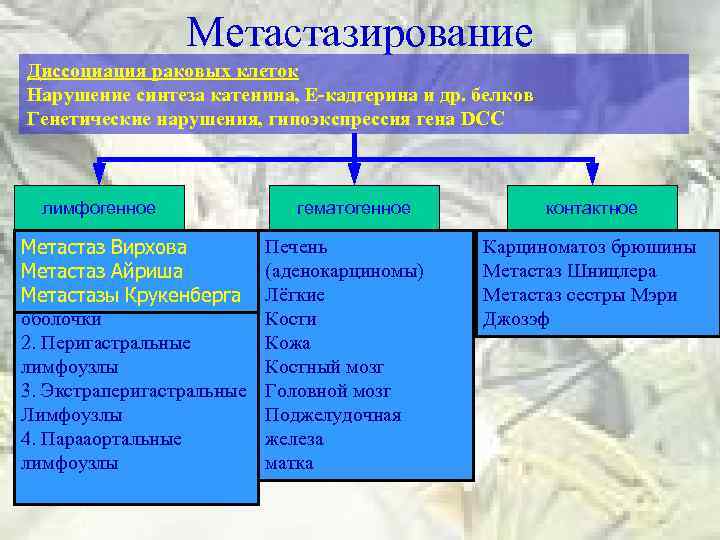
Метастазирование Диссоциация раковых клеток Нарушение синтеза катенина, Е-кадгерина и др. белков Генетические нарушения, гипоэкспрессия гена DCC лимфогенное 1. Лимфатические Метастаз Вирхова сплетения Айриша Метастаз в глубоких слоях подслизистой Метастазы Крукенберга оболочки 2. Перигастральные лимфоузлы 3. Экстраперигастральные Лимфоузлы 4. Парааортальные лимфоузлы гематогенное Печень (аденокарциномы) Лёгкие Кости Кожа Костный мозг Головной мозг Поджелудочная железа матка контактное Карциноматоз брюшины Метастаз Шницлера Метастаз сестры Мэри Джозэф
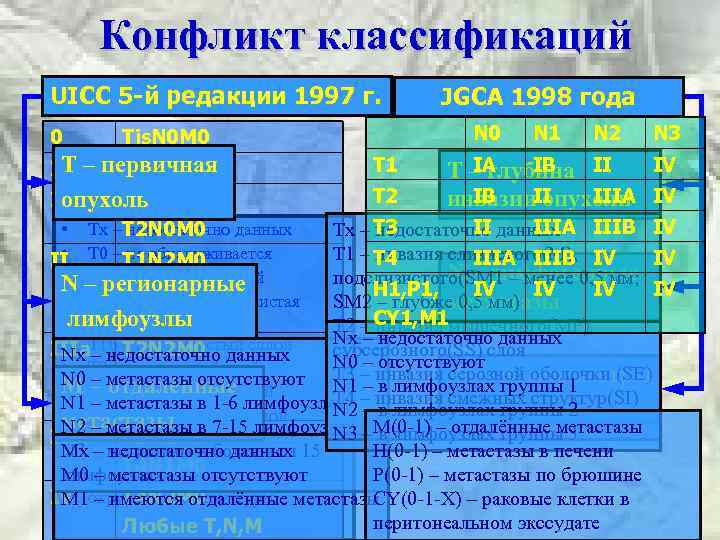
Конфликт классификаций UICC 5 -й редакции 1997 г. 0 N 0 Tis. N 0 M 0 Т Ia – первичная T 1 N 0 M 0 опухоль Ib T 1 N 1 M 0 JGCA 1998 года T 1 T 2 N 1 N 2 N 3 IA IB IV Т – глубина II IB IIIA инвазии. II опухоли IV II IIIA IIIB IV Тх – T 2 N 0 M 0 недостаточно данных Тx – T 3 недостаточно данных Т 0 – T 1 N 2 M 0 не обнаруживается Т 1 – T 4 инвазия слизистого(М), IV IIIA IIIB IV N – лимфогенные Тis – внутри слизистой подслизистого(SM 1 – менее 0, 5 мм; – регионарные T 2 N 1 M 0 H 1, P 1, IV IV Т 1 а – собственно слизистая SM 2 – глубже 0, 5 мм) метастазы T 3 N 0 M 0 лимфоузлы оболочка Т 2 – CY 1, M 1 мышечного(МР), инвазия Nx – недостаточно данных • IIIa. Т 1 b – подслизистый сллой T 2 N 2 M 0 субсерозного(SS) слоя Nx – недостаточно данных N 0 – отсутствуют • Т 2 а – мышечный слой серозной оболочки (SE) T 3 N 1 M 0 N 0 – метастазы отсутствуют Т 3 – инвазия Другие параметры – отдалённые N 1 – в лимфоузлах группы 1 М Т 2 b – субсерозный слой • T 4 N 1 – метастазы в 1 -6 лимфоузлах – инвазия смежных структур(SI) T 4 N 0 M 0 серозной N 2 в лимфоузлах группы 2 • Т 3 – пенетрация метастазы в 7 -15 лимфоузлах –М(0 -1) – отдалённые метастазы N 2 – метастазы N 3 – в лимфоузлах группы 3 IIIbоболочки без инвазии в T 3 N 2 M 0 N 3 окружающие структуры 15 Мx – метастазы в более чем – недостаточно данных Н(0 -1) – метастазы в печени T 4 N 1 M 0 лимфоузлах прорастает в Р(0 -1) – метастазы по брюшине М 0 Т 4 метастазы отсутствуют • – – опухоль IV окружающиеотдалённые метастазы T 4 N 2 M 0 М 1 – имеются структуры СY(0 -1 -Х) – раковые клетки в • • II • N • Любые T, N, M перитонеальном экссудате

Методы хирургического лечения • Радикальные (тип А) • Условно-радикальные (тип В) • Паллиативные операции (тип С) – R 0 отсутствие макро- и микроскопической резидуальной опухоли – R 1 наличие микроскопической резидуальной опухоли – R 2 наличие макроскопической резидуальной опухоли
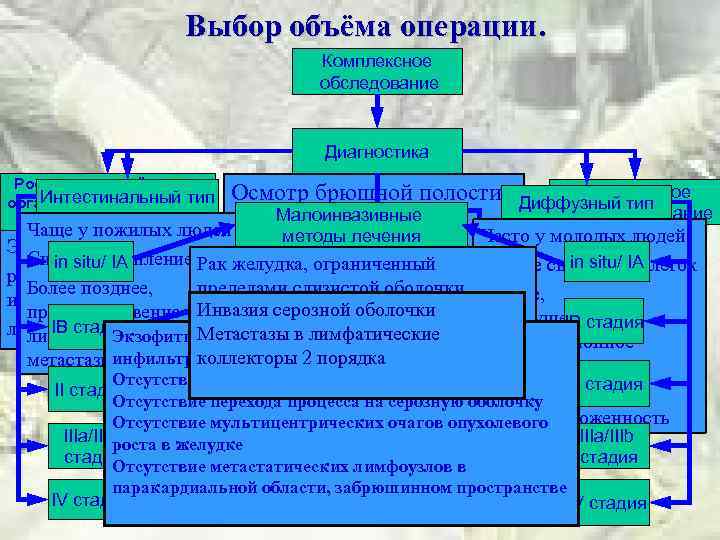
Выбор объёма операции. Комплексное обследование Диагностика Рост по протяжённости Интестинальный тип органа, распространение на другие отделы ЖКТ Гематогенное Осмотр брюшной полости Диффузный тип метастазирование Малоинвазивные Чаще у пожилых людей. Уточнение диагноза Часто у молодых людей методы лечения КТ, УЗИ, Эндоскопическое, Сильное сцепление Рак Биопсия клеток Инвазия в Лимфогенное сцепление клеток in situ/ IA желудка, ограниченный Слабое in situ/ IA лапароскопия рентгенологическое окружающие органы метастазирование Дистальная субтотальная Более позднее, пределами слизистой оболочки Раннее, Выявление сочетанной исследования, резекция 2 cm КТ, УЗИ, ЭУЗИ, преимущественно Инвазия серозной оболочки ЭУЗИ, Опухоль type 1/type. IIa
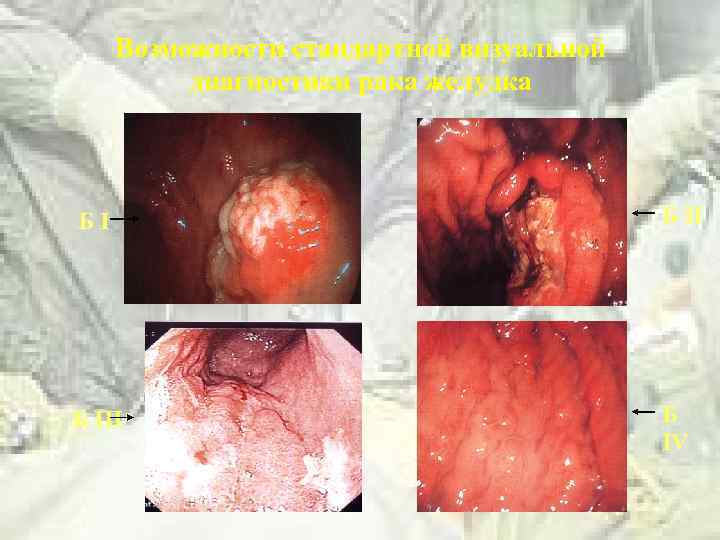
Возможности стандартной визуальной диагностики рака желудка БI Б III Б IV
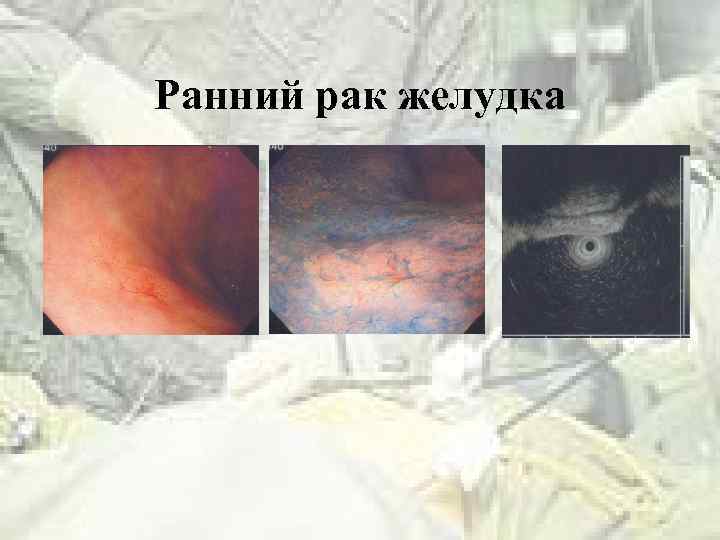
Ранний рак желудка
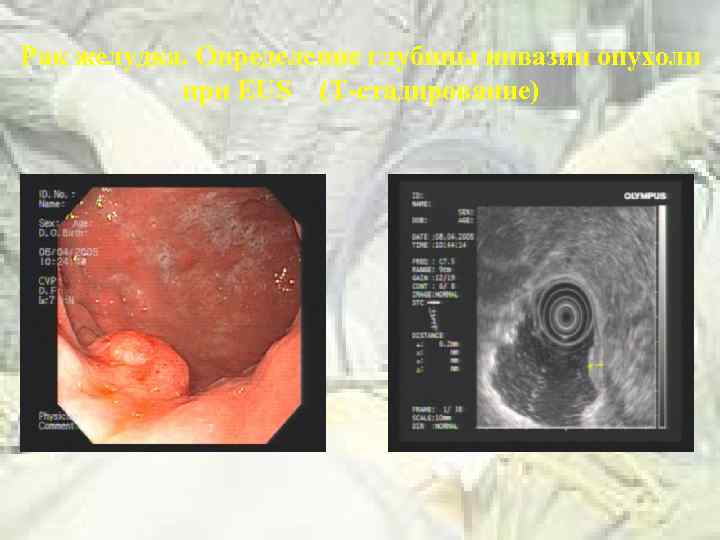
Рак желудка. Определение глубины инвазии опухоли при EUS (Т-стадирование)
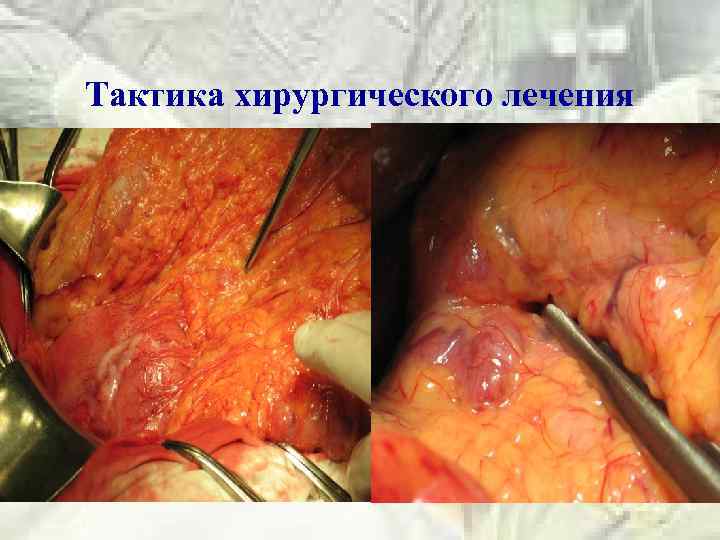
Тактика хирургического лечения
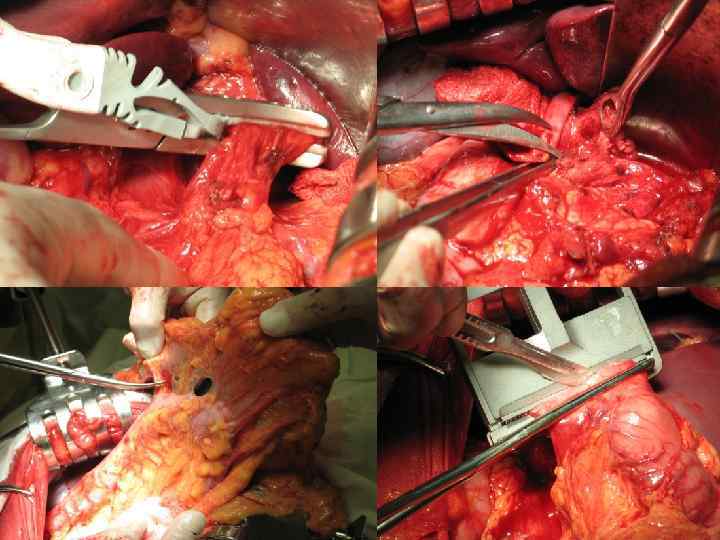
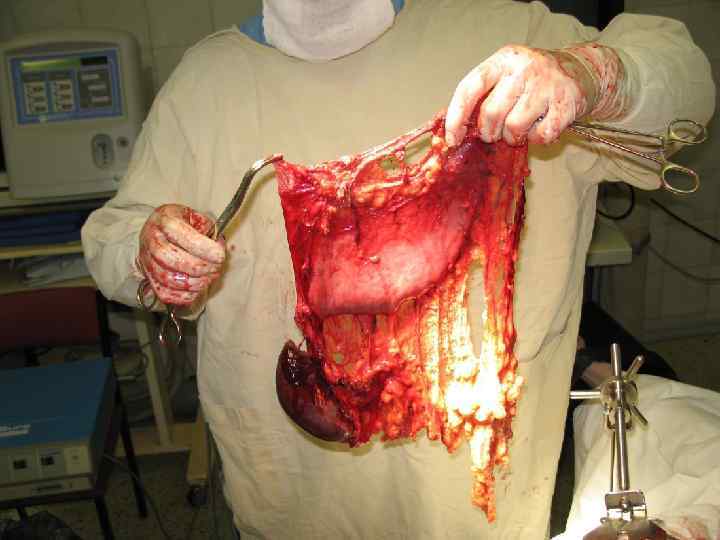
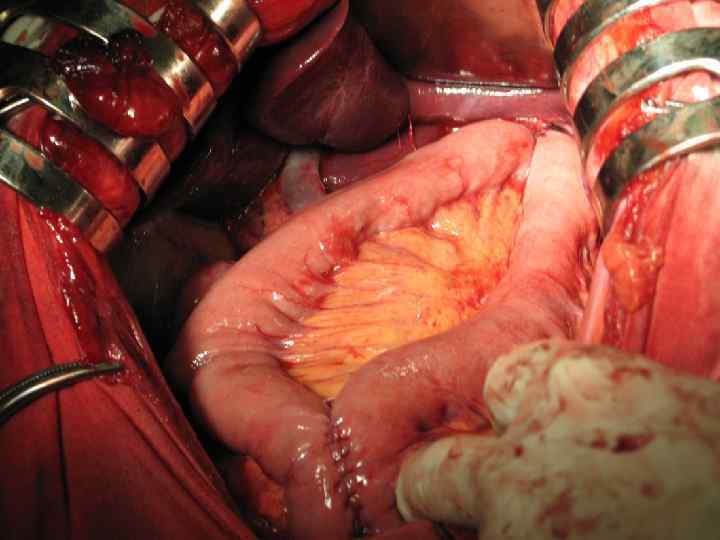
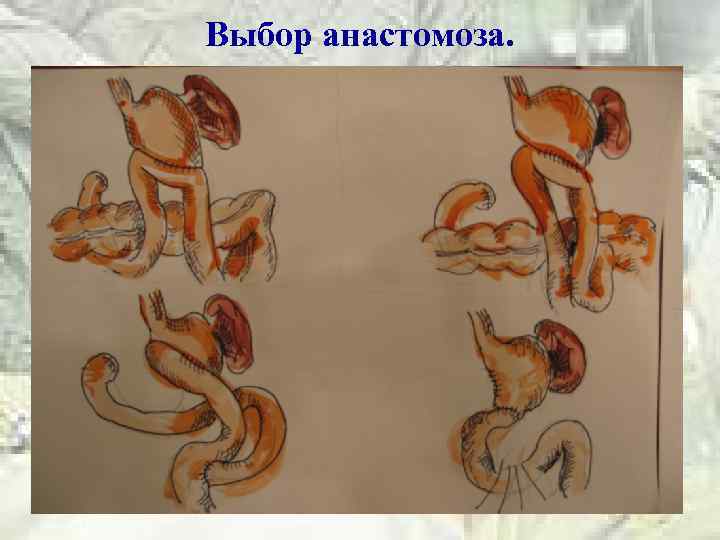
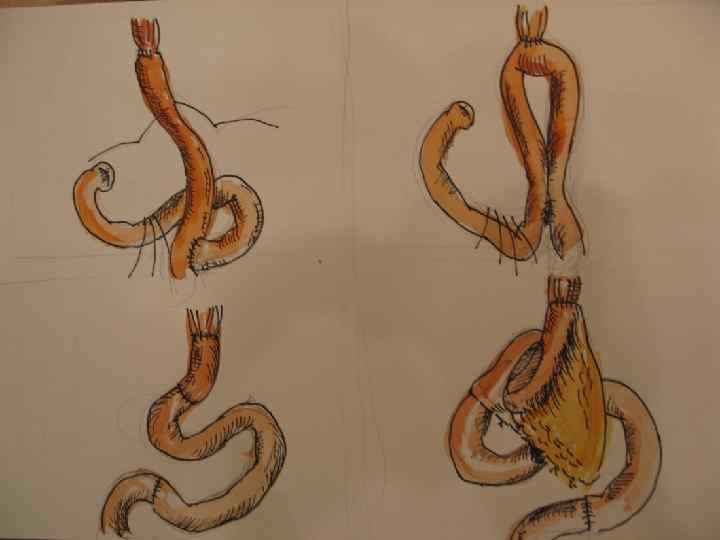
Выбор анастомоза.

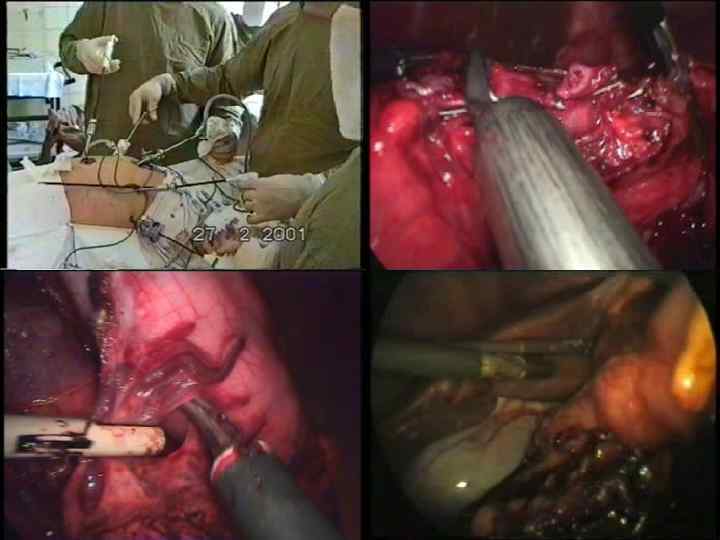
Лапароскопическое лечение • • • 10 февраля 1992 года Goh в Сингапуре – первая лапароскопическая резекция желудка по Бильрот-2. – Время операции – 4 часа – Послеоперационный койкодень – 4 суток С 1997 по 1999 год Goh выполнил 4 лапароскопические гастрэктомии по поводу рака в объёме D 2. – Время операции – 210 минут – Послеоперационный койкодень – 7 дней Watson 1995, Ballesta-Lopez 1996 – лапароскопические радикальные гастрэктомии с лимфодиссекцией D 1. Россия 1993 год Луцевич О. Э. лапароскопические резекции желудка по Бильрот 1 и Бильрот 2 по поводу язвенной болезни 1997 год Сажин В. П. 21 лапароскопическая резекция желудка, из них 6 по поводу рака
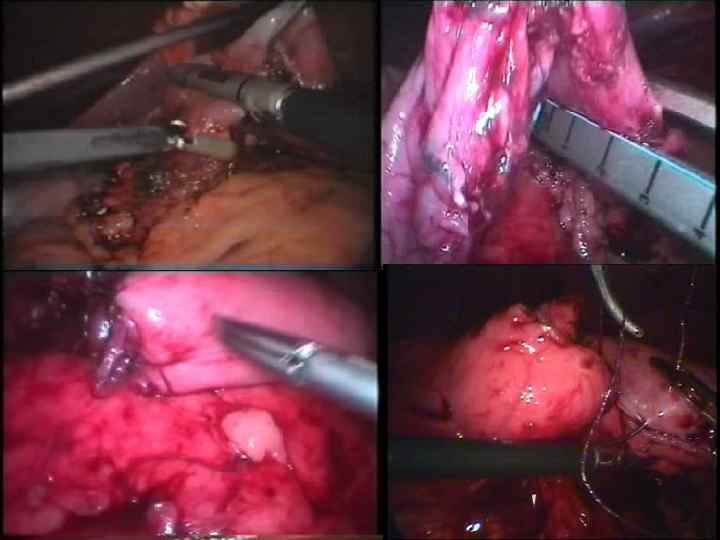

Перспективы. • Выбор объёма радикального вмешательства в зависимости от гистологической формы опухоли, особенностей её метастазирования • Разработка комбинированных методов лечения, способных улучшить отдалённые результаты хирургической операции • Снижение травматичности хирургической операции путём использования малоинвазивной лапароскопической техники • Разработка объёма и техники лимфодиссекции в зависимости от индивидуального развития процесса у пациента

Спасибо за внимание
Источник
Библиографическое описание:
Чемерицкая, В. А. Анализ этиологических факторов рака желудка / В. А. Чемерицкая, М. Н. Дрань. — Текст : непосредственный // Молодой ученый. — 2019. — № 15 (253). — С. 68-71. — URL: https://moluch.ru/archive/253/58097/ (дата обращения: 29.01.2021).
Актуальность исследования. Рак желудка (РЖ) — злокачественная эпителиальная опухоль, развивающаяся из слизистой оболочки желудка. По данным Международного агентства по изучению рака РЖ занимает 4 место по распространенности и 2 место в мире в структуре онкологической смертности. По данным мировой статистики наибольший уровень распространенности данной патологии отмечается в странах Азии, таких как Япония, Корея и Китай, а также в Южной, Центральной Америке и Западной Европе. Мужчины заболевают примерно в 2 раза чаще женщин. Число заболевших значительно возрастает в возрасте старше 50 лет.
В Республике Беларусь в 2014 году РЖ у мужчин занимал 4 место по заболеваемости, уступая раку предстательной железы, раку легкого и новообразованиям кожи, а у женщин 5 место после новообразований кожи, молочной железы, тела матки и ободочной кишки [1]. В нашей стране наблюдается снижение числа пациентов с впервые установленным диагнозом РЖ, что составляет 3310 пациентов в 2005 году и 2888 — в 2013 году [2].
Диагностика злокачественных новообразований на ранних стадиях позволяет снизить смертность и увеличить выживаемость. Однако диагностировать РЖ на ранних стадиях заболевания бывает сложно, так как данная патология в течение длительного времени может ничем себя не проявлять.
Среди факторов, способствующих развитию рака желудка, основная роль принадлежит наличию предраковых заболеваний, таких как аденоматозные полипы, хронический атрофический гастрит, язва желудка, В12-дефицитная анемия, болезнь Менетрие, перенесенные операции на желудке [3]. Не менее значимым этиологическим фактором риска развития РЖ является инфекция Helicobacter pylori (Н. pylori). Среди других факторов риска выделяют особенности питания (высокое потребление поваренной соли), курение, употребление алкоголя, ионизирующее излучение, профессиональные вредности.
Цель. Провести анализ этиологических факторов рака желудка.
Материалы иметоды. Проведен анализ данных 79 медицинских карт амбулаторных пациентов форма № 025/у из четырех поликлиник г. Гомеля (ГУЗ «ГЦГП» Филиал № 2, ГУЗ «ГЦГП» Филиал № 3, ГУЗ «ГЦГП» Филиал № 6, ГУЗ «ГГП» № 1 Филиал № 1). В исследование были включены пациенты с установленным диагнозом рак желудка в возрасте от 36 до 95 лет. 48,1 % пациентов составляли мужчины, 51,9 % — женщины. Средний возраст мужчин составил 70 лет, женщин — 74 года. Основным методом диагностики рака желудка являлась эзофагогастродуоденоскопия с прицельной биопсией.
Результаты исследования иих обсуждение. В ходе исследования были проанализированы этиологические факторы рака желудка.
Распределение предшествующей патологии представлено в таблице 1.
Таблица 1
Структура предшествующей патологии упациентов сраком желудка
Предшествующая патология | Абсолютное число (n=79) | % |
Хроническая язва желудка | 24 | 30,4 |
Аденоматозные полипы желудка | 9 | 11,4 |
Хронический атрофический гастрит | 15 | 18,9 |
Хронический неатрофический гастрит | 21 | 26,6 |
Хронический гастродуоденит | 2 | 2,5 |
Рефлюкс-эзофагит | 1 | 1,3 |
Не известна | 7 | 8,9 |
Из представленной таблицы видно, что у большей половины пациентов (60,7 % случаев) наблюдалось наличие предраковых заболеваний таких как хроническая язва желудка, хронический атрофический гастрит и аденоматозные полипы. Наиболее частым заболеванием являлась хроническая язва желудка — 30,4 % случаев. Следует отметить, что 4 пациента до момента постановки диагноза РЖ в поликлинику длительное время не обращались, и проанализировать анамнез заболевания не было возможным. У 3 пациентов не наблюдалось предраковых заболеваний и факторов риска.
Среди проанализированных факторов риска РЖ наиболее часто встречалось курение — у 25,3 % пациентов. Наследственный фактор был выявлен у 12,6 % пациентов, употребление алкоголя — у 10,1 % пациентов, влияние радиоактивного излучения — у 1 пациента. Кроме этого у 44 пациентов наблюдалось сочетание факторов риска и предраковых заболеваний.
Кроме этого, у 72 пациентов было проведено исследование биопсийного материала на наличие инфекции Helicobacter pylori, который был выявлен в 58,3 % случаев. Согласно классификации ВОЗ H. pylori относится к I группе канцерогенов (явные канцерогены). При поражении слизистой оболочки желудка Н. pylori. риск развития рака желудка увеличивается в 2–2,5 раза [4]. По данным нового европейского консенсуса «Маастрихт V» эрадикация Н. pylori уменьшает воспалительные реакции, а раннее лечение позволяет предотвратить прогрессирование предраковых заболеваний.
Выводы
- В результате проведенного исследования большая часть пациентов страдала предраковыми заболеваниями, что подтверждает важную роль данных патологий в развитии рака желудка. Наиболее частым предраковым заболеванием являлась хроническая язва желудка, а наиболее распространенным фактором риска — курение. Следовательно, роль врача первичного звена заключается в проявлении «онкологической настороженности», своевременной диагностике, лечении и наблюдении за пациентами с предраковыми заболеваниями, а также снижении влияния факторов риска на организм человека.
- Наличие инфекции Helicobacter pylori, выявленной у большей половины обследованных пациентов (58,3 %), подтверждает значимость данного фактора риска в развитии рака желудка и требует своевременного назначения антихеликобактерной терапии.
Литература:
- Давыдов, М. И. Статистика злокачественных новообразований / М. И. Давыдов, Е. М. Аксель // Евразийский онкологический журнал. — 2016. — Том 4. — № 4. — С. 736–763.
- Зиновский, В. И. Здоровье населения Республики Беларусь: статистический сборник / В. И. Зиновский, И. А. Костевич [и др.]. — Минск, 2014. — С.38.
- Чиссов, В. И. Онкология: национальное руководство / под ред. В. И. Чиссова, М. И. Давыдова. — М.: ГЭОТАР-Медиа, 2013. — С. 681–688.
- Peter, S. Helicobacter pylori and gastric cancer: the causal relationship / S. Peter, C. Beglinger // Digestion. — 2007. — Vol.75. — P.25–35.
Основные термины (генерируются автоматически): пациент, хроническая язва желудка, предшествующая патология, развитие рака желудка, рак желудка, хронический атрофический гастрит, длительное время, наличие инфекции, новообразование кожи, слизистая оболочка желудка.
Источник

РАК ЖЕЛУДКА

Актуальность Ежегодно на земном шаре раком желудка заболевает 1 млн человек Наиболее высокая заболеваемость в Японии, Белоруссии, России, Украине, Эстонии Заболеваемость в Украине 30, 5 человек на 100 тыс населения Заболеваемость в Харьковской области- 27 человек на 100 тыс населения

Предраковые заболевания Язвенная болезнь желудка Хронический атрофический гастрит Полипы желудка Гипертрофический гастрит ( болезнь Менетрие) Пернициозная анемия Состояние после резекции желудка Синдром Пейтца-Эгерса( полипоз ЖКТ)

Язвенная болезнь и рак Частота малигнизации пептической язвы желудка составляет 0, 3 % Язва большой кривизны желудка малигнизируется в 100% случаев !!! Язва диаметром более 2 см малигнизируется в 4 раза чаще Гиперацидное состояние не может достоверно снизить риск малигнизации Вновь возникающие и язвы, не поддающиеся адекватному лечению, нуждаются в тщательном наблюдении

Язвенная болезнь и рак желудка ДОБРОКАЧЕСТВЕННАЯ Форма округлая или овальная Округлые контуры Края на уровне окружающих тканей Дно образовано желтым фибрином или засохшей кровью Редко кровоточит От язвы отходят радиальные складки Никогда нет изъязвления в окружении язвы ЗЛОКАЧЕСТВЕННАЯ Форма неправильная Контуры изломаны Края всегда приподняты более, темного цвета Дно образовано некротической тканью Часто кровоточит От язвы не отходят радиальные складки Всегда есть изъязвления вокруг язвы

Резецированный желудок и рак Опухоль возникает в первые 10 лет после резекции желудка Частота развития рака культи желудка составляет 6, 5 % случаев Резекция желудка по Бильрот II наименее щадяшая, но наиболее прогностически благоприятная в отношении малигнизации

Полипы желудка и рак Аденоматозный полип до 2 см в диаметре малигнизируется в 4 -8% (гиперпластический полип малигнизируется в 0, 5 % случаев) Аденоматозный полип диаметром более 2 см малигнизируется в 40 -50 % случаев!!! Рак желудка из полипа чаще развивается в течение 1 -2 лет с момента его появления, что требует тщательного динамического наблюдения Рак, который развивается из полипа, дает ранние метастазы

Рентгенологические признаки малигнизации полипа Неправильная форма “дефекта наполнения” с зазубринами и нечеткими краями Выпадение перистальтики на уровне полипа, что указывает на инфильтрацию подслизистого и мышечного слоев Увеличение размеров “дефекта наполнения”

Эндоскопические знаки малигнизации полипа Широкое основание полипа, переходящее в нормальную слизистую без четкой границы Хрящевая консистенция полипа Изъязвление в центре или у основания

Синдром Пейтца-Эгерса Аутосомнодоминантный тип наследования Диффузный полипоз ЖКТ Гиперпигментация на границе кожи и слизистой оболочки (губы, щеки) Клинически приступообразная боль в животе, анемия, инвагинации

Пернициозная анемия и рак Это заболевание, характеризующееся мегалобластным типом кроветворения и изменениями в нервной системе вследствие дефицита витамина В 12 Утомляемость, сонливость, парестезии в верхних и нижних конечностях, нарушение походки, недержание мочи, снижение остроты зрения Атрофический гастрит Рак желудка развивается в 5, 8 % случаев

Формы рака по типу роста Полипозный рак Хорошо отграниченный с относительно благоприятным прогнозом, встречается в 5 % случаев Язвенный рак С блюдцеобразно приподнятыми краями и менее экспансивным ростом, составляет 35% случаев Инфильтративно-язвенный рак Рак с прорастанием глубоких слоев стенки без четкого отграничения от здоровых тканей и ранним метастазированием, встречается в 50% случаев Скиррозная диффузно-инфильтративная опухоль Поверхностный слой слизистой оболочки остается интактным, поэтому ее трудно распознать при гастроскопии, составляет 10% случаев

Гистологические формы • • • Аденокарцинома ( железистый рак) – 99% Папиллярная аденокарцинома Тубулярная аденокарцинома Муцинозная аденокарцинома Недифференцированные формы – 1% Солидный Скиррозный Перстневидно- клеточный

TNM- классификация Тх Недостаточно данных для оценки первичной опухоли Т 0 Первичная опухоль не определяется Тis Преинвазивная карцинома Т 1 Инфильтрация слизистой или подслизистой оболочки Т 2 Инфильтрация мышечной оболочки Т 3 Инфильтрация серозной оболочки Т 4 Прорастание в соседние органы и структуры

Nx Недостаточно данных для оценки регионарных л/у N 0 Нет метастазов в регионарные л/у N 1 Есть метастазы от 1 до 6 лимфоузлов N 2 Есть метастазы от 7 до 15 лимфоузлов N 3 Есть метастазы в более чем 15 лимфоузлов

Мх Недостаточно данных для определения метастазов М 0 Нет признаков отдаленных метастазов М 1 Имеются отдаленные метастазы

Соответствие стадий рака желудка и критериев TNM Стадия 0 Tis N 0 M 0 Стадия 3 а T 2 N 2 M 0 Стадия 1 а T 1 N 0 M 0 T 3 N 1 M 0 Стадия 1 в T 1 N 1 M 0 T 4 N 0 M 0 T 2 N 0 M 0 Стадия 2 Стадия 3 в T 3 N 2 M 0 T 1 N 2 M 0 Стадия 4 T 4 N 1, 2, 3 M 0 T 2 N 1 M 0 T 1, 2, 3 N 3 M 0 T 3 N 0 M 0 Tлюб Nлюб M 1

Клиника рака желудка Раковая триада Мельникова: Похудание Потеря аппетита Желудочный дискомфорт Синдром малых признаков по Савицкому: Общая слабость Снижение аппетита Желудочный дискомфорт Похудание Нарастающая анемизация Психическая депрессия

Рак тела желудка Постоянная тупая боль в эпигастрии Тошнота, рвота с прожилками темной крови Чувство переполнения желудка сразу после еды !!!

Рак антрального отдела Резкое похудание Отрыжка тухлым (сероводород)- продукты гниения Рвота обильная, застойным содержимым, с пищей, съеденной накануне, не зависит от приема пищи

Рак кардиального отдела желудка Дисфагия Боль за грудиной Пищеводная рвота появляется сразу после 2 -3 глотков, необильная, непереваренной пищей Резкое похудание

Атипичные формы рака желудка Лихорадочная форма Субфебрильная температура за счет распада опухоли и циркулирования продуктов распада в крови Анемическая форма Стенокардитическая форма боль локализуется за грудиной и симулирует приступ стенокардии, нет изменений на ЭКГ.

Осложнения рака желудка Кровотечение Перфорация, перитонит Стеноз выходного отдела желудка Прорастание в соседние органы- пищевод, ПЖ, селезенку, печень, поперечно-ободочную кишку Механическая желтуха- при сдавлении желчечевыводящих путей метастазами в ворота печени Асцит- при канцероматозе брюшины

Диагностика рака желудка При общем осмотре понижение питания, кожные покровы с желтушным оттенком. При осмотре живота у истощенного больного можно обнаружить смещение опухоли при дыхательных движениях или перемене положения тела. При пальпации живота в ряде случаев удается выявить опухолевидное образование в эпигастрии.

Важным моментом является пальпация мест, где чаще всего встречаются отдаленные метастазы: Левая надключичная ямка (метастаз Вирхова) Область пупка (метастаз сестры Джозеф). Вагинальное исследование (метастаз Крукенберга). Пальцевое ректальное исследование (метастаз Шницлера).

Рентгенологическое исследование Плюс- ткань (экзофитная опухоль) Минус- ткань (язва-рак) Отсутствие перистальтики Узурация (изъеденность контуров) Различные виды деформации желудка Конвергенция складок слизистой оболочки Увеличение размеров желудка при стенозе привратника
