Анатомия печень поджелудочная железа желчный пузырь

Важными органами пищеварительного тракта являются крупные пищеварительные железы, участвующие в выработке пищеварительных соков: печень вкупе с желчным пузырем и поджелудочная железа (рис. 6.8). Их протоки открываются в верхнем отделе двенадцатиперстной кишки.
Рис. 6.8. Строение и расположение печени, желчного пузыря и поджелудочной железы
Печень часто называют химической лабораторией организма. Она выполняет важные и разнообразные функции:
- • участвует в процессах пищеварения как пищеварительная железа (вырабатывает желчь, необходимую для расщепления жиров);
- • выполняет функцию барьера: нейтрализует ядовитые продукты обмена веществ и попавшие извне токсины, которые поступают в печень с током крови; клетки эндотелия печеночных капилляров (клетки Купфера) способны поглощать и разрушать чужеродные вещества и частицы;
- • является депо для запасов питательных веществ организма (накапливает гликоген, синтезирующийся в клетках печени из глюкозы, который при необходимости вновь расщепляется на глюкозу, служащую основным источником энергии для клеток организма);
- • участвует в кроветворении на протяжении внутриутробного периода и в первые дни жизни;
- • участвует в гормональной регуляции;
- • участвует в теплообмене и теплорегуляции.
Печень является самой крупной железой человека, ее вес составляет почти 1,5 кг (примерно 1/50 массы тела, у новорожденных – около 1/20 массы тела). Располагается печень в правой подреберной области под диафрагмой. Верхняя поверхность печени выпуклая, нижняя неровная и имеет вдавления от располагающихся под ней органов. Выделяют две доли печени: правую (большую) и левую (меньшую). Снаружи печень покрыта брюшиной, под брюшиной фиброзная оболочка, волокна которой образуют с сосудами и нервами пучки и проникают внутрь печени, разделяя ее на дольки в 1–1,5 мл диаметром, количество которых достигает 500 тыс. Долька является структурно-функциональной единицей печени, она объединяет печеночные клетки (гепатоциты), синтезирующие желчь. По желчным капиллярам, расположенным между гепатоцитами, желчь поступает в правый и левый (соответственно основным долям печени) печеночные протоки, а затем общий печеночный проток. Желчь образуется в печени непрерывно, примерно 0,5–1,5 л за сутки. На нижней поверхности печени располагаются ворота печени, куда входят крупные печеночные сосуды (печеночная артерия, воротная вена), нервы, лимфатические сосуды, печеночный проток, выводящий из печени желчь в желчный пузырь.
Желчный пузырь прилегает к нижней поверхности печени, связан с ней общим печеночным протоком и имеет грушевидную форму. Желчь накапливается в желчном пузыре и по мере необходимости по желчному протоку поступает в двенадцатиперстную кишку: появление пищевой массы в двенадцатиперстной кишке стимулирует расслабление сфинктера желчного пузыря и выделение его содержимого в тонкий кишечник.
Поджелудочная железа – это крупная железа, обладающая внешней и внутренней секрецией. У взрослого человека поджелудочная железа весит от 80 до 90 г, в ней выделяют несколько отделов: головку, шейку, тело и хвост. Расположена она у задней стенки брюшной полости, головка находится в изгибе двенадцатиперстной кишки и обращена вниз, остальные части лежат горизонтально, занимая левую верхнюю часть брюшной полости вплоть до селезенки. Поджелудочная железа включает в себя два типа железистой ткани, функции которых совершенно различны. Мелкие дольки – ацинусы, каждый из которых снабжен своим выводным протоком – состоят из клеток, выделяющих панкреатический сок (от лат. pancreas – поджелудочная железа), который является пищеварительным секретом и содержит много ферментов. Протоки ацинусов объединяются в более крупные и впадают в выводной проток поджелудочной железы, расположенный вблизи общего желчного протока и соединяющийся с ним в месте впадения в двенадцатиперстную кишку. Эта железистая ткань поджелудочной железы относится к железам внешней секреции (экзокринным). Между ацинусами расположены мелкие группы клеток, не имеющие выводных протоков, – так называемые островки Лангерганса, которые являются железой внутренней секреции (эндокринной). Островковые клетки выделяют в кровь гормоны инсулин и глюка-гон, участвующие в обмене глюкозы в организме (см. Эндокринная система).
Источник
Желчный пузырь тесно связан с поджелудочной железой. Они выполняют важную роль в организме, и задействованы в пищеварении. Через желчный пузырь проходит желчь, разжижающая пищу. Функция поджелудочной железы — выработка гормонов глюкагона и инсулина, регулирующих концентрацию сахара в крови. Выделяет она и ферменты, необходимые для пищеварения. Желчь и панкреатический сок через протоки попадают в двенадцатиперстную кишку, где расщепляют жиры, белки и углеводы.
Болезни желчного пузыря с поджелудочной железой обычно протекают параллельно, и провоцируют друг друга. Оба органа при патологиях долго не проявляют признаков, и болезнь обнаруживается на поздней стадии схожими симптомами. На этом этапе проявление патологий поджелудочной железы и желчного пузыря тоже одно, и требует диагностики.
Причины заболевания
Факторами, которые провоцируют заболевания, являются:
- пищевые привычки, частое употребление жареного, жирного, острого, а также пряностей;
- употребление алкогольных, газированных и кофейных напитков;
- невылеченные хронические патологии органов пищеварения;
- генетическая предрасположенность;
- проблемы с кровообращением;
- нарушения химического состава желчи;
- высокий уровень холестерина;
- продолжительный прием тетрациклина, гормональных препаратов с эстрогеном и кортикостероидами;
- инфекционные болезни;
- анатомические отклонения в строении;
- нарушения связи органа с центральной нервной системой.
Болезни желчного пузыря
Патологии органа появляются вследствие образования камней, воспаления, дискинезии желчных путей, опухоли, полипов.
Причинами патологий являются:
- лишний вес;
- пищевые привычки;
- проблемы с обменными процессами в организме.
Отклонения в работе органа приводят к образованию камней. Они состоят из кальция, холестерина, связанных билирубином. Их размер и количество влияют на течение болезни. Сначала признаки наличия камней не проявляются, позже с правой стороны в области подреберья ощущается острая боль. Она отдает в руку или лопатку. Больной жалуется на сухость во рту, рвоту, слабость, тошноту.
Важно. Удаляют камни только хирургическим путем. Если они небольшие, поможет дробление ультразвуком или химическими препаратами.
Камни в желчном пузыре нарушают отток желчи, провоцируя холецистит.
Также советуем просмотреть: Пульсация поджелудочной: причины, диагностика и лечение
Другими причинами нарушения являются:
- нарушение кровообращения;
- камни;
- попадание сока поджелудочной железы.
Болезнь протекает в острой и хронической форме. Характерными признаками острого холецистита являются:
- боль в животе справа, отдающая в лопатку;
- рвота;
- зуд;
- высокая температура;
- тошнота;
- желтушность кожи.
Для хронической формы характерно медленное протекание болезни, которая изредка обостряется. Как правило, этому способствует бактериальное инфицирование.
Вследствие нарушения моторики органа развивается дискинезия желчных путей. Вызывается болезнь психологическими факторами, стрессы и аллергия. Симптомами патологии являются: ноющая боль, бессонница, усталость, потеря аппетита. Иногда болевые приступы длятся около 20 часов.
Опухоли желчного пузыря бывают доброкачественными и злокачественными. Доброкачественный характер развития проявляется у полипов, которые могут перейти в онкологическую форму. Симптомов полипы не имеют. Усиленная желтуха вместе с болью говорят о злокачественности процесса. Больной сильно худеет, у него появляется сильный зуд. Лечат данную патологию только хирургическим путем.
Болезни желчного пузыря всегда сопровождаются нарушением оттока желчи из органа. Она может попадать в протоки поджелудочной железы, что становится причиной билиарного панкреатита, сопровождающегося воспалением.
Что собой представляет патология?
Аномалии формы могут быть бессимптомными, но чаще они увеличивают риск патологических нарушений. В желчном пузыре, который можно сравнить с мешочком, накапливается и концентрируется желчь. Во время приема пищи ЖП сокращается и выбрасывает весь секрет в двенадцатиперстную кишку через расслабленные сфинктеры желчных путей. Полость желчного должна полностью освобождаться от концентрированной желчи, иначе секрет начнет застаиваться, возникает риск образования сладж-феномена (желчной замазки), желчнокаменной болезни, воспалительного процесса (холецистита).
В норме пузырь – это полый орган овальной, грушевидной, конической формы. ЖП располагается в нижней части печени между правой и левой долями. Диаметр варьируется в пределах 2–4 см, протяженность – 6–15 см.
В желчном может накапливаться до 70 мл секрета. Его условно делят на три части: шейку, тело и дно. Стенки пузыря состоят из трех слоев ткани: слизистой, мышечной и соединительной оболочки. Шейка пузыря, самое узкое место, переходит в сфинктер Люткенса и пузырный проток. Это самая чувствительная часть, которая может травмироваться и перекрываться конкрементами.
Во время сокращения давление в органе поднимается до 200–300 мм вод. ст., что позволяет протолкнуть жидкость в желчевыводящие пути. Затем наступает фаза расслабления, когда он наполняется новым секретом, особенно активно этот процесс проходит ночью.
При перегибе желчного пузыря изменяется его форма, размер, появляются перетяжки и спайки с другими органами. Это отражается на сократительной способности желчного, препятствует его полному опорожнению.
Патологии поджелудочной железы
Патологии поджелудочной железы вызываются отечностью, опухолями, кистами и камнями. Чаще всего у больных диагностируется панкреатит. Болезнь бывает острой и хронической. Для острой фазы характерен некроз железы, и нагноение органа.
Недуг сопровождается болью в животе, отдающей в спину, бок, поясницу, подреберье. Такая боль не снимается обезболивающими препаратами. Еще один симптом панкреатита – сильная рвота с желчью и слизью зеленого цвета.
Среди прочих признаков возможны:
- высокая температура;
- слабый и частый пульс;
- холодный пот;
- метеоризм;
- запор;
- бледность, вплоть до синеватого оттенка кожи;
- одышка.
Важно. Приступ панкреатита возникает в любое время суток. Обычно она спровоцирована сильно жирными продуктами питания и спиртным.
У хронической формы болезни симптомы не сильно выражены. На этой стадии орган выделяет меньше ферментов, поэтому у больного наблюдаются расстройства пищеварения. При обострении появляется боль и интоксикация.
При хроническом панкреатите клетки Лангерганса, которые выделяют глюкагон и инсулин, замещаются соединительной тканью. Следствием патологии является сахарный диабет.
Также советуем просмотреть: Появление спазма в поджелудочной: симптоматика и методы лечения
Киста в органе похожа на капсулу, наполненную жидкостью. Образование появляется вследствие обострения болезни. Когда киста растет, она давит на соседние органы. Это сопровождается болью, нарушениями пищеварения. Больной сильно теряет в весе. Лечится патология только хирургическим путем.
Камни в поджелудочной железе – довольно редкая патология. Она сопровождается болью, отдающей в спину. Болезненные ощущения усиливаются после употребления пищи. При продвижении камня в желчном протоке обнаруживаются признаки желтухи.
Признаки заболеваний поджелудочной железы и желчного пузыря похожи. Точную локализацию воспаления определяет врач. Холецистит и желчнокаменная болезнь желчного пузыря нарушают работу поджелудочной железы.
Почему мочекаменная болезнь приводит к панкреотиту
Желчекаменная болезнь провоцирует панкреатит, когда оба протока сливаются до впадения в кишечник.
Воспаление появляется в месте, где проток поджелудочной железы и желчного пузыря встречаются. Это место очень узкое, и часто здесь застревает камень. Однако печень продолжает вырабатывать желчь, как и поджелудочная свой сок. Обе жидкости не могут попасть в кишечник и пролезают накапливаться в протоках. В дальнейшем протоки разрываются.
Содержимое протока с ферментами поджелудочной железы выходит в ее ткань, где активируется. Железа начинает самоперевариваться, развивается острый панкреотит, который приводит к омертвению тканей органа.
Анализы и диагностика
УЗИ – основной метод исследования перегиба желчного пузыря. Точность метода доходит до 89%. При подозрении на дискинезию желчного пузыря УЗИ проводят дважды: натощак и через 45 минут после завтрака или принятия желчегонных средств. В норме орган должен уменьшиться на 50–70%.
К эхопризнакам перегиба желчного пузыря относится необычная форма, чрезмерно большой или маленький размер, утолщение стенок. Скопление жидкости, газа, конкрементов.
Дополнительные методы диагностики:
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- рентгенография с применением контрастного вещества.
Особенности диагностики
Диагностика болезней желчного пузыря и поджелудочной железы осуществляется с помощью нескольких методик. Самый распространенный метод – УЗД органов брюшной полости. С помощью методики оцениваются размеры и структура органов. Кроме того, данный способ диагностики обнаруживает анатомические отклонения, а также новообразования и камни. Процедура позволяет оценить также состояние печени и селезенки.
Более информативный способ диагностики болезни — КТ органов брюшной полости. Методика показывает послойное изображение печени, поджелудочной железы, желчного пузыря. Она показывает особенности анатомического строения и расположения органов, а также патологии. Данный способ диагностики выявляет новообразования любого типа, а также камни. Показывает она и изменения в составе желчи.
КТ проводят перед любым оперативным вмешательством, а также для контроля лечения.
Также советуем просмотреть: Сметана при разных формах панкреатита
КТ не проводится беременным, кормящим матерям, больным ожирением, сахарным диабетом, а также пациентам с непереносимостью контрастного вещества, используемого для процедуры. Данное вещество вводится внутривенно.
Частью подготовки является соблюдение диеты и употребление препаратов, препятствующих газообразованию.
Огромное значение имеют лабораторные способы диагностики:
- посев желчи;
- анализ крови (общий и биохимический).
Посев желчи проводится с целью обнаружения возбудителя болезни желчного пузыря или поджелудочной железы. Образец получают с помощью зондирования. После этого полученную пробу наносят на специальную среду, которая позволяет вырасти микроорганизмам. Данная методика позволяет установить чувствительность бактерии на антибиотик.
Общий анализ крови показывает изменения в организме. О воспалении свидетельствует высокий уровень лейкоцитов.
Более подробный результат дает биохимический анализ. Если у больного нарушена проходимость желчных путей, наблюдается повышение уровня билирубина, холестерина, ГГТ, щелочной фосфатазы, АЛТ и ACT.
Важно. О патологиях в поджелудочной железе свидетельствует чрезмерная активность альфа-амилазы, трипсина, липазы. У таких больных повышается уровень глюкозы в крови.
Диагностика и различия патологий
Желчный пузырь и панкреатит по признакам имеют много общего. Как при панкреатите, так и при поражении ПЖ, больной ощущается болезненность под ребром справа. Болевой дискомфорт растет когда нарушается диетическое питание, употребляются жирные, острые, жареные продукты, спиртное.
Из проявлений панкреатита и холецистита выделяют:
- понос – жирной консистенции, серого оттенка, стул частый и зловонный, имеет остатки непереваренных продуктов;
- многочисленная рвота, которая не приносит облегчения;
- болевые ощущения в разных местах.
Болезни желчного пузыря кроме перечисленных проявлений проявляются билиарной гипертензией, которая вызвана застоем желчи.
- Слизистые и кожные покровы желтого цвета.
- Кожный зуд.
- Увеличение селезенки, далее – анемия, лейкопения.
- Асцит в тяжелых ситуациях без терапии.
Клинических признаков недостаточно, поэтому проверяется желчный пузырь и ПЖ более детально.
Из современных методов выделяют:
- лапароскопия — метод подразумевает введение сквозь прокол в брюшину микрокамер, которые закреплены на трубку;
- эзофагогастродуоденоскопия – в пищевод вводят эндоскоп и осматривают слизистую ЖКТ;
- дуоденальное зондирование – исследование проходит путем забора материала для анализа. В область кишечника вводится резиновый зонд. Собирают желчь, чтобы сделать визуальное, микробиологическое анализирование и выявить воспаление.
Особенности лечения
Медикаментозной терапии недостаточно для нормальной работы жёлчного пузыря и поджелудочной. Даже операция не гарантирует выздоровления. Терапия заболеваний данных органов состоит в диетическом питании. Больным рекомендуется диета №5, ее основные принципы заключаются в следующем:
- исключение жирной пищи;
- запрет на жарение, копченые и маринованные продукты;
- добавление в рацион овощей и фруктов, кисломолочных продуктов;
- рекомендуемый способ приготовления пищи — на пару, а также тушение;
- питание небольшими порциями, но часто;
- ужин за 2 часа до сна;
- исключение перекусов и еды всухомятку.
Для панкреатита и других нарушений работы поджелудочной железы, а также желчного пузыря лечение тоже одно, и предполагает прием лекарственных препаратов по 1 таблетке 3 р. в день.
Прогнозы и последствия
С местом локализации перегиба желчного пузыря связано нарушение функций органа. При изгибе в области дна пузыря функциональные изменения происходят только в 15% случаев.
При перетяжках в области шейки ЖП у 63% пациентов нарушается моторная функция органа. В 50% случаев к этому приводит перегиб в этой зоне.
Даже при сохранении моторной функции желчный пузырь с перегибом опорожняется в замедленном темпе, что приводит к постепенной гиперконцентрации желчи, прогресса воспалительных процессов.
( 1 оценка, среднее 4 из 5 )
Источник
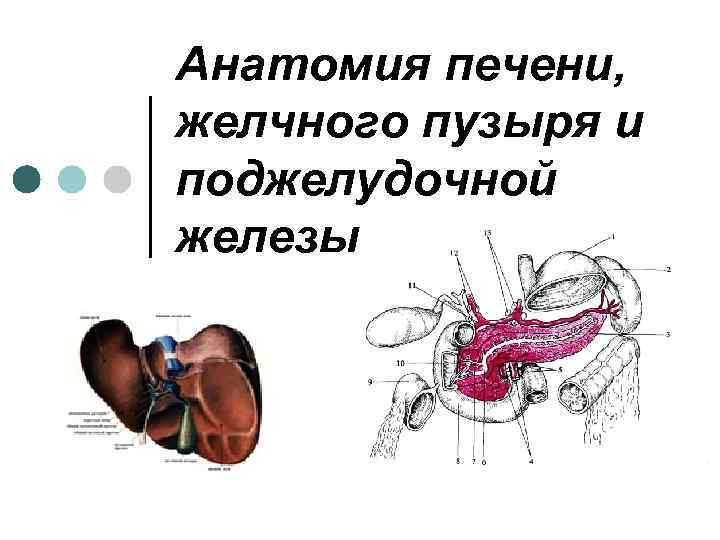
Анатомия печени, желчного пузыря и поджелудочной железы

Расположение печени в организме человека ¢ ¢ ¢ ¢ Печень располагается непосредственно под диафрагмой. Основная масса печени будет находиться в верхней правой части живота, и лишь небольшая часть левой ее доли перейдет за срединную линию на соседний квадрат. Верхняя граница печени находится на уровне сосков, нижняя ее граница на 1 2 см выступает из под реберной дуги. Верхний край печени выпуклый и повторяет вогнутость диафрагмы. Правый край печени гладкий, тупой, опускается вертикально вниз на 13 см. Левый край печени острый, его высота не превышает 6 см. Нижний край печени имеет вогнутости от соприкосновения с близлежащими органами брюшной полости.

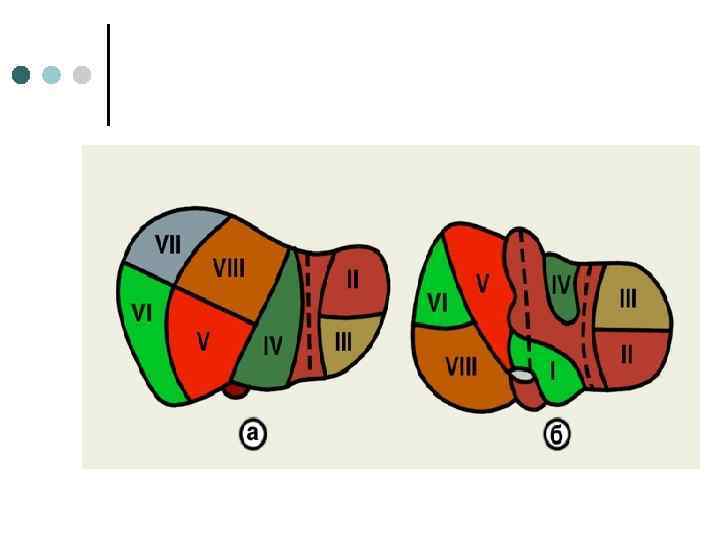
Строение печени ¢ ¢ Печень образуют большая правая и в 6 раз меньшая левая доли, которые разделены между собой листком брюшины. Масса печени 1, 5 2 кг — это самый крупный железистый орган в организме человека. На внутренней печеночной поверхности примерно в средней ее части располагаются ворота печени, через которые входит печеночная артерия и выходит воротная вена, а также общий печеночный проток, выводящий желчь из печени.

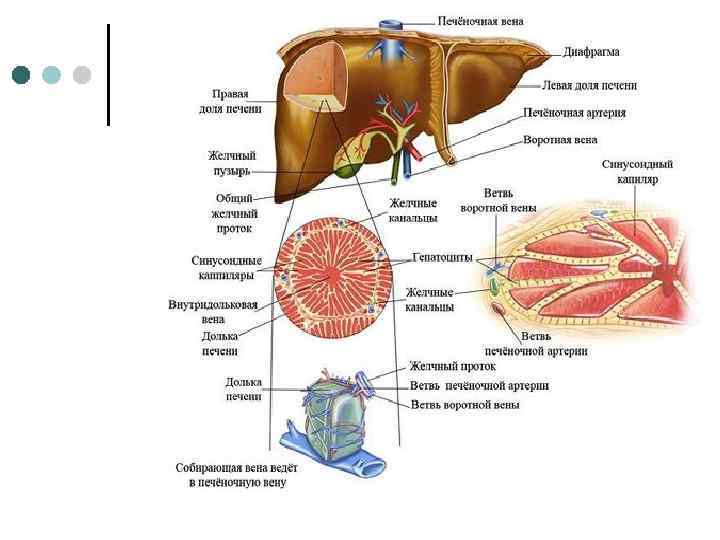
Паренхима печени ¢ Паренхима печени представлена совокупностью гепатоцитов, формирующих классическую дольку. Классическая долька структурно функциональная единица печени. Она имеет форму шестигранной призмы. Ширина печеночной дольки равна 1 1, 5 мм, высота 3 4 мм. По периферии дольки находятся триады или портальные тракты, в состав которых входят междольковые артерия, вена и желчный проток, а также лимфососуды и нервные стволы (в силу этого некоторые исследователи предлагают называть эти структуры не триадами, а пентодами).

¢ ¢ ¢ В центре дольки лежит центральная вена. Основу дольки составляют печеночные балки или трабекулы. Они образованы двумя рядами гепатоцитов, соединенных десмосомами. Между гепатоцитами трабекулы проходит внутридольковый желчный капилляр, который не имеет собственной стенки. Его стенку образуют цитолеммы двух гепатоцитов, которые в этом месте инвагинируют. Печеночные балки радиально сходятся к центру дольки. Между соседними балками находятся синусоидные капилляры.

Строение гепатоцита ¢ ¢ Гепатоциты основной вид клеток печени, выполняющий ее основные функции. Это крупные клетки полигональной или шестиугольной формы. Имеют одно или несколько ядер, при этом ядра могут быть полиплоидными. Многоядерные и полиплоидные гепатоциты отражают приспособительные изменения печени, поскольку эти клетки способны выполнять гораздо более интенсивно свои функции, чем обычные гепатоциты.
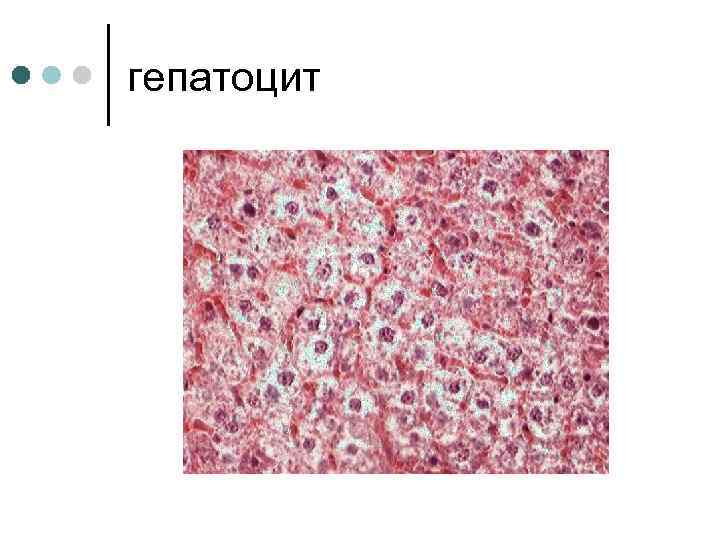
гепатоцит

Каждый гепатоцит имеет две стороны: васкулярную; билиарную. ¢ ¢ Различают васкулярный резорбтивный (обращенный к синусоиду) и билиарный секреторный (обращенный к желчному канальцу) полюсы. На поверхности клетки, обращенной к соседнему гепатоциту, имеются цитоплазматические выпячивания, обеспечивающие прочное соединение гепатоцитов друг с другом. Захват (эндоцитоз) метаболитов микроворсинками васкулярного полюса, а также выделение секрета (экзоцитоз) на билиарном полюсе являются активными процессами, регулируемыми функциональными системами. При электронномикроскопическом исследовании гепатоцит имеет неправильную гексагональную форму с нечетко выраженными углами. Цитоплазматическая мембрана клетки состоит из наружного и внутреннего слоев.
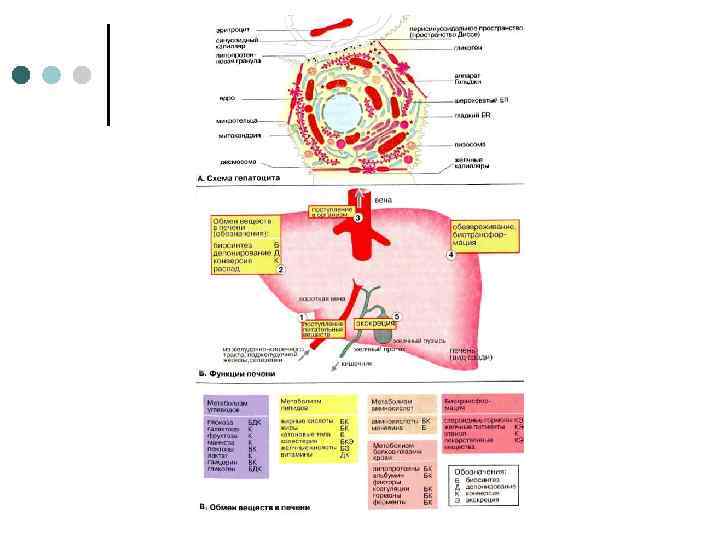

Функции печени: ¢ ¢ ¢ ¢ ¢ депонирование, в печени депонируется гликоген, жирорастворимые витамины (А, D, Е, К). Сосудистая система печени способна в довольно больших количествах депонировать кровь; участие во всех видах обмена веществ: белковом, липидном (в том числе в обмене холестерина), углеводном, пигментном, минеральном и др. дезинтоксикационная функция; барьерно защитная функция; синтез белков крови: фибриногена, протромбина, альбуминов; участие в регуляции свертывания крови путем образования белков фибриногена и протромбина; секреторная функция образование желчи; гомеостатическая функция, печень участвует в регуляции метаболического, антигенного и температурного гомеостаза организма; кроветворная функция; эндокринная функция.

Строение желчного пузыря ¢ ¢ Желчный пузырь находится под воротами печени. Он простирается к наружному краю печени и ложится на двенадцатиперстную кишку. Желчный пузырь имеет грушевидную форму, его длина — 12 18 см. Анатомически желчный пузырь разделяется на более широкую часть — дно, среднюю часть — тело и сужающуюся часть — шейку. Шейка пузыря переходит в общий пузырный проток.

Желчевыводящие пути ¢ Желчные ходы, выходя из печеночной дольки, образуют желчные протоки, которые сливаются в правый и левый, затем в общий печеночный проток. Далее печеночный проток делится на две части, одна из которых переходит в общий желчный проток и открывается в двенадцатиперстную кишку, а другая часть переходит в пузырный проток и заканчивается желчным пузырем.

Выработка желчи ¢ ¢ ¢ В дольках печени вырабатывается желчь. Затем желчь поступает по печеночному и желчному протоку в желчный пузырь, где накапливается. В желчном пузыре может собираться до 60 мл желчи. Для участия в пищеварении желчь по протокам выходит из пузыря в двенадцатиперстную кишку. Регулируют выход желчи пузырный сфинктер (жом), располагающийся в шейке желчного пузыря, и сфинктер Одди, располагающийся у входа в двенадцатиперстную кишку. Основным сигналом для выхода желчи служит прием пищи и поступление ее в желудок. Когда пузырной желчи недостаточно для переваривания пищи (например, переедание или употребление слишком жирной пищи), желчь из печеночного протока напрямую поступает в двенадцатиперстную кишку, минуя желчный пузырь.

Состав желчи ¢ ¢ Различают печеночную и пузырную желчь. Печеночной желчи вырабатывается 800 1000 мл в сутки. Она жидкой консистенции и светло коричневого цвета. Желчь, поступившая в желчный пузырь, концентрируется за счет обратного всасывания жидкой части в кровь, поэтому становится густой и темно коричневого цвета. В состав желчи входят вода, желчные кислоты (таурохолевая и гликохолевая натриевые соли), желчные пигменты (билирубин, биливердин), жиры. Еще в ее состав входят лецитин, холестерин, слизь, соли калия, натрия, магния, кальция и фермент – фосфатаза. Из желчных пигментов происходит образование пигментов кала (стеркобилина) и мочи (уробилина).

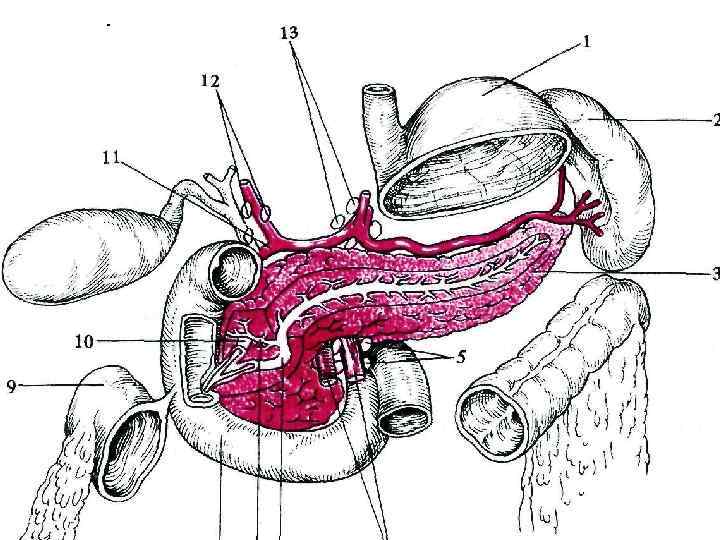
Поджелудочная железа ¢ ¢ ¢ pancreas – крупная железа, расположенная на задней стенке живота позади желудка, на уровне нижних грудных (XI XII) и верхних поясничных (I, II) позвонков. Основная масса железы выполняет внешнесекреторную функцию Поджелудочная железа расположена почти поперечно, пересекая спереди позвоночник, причем 1/3 ее находится правее, т. е. направо от позвоночного столба (в подкове двенадцатиперстной кишки), и 2/3 – левее срединной плоскости тела, в надчревной области и в левой подреберной области.

¢ ¢ ¢ В поджелудочной железе выделяют три расположенных последовательно справа налево отдела: головку, caput pancreatis, тело, corpus pancreatis, и хвост, cauda pancreatis. Все отделы окружены капсулой поджелудочной железы, capsula pancreatis. Различают переднюю и заднюю поверхности поджелудочной железы, а в теле – еще и нижнюю поверхность и три края: передний, верхний и нижний.

¢ ¢ ¢ Длина поджелудочной железы 16 22 см, ширина 3 9 см (в области головки), толщина 2 3 см; масса 70 80 г. Железа имеет серовато розо вый цвет, почти такой же, как и около ушная слюнная железа. Головка же лезы располагается на уровне I— II по ясничных позвонков, а тело и хвост идут косо влево и вверх, так что хвост находится в левой подреберной обла сти, на уровне XI XII ребер.

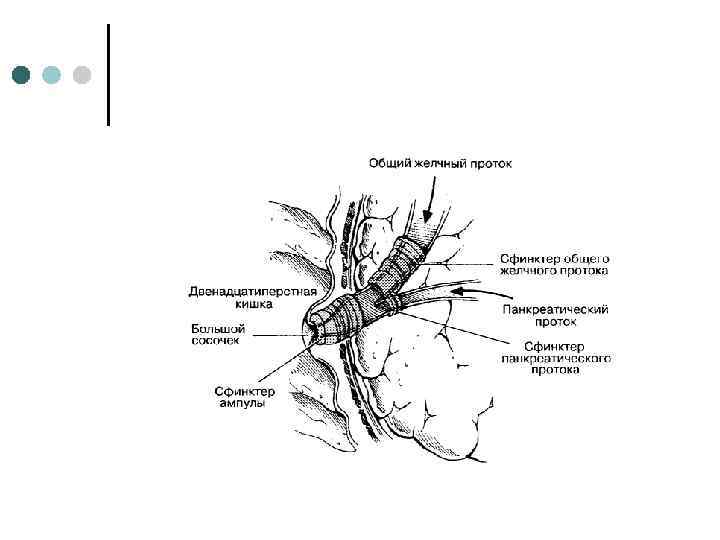
Проток поджелудочной железы ¢ ¢ ¢ ductus pancreaticus, проходит от хвоста до головки, располагаясь в толще вещества железы на середине расстояния между верхним и передним краями, ближе к задней, чем к передней, поверхности По пути протока в него впадают протоки из окружающих долек железы. У правого края головки проток соединяется с общим желчным протоком в печеночно поджелудочную ампулу, ampulla hepatopancreatica, на вершине большого сосочка двенадцатиперстной кишки

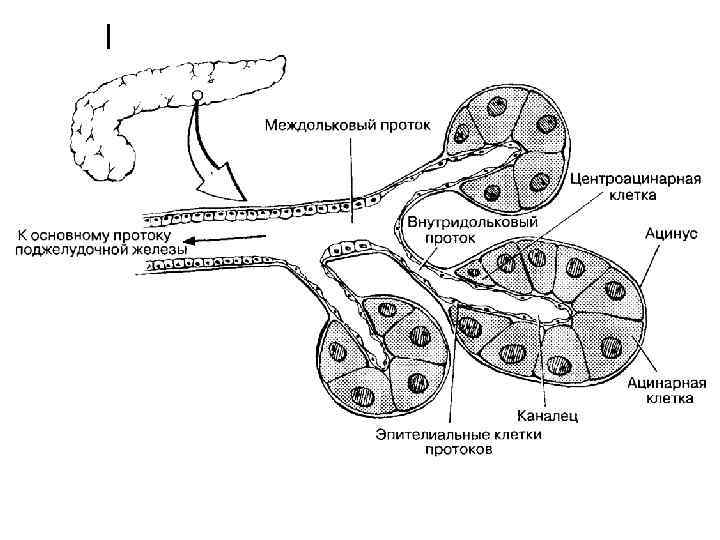
Сроение поджелудочной железы ¢ ¢ ¢ Вокруг основного протока железы расположены макро скопические панкреатические дольки, состоящие из ряда порядков более мелких долек. Самые мелкие структуры – панкреатические ацинусы, acini pancreatici, состоят из железистого эпителия Группы ацинусов объединяются в дольки седьмого порядка, в них формируются самые мелкие выводные протоки

Дольки железы разделены соединительнотканными междольковыми перегородкам ¢ Между дольками залегают панкреатические островки представляющие эндокринную часть поджелудочной железы. ¢

Физиология пищеварения ¢ Под пищеварением понимается совокупность физических, химических и физиологических процессов, обеспечивающих обработку и превращение пищевых продуктов в простые химические соединения, способные усваиваться клетками организма.

Состав и свойства панкреатического сока ¢ ¢ Выделяется поджелудочной железой 1, 5 2 л/сут. Вода 99% сухой остаток 0. 12% В соке содержатся катионы Na+, Ca 2+, К+, Мg 2+ и анионы Cl-, SO 32 -, HPO 42 -. Особенно много в нем бикарбонатов, благодаря которым р. Н сока равна 7, 88, 5. Ферменты поджелудочного сока активны только в слабощелочной среде.

Состав и свойства панкреатического сока ¢ ¢ Панкреатический сок представлен протеолитическими, липолитическими и амилолитическими ферментами, переваривающими белки, жиры, углеводы и нуклеиновые кислоты. Альфа амилаза, липаза и нуклеаза секретируются в активном состоянии; протеазы — в виде проэнзимов. Альфа амилаза поджелудочной железы расщепляет полисахариды до олиго , ди и моносахаридов. Панкреатическая липаза, активная в присутствии солей желчных кислот, действует на липиды, расщепляя их до моноглицеридов и жирных кислот.
Источник
