Аритмия после удаления желчного пузыря
Просмотров: 32876 Время на чтение: 3 мин.
Может ли болезнь печени вызвать аритмию?

НАЖБП хорошо лечится, достаточно похудеть, нормализовать питание и восстановить печень при помощи гепатопротекторов. Фото: Flickr
Исследования показывают, что жировая болезнь печени повышает риск мерцательной и желудочковой аритмий. Как предотвратить сердечную катастрофу?
В прошлых статьях мы рассказывали, как неалкогольная жировая болезнь печени (которая имеется у 30% населения Земли) повышает риск атеросклероза. Возможны и другие сердечно-сосудистые осложнения. Сегодня поговорим об аритмиях — мерцательной и желудочковой. Ряд исследований показывает, что есть прямая связь между болезнью печени и появлением структурных и функциональных изменений в сердце пациентов.
НАЖБП и аритмия
Мерцательная аритмия, или фибрилляция предсердий (ФП) — это самый распространённый тип аритмии. Одно из самых свежих исследований, посвящённых взаимосвязи НАЖБП и мерцательной аритмии, прошло с участием 1000 добровольцев среднего возраста финского происхождения. За ними наблюдали около 16 лет, и оказалось, что жировая болезнь печени коррелирует с двукратным повышением риска фибрилляции предсердий (вне зависимости от пола, возраста, веса, вредных привычек, наличия диабета, показателей артериального давления, резистентности к инсулину и др).
Результаты другого исследования — с участием 3700 взрослых — были представлены соавторами Фрамингемского исследования сердца в 2013 году. Учёные вели наблюдение за добровольцами в течение более чем 10 лет и получили такой результат: повышенный уровень печёночных трансаминаз (печёночных ферментов) связан с увеличением вероятности развития мерцательной аритмии.
Этот же вывод оказался справедлив для больных диабетом 2-го типа: ещё одно исследование зафиксировало среди пациентов с НАЖБП более высокий уровень распространённости аритмии, чем среди людей без проблем с печенью.
Как вылечить НАЖБП
НАЖБП не цирроз, заболевание излечимо. Но жировая болезнь печени в долгосрочной перспективе может привести к циррозу, поэтому не советуем затягивать с лечением. Оно держится на «трёх китах»:
- постепенное снижение веса и уменьшение окружности талии;
- нормализация питания (уменьшение жиров, частые приёмы пищи небольшими порциями, достаточный объём жидкости и клетчатки — Стол №5);
- восстановление и защита печени при помощи урсодезоксихолевой кислоты.
Этих мер достаточно, чтобы довольно быстро реанимировать печень. Врачи также рекомендуют увеличить физическую активность: это способствует похудению и улучшению функции печени за счёт лучшего снабжения крови кислородом.
Как вы видите, результаты различных научных работ показывают, что НАЖБП ведёт к аритмии. Это частично объясняет, почему среди больных жировой болезнью печени высокий риск смертности от сердечно-сосудистых заболеваний. В этой связи Европейское руководство по клинической практике предложило применять к пациентам с НАЖБП многодисциплинарный подход: это значит, что врачи должны держать под контролем не только печень, но и другие системы организма.
В то же время понятно, что само по себе лечение НАЖБП (с диетой Стол №5, гепатопротекторами и физической активностью) — это профилактика болезней сердца и снижение риска преждевременной смерти.
Автор статьи:
Карина Тверецкая
- Редактор сайта
- Опыт работы — 11 лет
Источник
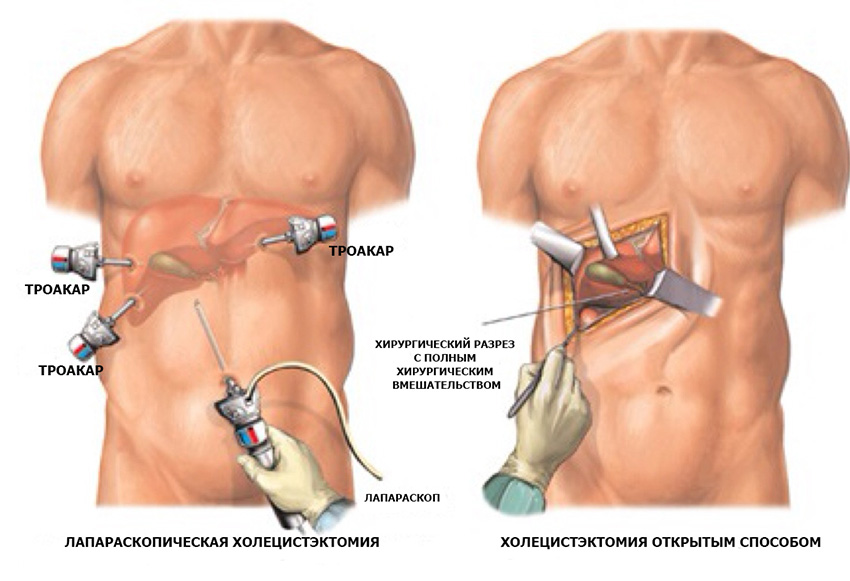
Холецистокардиальный синдром – это симптомокомплекс, характеризующийся изменением нормальной сердечной деятельности на фоне дисфункции желчного пузыря или желчевыводящих путей. Заболевание проявляется кардиалгией, аритмией и нарушением проводимости сердца, которые возникают на пике желчной (печеночной) колики или обострения холецистита. Диагностика основывается на данных физикального осмотра, УЗИ сердца, желчного пузыря и протоков, ЭКГ, анализа крови. Основу консервативной терапии составляет диетическое питание, назначение спазмолитических и желчегонных препаратов. Оперативное лечение предполагает проведение лапароскопической или открытой холецистэктомии.
Общие сведения
Холецистокардиальный синдром (холециститное сердце, холецистокоронарный синдром, желчно-кардиальный синдром) – совокупность метаболических и функциональных нарушений деятельности миокарда, возникающих в результате негативного воздействия на сердечную мышцу патологических процессов в билиарной системе. Распространённость заболевания при хроническом бескаменном холецистите составляет 25–57%, при желчнокаменной болезни – 15%. Вариабельность статистических показателей связана с трудностью в распознавании и проведении дифференциальной диагностики патологии. У женщин заболевание встречается в 3 раза чаще, чем у мужчин. Средний возраст пациентов составляет 35-55 лет.
Холецистокардиальный синдром
Причины
Патогенез
Патогенетические аспекты холецистокардиального синдрома являются предметом спора среди ученых всего мира. В современной гастроэнтерологии существует несколько взаимосвязанных и равноценных теорий развития болезни:
- Рефлекторная. Согласно этой теории, воспалительные заболевания желчевыделительной системы оказывают патологическое влияние на вегетативную нервную систему (парасимпатическую, симпатическую), вызывая рефлекторное нарушение ритма, спазм артерий сердца др.
- Метаболическая. В результате частых обострений холецистита и желчнокаменной болезни нарушается обмен веществ (электролитов, углеводов, липидов, белков и др.). Изменение обменных процессов приводят к угнетению метаболических реакций в миокарде.
- Инфекционно-токсическая. Бактериальные токсины, выделяющиеся при обострении патологии билиарной системы (холангита, холецистита, ЖКБ) обладают кардиотропным действием. В условиях нарушения гомеостаза и выраженной интоксикации развиваются дистрофические изменения миокарда токсического генеза.
Симптомы
Чаще всего клинические проявления возникают после приема алкоголя, погрешностей в питании, сильного психоэмоционального напряжения. Симптоматика заболевания имеет разную степень выраженности. Чаще всего синдром манифестирует острой приступообразной, сжимающей или колющей болью в области сердца, иррадиирущей в левое подреберье, лопатку, плечо. Болезненные ощущения возникают в разгар обострения холецистита или желчнокаменной болезни. Ноющие, сжимающие боли слева от грудины могут являться единственным проявлением патологии желчевыделительной системы.
Существует безболевая форма холециститного сердца, при которой основным симптомом является нарушение сердечного ритма (фибрилляция предсердий, экстрасистолия, АВ-блокады). Аритмия при холецистокардиальном синдроме связана с началом желчной колики и практически не поддается лечению антиаритмическими препаратами. Заболевание часто сочетается с тахикардией, повышением АД, одышкой.
Со стороны билиарной системы отмечаются выраженные боли в правом подреберье, нарушение стула, тошнота, рвота с желчью, повышение температуры тела. При закупорке конкрементом просвета билиарного протока к основным симптомам присоединяется желтушность кожных покровов и склер.
Осложнения
Последствия холецистокардиального синдрома связаны с осложнениями заболеваний, вызвавших данную патологию. Интенсивный приступ кардиалгии может привести к развитию кардиогенного шока, потере сознания, летальному исходу. Различные нарушения ритма при отсутствии лечения на фоне имеющейся патологии сердца вызывают фатальные аритмии (фибрилляцию и трепетание желудочков) вплоть до асистолии.
Рефлекторный спазм венечных сосудов может осложняться развитием острого коронарного синдрома, а длительная ишемия сердечной мышцы – инфарктом миокарда. Со стороны желчевыводящей системы возможно прободение желчного пузыря конкрементом с развитием перитонита и сепсиса. При присоединении инфекции возникает эмпиема желчного пузыря.
Диагностика
Отсутствие патогномоничных признаков, стертость клинической картины вызывает значительные трудности при верификации диагноза. Поиск оптимального алгоритма диагностики представляет интерес для врачей различных специальностей (терапевтов, гастроэнтерологов, хирургов и др.). Для установления точного диагноза назначают комплексное исследование сердечно-сосудистой и желчевыводящей систем:
- Осмотр специалиста. Чаще всего пациент обращается к врачу узкой специализации (кардиологу, гастроэнтерологу) в зависимости от характера преобладающих симптомов. Специалист выясняет анамнез жизни и болезни, осуществляет физикальный осмотр, обращает внимание на связь между началом приступа кардиальных болей или аритмии и обострением холецистита или желчной коликой.
- Диагностика желчевыводящей системы. Для исследования билиарного тракта выполняют УЗИ желчного пузыря и желчевыводящих путей. При наличии желчнокаменной болезни проводят эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ). В спорных и тяжелых случаях применяют магнитно-резонансную холангиографию.
- Исследование сердечно-сосудистой системы. Для исключения патологии сердца выполняют ЭКГ, на которой может обнаружиться экстрасистолия, нарушение проводимости по ножкам пучка Гиса, атриовентрикулярная блокада различной степени, инверсия зубца Т. В некоторых случаях выполняют суточное холтеровское мониторирование ЭКГ. ЭХО-КГ позволяет исключить органические поражения сердца (пороки, инфаркт миокарда и др.)
- Анализ крови. При обострении холецистита в крови повышается количество лейкоцитов, уровень билирубина, ускоряется СОЭ. Для исключения инфаркта миокарда определяют уровень КФК, КФК-МВ, тропонина, ЛДГ, ЛДГ-1.
Дифференциальная диагностика
Дифференциальная диагностика холецистокардиального синдрома проводится с патологией сердечно-сосудистой системы: ишемической болезнью сердца, аритмиями другого генеза, инфарктом миокарда. При безболевой форме с преобладанием астеноневротического синдрома заболевание следует отличать от вегето-сосудистой дистонии. В дифференциальной диагностике большое значение имеет начало кардиальных болей, их длительность и связь с появлением жалоб со стороны желчного пузыря и билиарных протоков.
Лечение холецистокардиального синдрома
Лечебная тактика зависит от состояния пациента, выраженности кардиологических симптомов и вида патологии желчевыводящей системы. В настоящее время рассматривают два основных варианта лечения болезни:
- Консервативное. Показано при бескаменном холецистите с редкими (1-2 раза в год) обострениями, при наличии конкрементов в пузыре размером не более 10 мм с сохранением его функции и проходимости пузырного протока. Консервативную терапию применяют при тяжелом соматическом состоянии пациента до улучшения самочувствия. Всем больным рекомендована строгая диета, ограничивающая потребление жирной, жареной пищи, алкогольных и газированных напитков. Назначают препараты урсодезоксихолевой кислоты, которые воздействуют на конкременты, постепенно растворяя их. При небольших размерах камней выполняют неинвазивную ударно-волновую литотрипсию.
- Оперативное. Применяется при неэффективности консервативной терапии, больших размерах конкремента и неблагоприятном течении холецистита. Хирургические манипуляции представляют собой открытое или лапароскопическое удаление желчного пузыря. При выраженной декомпенсации сердечной деятельности оперативное лечение выполняется в два этапа. Вначале проводят одномоментную декомпрессию и санацию желчного пузыря. Затем, после купирования болевого синдрома и стабилизации состояния пациента, осуществляют холецистэктомию.
Прогноз и профилактика
Прогноз холецистокардиального синдрома зависит от выраженности кардиологических проявлений и тяжести заболеваний билиарного тракта. При своевременном купировании сердечной патологии, снятии воспаления и проведении операции прогноз благоприятный. Развившиеся в результате диагностических ошибок осложнения могут привести к неблагоприятному, а иногда и летальному исходу.
Профилактика болезни заключается в тщательном обследовании больных с патологией желчевыводящей системы. Пациенту необходимо соблюдать диету и принимать назначенные врачом препараты, не допуская развития печеночной колики и обострений, сопровождающихся интенсивным болевым синдромом.
Холецистокардиальный синдром – лечение в Москве
Источник
Просмотров: 48221 Время на чтение: 3 мин.
Что происходит с организмом после удаления желчного пузыря?
Первое время после удаления желчного пузыря человек может испытывать избыточное газообразование, вздутие, мучиться от диареи или запоров. Фото: Unsplash/Atanael Melchor
Организму требуется время, чтобы перестроиться на работу без желчного пузыря. Поэтому первые несколько недель могут стать испытанием для больного. Типичные симптомы после холецистэктомии – вздутие, диарея и запор.
Операция по удалению желчного пузыря на медицинском языке называется холецистэктомией. Это весьма распространенная хирургическая процедура: в основном её проводят, если в желчном обнаружены камни. Они могут провоцировать боли в животе, развитие воспаления и инфекции, закупорку желчных протоков и протоков между печенью и поджелудочной железой. Последнее чревато панкреатитом. Желчный пузырь не относится к жизненно важным органам, тем не менее после его удаления организму требуется время на восстановление. Как прийти в себя после ножа хирурга, расскажем далее.
Общие побочные эффекты от операции на желчном пузыре
Операция на желчном пузыре может вызвать ряд побочных эффектов, которые должны пройти в короткий срок после хирургического вмешательства. Если они длятся дольше месяца, следует сообщить об этом хирургу.
Классические побочные эффекты удаления желчного пузыря включают:
- диарея, запор;
- избыточное газообразование;
- метеоризм.
В случае появления побочных эффектов, можно поговорить с лечащим врачом о лекарствах, которые помогут облегчить симптомы. Обычно назначают урсодезоксихолевую кислоту – для улучшения текучести желчи, и симптоматические препараты (слабительные, противодиарейные, препараты от метеоризма и проч.). Полезно также отследить, что провоцирует или усиливает неприятные ощущения, и по возможности избегать этих факторов риска.
Немедленно обратитесь к врачу, если у вас:
- началась лихорадка;
- усиливается боль в животе;
- тошнота и рвота, которые не проходят;
- началась желтуха – пожелтение кожи и склер глаз;
- раны красные и/или болезненные (если проводилась классическая, а не лапароскопическая холецистэктомия. Во втором случае хирург не делает разрезов).
Почему после операции люди худеют?
После холецистэктомии пациенты обычно теряют какое-то количество веса. И тому есть несколько объяснений:
- побочные эффекты от операции
Операция по удалению желчного может спровоцировать диарею, тошноту или рвоту. У некоторых людей диарея затягивается – это может быть следствием избытка желчи в пищеварительной системе (резервуар, в котором она раньше хранилась, удалён). Также возможно снижение аппетита в течение нескольких недель после холецистэктомии.
- диета с низким содержанием жира перед операцией
За счёт соблюдения диеты с низким содержанием жиров перед операцией уменьшается калорийность рациона. Как следствие, больной теряет вес.
- приём обезболивающих
Обезболивающие препараты, назначаемые после операции, могут вызывать запоры. Болезненные ощущения и затрудненная дефекация снижают аппетит, что тоже приводит к потере веса.
- мягкая диета после операции
Послеоперационный период требует соблюдения диетических рекомендаций – нужно исключить жирное, жареное, острое, солёное, алкоголь. Для восстановления после холецистэктомии подойдёт Стол №5. Такая мягкая низкокалорийная диета также способствует небольшому похудению.
В большинстве случаев похудение после операции на желчном пузыре носит временный характер. Как только организм приспособится (обычно на это требуется 2-4 недели), потеря веса замедлится или прекратится.
Диета после удаления желчного пузыря
Несмотря на то, что желчный пузырь – не самый важный орган в пищеварительной системе, желудочно-кишечному тракту нужно время, чтобы приспособиться к жизни без него. У организма больше нет хранилища для желчи, поэтому она поступает напрямик из печени в кишечник. Чтобы помочь ЖКТ перестроиться, в послеоперационный период необходимо соблюдать щадящую диету.
Основные принципы диеты после холецистэктомии:
- избегать жареной, жирной, острой пищи;
- исключить продукты, вызывающие избыточное газообразование;
- сократить потребления кофеина;
- постепенно увеличивать количество клетчатки;
- питаться маленькими порциями, чтобы минимизировать риск побочных эффектов от операции.
Итак, что происходит с организмом человека после удаления желчного пузыря? Он одновременно справляется со стрессом от хирургического вмешательства и перестраивается на работу без желчного. В восстановительный период больной может продолжить худеть, потому что приходится придерживаться низкокалорийного питания. Чтобы организму легче было «войти в ритм» после холецистэктомии, соблюдайте щадящую диету, избегайте физических нагрузок и принимайте назначенные врачом лекарства.
Автор статьи:
Карина Тверецкая
- Редактор сайта
- Опыт работы — 11 лет
Источник
Удаление желчного пузыря – это операция (холецистэктомия), при которой пораженный орган иссекают и удаляют. Основными показаниями к хирургическому лечению являются различные формы холецистита, а также наличие отверстия в стенке желчного пузыря. Операция может быть запланированной и экстренной. Плановое удаление легче переносится больными, улучшает самочувствие, избавляет от таких симптомов, как боль, тошнота. Экстренная холецистэктомия в несколько раз сложнее, часто требует длительного восстановления. Если не делать операцию, развиваются осложнения, при которых риск летального исхода в несколько раз выше, чем от любых последствий планового удаления.
Роль желчного пузыря
Небольшой «мешочек» грушевидной формы, расположенный на висцеральной поверхности печени, называется желчным пузырем (ЖП). Он является резервуаром для хранения желчи, которая вырабатывается клетками печени и выполняет важные функции в процессе пищеварения.
Ежедневно в пузырь поступает до 2 л желчи. Здесь она скапливается и становится более густой. При поступлении пищевого комка из желудка в 12-перстную кишку, желчный пузырь сокращается, выбрасывая порцию желчи в дуоденальное пространство. Это необходимо для расщепления жиров, повышения выработки активных ферментов, обеззараживания содержимого кишечника.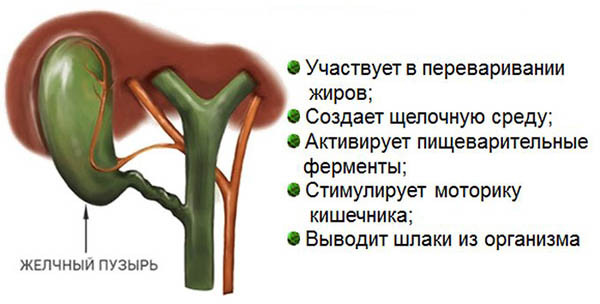
При нарушении работы желчного пузыря нарушается отток желчи, что приводит к дисбалансу составляющих секрета, воспалению органа. Застойные явления провоцируют образование билиарного сладжа (осадка), из которого со временем формируются камни. Постепенно конкременты наполняют пузырь, вызывая опасные осложнения, желтуху и дисфункцию органа. Вот почему возникает необходимость удаления желчного.
Показания и противопоказания
Применение консервативных методов до сих пор себя не оправдало. В большинстве случаев холецистэктомия – это лучший, а иногда единственный путь сохранения жизни и здоровья больного. Когда нужно удаление:
- желчнокаменная болезнь;
- острый, хронический холецистит;
- холестероз – накопление холестерина в стенке желчного пузыря;
- перфорационное повреждение органа;
- наличие камней в протоке;
- новообразования различного генеза;
- частые желчные колики;
- неэффективность консервативной терапии.
Операция не проводится женщинам в первые и последние три месяца беременности, пациентам с острыми инфекциями, тяжелыми заболеваниями сердца, легких. Преклонный возраст не является противопоказанием, при необходимости операцию делают пожилым пациентам. Операция на желчном пузыре не проводится при наличии его врожденных дефектов, деструкции стенки органа, а также сильном воспалительном процессе в области шейки желчного пузыря.
Можно ли обойтись без операции
Конкременты, формирующиеся из желчи, бывают твердыми и мягкими, размером с песчинку или достигать нескольких сантиметров в диаметре. Камень может быть один, а иногда встречается несколько десятков образований. Но не величина конкрементов, ни их количество не играет особой роли. К тяжелым последствиям может привести даже маленький камешек. Если он начинает двигаться, это чревато развитием воспаления.
Срочной резекции желчного пузыря не избежать при следующих состояниях:
- закупорке желчного протока;
- разрыв органа;
- гангренозный холецистит;
- абсцесс;
- движение камней;
- нагноения с угрозой перитонита или общего заражения крови.
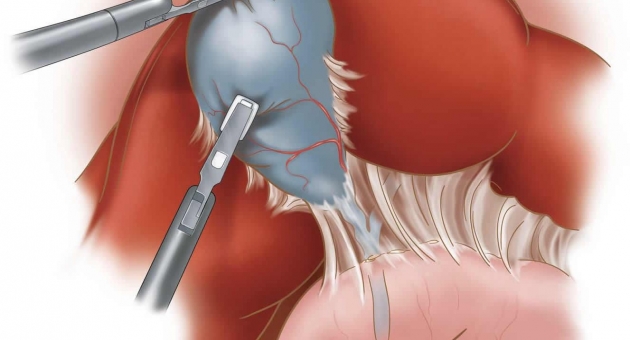 Сегодня медицине неизвестны безоперационные методы лечения, избавляющие от камней. Их растворение, дробление обеспечивает лишь временное облегчение, но не воздействуют на главную причину образования конкрементов. Поэтому, излечение возможно только после удаления желчного пузыря. Отказываться от операции опасно для жизни. Запущенные формы заболеваний приведут к тяжелым проблемам, требующим сложного, длительного лечения.
Сегодня медицине неизвестны безоперационные методы лечения, избавляющие от камней. Их растворение, дробление обеспечивает лишь временное облегчение, но не воздействуют на главную причину образования конкрементов. Поэтому, излечение возможно только после удаления желчного пузыря. Отказываться от операции опасно для жизни. Запущенные формы заболеваний приведут к тяжелым проблемам, требующим сложного, длительного лечения.
Как проходит холецистэктомия
Плановую резекцию делают в период ремиссии, когда отсутствуют боли в правом подреберье, желтушность кожных покровов, сильная тошнота, рвота. Оперативное вмешательство – всегда сильный стресс для организма, а в данном случае человеку легче перенести хирургическое лечение. Экстренно удаление показано в случае развития осложнений, наличие которых опасно для здоровья и жизни.
Существует несколько видов операции:
- полостная;
- лапароскопическая;
- холецистэктомия из мини-доступа.
Выбор способа удаления желчного пузыря определяется врачом, зависит от тяжести болезни и общего состояния пациента. Для этого нужно провести полное обследование,что поможет не ошибиться с методикой лечения.
Ход операции
Независимо от способа резекции ЖП, она проводится с соблюдением следующего алгоритма:
- Проводится анестезия – общий наркоз.
- Операционное поле обрабатывается антисептиком, делается разрез на передней брюшной стенке (один или несколько в зависимости от вида операции).
- Поврежденный орган извлекается и удаляется.
После удаления желчного, прижигаются кровеносные сосуды, накладываются швы.
Сравнение способов хирургического лечения
| Вид операции | Лапаротомия (открытая) | Лапароскопия |
| Доступ к пораженному органу | Под правым реберным краем или по срединной линии живота выполняется большой разрез – 15-20 см. | Доступ обеспечивается через 3-4 минипрокола по 0,5-1 см каждый. |
| Степень травматизации | Обширное повреждение. | Минимальная травматизация брюшной стенки. |
| Восстановление | После операции открытым способом пациент находится в стационаре до 14 дней. Физические нагрузки разрешены через 90 дней, трудовая деятельность – спустя 1 месяц. | Нахождение под наблюдением врачей – 1-3 дня. Возвращение на работу – через 10-14 дней. Активная физическая деятельность – через 1 месяц. |
| Когда назначается | Нужна при тяжелых состояниях, которые грозят жизни пациента (перитонит, перфорация, абсцесс и другие). | В рамках планового хирургической терапии является преимущественным способом удаления. |
Последствия удаления
Отсутствие желчного пузыря не критично для пищеварительной системы. После изменения образа жизни, коррекции питания, организм быстро приспосабливается к новым условиям и функционирует в привычном режиме. Печень продолжает вырабатывать желчь, но после операции по удалению желчного пузыря, она напрямую поступает в 12-перстную кишку.
Если больной употребляет насыщенную жирами пищу, объема желчи не хватает, пациент страдает от нарушения работы кишечника – жидкого стула, тошноты, повышенного газообразования. Неполное расщепление липидов у мужчин и женщин приводит к дефициту незаменимых жирных кислот и плохому усвоению некоторых витаминов.
В первые 3 месяца в организме происходит адаптация работы органов брюшной полости, которые участвуют в пищеварении:
- В желудочном соке увеличивается количество слизи, понижается кислотность.
- Поджелудочная железа продуцирует больше инсулина и трипсина.
- Изменяется микрофлора кишечника – увеличивается численность лакто- и бифидобактерий.
- В процессе расщепления липидных соединений участвует желудочный сок и секрет поджелудочной железы.
- Чаще наблюдаются диспепсические явления – изжога, отрыжка, понос, урчание в животе.
- После удаления желчного пузыря печень более восприимчива к возбудителям инфекционных болезней.
 Пока желудочно-кишечный тракт не приспособился к отсутствию порционного выброса желчи, больной будет жаловаться на икоту, чувство горечи во рту. Обычно процесс адаптации длится от полугода, а у пожилых пациентов до 18 месяцев. Удаление пузыря отрицательно сказывается на адсорбции антиоксидантов, которая резко снижается. Это грозит усилением окислительных реакций и опасностью раннего старения, как мужчин, так и женщин.
Пока желудочно-кишечный тракт не приспособился к отсутствию порционного выброса желчи, больной будет жаловаться на икоту, чувство горечи во рту. Обычно процесс адаптации длится от полугода, а у пожилых пациентов до 18 месяцев. Удаление пузыря отрицательно сказывается на адсорбции антиоксидантов, которая резко снижается. Это грозит усилением окислительных реакций и опасностью раннего старения, как мужчин, так и женщин.
Что беспокоит в первые дни после операции
Сразу после выхода из наркоза у человека появляется выраженная жажда, тошнота, иногда рвота. В первые 12 часов после операции у мужчин и женщин наблюдаются следующие симптомы:
- жжение на лбу, в ротовой полости;
- сильное чувство голода;
- нарушение чувствительности (онемение) конечностей;
- слуховые галлюцинации.
В последующем возникают боли в правом боку и нестерпимое зудящее ощущение в области швов.
Ранние и поздние послеоперационные осложнения
После лапароскопии у большинства пациентов никаких последствий после удаления желчного пузыря не наблюдается. Риск возникновения осложнений резко возрастает, если орган удаляют в ходе полостной операции. К ранним патологическим последствиям относятся:
- прокол 12-перстной кишки хирургическими инструментами;
- внутреннее кровотечение из печени;
- инфицирование при нарушении стерильности.
В послеоперационный период может развиться:
- воспаление начального отдела кишечника (дуоденит);
- гастродуоденальный рефлюкс – заброс желчи в желудок;
- гастрит – воспаление слизистой желудка;
- послеоперационная грыжа в области шва;
- сильные боли в области кишечника;
- билиарный панкреатит;
- желтуха – при формировании рубца, перекрытии камнем протока;
- воспалительное поражение тонкого и толстого кишечника (энтероколит).
Спаечный процесс, как последствие после холецистэктомии, грозит сужением желчных протоков за счет образования рубцов.
Постхолецистэктомический синдром
Нередко, после того, как вырезали желчный пузырь, у пациента появляются следующие признаки:
- тошнота, метеоризм, горечь во рту, диарея или запоры;
- боль в правом подреберье с иррадиацией в плечо и ключицу справа;
- бледность кожных покровов, слабость;
- повышение температуры тела до субфебрильных значений;
- механическая желтуха.
Этот комплекс симптомов – распространенное осложнение после холецистэктомии, называемое постхолецистэктомическим синдромом. Причиной его развития является дисфункция сфинктера Одди. Проблема заключается в постоянном напряжении круговой мышцы из-за отсутствия сигнала о наполнении пузыря желчью.
 В большинстве случаев данный синдром – это следствие операции по резекции пузыря. Дополнительными причинами могут стать провоцирующие факторы:
В большинстве случаев данный синдром – это следствие операции по резекции пузыря. Дополнительными причинами могут стать провоцирующие факторы:
- запущенный гастрит;
- хронический колит;
- язвенное поражение желудка и 12-перстной кишки;
- гепатит – воспаление печени;
- панкреатит хронического течения.
Поэтому, если удален желчный пузырь и появились такие последствия, важно перейти на лечебную диету и прием медикаментов по назначению врача.
Реабилитация
Срок восстановления у разных пациентов может значительно отличаться. Длительность реабилитационного периода зависит от типа оперативного вмешательства. После лапароскопии достаточно 2 недель. Если пузырь вырезали полостным способом, на реабилитацию может потребоваться несколько месяцев. Влияет на восстановление общее состояние и возраст пациента. У пожилого человека обменные процессы замедляются, почему и перестройка процессов в организме более длительная.
Весь реабилитационный период можно разделить на несколько этапов:
- Ранний – первые дни, когда наблюдаются самые неприятные последствия после удаления органа и наркоза.
- Поздний – первые 7 дней, если пузырь вырезали с помощью эндоскопического оборудования, 14 дней – после лапаротомии. В этот период нормализуется работа дыхательной системы и ЖКТ.
- Амбулаторный – 1-3 месяца после резекции пациент наблюдается у врача, который оценивается степень восстановления всего организма.
- Санаторно-курортное лечение рекомендуется не ранее, чем через 1 год после удаления желчного пузыря.
После выписки больному стоит регулярно обследоваться и в точности выполнять все предписания врача по питанию, образу жизни, двигательной активности.
Медикаментозная терапия
После удаления пузыря важно предупредить застойные явления в печени. Если желчь густая, а операции предшествовала ЖКБ, нарушение оттока грозит образованием камней в желчных протоках. Чтобы уменьшить вероятность появления осложнений после удаления желчного пузыря, надо принимать лекарственные средства:
| Фармакологическая группа | Наименования | Действие |
| Ферменты | Мезим, Креон, Фестал | Решает вопрос о восстановлении баланса ферментов для комфортного пищеварения. Их прием особенно важен на начальном этапе, когда человеку предстоит адаптироваться жить без желчного. |
| Желчегонные | Аллохол, Холосас, Холензим | Препараты обеспечивают регулярную эвакуацию желчи из печени. |
| Спазмолитики | Но-Шпа, Дюспаталин, Мебеверин | Применяются для устранения спазмов желчных протоков и нормализации оттока желчи. Уменьшают боли в правом боку, спазмы кишечника, устраняют метеоризм. |
| Гепатопротекторы | Карсил, Урсофальк, Урдокса | Ускоряют восстановление клеток печени, а также оказывают легкое противовоспалительное действие. |

Диета
Изменение режима и рациона питания влияет на самочувствия человека, которого оперировали. После того, как удалили желчный пузырь, пациента переводят на строгую диету. В первые 2 месяца разрешается употребление только легкой пищи, прошедшей тщательную термообработку. В дальнейшем меню составляется с учетом разрешенных продуктов:
| Можно | Нельзя |
| Суп на бульоне без жира | Жирная рыба, мясо |
| Фрукты, овощи в отварном и запеченном виде | Копчености, полуфабрикаты |
| Куриная грудка | Крепкий кофе, чай, сладкие газированные напитки |
| Котлеты из нежирных сортов мяса или рыбы, приготовленные на пару | Сдоба, пирожные, торты с кремом |
| Свежие кисломолочные продукты с низким содержанием жира | Щавель, шпинат, белокочанная капуста, редис, горох фасоль |
| Г? |

_100x100_d63.webp)