Беременность загиб желчного пузыря у плода

На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
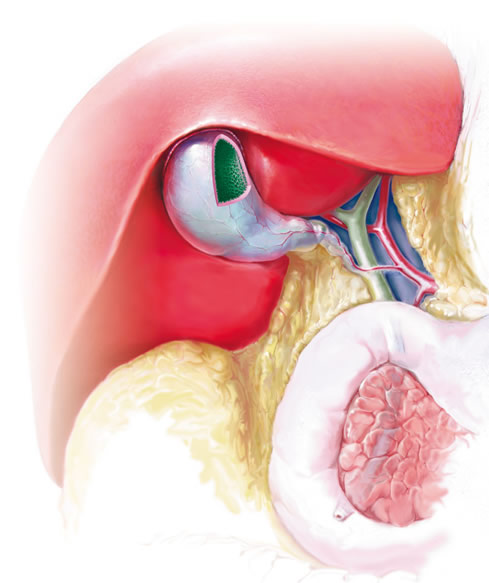 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Источник
- Врачам /
- Полезные статьи /
- Пренатальная ультразвуковая диагностика агенезии желчного пузыря плода: описание случая и обзор
литературы
И.В. Чубкин, А.Н. Тихомирова, Д.В. Воронин.
Агенезия желчного пузыря (от греч. agenesia; а- + частица отрицания;genesis происхождение, AVF) — полное отсутствие
желчного пузыря, редкоеврожденное заболевание, код МКБ Q44.0; номер класса XVII; блок Q38-Q45. AVF у животных была
предметом исследования еще со временАристотеля. Первая литературная ссылка, посвященная AVF, датирована1702 г.
Возникновение AVF объясняется нарушением развития каудальной частипеченочного дивертикула примитивного кишечника на
21-28 день онтогенеза. Это связано с аномалией развития сосудов, расположенных по обестороны от зачатка желчного
пузыря (пазуха venosuscordis, omphaloenteric),что может объяснить частое сочетание агенезии желчного пузыря
сразличными аномалиями сердца, сосудов и пороками желудочно-кишечноготракта. При отсутствии желчного пузыря, роль
резервуара желчи можетбрать на себя общий желчный проток, если сохранена функция сфинктераОдди, что встречается в
75% случаев. Тогда заболевание протекаетбессимптомно, а клиническая манифестация может быть отложена нанеопределенно
долгое время.
Учитывая редкую популяционную частоту агенезии желчного пузыря исложность установки этого
диагноза, представляем собственный опытпренатальной диагностики этой аномалии развития.
МАТЕРИАЛЫ И МЕТОДЫ
Первобеременная К., 31 год, соматически здорова, наследственность неотягощена, направлена в
МГЦ Санкт-Петербурга врачом УЗД женскойконсультации в связи с отсутствием визуализации желчного пузыря у плодапри
сроке беременности 22 недели по данным первичной скринирующейэхографии.
Исследование проведено на
ультразвуковых сканерах, указанных втаблице 4.
Таблица 4. Медицинские ультразвуковые сканеры, на которыхпроизводи-лись исследования.
Верификация диагноза (УЗД-мониторинг, биохимические маркерыфункции печени и желчевыводящих путей) проведена в
Детской городскойбольнице № 1 г. Санкт-Петербурга.
РЕЗУЛЬТАТЫ.
При ультразвуковом исследовании выявлен плод мужского пола,соответствующий 22 неделям беременности. Произведен
динамическийультразвуковой мониторинг с 30 минутным, часовым, суточным,трехдневным и недельным интервалами, при этом
на фоне физиологичнопротекающей беременности желчный пузырь плода визуализировать неудалось (Рисунок 1).
Рис. № 1. Беременность 22-23 нед. Аксиальное сечение брюшной полости-плода. Желчный пузырь не визуализируется.
Обозначения: VU – венапупо-вины, G – желудок, Sp – позвоночный столб.
Соблюдая право пациентки владеть полной информацией одиагностических возможностях при выявленном у плода
состоянии, дляисключения об-струкции желчевыводящих протоков, предложенамниоцентезс последующим биохимическим
исследованием околоплодных вод, откоторого пациентка от-казалась.Во время последнего скринингового ультразвукового
исследования насроке беременности 33 недели желчный пузырь плода не визуализировал-ся(Рисунок 2).
Рис. № 2. Беременность 32-33 нед. Аксиальное сечение брюшной полос-типлода. Желчный пузырь не визуализируется.
Обозначения: VU – венапу-повины, G – желудок, Sp – позвоночный столб.
Беременности закончилась физиологичными родами 11.01.2008 г насроке 38 недель беременности живым плодом мужского
пола весом 3430 грростом 51 см, с оценкой 8/9 баллов по шкале Апгар. Проведено исследованиесывороточных маркеров
холестаза: 3-х кратный 72-часовой контроль уровняпрямой фракции билирубина; концентрация щелочной
фосфатазы,холестерина, определение показателей продуктов цитолиза (АЛТ и АСТ),неврологический статус без
особенностей, — выписан из родильного дома на5-е сутки в хорошем состоянии для дообследования в
условияххирургического стационара. Ребенок госпитализирован в детскую городскуюбольницу Санкт-Петербурга № 1. Для
исключения заболеваний печени ижелчных протоков пациенту проведено дополнительное обследование,включавшее
динамическое ультразвуковое исследование органов брюшнойполости, определение маркеров вирусных гепатитов В и С,
TORCH-инфекции, уровня галактозы в крови; концентрация альфа1-антитрипсина,аминокислотные спектры крови и мочи,
концентрация другихбиохимических маркеров холестаза (прямая фракция билирубина, щелочнаяфосфатаза,
гамма-глутамилтранспептидаза, желчные кислоты, 5′-нуклеотидаза, АЛТ). На основании вышеперечисленных
исследованийвыписан с диагнозом «Агенезия желчного пузыря».
В 2009 году при обследовании данной пациентки по поводу следующейбеременности в скрининговые сроки, патологии
желчного пузыря у плода невыявлено. Одновременно проведено ультразвуковое исследование печени ижелчевыводящих
протоков у ее старшего ребенка, мальчика К., в возрастеодного года, обследованного нами ранее в пренатальном
периоде. В ходеУЗИ желчный пузырь не обнаружен, размеры и структура печени в пределахнормы (Рисунок 3). Состояние
ребенка хорошее. При контрольномисследовании биохимического профиля пациента (маркеры холестаза) всепоказатели в
пределах нормы.
Рис. № 3. Эхограмма печени ребенка, возраст 1 год: желчный пузырь не-визуализируется.
ОБСУЖДЕНИЕ
Изолированная агенезия желчного пузыря не вызывает значительногоухудшения состояния здоровья и
может рассматриваться не как врожденныйпорок, а как аномалия развития (нет нарушения функции организма), тем неменее
требующая в последующей жизни диспансерного наблюденияпациента и регулярного обследования (УЗИ органов брюшной
полости,биохимическое исследование маркеров холестаза, оценка функции печени). Однако сочетание
агенезии-аплазии-гипоплазии желчного пузыря сдругими маркерами хромосомной патологии должно быть рассмотрено
какоснование для проведения пренатальной инвазивной диагностики с цельюисключения хромосомных заболеваний и атрезии
желчных ходов(кариотипирование плода, изучение состава околоплодных вод).
Агенезия (полное отсутствие органа), аплазия (отсутствие органа приналичие сосудистой ножки) и гипоплазия желчного
пузыря (уменьшениеразмеров более чем на 2 стандартных отклонения от среднего значения дляданного срока) представляют
различную степень выраженности одногопатологического процесса.Не всегда существует возможностьокончательной
дифференцировки между этими тремя состояниями поданным УЗИ, что подразумевает необходимость применениядополнительных
диагностических средств и методов. Именно поэтому вклассификации МКБ 10-го пересмотра все три состояния: агенезия,
аплазия игипоплазия желчного пузыря выделены как одна номенклатурной единица«Агенезия, аплазия и гипоплазия желчного
пузыря» код Q44.0 номер классаXVII. При включении в дифференциально-диагностический рядвозможности аномального
расположения желчного пузыря (что не исключаетналичие его гипоплазии), возможно расширение спектра
диагностическихметодов с использованием кода МКБ 10 R93.2: «Отклонения от нормы,выявленные при получении
диагностического изображения в ходеисследования печени и желчных протоков», номер блока R90-R94, код К93.2;класс
XVIII. По мнению М.В. Медведева и соавт. (2005), диагноз агенезиижелчного пузыря правомочен при динамическом
наблюдении и только вусловиях пренатального регионального центра ультразвуковойдиагностики. Поэтому, учитывая
сложность ультразвуковойверификации точной формы заболевания у плода, можно считатьцелесообразным при отсутствии
визуализации желчного пузыря учитыватьдиагноз «агенезия-аплазия-гипоплазия желчного пузыря» при
построениидифференциально-диагностического ряда, оговоренного выше.Последовательное исключение всех возможных
вариантов патологическогосостояния может помочь врачу пренатальной УЗД пройти весь путьдиагностического поиска с
максимально точной формулировкой даже настадии предварительного диагноза. Не исключено, что такого родаинформация
будет интересна и для специалистов как родильного дома, так ихирургического стационара, которые в большинстве
случаев иустанавливают окончательный диагноз.
© Клиника плода и мамы доктора Чубкина, 2012-2018
ООО «УК
«АРНИКА», ОГРН 1167847280281, ИНН 7805677133
Лицензия № ЛО-78-01-008480 от 10 января 2018 года
Информация на сайте не является публичной офертой и носит справочный
характер. Имеются противопоказания.
Источник
Деформация желчного пузыря у ребенка выявляется после рождения или в подростковом возрасте. Заболевание характеризуется нарушениями выделения желчи и диспепсическими симптомами: тошнота, боль, рвота и др. При своевременном выявлении болезни прогноз благоприятный. Комплексный подход к лечению, основанный на применении лекарственных средств и соблюдении диеты, позволяет устранить проявления патологии.
Основные причины
Деформация желчного пузыря у ребенка: симптомы и лечение
К причинам деформации желчного пузыря в детском возрасте относят несколько факторов. Как правило, все случаи патологии могут иметь наследственный или приобретенный характер. Это влияет на клинические проявления и подходы к терапии. Врожденные аномалии возникают в период беременности. В их возникновении большую роль имеют негативные воздействия на организм матери и плод: вредные привычки, прием лекарственных препаратов, воздействие лучевой энергии и др.
Приобретенные факторы, встречающиеся у детей, следующие:
- избыточная масса тела, в том числе ожирение. Увеличение количества жировой клетчатки вокруг органов приводит к изменению положения желчного пузыря, что может осложниться его деформацией;
- тяжелые или длительные физические нагрузки. Если ребенок занимается в спортивной секции, то подъем тяжестей может стать причиной опущения органов в брюшной полости;
- аномалии расположения желчного пузыря, которые на фоне дискинезии желчевыводящих путей или болезней печени приводят к деформации органа.
Установление конкретных причин развития заболевания необходимо для подбора лечебных мероприятий. Ребенка с симптомами патологии осматривают педиатр и врачи смежных специальностей, что позволяет уточнить диагноз и своевременно начать лечение.
Классификация патологии
У 25-30% детей встречаются аномалии строения желчного пузыря. Выделяют несколько видов изменений органа по клинической классификации:
- изменение взаимоотношения стенок в результате воспалительных изменений;
- перегиб в области шейки органа;
- вращение дна желчного пузыря относительно тела;
- при врожденной форме заболевания часто выявляется s-образная деформация;
- сужение тела органа.
На характер клинических проявлений влияет степень выраженности деформации. Если орган изменен не сильно, то болезнь протекает скрыто — у ребенка отсутствуют симптомы патологии или они появляются на фоне погрешностей в диете. При выраженных изменениях в строении органа клинические признаки наблюдаются постоянно.
Клинические проявления
Причины деформации и симптомы тесно связаны
Проявления деформации желчного пузыря в детском возрасте отличаются у каждого пациента. Связано это с тем, что выраженность патологических изменений у больных отличается. К основным симптомам патологии относят:
- боль в правом подреберье, имеющая характер острого приступа. Подобный гипертонически-гиперкинетический тип болезни встречается наиболее часто. При гипотонически-гипокинетическом типе болевые ощущения выражены слабо и встречаются постоянно;
- тошнота и рвота, усиливающиеся после приема жирной пищи. Если они возникают чаще, чем 2 раза в час, то могут свидетельствовать о развитии негативных последствий болезни;
- нарушения стула в виде запора. Это связано с недостатком поступления желчи в тонкий кишечник и нарушением процессов пищеварения;
- изжога, появляющаяся в результате гастро-эзофагального рефлюкса. Ребенок ощущает неприятные ощущения за грудиной, которые усиливаются после трапезы. При этом отмечается чувство горечи в ротовой полости;
- метеоризм, развивающийся при попадании щелочного содержимого двенадцатиперстной кишки в желудок;
- общая слабость и повышенная потливость, связанные с нарушением пищеварения и недостаточным всасыванием питательных веществ из продуктов питания.
Степень тяжести заболевания у пациентов отличается. Как правило, дети долгое время могут скрывать неприятные ощущения и не жаловаться родителям. Обращение в больницу часто связано с острой болью в правом подреберье, которая приводит к изменению поведения ребенка.
Негативные последствия
Желчный пузырь — важный для пищеварения орган, выделяющий желчь в двенадцатиперстную кишку. Если его строение нарушено в результате деформации, то это может привести к осложнениям различной степени тяжести. Наиболее тяжелыми из них являются следующие:
- перегиб органа, сопровождающийся нарушением кровообращения и некрозом. В этом случае стенка желчного пузыря разрывается и его содержимое попадает в брюшную полость, вызывая перитонит;
- нарушение оттока желчи приводит к ее сгущению и создает предпосылку для развития желчнокаменной болезни.
Для предупреждения негативных последствий деформации органа родителям следует обращаться за медицинской помощью при первом появлении симптомов. Самолечение и использование народных методов недопустимо.
Диагностика
Врожденные аномалии и приобретенные состояния выявляются на УЗИ
Диагностика заболевания проводится врачом-педиатром или гастроэнтерологом. Специалист проводит обследование по следующему алгоритму:
- Сбор жалоб и давности их наличия. Врач беседует с ребенком и родителями. У последних узнает информацию о питании, физических нагрузках и перенесенных ранее заболеваниях.
- При внешнем осмотре оценивается мягкость и безболезненность живота. Проводится пальпация края печени. Он должен быть эластичным и безболезнен
- В биохимическом анализе крови возможно повышение билирубина и печеночных ферментов: АсАТ, АлАТ и щелочной фосфатазы. В клиническом анализе у небольшого количества больных выявляется увеличение количества лейкоцитов.
- Ультразвуковое исследование желчного пузыря — «золотой стандарт» диагностики. Во время исследования, врач получает возможность установить размер органа и выявить наличие в нем дефектов: деформацию стенок, наличие стеноза, перегиб и др. УЗИ рекомендуется проводить натощак.
- В тяжелых диагностических случаях может проводиться исследование протоков желчного пузыря с помощью эндоскопических методов. При этом могут быть удалены камни и другие патологические образования, создающие застой желчи.
- При наличии сопутствующих болезней внутренних органов проводятся консультации со смежными врачами и дополнительные исследования.
Интерпретировать результаты обследования должен только врач. Неправильная постановка диагноза и попытки самолечения способствуют прогрессированию патологии и развитию осложнений.
Подходы к терапии
Основная цель лечения — устранить боль и нормализовать отток желчи из желчного пузыря. Этого можно достичь с помощью лекарственных препаратов. Наиболее часто используют медикаменты следующих групп:
- спазмолитические средства, расслабляющие гладкую мускулатуру желчного пузыря и обеспечивающие нормальное течение желчи из органа. Спазмолитики используются в виде таблеток, а также инъекций, что зависит от клинической картины патологии;
- желчегонные препараты на основе урсодезоксихолевой кислоты. Они обеспечивают нормализацию оттока желчи, а также защищают клетки печени от повреждения;
- пробиотики, содержащие живые микроорганизмы, и эубиотики, способствующие росту нормальной микрофлоры толстого кишечника показаны детям с деформациями желчного пузыря. Препараты улучшают процесс пищеварения и прогноз для ребенка;
- витамины и минеральные комплексы;
- если первичное поражение желчного пузыря связано с бактериальной инфекцией, то больному подбирают антибиотики широкого спектра действия.
При выраженной деформации желчного пузыря эффективность консервативного лечения ограничена. В этом случае ребенку может быть выполнено хирургическое вмешательство, направленное на устранение перегиба или скручивания органа. Частота операций у больных — не более 5%.
Лекарственные препараты назначаются только врачом. Они имеют противопоказания, связанные с возрастом и сопутствующими болезнями, что необходимо учитывать при их применении.
Изменения питания
Лечение заболевания всегда включает диетотерапию. Специалисты отмечают, что правильное питание позволяет снизить выраженность проявлений патологии и уменьшить частоту их возникновения. В связи с этим,детям и их родителям рекомендуют соблюдать следующие принципы:
- дробный прием пищи небольшими порциями 5-6 раз за день. При этом 4 трапезы основные, а две являются перекусами;
- из питания исключаются жареные, копченые, острые и жирные блюда, а также бобовые культуры и пряности. Аналогичное ограничение распространяется на фастфуд и полуфабрикаты;
- среди напитков следует ограничить какао, черный чай и кофе;
- кондитерские изделия, содержащие большое количество углеводов – конфеты, варенье, шоколад и др., также исключаются из ежедневного питания.
В рационе увеличивают количество нежирных сортов мяса и рыбы. Их можно готовить на пару вместе с овощами. Положительный эффект наблюдается при употреблении некислых овощей, растительных масел с полиненасыщенными жирными кислотами, овощей и кисломолочных продуктов небольшой жирности.
Родителям важно помнить, что вне острого периода болезни, когда симптомы исчезают, следует продолжать придерживаться правильного питания. Ребенку не следует покупать сладости, посещать рестораны быстрого питания и пр. Это может привести к обострению заболевания и стать причиной развития осложнений.
Прогноз при деформации желчного пузыря у детей благоприятный. Заболевание при своевременном выявлении хорошо поддается терапии и не сопровождается рецидивами при соблюдении диеты. В тех случаях, когда обращение за медицинской помощью откладывалось, лекарственные средства имеют низкую эффективность. Проведение хирургического вмешательства позволяет устранить изменения в желчном пузыре и нормализовать отток желчи и процесс пищеварения.
Также интересно почитать: у ребенка под глазами синяки
Источник
