Что показывает гистология при раке желудка

 Злокачественные опухоли желудка являются второй по частоте причиной смерти от онкологических заболеваний. Коварство рака в том, что длительное время он протекает бессимптомно и диагноз ставится на стадии метастазирования опухоли. Основной метод дифференциальной диагностики рака желудка – забор биологического материала слизистой и его морфологический анализ.
Злокачественные опухоли желудка являются второй по частоте причиной смерти от онкологических заболеваний. Коварство рака в том, что длительное время он протекает бессимптомно и диагноз ставится на стадии метастазирования опухоли. Основной метод дифференциальной диагностики рака желудка – забор биологического материала слизистой и его морфологический анализ.
О том, что такое гистология желудка, как она проводится и как расшифровываются результаты исследования читайте далее.
Показания к гистологии желудка
Биопсия проводится при наличии предопухолевых заболеваний желудочно-кишечного тракта, обнаружении полипов и новообразований при выполнении гастроскопии, для уточнения диагноза при подозрении на рак. Основные показания для выполнения гистологического анализа:
-
 Хронический атрофический гипоацидный гастрит. Это заболевание повышает вероятность возникновения рака желудка. Поэтому всем пациентам с этим диагнозом, особенно старше 50 лет рекомендуется выполнять биопсию не реже 1 раза в год.
Хронический атрофический гипоацидный гастрит. Это заболевание повышает вероятность возникновения рака желудка. Поэтому всем пациентам с этим диагнозом, особенно старше 50 лет рекомендуется выполнять биопсию не реже 1 раза в год. - Язвенная болезнь желудка и 12-перстной кишки. При длительном течении язвы способны малигнизироваться (перерождаться в злокачественную опухоль). Поэтому больным ЯБЖ старше 45 лет необходимо проводить гастроскопию с биопсией 1 раз в год.
- Подозрение на рак. При резком немотивированном похудении, отсутствии аппетита, нарушениях глотания, хронических болях в желудке, анемии выполнение гистологии обязательно.
- Полипы. Предраковая патология. Вероятность перерождения в онкологическое заболевание 20–50%.
- Кишечная метаплазия. При обнаружении во время гастроскопии участков кишечного эпителия в слизистой оболочке пилорического отдела желудка врач обязательно производит забор материала для гистологического анализа.
- Пищевод Баррета. Это заболевание результат осложнения хронического эзофагеального рефлюкса (заброса содержимого желудка в пищевод). При этом в нижних отделах органа обнаруживаются участки желудочного эпителия. Патология повышает вероятность развития раковых опухолей.
- Дифференциальная диагностика гистологической формы хронических гастритов по типу воспалительного процесса.
Противопоказания
Проведение эзофагогастроскопии (ЭГС) с биопсией невозможно при таких тяжелых состояниях, как инфаркт миокарда и инсульт в острой фазе. Хроническая сердечная, дыхательная недостаточность, гемофилия – препятствие к выполнению обследования. Относительные противопоказания (в этом случае проведение ЭГС возможно по жизненным показаниям):
- гнойная ангина;
- воспалительные процессы глотки;
- острые заболевания органов средостения;
- эпилепсия.
Как подготовиться к гистологии желудка
Сложных подготовительных процедур перед проведением обследования не требуется. Единственное условие – анализ проводится натощак, поэтому нужно воздержаться от приема пищи не менее чем за 8–10 часов перед ЭГС. Если пациент принимает препараты, снижающие свертываемость крови (аспирин-кардио, варфарин) надо обязательно сообщить об этом врачу. А также важно предупредить эндоскописта о наличии аллергических реакций.

При склонности обследуемого к развитию спазмов и для предотвращения рвоты в ходе обследования за 2–3 часа рекомендуют прием спазмолитиков: но-шпы, бускопана. При повышенной нервозности возможно назначение лёгких успокоительных препаратов.
Непосредственно перед введением гастрального зонда врач делает поверхностную анестезию корня языка и верхней части глотки с помощью специального спрея, содержащего лидокаин (анестезирующий препарат местного действия). Это необходимо для предотвращения рвотных позывов, возникающих при введении гастроскопа.
Методика проведения
Забор материала на гистологическое исследование проводится во время эзофагогастроскопии (ЭГС). Предварительно врач проводит осмотр полости пищевода, желудка и двенадцатиперстной кишки с помощью гастроскопа. Это позволяет визуализировать воспалительные процессы в слизистой оболочке желудка, обнаружить эрозии, язвы и новообразования.
В ходе процедуры больной находится, лежа на кушетке на левом боку. После проведения поверхностной анестезии пациенту необходимо зажать губами пластмассовый загубник для избегания прикусывания гастрального зонда. Во время введения гастроскопа в пищевод рекомендуется глубоко дышать, это уменьшит рвотные позывы и снизит дискомфорт от процедуры. Непосредственно введения зонда занимает 10–20 секунд.

С помощью оптического кабеля эндоскопист осматривает стенки кардиального и антрального отделов, оценивает состояние привратника (мышечный сфинктер между пилорическим отделом и 12-перстной кишкой). Минимальное время проведения осмотра – 1–2 минуты. При необходимости расправить стенки органа, через зонд подают воздух. В некоторых случаях врач выполняет предварительное окрашивание слизистой специальными препаратами. Это помогает точнее выявить области нарушения строения стенки органа и скорректировать место забора биологического материала.
Биопсия проводится с помощью специальных эндоскопических ножниц, вводимых через гастроскоп. Врач забирает кусочки тканей из нескольких участков слизистой оболочки. Это необходимо для точной характеристики обнаруженных патологий и оценки их распространённости.
Осложнения процедуры
Как правило, биопсия проходит без осложнений. В некоторых случаях возможны аллергические реакции на спрей для местной анестезии и развитие желудочного кровотечения. Обычно оно проходит самостоятельно, и врачебная помощь не требуется.

Обратите внимание. Если проведения гистологии желудка появляется рвота с кровью, резкая боль в животе, нарастающая слабость – это повод для срочного обращения к врачу.
Полезное видео
Что важно знать о процедуре можно узнать в этом видео.
Как расшифровать результаты
Полученный в результате биопсии биоматериал помещают в специальный консервирующий раствор и отправляют в лабораторию. Врач-морфолог готовит тканевые срезы, окрашивает их специальными красителями и изучает гистологию эпителия желудка под микроскопом. Время ожидания заключения составляет около 7 дней.
Строение слизистой в норме
Слизистая оболочка желудка в норме представлена тремя слоями:
-
 Слой эпителия. Состоит из одного слоя мукоидных клеток, синтезирующих слизь, которая защищает стенки органа от действия пищеварительных соков.
Слой эпителия. Состоит из одного слоя мукоидных клеток, синтезирующих слизь, которая защищает стенки органа от действия пищеварительных соков. - Собственная пластинка слизистой. Ее основу составляют соединительно тканные волокна. В ней располагаются пищеварительные железы, мелкие кровеносные и лимфатические сосуды. Для каждого отдела желудка характерны свой тип желез. В целом преобладают главные железы фундального и кардиального отделов.
- Мышечный слой слизистой. Представлен гладкомышечными клетками. Максимальное развитие мышцы имею в пилорическом отделе желудка.
Патологические изменения
Гистологическое исследование биоптатов слизистой желудка позволяет точно установить характер патологических процессов, как в случае воспаления, так и при образовании опухолей. Наиболее часто выявляемые при гистологическом анализе заболевания:
- Хронический гастрит. Гистология выявляет степень атрофии желез, а также характер воспалительного процесса. Выделяют следующие типы инфильтрации:
- лимфоцитарную – признак иммунного поражения;
- граннулоцитарную – маркер острого воспаления;
- эозинофильную – признак аллергического процесса.
-
 Кишечная метаплазия. Развивается при хронических атрофических гастритах. Чаще всего выявляется при гистологии пилорического отдела желудка. При этой патологии в слизистой определяются участки эпителия, характерного для тонкого кишечника. Вероятность развития рака желудка при метаплазии составляет 70–90%.
Кишечная метаплазия. Развивается при хронических атрофических гастритах. Чаще всего выявляется при гистологии пилорического отдела желудка. При этой патологии в слизистой определяются участки эпителия, характерного для тонкого кишечника. Вероятность развития рака желудка при метаплазии составляет 70–90%. - Аденоматозные полипы желудка. Развиваются при хронических воспалительных процессах в слизистой оболочке. Частота малигнизации новобразования очень высока – более 70%.
- Рак желудка. Гистологическое строение карцином желудка крайне разнообразно. Основные морфологические типы:
- аденокарцинома;
- перстневидно-клеточный рак;
- муцинозная аденокарцинома;
- аденоплоскоклеточный рак.
Регулярное профилактическое проведение гастроскопии с биопсией и последующим гистологическим анализом полученного материала – один из лучших способов диагностики рака желудка на ранней стадии.
Источник
Рак желудка представляет собой один из самых распространенных видов онкологических заболеваний. Эффективное, информативное и точное средство диагностики этого и ряда других заболеваний – гистологическое исследование тканей желудка. Гистологический анализ подразумевает взятие образцов тканей желудка посредством биопсии и их микроскопическое исследование. Эта процедура дает врачу возможность поставить точный диагноз и назначить оптимальное лечение. Прежде всего, биопсия тканей желудка и их гистологическое исследование обязательно производится, если врач подозревает у пациента опухоль. Гистологический анализ предоставляет информацию о типе новообразования, клеточном составе опухоли. Если расшифровка результатов гистологии желудка дает положительный результат (наличие злокачественной опухоли), он расценивается как окончательный диагноз. Важно понимать, что плохой анализ гистологии – еще не приговор, так как многие виды опухолей, обнаруженные своевременно, успешно излечиваются. Если же результат отрицательный, нельзя исключать ошибку, виной которой может быть несовпадение местонахождения раковых клеток и места взятия биоптата. Если результат гистологического исследования отрицательный, однако симптомы опухолевого процесса присутствуют, процедура повторяется.
Показания к гистологии желудка
— гипоацидный гастрит (это заболевание желудка считается предраковым);
— диагностика особых форм гастрита (гранулематозный, эозинофильный, лимфоцитарный гастрит);
— хроническая язвенная болезнь;
— дисфагия;
— пищевод Барретта;
— снижение веса, отсутствие аппетита, малокровие;
— стабильный дискомфорт в желудке, отвращение к мясной пище и другие.
Как подготовиться к гистологии желудка
— Лучшее время для проведения биопсии с последующим гистологическим анализом – утро. Исследование должно проводиться натощак, накануне вечером допустим лишь легкий ужин, исключается употребление жареной, жирной пищи.
— Необходимо прекратить принимать препараты, в которых содержится активированный уголь, железо.
— Накануне гистологического исследования исключаются жевательные резинки, курение. Мнительным пациентам показан прием успокоительных препаратов за день до процедуры.
Процедура забора биоптата
Биопсия забирается в ходе эндоскопического исследования. При этом врач вводит через рот и пищевод в желудок эндоскоп, который снабжен камерой и небольшими щипцами. При помощи камеры врач определяет подозрительные места на слизистой желудка, из которых необходимо взять биопсию. Затем подводит эндоскоп к данным дефектам, и при помощи щипцов откусывает небольшие кусочки. Поскольку в ходе биопсии отрываются небольшие кусочки, данная процедура практически безболезненная. После забора всех необходимых кусочков эндоскоп выводится наружу. Кусочки обрабатываются, как гистологические препараты, а затем врач-патологоанатом изучает их под микроскопом, выявляя наличие или отсутствие атипических (раковых) клеток. Иногда даже опытные специалисты не в состоянии взять кусочки из всех частей язвы. В этом случае необходимо провести биопсию повторно через некоторое время. Правильная биопсия является множественной, то есть врач забирает несколько кусочков для исследования из краев и дна каждого язвенного дефекта. Кроме того, забирается несколько кусочков из каждого рубца, видимого на месте зажившей язвы. Также рекомендуется забирать по нескольку кусочков биопсии из каждого подозрительного места на слизистой оболочке желудка. В настоящее время доказано, что 100%-я точность диагностики рака достигается забором не менее 6 кусочков из разных частей каждого язвенного и рубцового дефекта. Исследование только 1 – 2 кусочков является неинформативным, поскольку позволяет обнаружить рак на ранних стадиях только в половине случаев.
Источник
Исследование на онкомаркеры
Диагностировать рак желудка без применения сложных и не всегда легко переносимых исследований, к сожалению, пока невозможно. Хотя распространённой практикой «диспансеризации» уже стало исследование онкомаркеров. К сожалению, этот метод трудно отнести к высокочувствительным (чувствительность этих тестов не превышает 50%). И все же повышение значений СА 72-4, РЭА, СА 19-9 служит сигналом к обязательному углубленному обследованию и исследованию увеличенного показателя в динамике.
Большее значение онкомаркеры имеют при оценке распространенности процесса и при возникновении рецидива заболевания после успешного лечения.
Симптомы
Для ранних стадий рака желудка характерно обилие паранеопластических симптомов, часто маскирующих развитие опухоли и уводящих в сторону от правильного диагноза.
- Один из самых ярких симптомов — черный акантоз, при котором развивается сопровождающаяся ворсинчато-бородавчатыми разрастаниями темная пигментация кожи подмышечных впадин и других крупных кожных складок. Иногда черный акантоз на несколько лет опережает проявления самой опухоли.
- Полимиозит, дерматомиозит, кольцевидная эритема, пемфигоид, не уступающий лечению тяжелый себорейный кератоз также требуют углубленного обследования с обязательным проведением эндоскопии желудка.
- Бывают случаи, когда выработка клетками опухоли глюкокортикоидных гормонов, которые в норме синтезируются надпочечниками, вызывает даже формирование т.н. эктопического синдрома Кушинга. При нем жировая ткань откладывается преимущественно на лице и животе (так называемый матронизм), повышается артериальное давление, развивается склонность к переломам костей и акне.
- Частым паранеопластическим проявлением рака желудка, впрочем, как и многих других опухолей является мигрирующий тромбофлебит (синдром Труссо).
- Тяжелее всего заподозрить развитие рака желудка, когда у пожилых людей вдруг начинает быстро прогрессировать деменция, или появляются нарушение координации движений, изменение походки, нарушение равновесия.
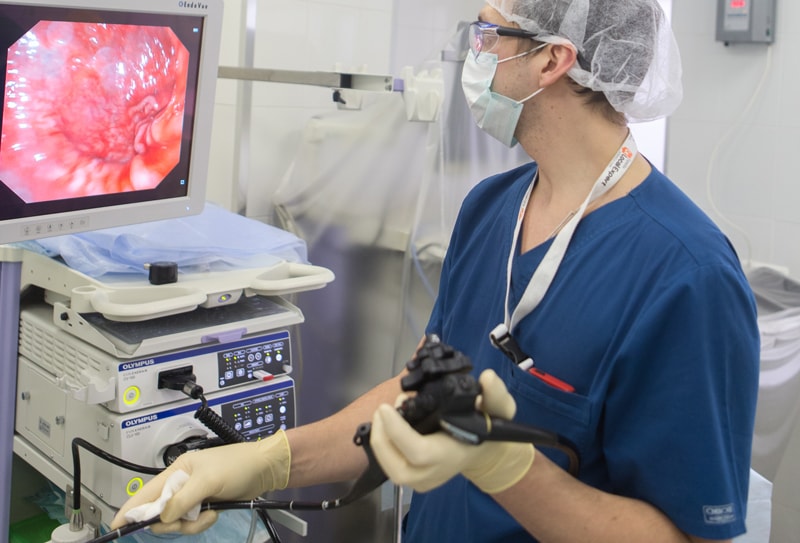
Ситуация усугубляется сходством клинической, рентгенологической и эндоскопической картины при изъязвленных опухолях и язвенной болезни. Поэтому самым чувствительным способом диагностики считается эзофагогастродуоденоскопия (ЭГДС, гастроскопия) с множественной биопсией, обязательной у пациентов, относящихся к группе риска. ЭГДС позволяет одновременно:
- выполнить биопсию и провести дальнейшее гистологическое и цитологическое исследование с целью морфологической верификации новообразования и диагностики;
- осуществить лечебные манипуляции по коагуляции полипа с его удалением при небольших размерах (до 2 см);
- остановить кровотечение;
- провести зонд для кормления и т.д.
При угрозе кровотечения используется менее травмирующая браш-биопсия. В сомнительных случаях назначают повторную биопсию через 8-12 недель. Но даже этот способ диагностики дает правильный ответ только в 90% случаев и может дать ложно отрицательный результат при инфильтративном росте опухоли (такой рак называют скирр).
Кроме рака в желудке могут развиваться и опухоли из других клеток, требующие совершенно иных подходов к лечению (саркома, лимфома). Единственный способ разобраться в этом — множественные биопсии при проведении ЭГДС. Для выявления измененных участков тканей, не обнаруживаемых при обычном осмотре, используют т.н. хромогастроскопию. Этот метод позволяет проводить диагностику опухолей на ранних стадиях благодаря тому, что при окрашивании слизистой оболочки желудка по время процедуры специальными красителями (конго-рот/метиленовым синим, индигокамином) и даже раствором Люголя опухолевые ткани выглядят иначе, чем здоровые.
Когда необходимо проведение ЭГДС (гастроскопии)?
Существуют заболевания, считающиеся предраковыми, при которых необходимо периодическое обследование независимо от наличия симптомов. К ним относят:
- хронический атрофический гастрит с т.н. кишечной метаплазией особенно при наличии хеликобактерной инфекции;
- язвенная болезнь желудка;
- пищевод Баррета;
- дефицит витамина В12 (пернициозная анемия);
- аденоматозные полипы желудка;
- гипертрофическая гастропатия.
Операции на желудке в связи с доброкачественными новообразованиями, перенесенные более 10-лет назад, и отягощенная наследственность также относятся к ситуациям, требующим пристального наблюдения.
Вы должны регулярно наблюдаться с обязательным регулярным проведением ЭГДС, если у ваших родственников диагностировались:
- рак органов желудочно-кишечного тракта,
- семейный аденоматозный полипоз толстой кишки,
- синдром Гарднера,
- синдром Пейтца-Егерса,
- семейный ювенильный полипоз,
- синдром Ли Фраумени.
С развитием генетики стали известны некоторые гены, определенные мутации которых при особых условиях приводят к раку желудка.
Существуют и регионы, в которых, видимо в результате особенностей питания или экологии, заболеваемость существенно выше средних показателей (Япония, некоторые страны Европы, Скандинавия, Южная и Центральная Америка, Китай, Корея, страны бывшего СССР). Людям, длительно живущим в этих районах, надо внимательнее относиться к своему здоровью и периодически проводить ЭГДС. Сигналом к обязательному обследованию может послужить такой показатель как концентрация пепсиногена сыворотки крови (в норме — меньше 70 нг/мл) и соотношение его фракций (ПГ1/ПГ2).
При невозможности проведения ЭГДС, например, из-за сопутствующих заболеваний, может быть проведена полипозиционная рентгенография с двойным контрастированием бариевой взвесью и воздухом. Этот метод обладает, правда, гораздо меньшей чувствительностью при ранних стадиях заболевания и не дает возможности морфологической верификации. Дополнительно используют МСКТ и УЗИ, однако точность последнего исследования даже при опытном исследователе очень зависит от технических возможностей аппарата, особенностей телосложения и правильности подготовки пациента.
Лапароскопическая диагностика желудка
При подозрении на распространение опухоли по брюшной полости возможно проведение диагностической лапароскопии и лапароскопического УЗИ, позволяющих подробно изучить процесс в непосредственной близости.
Этот метод позволяет осмотреть поверхности печени, передней стенки желудка, париетальной (выстилающей стенки брюшной полости) и висцеральной (покрывающей органы) брюшины с проведением при необходимости биопсии. В некоторых случаях эти данные принципиально важны для выбора лечения.

Прогноз при раке желудка
Прогноз зависит от количества пораженных лимфатических узлов и уровня поражения лимфатических коллекторов, глубины прорастания опухоли в стенку желудка, стадии процесса, типа роста и типа самой опухоли. По данным МНИОИ им. П.А.Герцена 5-летняя выживаемость при диагностике рака желудка на ранней стадии и быстро начатом лечении достигает 85-90%. В случае более позднего выявления ещё резектабельной опухоли — 11-54%, и даже в случае выявления рака на IV стадии лечение позволяет обеспечить 7% выживаемость больных в течение 5 лет.
Цены в Европейской клинике на диагностику рака желудка
- ЭДГС высокой четкости с цифровой записью, диагностическая — от 14300 руб.
- Рентгеноконтрастное исследование пищевода и желудка — 20700 руб.
- Ультразвуковое исследование брюшной полости (печень, желчный пузырь, желчные протоки, селезенка, поджелудочная железа), в т. ч. с определением уровня свободной жидкости — 7000 руб.
- Диагностическая лапароскопия — 57500 руб.
Но речь ведь не только о продлении жизни. Цель лечения в большинстве даже далеко зашедших случаев в улучшении её качества, избавлении человека от множества тягостных симптомов, в том числе болей, обеспечении ему возможности вести обычный образ жизни, заниматься важными для него делами, общаться с близкими.
Современные методы лечения рака желудка, применяемые в Европейской клинике, позволяют проводить лечение с минимальными сроками госпитализации и использованием малоинвазивных методик, улучшающих не только прогноз для жизни, но и качество самой жизни наших пациентов.
Источник
