Дисфункция желчного пузыря римские критерии

Также:
ДЖП
Версия: Справочник заболеваний MedElement
Категории МКБ:
Другие уточненные болезни желчного пузыря (K82.8)
Разделы медицины:
Гастроэнтерология
Общая информация
Краткое описание
Дисфункция (дискинезия) желчного пузыря (ДЖП) – это расстройство сократимости желчного пузыря (опорожнения или наполнения), которое проявляется болью билиарного типа.
Примечание. Согласно Римским критериям III функциональных расстройств пищеварительного тракта (2006), ДЖП отнесена к рубрике Е1. Дисфункция сфинктера Одди билиарного и панкреатического типов отнесены к рубрикам Е2 и Е3. Согласно МКБ-10, они рассмотрены в подрубрике “Спазм сфинктера Одди” (К83.4).
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
По этиологии:
первичные и вторичные.
По функциональному состоянию:
– гиперфункция (гипермоторика);
– гипофункция (гипомоторика).
Этиология и патогенез
Этиология
Первичные функциональные расстройства желчного пузыря (ЖП) встречаются редко и могут быть связаны с нарушением сократимости из-за врожденной патологии гладкомышечных клеток, снижения чувствительности к
нейрогуморальным
стимулам.
Более часто встречаются вторичные функциональные расстройства ЖП, которые могут быть обусловлены следующими факторами:
– гормональные: беременность, применение гормональных контрацептивов, прием препаратов соматостатина, простагландинов;
– системные заболевания (целиакия, сахарный диабет, склеродермия, амилоидоз, миастения,цирроз и пр.);
– желчнокаменная болезнь, воспаление в ЖП;
– увеличение сопротивления в протоках – дискоординация работы ЖП и сфинктера Одди (спазм сфинктера Одди).
Патогенез
Билиарная боль возникает, когда при увеличенном сопротивлении прохождению желчи в пузырном протоке сокращение желчного пузыря не приводит к его опорожнению. Помимо этого опорожнение желчного пузыря может быть затруднено в результате нарушенной мышечной сократимости при отсутствии избыточного давления в желчном пузыре и протоках.
В некоторых случаях билиарная боль возникает при растяжении желчного пузыря до объема, который не вызывает боль у здоровых людей. Это связано с нарушением моторики и снижением порога чувствительности к болевым стимулам.
Эпидемиология
Распространенность дисфункции желчного пузыря неизвестна. Среди лиц с сохраненным желчным пузырем, не имеющих ультразвуковых признаков ЖКБ, билиарную боль отмечают у 7,6% мужчин и 20,7% женщин.
Факторы и группы риска
– нарушения гормональной регуляции (беременность, предменструальный синдром, соматостатинома);
– послеоперационные состояния (
резекция
желудка, наложение анастомозов,
ваготомия
);
– системные заболевания (сахарный диабет, гепатит, цирроз печени, целиакия, миотония, дистрофия).
Клиническая картина
Cимптомы, течение
Для клинической картины дисфункции желчного пузыря характерны повторяющиеся эпизоды умеренной или тяжелой боли, которая локализована в
эпигастрии
или правом подреберье и длится 20 минут или более по крайней мере в течение трех месяцев из последних шести. Считается, что боль умеренная, если она нарушает ежедневную деятельность пациента, и тяжелая, если больному необходима незамедлительная медицинская консультация или медикаментозное купирование.
При гиперкинетических расстройствах отмечаются коликообразные боли различной интенсивности с
иррадиацией
в правый бок, в спину, иногда в левую половину живота (при вовлечении протоковой системы поджелудочной железы) или без иррадиации.
При
гипокинезии
у больных возникают тупые боли в правом подреберье; наблюдается чувство давления и распирания, которое усиливается при изменении положения тела и при увеличении внутрибрюшного давления, изменяющего градиент давления для тока желчи.
В сочетании с болью могут встречаться один или несколько следующих признаков:
– иррадиация боли в спину или правую лопатку;
– появление боли после приема пищи;
– появление боли в ночное время;
– тошнота и рвота.
Для разных форм дисфункции общими считаются такие признаки, как горечь во рту, вздутие живота, неустойчивый стул.
Диагностика
Как и большинство диагнозов из группы функциональных расстройств органов пищеварения, диагноз дисфункции желчного пузыря (ДЖП) ставится методом исключения.
Диагностические критерии функционального расстройства желчного пузыря (ЖП):
1. Критерии функциональных расстройств ЖП и сфинктера Одди.
2. Наличие ЖП.
3. Нормальные показатели печеночных ферментов, конъюгированного билирубина и амилазы/липазы в сыворотке крови.
4. Отсутствие других причин для билиарных болей.
Визуализация
1.УЗИ имеет ведущее значение при диагностике дискинезий. Позволяет с высокой точностью определить:
– особенности структурных изменений желчного пузыря и желчных протоков (форма, расположение, размеры желчного пузыря, толщина, структура и плотность стенок, деформации, наличие перетяжек);
– характер гомогенности полости желчного пузыря;
– характер внутрипросветного содержимого, наличие внутриполостных включений;
– изменение эхогенности
паренхимы
печени, окружающей желчный пузырь;
– сократительную способность желчного пузыря.
Ультразвуковые признаки дискинезий:
– увеличение или уменьшение объема;
– неоднородность полости (гиперэхогенная взвесь);
– снижение сократительной функции;
– при деформации желчного пузыря (перегибы, перетяжки, перегородки, которые могут быть следствием воспаления) дискинезии встречаются значительно чаще;
Остальные признаки могут свидетельствовать о воспалительном процессе либо перенесенном воспалении, желчнокаменной болезни; имеют значение при дифференциальной диагностике.
2. Ультразвуковая холецистография применяется для исследования моторно-эвакуаторной функции желчного пузыря в течение 1,5-2 часов от момента приема желчегонного завтрака до достижения первоначального объема. После стимуляции в норме через 30-40 минут желчный пузырь должен сократиться на 1/3-1/2 объема.
3. Динамическая гепатобилисцинтиграфия (HIDA, PIPIDA, ISIDA) позволяет:
– оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока;
– выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз большого дуоденального сосочка (БДС);
– дифференцировать органические и функциональные нарушения при помощи пробы с холецистокинином, нитроглицерином или метоклопрамидом.
Если опорожнение желчного пузыря составляет менее 40%, то наиболее вероятен диагноз дисфункции желчного пузыря.
Если опорожнение желчного пузыря происходит нормально (более 40%), проводят ЭРХПГ.
При отсутствии камней и другой патологии в общих желчных протоках, выполняется манометрия сфинктера Одди.
4. Фракционное хроматическое дуоденальное зондирование позволяет получить информацию о:
– тонусе и моторике желчного пузыря;
– тонусе сфинктера Одди и Люткенса;
– коллоидной стабильности пузырной и печеночной фракции желчи;
– бактериологическом составе желчи;
– секреторной функции печени.
5. Гастродуоденоскопия применяется для исключения органических поражений верхних отделов желудочно-кишечного тракта; для оценки состояния БДС, поступления желчи.
6. Эндоскопическая ультрасонография осуществляется для диагностики конкрементов, дифференциальной диагностики органических поражений БДС и гипертонуса. Данный метод позволяет более четко визуализировать терминальный отдел общего желчного протока, БДС, головку поджелудочной железы, место впадения вирсунгова протока.
7. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является методом прямого контрастирования желчных путей, который позволяет выявить наличие кoнкрементов, расширение желчных путей, стеноз БДС, а также осуществить прямую манометрию сфинктера Одди. ЭРХПГ важна при дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография (КТ) выявляет органическое поражение печени и поджелудочной железы.
9. Магнитно-резонансная томография (МРТ) обладает высокой контрастностью и разрешением (срезы от 1,5 мм), позволяет получать высококачественные многопроекционные изображения с возможностью построения трехмерных изображений. МРТ предоставляет возможность бесконтрастной визуализации протоковой системы.
Применение магнитно-резонансной холангиопанкреатографии (МРХПГ) позволяет визуализировать внутрипеченочные протоки (от уровня 4-го порядка) и внепеченочные желчные протоки до БДС.
При выявлении патологии назначают соответствующие исследования и лечение.
При отсутствии отклонений, выявляемых с использованием вышеперечисленных методов, выполняют
холесцинтиграфию
на фоне введения холецистокинина.
Лабораторная диагностика
Играет роль в основном для дифференциальной диагностики.
Патогномоничные
признаки отсутствуют.
Дифференциальный диагноз
– холецистит;
–
спазм сфинктера Одди
;
–
стриктура
сфинктера Одди;
– стриктуры, кисты, деформации, аномалии развития желчного пузыря, желчевыводящих протоков.
Осложнения
–
желчнокаменная болезнь
;
– хронический
холецистит
.
Лечение
Немедикаментозное лечение
Соблюдение диеты (исключение жирной и острой пищи, сырого лука и чеснока, алкоголя, томатного сока), частое дробное питание.
При гиперкинетическом типе дисфункции: резкое ограничение потребления продуктов, стимулирующих сокращение желчного пузыря (животные жиры, растительные масла, наваристые бульоны).
При гипотонии желчного пузыря больные, как правило, хорошо переносят некрепкие мясные и рыбные бульоны, растительные масла, сливки и сметану, яйца всмятку. Для предотвращения запоров рекомендуют блюда, способствующие опорожнению кишечника (тыква, кабачки, морковь, зелень, арбузы, дыни, груши, курага, чернослив, мед).
Больным показаны отказ от курения, нормализация массы тела, исключение чрезмерных физических нагрузок (бег и пр.).
В зависимости от типа дискинезии больному в качестве базисного средства назначают
1. При гипомоторике: прокинетики (домперидон 10 мг 3-4 раза в сутки до клинического улучшения).
2. При гипермоторике: спазмолитики (папаверин, пинаверия бромид, дротаверин, мебеверин). Эффективен также одестон. Подбор действенной дозы осуществляется индивидуально, поскольку эффективность спазмолитиков имеет дозозависимый характер.
Желчегонные средства назначаются при гипомоторной дисфункции и включают холеретики и холекинетики.
Холеретики: препараты, содержащие желчь или желчные кислоты (фестал, панзинорм-форте, холензим), и синтетические препараты (никодин, оксафенамид).
Холекинетики: магния сульфат, сорбитол, ксилит и др.
Холекинетики предпочтительнее использовать в случаях, когда необходимо максимально быстрое воздействие на организм больного. Эффект зависит от дозы препарата. Например, магния сульфат 10-25% по 1-2 ст. л., раствор сорбитола 10% по 50-100 мл 2-3 раза в день за 30 мин. до еды.
При необходимости длительного курсового лечения, применяются желчесодержащие препараты; если необходимо одновременно и противовоспалительное действие, предпочтение отдается синтетическим препаратам (никодин внутрь по 1-2 таблетки 3-4 раза в день до еды; курс лечения 10-14 дней). Курсовое лечение синтетическими препаратами непродолжительное.
Для уменьшения воспаления и висцеральной
гипералгезии
рекомендуют НПВП и низкие дозы трициклических антидепрессантов.
Хирургическое лечение
По результатам ряда исследований, в настоящее время
холецистэктомия
сохраняет свою роль в лечении дисфункции желчного пузыря.
Однако показанием для хирургического вмешательства часто служат данные полностью не стандартизированных и плохо воспроизводимых тестов с холецистокинином.
Низкие чувствительность и специфичность теста с холецистокинином в диагностике дисфункции желчного пузыря обуславливается субъективной оценкой болевого ответа со стороны пациентом, а также возможностью происхождения боли из других отделов желудочно-кишечного тракта (например, из толстой кишки).
Помимо этого, следует иметь в виду возможность плацебо-эффекта холецистэктомии. Часто встречается рецидивирование симптомов после вначале благоприятного эффекта холецистэктомии. Согласно современным данным, неэффективность холецистэктомии в трети случаев может быть связана с ошибочной диагностикой. При отсутствии камней необходимо искать другие причины, вызывающие данную симптоматику.
Таким образом, важно более тщательно оценивать необходимость холецистэктомии и более тщательно дифференцировать дисфункцию желчного пузыря от других гастроэнтерологических заболеваний со сходными симптомами.
Прогноз
Госпитализация
Лечение больных с дисфункциональными расстройствами билиарной системы в большинстве случаев может проходить амбулаторно.
Госпитализация в терапевтический стационар целесообразна (на 10-14 дней) в следующих случаях: полиморфизм жалоб, сложности в проведении дифференциальной диагностики с другими заболеваниями билиарной системы, конфликтные ситуации в быту или на работе.
Информация
Источники и литература
- “Дисфункциональные расстройства билиарного тракта” Ильченко А.А., Consilium Medicum, том 4/N 1/2002 – Приложение “Болезни печени”
- “Функциональные нарушения билиарного тракта: диагностические и лечебные подходы” Ливзан М.А., журнал “Лечащий врач”, №07/12
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Общие сведения
Постхолецистэктомический синдром (ПХЭС) – это целый комплекс симптомов, которые проявляются у человека после того, как ему провели удаление желчного пузыря. Для этого состояния характерны приступы боли, проблемы с пищеварением, диарея, понижение массы тела и др.
Согласно медицинской статистике, постхолецистэктомический синдром, код по МКБ-10 которого — K91.5, проявляется у 5–40% пациентов. Специалисты предполагают, что такое состояние является либо продолжением болезни, которая и привела к оперативному вмешательству, либо следствием операции. Как правило, удаление желчного пузыря не приводит к серьезным негативным последствиям для работы желчных путей. Около 10% случаев желчной колики являются следствием нарушений сфинктера Одди – как структурных, так и функциональных. Термин «дисфункция сфинктера Одди» также применяется вместо определения «постхолецистэктомический синдром».
О том, как может проявляться постхолецистэктомический синдром, когда происходит спазм сфинктера Одди и как правильно действовать, чтобы устранить неприятные признаки, речь пойдет в этой статье, где описаны симптомы и лечение постхолецистэктомического синдрома.
Патогенез
У основной части больных с этим синдромом отмечаются функциональные моторные расстройства. Неотъемлемая часть патогенеза желчекаменной болезни – моторные нарушения желчного пузыря и сфинктерного аппарата желчевыводящих путей.
Вследствие удаления желчного пузыря отмечается нарушение функции сфинктерного аппарата желчных путей. Развитие боли после операции, как правило, связано с увеличением давления в билиарном тракте, что связано с нарушениями функции сфинктера Одди.
В организме сфинктер Одди обеспечивает анатомическую и физиологическую связь между желчевыводящими путями, поджелудочной железой и двенадцатиперстной кишкой.
Физиологический контроль сфинктера Одди определяется рядом гормональных и нервных стимулов. В частности, важная роль в этой регуляции отводится гастроинтестинальным гормонам. Особое значение имеет холецистокинин (панкреозимин) и секретин.
Когда желчный пузырь сокращается и синхронно расслабляется сфинктер Одди, концентрированная желчь поступает в двенадцатиперстную кишку. В это время происходит выделение панкреатического сока под действием холецистокинина, что обеспечиваются все условия для расщепления пищи. Если происходит спазм сфинктера этот процесс нарушается.
Желчный пузырь непосредственно задействован в модуляции ответа сфинктера Одди на влияние гастроинтестинальных гормонов. После удаления желчного пузыря реакция сфинктера Одди в ответ на холецистокинин снижается.
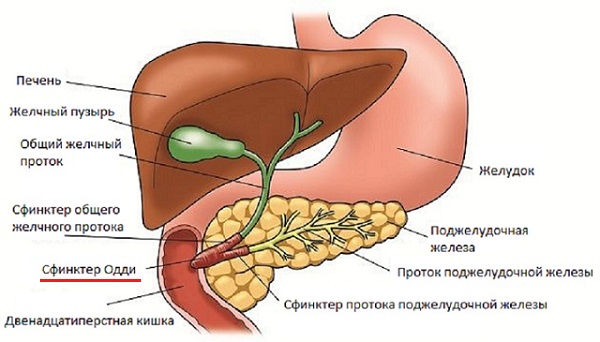
Сфинктер Одди
О том, как изменяется функциональное состояние сфинктера Одди после холецистэктомии, существуют разные мнения. В частности, есть теория, что после операции повышается тонус и расширяется общий желчный проток. Также есть мнение, что вследствие холецистэктомии проявляется недостаточность сфинктера Одди, так как он не может длительнее время выдерживать высокое давление желчи. Противоречия, которые отмечаются в описании состояния сфинктера Одди, связаны с тем, что его функции исследовались в разные сроки после проведения холецистэктомии.
Классификация
В современной медицине отсутствует общепринятая классификация постхолецистэктомического синдрома. В зависимости от причины, по которой проявляются такие симптомы, в своей практике медики определяют это состояние широко, применяя такую классификацию:
- Рецидивы образования камней общего желчного протока – как ложные, так и истинные.
- Стенозирующий дуоденальный папиллит.
- Стриктуры общего желчного протока.
- Ограниченный перитонит в хронической форме.
- Холепанкреатит.
- Вторичные гастродуоденальные язвы — билиарные или гепатогенные.
Однако Римские критерии II 1999 года, а также Римские критерии III 2006 года ограничивают рамки «ПХЭС» дисфункцией сфинктера Одди, возникшей после холециетэктомии. Применяется следующая классификация дисфункции сфинктера Одди:
Дисфункция сфинктера Одди по билиарному типу. Определяется три типа этой разновидности:
- Билиарный тип I – проявляются типичные приступы боли продолжительностью 20 и больше минут; общий желчный проток расширяется больше, чем на 12 мм; при проведении эндоскопической ретроградной панкреатохолангиографии выведение контрастного вещества замедляется больше, чем на 45 минут; отмечается превышение нормы трансаминаз и/или щелочной фосфатазы.
- Билиарный тип II – проявляются приступы болей билиарного типа; до 63% пациентов имеют манометрическое подтверждение сфинктера Одди. При этом возможны и структурные, и функциональные нарушения.
- Билиарный тип III – проявляются приступы болей билиарного типа без объективных нарушений. Манометрическое подтверждение сфинктера Одди отмечается только у 12-28% пациентов. Как правило, дисфункция имеет функциональную природу.
Дисфункция сфинктера Одди по панкреатическому типу. Панкреатический тип проявляется эпигастральной болью, которая характерна для панкреатита. Боль отдает в спину и уменьшается, когда пациент наклоняется вперед. У больного значительно повышается сывороточная амилаза и липаза. При манометрии определяется дисфункция сфинктера Одди в 39–90% случаях.
Дисфункция сфинктера Одди по смешанному типу. Смешанный тип характеризуется опоясывающей болью, или боль локализуется в эпигастрии. Также проявляются другие признаки, характерные как для билиарного, так и для панкреатического типов.
Причины
Чаще всего признаки ПХЭС проявляются вследствие таких причин:
- Камни в желчевыводящих протоках (холедохолитиаз). Это могут быть как рецидивы желчнокаменной болезни, когда происходит повторное образование камней, так и ложные рецидивы с оставшимися конкрементами. В большинстве случаев остаются именно те камни, которые не были удалены во время первой операции.
- Органические и функциональные изменения большого дуоденального сосочка (БДС). Эта причина приводит к появлению болей, температуры и желтухи после удаления желчного пузыря. После такого вмешательства у большинства больных на некоторое время усиливается тонус сфинктера БДС. Но при отсутствии патологических изменений тонус постепенно приходит в норму. Примерно у четверти прооперированных людей отмечается стеноз БДС. Сначала развивается отек, после чего, при продолжительной травматизации при прохождении камней, отмечается его сужение.
- Повреждения желчных протоков и стриктуры. Сужение протока происходит или вследствие изменений стенки, связанных с воспалением, или является следствием нахождения там камня. Иногда на это влияют внешние причины.
- Холангит. При плохом высвобождении желчи она застаивается в желчевыводящих путях. Как следствие, создаются условия для восходящего распространения инфекции. При холецистэктомии происходит удаление только одного очага инфекции, но протоки могут остаться инфицированными.
- Особенности проведения операции. Рецидив болей развивается в том случае, если в оставленной части желчного пузыря или культе содержатся камни или сгущенная желчь.
- Опухоли желчных протоков. Их могут не обнаружить в процессе операции или они появляются позже.
- Болезни двенадцатиперстной кишки. У людей с болезнями желчевыводящих путей часто отмечаются отек и гиперемия слизистой оболочки двенадцатиперстной кишки, ее атрофия, нарушения моторной функции.
- Панкреатит в хронической форме. Часто встречается у людей, которые перенесли холецистэктомию. При технически правильно проведенной холецистэктомии отток панкреатического сока улучается и восстанавливается внешнесекреторная функция железы. Но если фиброзные изменения ярко выражены, то после операции панкреатит может проявиться как самостоятельная болезнь.
- Другие причины. Рецидив болей после проведенной операции могут спровоцировать дисбактериоз, колит, нарушение кишечного всасывания, гемолитическая болезнь, а также заболевания почек, толстой кишки, позвоночника. Боли, не связанные с изменениями желчевыводящей системы, тоже могут восприниматься как ПХЭС.
Симптомы постхолецистэктомического синдрома
Основные симптомы спазма сфинктера Одди – это проявление приступов сильных или средней интенсивности болей, которые продолжаются более 20 минут и проявляются на протяжении больше чем трех месяцев. Также проявляются диспепсические и невротические расстройства. Беспокоит тяжесть в правом подреберье. Как правило, боль постоянная. Иногда приступы сначала проявляются редко и длятся несколько часов, а потом, в промежутках между приступами, боль вообще не ощущается. У некоторых больных со временем частота приступов и интенсивность болей увеличивается. Связь приступов с приемом пищи у всех проявляется по-разному. Но наиболее часто боль беспокоит через 2-3 часа после еды.
Иногда, в тяжелых случаях, боль длительна и упорна, она сочетается со рвотой и тошнотой, а также с мучительными приступами изжоги.
Если причины ПХЭС связаны с истинным рецидивом образования камней желчного протока, то неприятные симптомы появляются не раньше, чем через несколько лет после проведенной операции. В таком случае развиваются следующие признаки:
- Боль в правом подреберье и в правой части эпигастральной области — как правило, монотонная, реже в виде приступов. В большинстве случаев боль менее сильная, чем до проведения операции.
- Нарушения циркуляции желчи, что подтверждает диагностика.
- Инфекционно-воспалительный процесс, который развивается вследствие нарушения циркуляции желчи. Он проявляется лихорадкой, плохим самочувствием. У больного повышается СОЭ. Если развивается гнойный холангит, симптомы усугубляются.
- При ложном рецидиве камнеобразования желчного протока проявления аналогичны истинному рецидиву. Но при таком состоянии симптомы появляются раньше — примерно через 2 года после операции.
Анализы и диагностика
 Люди, которым была проведена холецистэктомия, находятся на диспансерном наблюдении у специалиста с целью раннего определения неблагоприятных результатов, а также обеспечения важных профилактических мероприятий и контроля выполнения рекомендаций пациентом.
Люди, которым была проведена холецистэктомия, находятся на диспансерном наблюдении у специалиста с целью раннего определения неблагоприятных результатов, а также обеспечения важных профилактических мероприятий и контроля выполнения рекомендаций пациентом.
В процессе диагностики проводится ряд исследований и лабораторных анализов. Врач обязательно изучает анамнез, проводит опрос и осмотр пациента. Для установления диагноза проводят:
- Общий анализ крови.
- Биохимический анализ крови, в процессе которого определяются биохимические маркеры синдрома холестаза-цитолиза.
- Анализ мочи.
- Электрокардиография.
- Рентгеноскопия грудной клетки.
- Ультразвуковое исследование.
- ФГДС.
- КТ, МРТ.
В процессе обследования больных, которые жалуются на признаки ПХЭС, используется принцип поиска причин таких проявлений от более простых к сложным, а также использования методик от неинвазивных к более травматичным, но позволяющим получить важную информацию.
Еще один важный момент касается хирургической настороженности при таких симптомах: она должна быть тем больше, чем меньше времени прошло от операции.
Как правило, после лабораторных анализов обследование таких больных начинают с проведения УЗИ брюшной полости, которое дает возможность исключить анатомические изменения органов и перейти к более целенаправленным обследованиям.
Однако, несмотря на то, что возможности современной диагностики достаточно широкие, у определенного количества людей не удается выяснить причину неприятных симптомов после перенесенной холецистэктомии.
Лечение постхолецистэктомического синдрома
Очень важно, чтобы лечение постхолецистэктомического синдрома было комплексным и направлялось на устранение причин проявления неприятных симптомов. Пациенту, который перенес удаление желчного пузыря, необходимо помнить, что правильное питание, четкий режим приема пищи, физическая активность – это важнейшие условия успешной реабилитации после хирургической операции. Также при проявлении болей и других неприятных симптомов проводится медикаментозное лечение.
Доктора
Лекарства
Медикаментозное лечение дисфункции сфинктера Одди направлено на то, чтобы улучшить моторную функцию сфинктерного аппарата билиарного тракта, восстановить нормальный отток желчи, обеспечить секреции поджелудочной железы.
На тонус сфинктерного аппарата влияют разные группы препаратов: блокаторы кальциевых каналов, нитраты. Однако важно учитывать, что у многих из таких лекарств есть ряд серьезных побочных кардиоваскулярных эффектов.
В процессе лечения широко используют препараты — миотропные спазмолитики. Это средства Дротаверин, Но-шпа, Мебеверин.
Применяются также препараты, облегчающие процесс притока желчи в пищеварительный тракт. Это желчегонные средства Одестон, Хофитол, Холензим.
Прокинетик Домперидон приводит в норму моторику ЖКТ, улучшает желчеотток, снижает проявления дуоденальной гипертензии, предотвращает дуоденогастральный рефлюкс.
При необходимости проводится лечение антибактериальными препаратами. Назначают препараты Нитроксолин, Фуразолидон, Кларитромицин, Ципрофлоксацин, Цефазолин и др.
С целью устранения повреждающего влияния буферных желчных кислот и установления нормального уровня рН для ферментов поджелудочной железы применяют антациды. Назначают Алмагель, Алмагель Нео, Маалокс и др.
Для купирования боли применяют ненаркотические анальгетики – Ибупрофен, Парацетамол, Баралгин.
Скорректировать биллиарную недостаточность можно путем применения заместительной терапии препаратами урсодезоксихолевой кислоты — назначают Урсосан, Урсофаль.
Применяются также гепатопротекторы с желчегонным и спазмолитическим эффектом – Эссенциале, Гепабене, Фосфоглив и др.
Если обостряется панкреатит, назначают ферментативные средства – Панкреатин, Панкреазим.
Для купирования метеоризма назначают сорбенты, препараты микрокристаллической целлюлозы, ветрогонные препараты – Симетикон, Эспумизан, Метеоспазмил.
Как правило, назначается схема лечения, включающая применение лекарств разных классов.
Процедуры и операции
При ПХЭС очень важно придерживаться оптимального режима питания, соблюдать диету и наладить ежедневный стул.
Применение других методов лечения целесообразно в том случае, если проведено полное обследование, и их назначил лечащий врач.
Лечение народными средствами
Применять народные средства при постхолецистэктомическом синдроме можно после одобрения таких методов врачом. Некоторые из них могут облегчить состояние и улучшить общее самочувствие больного.
Можно использовать следующие методы народного лечения:
- Сбор трав – первый вариант. Его применяют после удаления желчного пузыря. Необходимо взять по 4 части цветков бессмертника и семян кориандра, а также по 3 части вахты и мяты перечной. Все смешать и залить 2 ст. л. 350 мл кипятка. Через полтора часа процедить и пить по 100 мл перед едой. Однако такое лечение следует обязательно согласовать с врачом.
- Сбор трав – второй вариант (желчегонный). В него входят ромашка, календула, мята перечная, тысячелистник в равных пропорциях. Также следует добавить немного цветков пижмы – ее количество должно быть не больше 10 части от всего количества сбора. Взять 2 ст. л. сбора и залить 250 мл кипятка. Настоять на протяжении часа, процедить, долить воды, чтобы общее количество средства составляло 250 мл. Выпить за три раза на протяжении дня. Употреблять перед едой.
- Сбор трав – третий вариант. Смешать равное количество чистотела, мелиссы, мяты перечной, лапчатки. 1 ст. л. сбора залить 250 мл кипятка, настоять. Пить трижды в день перед едой по трети стакана.
- Сбор трав – четвертый вариант. Смешать по 10 г зверобоя и корней пырея, по 20 г цветков бессмертника и коры крушины ломкой. 2 ст. л смеси залить 500 мл кипятка, варить 5 минут. Пить по полстакана 5 раз в день.
- Отвары и настои трав. Можно также готовить отвары и настои некоторых трав. Если после операции развиваются патологические процессы, рекомендуется пить настой календулы (30 г цветков залить 1 л кипятка). Его пьют на протяжении дня. К вечеру настой нужно выпить. Рекомендуется пить отвар солянки холмовой (1 ч. л. средства на 250 мл кипятка, варить около 5 минут). Пить по полстакана 3-4 раза в день. Полезен отвар бессмертника (10 г цветков на 250 мл кипятка, варить 5 минут). Пить по 3 ст. л. перед приемом пищи. Можно приготовить отвар березовых почек (20 г средства на 250 мл кипятка, варить 10 мин.). Пить перед едой по 1 ст. л. Также рекомендуются настой зверобоя, ромашки, корня девясила – такие настои готовят из расчета 10 г сырья на 200 мл воды. Эти настои нужно опить трижды в день до еды по полстакана. Рекомендуется чередовать прием настоев разных трав.
- Корень одуванчика. Его необходимо истолочь в порошок и принимать по половине ч. л. трижды в
