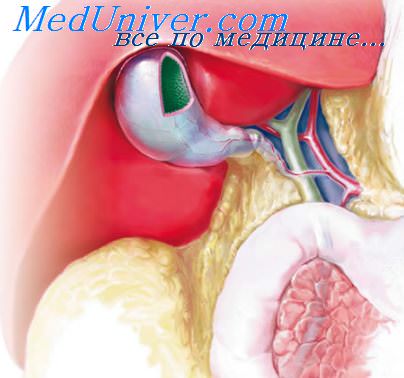
Длинная культя желчного пузыря

Длинная культя пузырного протока – это осложнение после проведенной холецистэктомии (удаления желчного пузыря), которое чаще всего возникает из-за ошибки неопытного или уставшего хирурга, делавшего операцию в вечернее или ночное время. В результате у пациента развивается целый комплекс симптомов, сходный с проявлениями дискинезии желчевыводящих путей.
В увеличенной культе пузырного протока развиваются воспалительные процессы, зачастую снова образуются камни. Пациента начинают беспокоить боли в правом подреберье или в области пупка, иррадиирующие в лопатку или плечо (на правой стороне тела). Боли могут быть острого, тянущего или ноющего характера. Наряду с этими симптомами появляются диспепсические расстройства: тошнота, рвота, диарея, изжога и отрыжка.
Диагностика
Для постановки точного диагноза необходимо собрать полный анамнез: выслушать жалобы пациента, провести осмотр, выяснить объем проводимого хирургического вмешательства и его характер (плановый или экстренный). Важно знать, какие заболевания ЖКТ имеются у пациента, так как воспаления и язвы желудка, панкреатит в хронической стадии, эзофагит, грыжа пищеводного отверстия диафрагмы и другие болезни могут также, как и длинная культя пузырного протока, быть главными факторами развития постхолецистэктомического симптомокомплекса.
Инструментальные методы диагностики синдрома культи пузырного протока включают в себя следующие обследования:
- УЗИ;
- чрескожная чреспеченочная холангиография (ЧЧС);
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ);
- МРТ-холангиография;
- анализы крови (клинический и биохимический);
- анализ кала (на яйца глист и копрограмма);
- общий анализ мочи.
Лечение
Органические изменения в желчевыводящих протоках могут быть удалены с помощью мало травматических эндоскопических методов под ультразвуковым контролем. Более тяжелые патологии лечатся повторным хирургическим вмешательством. Чаща всего применяется лапароскопия.
Дальнейшее лечение проводится с использованием консервативных методов:
- Для снятия спазмов и болей принимаются спазмолитические и обезболивающие препараты, прописанные лечащим врачом.
- Для контроля за оттоком желчи, а именно за работой сфинктера Одди, используются препараты нитроглицерина.
- Для улучшения пищеварения – ферменты.
- Для нейтрализации желудочного сока – антацидные средства.
- Для лечения воспалительных процессов прописываются антибиотики.
- Строгая диета с полным исключением из рациона соленой, жирной и острой пищи, бобовых культур, полуфабрикатов, шпината и др. (диета №5).
Все медикаментозные препараты должны приниматься строго по инструкции при четком соблюдении дозировки. Так как большинство лекарственных средств оказывают раздражающее действие на желудочно-кишечный тракт (вплоть до возникновения язв или рецидивов язвенной болезни), к их выбору надо подходить с особой ответственностью.
Лекарственные препараты, назначаемые для лечения постхолецистэктомического синдрома, должны улучшать защитные функции слизистых оболочек ЖКТ, повышая их защитный барьер и препятствуя развитию язвенной болезни. К таким препаратам относятся гастро- и энтеропротекторы. Они создают механическую защиту повреждений слизистых оболочек, повышают устойчивость клеток и тканей ЖКТ к агрессивным факторам (в т.ч. кислотно-пептическим), улучшают микроциркуляцию и обмен веществ, а также способствуют регенерации клеток.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
№493958 Резидуальный конкремент культи желчного пузыря после холецистэктомии
Новиков Сергей Валентинович Муж., 43 лет. Россия Москва
Зарегистрированный пользователь
16.08.2011 14:36
Не соц.опрос и не «теоретический» вопрос для практикующих хирургов от коллеги коллегам:
Пациентка, россиянка, с хроническим калькулезным холециститом, по настоятельному увещеванию родственников, открывших клинику в земле обетованной, согласилась оперироваться в Израильской клинике. В плановом порядке была выполнена лапароскопическая холецистэктомия. Послеоперационный период протекал без осложнений, контрольных обследований не выполнялось, пациентка в положенные сроки выписалась и убыла на родину.
Через несколько дней у пациентки возникла температура. Пациентка лечилась в домашних условиях. Но состояние ухудшалось, присоединилось пожелтение кожных покровов и она обратилась за помощью в отечественное лечебное учреждение. При УЗИ выявлено расширение внутри- и внепеченочных желчных протоков, множественные конкременты во внепеченочных желчных протоках, абсцесс печени. Пациентке дренировали под УЗИ абсцесс печени, а конкременты из протоков были удалены эндоскопически (РХПГ+МЛЭ). Абсцесс благополучно был излечен.
Но! При рентгеноскопии желчных протоков (РХПГ) была выявлено следующая проблема. Во время лапароскопической холецистэктомии был удален не весь желчный пузырь, а оставлен весь пузырный проток с шейкой и фрагментом Гартмановского кармана желчного пузыря. Во фрагменте желчного пузыря остался камень 10 мм. Пациентка чувствует себя удовлетворительно, после полной ликвидации абсцесса, холангита, желтухи и удаления всех камней из протоков.
В данный момент стоит вопрос об удалении резидуального камня при помощи ретроградной эндоскопии (РХПГ+МЛЭ) через пузырный проток (если это удастся, то остается большая культя фрагмента желчного пузыря) или выполнять повторную лапароскопию с полным удалением остатков желчного пузыря с камнем и шейки пузыря с пузырным протоком (пациентка не в восторге от повторной операции)?
Вопросы:
1. При УЗИ до холецистэктомии не было выявлено наличие холедохолитиаза из-за неквалифицированного УЗИ или конкременты мигрировали из пузыря в протоки в процессе манипуляций с пузырем во время операции?
2. Контрольное УЗИ после любой плановой неосложненной операции не выполняется за рубежом? А как принято в Вашей клинике?
3. Насколько нежелательно оставление большой культи желчного пузыря в случае удаления резидуального конкремента при РХПГ+МЛЭ?
4. Как Вы поступали в Вашей практике в подобных случаях?
Ваше мнение?
Заранее благодарен!
Ответит можно в личном сообщении.
| |||||
| |||||
| |||||
Мнение зала, форум (0) | Похожие вопросы, темы (10) |
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы – неавторизованный пользователь.
Если Вы регистрировались ранее, то “залогиньтесь” (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с
другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Зарегистрироваться Создать сообщение без регистрации
Источник
Рецидив болей после так называемых органосохра-няющих операций, например, холецистостомии, связан с тем, что причина заболевания не устранена. В равной мере это относится и к тем случаям, когда оставлена часть желчного пузыря или избыточная культя пузырного протока, особенно если последние содержат патологические включения в виде камней или замазки.
Вопрос рецидива болей, связанный с оставлением избыточной культи пузырного протока, достаточно широко освещен в медицинской литературе. Большой клинический опыт и патологоанатомические данные, накопленные к настоящему времени, позволили отметить, что не так уж редко после холецистэктомии остается избыточно длинная культя пузырного протока. Избыточно длинной культей пузырного протока, по мнению одних авторов, является культя, длина которой превышает 0,5 см [Тальман И. М, 1963; Петров Б. А.. 19501, по мнению других—от 1,0 до 2,0 см [Ситенко В. М., Нечай А. И., 1972]. Такие неоднородные мнения о длине оставленного пузырного протока, по-видимому, связаны с тем, что не только размеры культи определяют причину патологического процесса. К полному выделению пузырного протока призывали еще хирурги 30— 40-х годов, когда появились сообщения о невриномах культи М. У. СотГог1 и У. Уа11ег5 (1931), Н. К. Огау и У. 5. ЗЬагре (1944). Этими же соображениями диктовалась необходимость раздельной перевязки пузырной артерии и протока во избежание образования невоином в интрамуральных узлах пузырного протока. Последующие работы по изучению клинических и морфологических данных заставили с осторожностью относиться к утверждению, что избыточная культя пузырного протока может быть основной причиной рецидива болей после холецистэктомии. С внедрением в практику рентгенологического исследования желчных путей избыточную культю пузырного протока стали обнаруживать чаще, однако не все эти больные предъявляли какие-либо жалобы. То же относится и к находкам, обнаруженным на вскоытии у лиц, смерть которых наступила не от заболеваний желчных путей [Ситенко В. М., Нечай А. И., 1972: Коаковский А. И., Дунаев Ю. К„ 1978; Ма11е1-Сшу Р., Рего1(И Л„ 1950, и др.].
Действительно, длина пузырного протока, место и уровень его впадения в общий желчный проток настолько разнообразны, что иногда кажущееся их слияние не соответствует истинному. Стремление к полному выделению пузырного протока до места его впадения в общий желчный проток опасно в связи с возможностью повреждения гепатикохоледоха, пристеночной его перевязкой или частичным иссечением стенки вплоть до полного его пересечения. В связи с этим давать такие рекомендации небезопасно. К этому следует добавить также, что выявление большой культи пузырного протока еще не свидетельствует о том, что именно она является причиной рецидива болей. Морфологические изменения в культе пузырного протока: невриномы [Гришкевич Э. В., 1965; Краковский А. И., Дунаев Ю. К., 1978; Ма11е1-аиу Р. е[ а, 1962; Вос1уа11 В., 1973), склеротический цистит [Эсперов Б. И., Савченко Ю. П., 1980; АпапоП А. А., 1973], воспалительные изменения в железах протоков [5’аЬ 3. е1 а1., 1979], фиброзное перерождение [Ко1е У., Мй11ег V., 1979]— наблюдаются более чем у половины больных и не дают возможности сделать определенного заключения. Неубедительные морфологические данные и частое отсутствие совпадения клинической картины с операционными находками заставляют искать причину рецидива болей не столько в оставлении избыточно длинной культи пузырного протока, сколько в нарушениях самого гепатикохоледоха.
Клинической картины, характерной для «болезни культи» пузырного протока нет. Обычно она смазана и не имеет строгой очерченности: чаще всего возникают приступы болей в правом подреберье, иногда с лихорадкой, желтухой. Рентгенологически при внутривенной холангиографии удается обнаружить избыточную культю пузырного протока, а также получить представление о ширине гепатикохоледоха (рис. 3). Болевой синдром и признаки желчной гипертензии при обнаружении избыточной культи пузырного протока являются показанием к проведению повторной операции, цель которой не только в удалении избыточной культи пузырного протока, но и в полной ревизии гепатикохоледоха с устранением препятствия свободному току желчи в двенадцатиперстную кишку. Авторы, имеющие большой опыт в хирургии желчных путей, настойчиво рекомендуют у больных с так называемым постхолеци-стэктомическим синдромом при выявлении избыточной культи пузырного протока проводить тщательное обследование, так как в большей части случаев рецидив болей связан с синдромом желчной гипертензии, а следовательно, имеет место сочетание избыточной культи пузырного протока с другими причинами, ведущими к нарушению пассажа желчи (камни, стриктуры, сдав-ление) (рис. 4).
Нередко сама избыточная культя пузырного протока является вторичным следствием желчной гипертензии и механизм ее развития идентичен механизму расширения общего желчного протока. Причиной в обоих случаях является повышение давления в желчных путях.
Мы оперировали 9 больных с избыточной культей пузырного протока и резидуальным желчным пузырем. однако 6 из них имели другие сопутствующие изменения в виде камней общего желчного протока, стеноза БСД, стриктуры гепатикохоледоха.
Удаление оставленного ранее желчного пузыря или его остатков, а также избыточно длинной культи пузырного протока является обязательным, так как последние представляют не только субстрат для поддержания воспалительной реакции в гепатопанкреатодуо-денальной области, но и могут содержать камни или замазкообразные массы, гранулемы или другие источники воспалительного процесса.
Читайте также:
Рекомендуемые страницы:
©2015-2021 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2019-06-10
Нарушение авторских прав и Нарушение персональных данных
Поиск по сайту:
Источник
Постхолецистэктомический синдром. Повторные операции на желчных путяхПостхолецистэктомический синдром представляет собой собирательнoe понятие, объединяющее все случаи появления болей или других болезненных проявлений у больных, перенесших холеинстэктомию. Этот термин, впервые появившийся в американской литературе и получивший широкое распространение, не может считаться удачным, так как включает и ряд заболеваний, совершенно не связанных с патологией желчного пузыря и произведенной холецистэктомией, тем более что удаление патологически измененного желчного пузыря само по себе не должно приводить к появлению болей или других болезненных ощущений. Причины болей после холецистэктомии, появляющихся в различные сроки после операции (как в первый месяц, так и спустя несколько лет), многочисленны и разнообразны. Почти в 60% случаев они связаны с заболеванием органов, не относящихся к билиопанкреодуоденальной зоне: гастритом, язвенной болезнью желудка и двенадцатиперстной кишки, грыжей пищеводного отверстия диафрагмы, колитом, спондилезом и многими другими. Остальные причины появления болевого синдрома могут быть сгруппированы следующим образом: 1) поражения общего желчного протока, не устраненные во время операции (гепатикохоледохолитиаз, рубцовый стеноз фатсрова сосочка);
Необходимо дать ответ в первую очередь на следующие вопросы: Основным показанием к операции у данных больных являются признаки нарушения оттока желчи: печеночная колика, желтуха, кожный зуд, холангит, длительно не заживающий или вновь открывшийся наружный желчный свищ. Повторные операции, как правило, трудны, травматичны и технически сложны. Они требуют глубокого знания данной патологии, соответствующего оснащения и большого опыта хирурга. Нередко наиболее трудоемким моментом операции оказывается обнаружение и выделение из рубцов гепатикохоледоха. Непременным условием вмешательства являются рентгеноконтрастное н другие исследования желчных протоков и фатерова сосочка (зондирование, исследование катетером типа Фогарти, холедохоскопия, фиброхоледохоскопия). При оставлении части желчного пузыря или длинной культи пузырного протока необходимо их удаление. «Забытые» камни также подлежат удалению. При наличии мелких конкрементов и «замазки» операцию заканчивают холедоходуоденостомией. В случае высокой посттравматической структуры общего печеночного протока билиодигестивный анастомоз накладывают на транспеченочном дренаже. Транспеченочный полихлорвнниловый дренаж служит каркасом, на котором формируют анастомоз. Спустя 16—18 мес его удаляют. Операции при стриктуре терминального отдела общего желчного протока, фатерова сосочка, хроническом гепатите и стенозирующем панкреатите аналогичны выполняемым при осложненном хроническом холецистите. – Также рекомендуем “Доброкачественные опухоли желчного пузыря. Рак желчного пузыря” Оглавление темы “Болезни желчных путей и поджелудочной железы”: |
Источник