Доступ кохера к желчному пузырю и печени
Для
обнажения печени, желчного пузыря и
желчных протоков предложено свыше 30
хирургических доступов. Эти доступы
можно разделить на три группы: передние,
задние и верхние.
Передние
доступы наиболее многочисленны; их
можно подразделить на косые, вертикальные
и угловые (рис.
562).
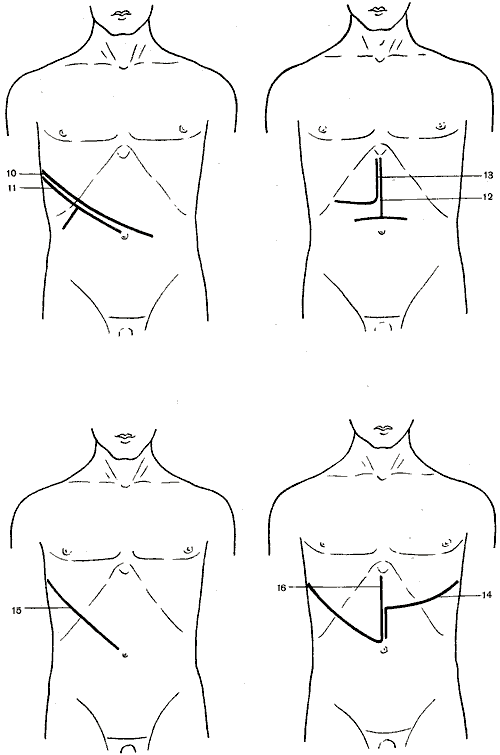

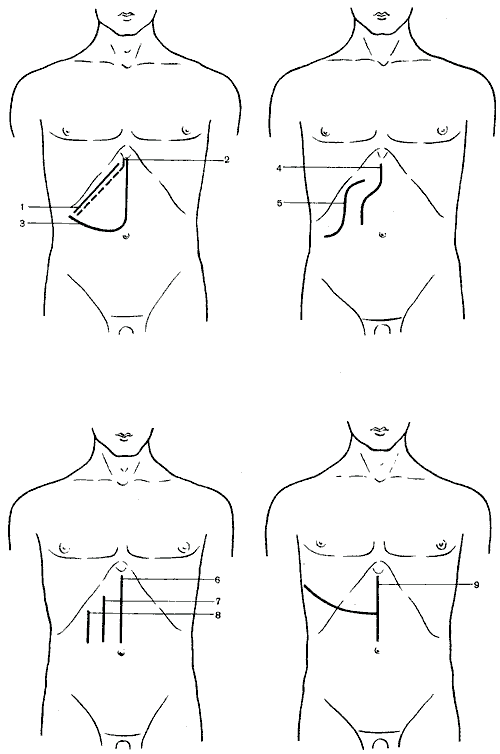
562. Схема разрезов, применяемых при операциях на печени, желчном пузыре и желчных путях.
1
— косой разрез (Кохер); 2 — косой разрез
(С. П. Федоров); 3 — углообразный разрез
(Рио-Бранко); 4 — волнообразный разрез
(Кер); 5 — волнообразный разрез (Бивен);
6 — верхний срединный разрез; 7 —
трансректальный разрез; 8 — параректальный
разрез; 9 — торакоабдоминальный разрез
(Райфершайд); 10 — торакоабдоминальный
разрез (Ф. Г. Углов); 11 — торакоабдоминальный
разрез (Кунео); 12 — лоскутный разрез
(Бруншвиг); 13 — углообразный разрез
(Черни); 14 — торакоабдоминальный разрез
(Райфершайд); 15 — торакоабдоминальный
разрез (Киршнер); 16,17 — торакоабдоминальный
разрез (Райфершайд).
К
косым разрезам передней брюшной стенки
относятся следующие: разрезы Кохера
(Kocher), С. П. Федорова, Прибрама (Pribram),
Шпренгеля (Sprengel) и др. Особенно широкое
распространение получили разрезы Кохера
и С. П. Федорова, так как они создают
наиболее прямой путь и наилучший доступ
к желчному пузырю, желчным протокам и
нижней поверхности печени.
Разрез
Кохера
начинают от срединной линии и проводят
на 3—4 см ниже и параллельно реберной
дуге; длина его 15—20 см.
Разрез
по С. П. Федорову
начинают от мечевидного отростка и
проводят вначале книзу по срединной
линии на протяжении 3—4 см, а затем
параллельно правой реберной дуге; длина
его 15—20 см.
К
вертикальным разрезам передней брюшной
стенки
относятся: верхний срединный, параректальный
и трансректальный.
Из
этой подгруппы наиболее часто пользуются
срединным разрезом, проведенным между
мечевидным отростком и пупком. При
недостаточности этого доступа его можно
расширить, произведя дополнительный
правый поперечный разрез.
Параректальный
разрез Лоусон Тейта (Lawson Tait) и трансректальный
разрез О. Э. Гаген-Торна
применяют редко, хотя некоторые клиники
отдают им предпочтение (В. А. Жмур).
Угловые
и волнообразные разрезы
— Кера (Kehr), Бивена (Bevan), Рио-Бранко
(Rio-Branсо), Черни (Czerny), В. Р. Брайцева,
Мейо-Робсона (Mayo-Robson), A. M. Калиновского
и др. — дают свободный доступ к желчным
протокам и печени и находят широкое
применение.
Из
этой подгруппы разрезов чаще других
применяют разрез Рио-Бранко,
который проводят по срединной линии от
мечевидного отростка вниз и, не доходя
на два поперечных пальца до пупка,
поворачивают вправо и вверх к концу X
ребра.
Широкое
обнажение печени обеспечивают
торакоабдоминальные
доступы
Ф. Г. Углова, Киршнера (Kirschner), Бруншвига
(Brunschwig), Райфершайда (Reiferscheid) и др.
Задние
(поясничные) доступы А. Т. Богаевского,
Н. П. Тринклера
применяются главным образом при
повреждениях, кистах или абсцессах
задней поверхности печени.
Верхние
доступы: внеплевральный А. В. Мельникова
и чресплевральный Фолькмана-Израэля
(Folcman, Israel) применяют
для обнажения верхнезаднего отдела
диафрагмальной поверхности печени
(рис. 563,
564).
Этими доступами пользуются при операциях
по поводу абсцессов, кист и поврежденний
печени.
Соседние файлы в папке Желчекамен. болезнь
- #
- #
Источник
содержание ..
6
7
8
9 ..
Лапароскопическая холецистэктомия. Начальные показания, включали
только случаи симптоматической ЖКБ при отсутствии острого
холецистита. По мере накопления опыта многие хирурги начали осущеста-
лять эту операцию у больных с острым холециститом и у лиц, имеющих
камни, локализованные в общем желчном протоке. Теоретические
преимущества этого метода по сравнению с традиционной открытой
холецист-эктомией заключаются в уменьшении срока госпитализации и в
связи с этим в снижении стоимости лечения, раннем возвращении на
работу уменьшении боли и отсутствии косметического дефекта.
Неразрывная проблема, которая беспокоит хирурга несмотря на
надежность этого вмеша-тельства, связана с частотой опасных
осложнений, таких как повреждения желчных протоков, вероятность
возникновения которых во время лапароскопической холецистэктомии
возрастает. Частота повреждений, вероятно, служит индикатором опыта
хирурга и проявлением кривой обучения, ассоциированной с любым
новым методом.
ЧТО ИМЕННО ПРОИСХОДИТ ВО ВРЕМЯ
ОПЕРАЦИИ?………………………………………………
Наиболее часто выполняемая операция на желчном пузыре —
лапароскопия, которая использует инструменты, изначально
разработанные для гинекологической хирургии в брюшной полости.
Лапароскопия осуществляется дистанционно при помощи тонкой
волоконно-оптической наблюдательной и осветительной трубки (эндо-
скопа), который вводится через крошечное отверстие в брюшной стенке.
Эндоскоп имеет один или несколько дополнительных портов, через
которые можно проводить другие инструменты. Большое преимущество
этого метода состоит в том, что живот не вскрывается традиционным
образом, а предполагается лишь очень маленький разрез. Ниже описана
именно лапароскопическая холецистэктомия.
Предварительные шаги. Ваш хирург убедится, что в груди у вас нет
инфекции, и наверняка проверит состояние кишечного тракта посредством
рентгеноскопии, после того как вы проглотите непрозрачную для радиа-
ции порцию бариевой взвеси. Хирург также, вероятно, осмотрит нижнюю
часть толстой кишки прямым визуальным наблюдением через
сигмоидоскоп — прямую металлическую наблюдательную трубку,
которую вводят в кишечник через задний проход.
Как и при всех операциях, проводимых под общим наркозом, вам
примерно за час до операции сделают предоперационную инъекцию,
чтобы высушить внутренние жидкости и вызвать сонливость.
Хирургическая процедура по этапам. После анестезирования вас
положат на операционный стол и тщательно протрут кожу живота
антисептическим раствором. Вас обернут хирургическими полотенцами,
оставив открытыми только три маленьких участка: пупок, верхний правый
квадрант и срединную линию ниже грудной кости.
Хирург начинает с того, что вводит через пупок толстую полую иглу,
через которую будет накачан углекислый газ, чтобы живот слегка вздулся
и кишечник не мешал работать. Затем в пупке делается маленькое отверс-
тие, достаточное для прохождения трубки, имеющей 1 см в поперечнике:
она называется портом и используется как проводник для операционного
лапароскопа. Другое портальное отверстие такого же размера делается в
срединной линии чуть ниже окончания грудины, и еще два порта — вдвое
меньшие первых двух — вводятся в правый верхний участок живота сразу
под ребрами. Через центральный порт подаются препаровальный пинцет,
ножницы и аппликатор скобок. Оба маленьких порта используются для
ретракторов, которые будет держать ассистент хирурга.
Операция выполняется под прямым наблюдением, часто используя
видеокамеру, прикрепленную к лапароскопу и подающую изображение на
телемонитор. Таким образом, и хирург и ассистент могут ясно видеть
происходящее и потому способны полноценно сотрудничать.
В первую очередь желчный пузырь освобождается от всего, что с ним
связано, а именно от желчного протока и артерии. Для этого проток и
артерия туго пережимаются в двух местах и перерезаются между
пережатыми местами. Затем хирург отделяет пузырь от печени и за-
печатывает кровоточащие сосуды электротоком или лазером. Когда
желчный пузырь полностью освобожден, лапароскоп переносится в
верхний порт, а через пупочный порт вводится пинцет для захвата пузыря.
Затем пузырь можно аккуратно вытащить через пупочный порт для
прямого обозрения. Как только часть пузыря показывается на поверхности,
хирург осторожно вскрывает его; его содержимое вытекает, так что он
уменьшается в размере, и его можно легко вытащить через порт.
Теперь хирург убирает порты и, при необходимости, зашивает
отверстия в коже одним или двумя швами.
ХИРУРГИЧЕСКИЕ ДОСТУПЫ К ПЕЧЕНИ, ЖЕЛЧНОМУ ПУЗЫРЮ
И ЖЕЛЧНЫМ ПРОТОКАМ
Для обнажения печени, желчного пузыря и желчных протоков предложено
свыше 30 хирургических доступов. Эти доступы можно разделить на три
группы: передние, задние и верхние.
Передние доступы наиболее многочисленны; их можно подразделить на
косые, вертикальные и угловые (
рис. 562
).
Источник
Для обнажения печени, желчного пузыря и желчных протоков предложено свыше 30 хирургических доступов. Эти доступы можно разделить на три группы: передние, задние и верхние.
Передние доступы наиболее многочисленны; их можно подразделить на косые, вертикальные и угловые (рис. 562).
562. Схема разрезов, применяемых при операциях на печени, желчном пузыре и желчных путях.
1 — косой разрез (Кохер); 2 — косой разрез (С. П. Федоров); 3 — углообразный разрез (Рио-Бранко); 4 — волнообразный разрез (Кер); 5 — волнообразный разрез (Бивен); 6 — верхний срединный разрез; 7 — трансректальный разрез; 8 — параректальный разрез; 9 — торакоабдоминальный разрез (Райфершайд); 10 — торакоабдоминальный разрез (Ф. Г. Углов); 11 — торакоабдоминальный разрез (Кунео); 12 — лоскутный разрез (Бруншвиг); 13 — углообразный разрез (Черни); 14 — торакоабдоминальный разрез (Райфершайд); 15 — торакоабдоминальный разрез (Киршнер); 16,17 — торакоабдоминальный разрез (Райфершайд).
К косым разрезам передней брюшной стенки относятся следующие: разрезы Кохера (Kocher), С. П. Федорова, Прибрама (Pribram), Шпренгеля (Sprengel) и др. Особенно широкое распространение получили разрезы Кохера и С. П. Федорова, так как они создают наиболее прямой путь и наилучший доступ к желчному пузырю, желчным протокам и нижней поверхности печени.
Разрез Кохера начинают от срединной линии и проводят на 3—4 см ниже и параллельно реберной дуге; длина его 15—20 см.
Разрез по С. П. Федорову начинают от мечевидного отростка и проводят вначале книзу по срединной линии на протяжении 3—4 см, а затем параллельно правой реберной дуге; длина его 15—20 см.
К вертикальным разрезам передней брюшной стенки относятся: верхний срединный, параректальный и трансректальный.
Из этой подгруппы наиболее часто пользуются срединным разрезом, проведенным между мечевидным отростком и пупком. При недостаточности этого доступа его можно расширить, произведя дополнительный правый поперечный разрез.
Параректальный разрез Лоусон Тейта (Lawson Tait) и трансректальный разрез О. Э. Гаген-Торна применяют редко, хотя некоторые клиники отдают им предпочтение (В. А. Жмур).
Угловые и волнообразные разрезы — Кера (Kehr), Бивена (Bevan), Рио-Бранко (Rio-Branсо), Черни (Czerny), В. Р. Брайцева, Мейо-Робсона (Mayo-Robson), A. M. Калиновского и др. — дают свободный доступ к желчным протокам и печени и находят широкое применение.
Из этой подгруппы разрезов чаще других применяют разрез Рио-Бранко, который проводят по срединной линии от мечевидного отростка вниз и, не доходя на два поперечных пальца до пупка, поворачивают вправо и вверх к концу X ребра.
Широкое обнажение печени обеспечивают торакоабдоминальные доступы Ф. Г. Углова, Киршнера (Kirschner), Бруншвига (Brunschwig), Райфершайда (Reiferscheid) и др.
Задние (поясничные) доступы А. Т. Богаевского, Н. П. Тринклера применяются главным образом при повреждениях, кистах или абсцессах задней поверхности печени.
Верхние доступы: внеплевральный А. В. Мельникова и чресплевральный Фолькмана-Израэля (Folcman, Israel)применяют для обнажения верхнезаднего отдела диафрагмальной поверхности печени (рис. 563, 564). Этими доступами пользуются при операциях по поводу абсцессов, кист и поврежденний печени.
563. Чресплевральный доступ к печени (Фолькман — Израэль).
564. Внеплевральный доступ к печени (А. В. Мельников).
ОПЕРАЦИИ НА ПЕЧЕНИ
Источник
|
Источник