Дуоденит и удаленный желчный пузырь
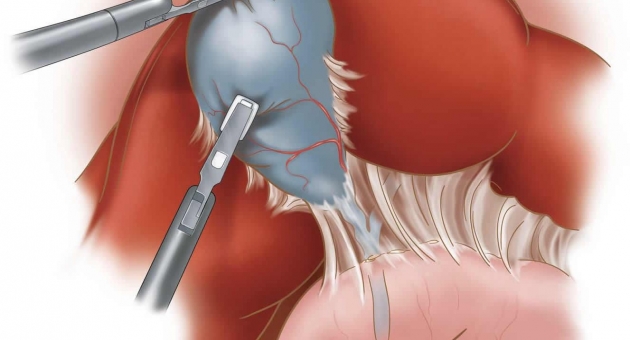
Удаление желчного пузыря – это операция (холецистэктомия), при которой пораженный орган иссекают и удаляют. Основными показаниями к хирургическому лечению являются различные формы холецистита, а также наличие отверстия в стенке желчного пузыря. Операция может быть запланированной и экстренной. Плановое удаление легче переносится больными, улучшает самочувствие, избавляет от таких симптомов, как боль, тошнота. Экстренная холецистэктомия в несколько раз сложнее, часто требует длительного восстановления. Если не делать операцию, развиваются осложнения, при которых риск летального исхода в несколько раз выше, чем от любых последствий планового удаления.
Роль желчного пузыря
Небольшой «мешочек» грушевидной формы, расположенный на висцеральной поверхности печени, называется желчным пузырем (ЖП). Он является резервуаром для хранения желчи, которая вырабатывается клетками печени и выполняет важные функции в процессе пищеварения.
Ежедневно в пузырь поступает до 2 л желчи. Здесь она скапливается и становится более густой. При поступлении пищевого комка из желудка в 12-перстную кишку, желчный пузырь сокращается, выбрасывая порцию желчи в дуоденальное пространство. Это необходимо для расщепления жиров, повышения выработки активных ферментов, обеззараживания содержимого кишечника.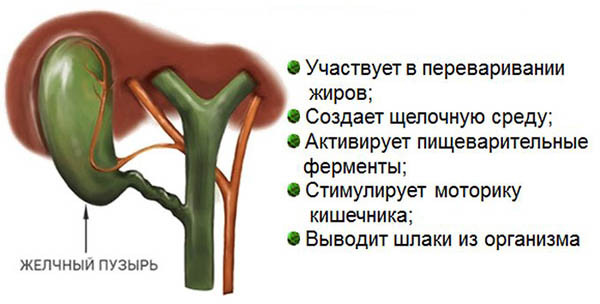
При нарушении работы желчного пузыря нарушается отток желчи, что приводит к дисбалансу составляющих секрета, воспалению органа. Застойные явления провоцируют образование билиарного сладжа (осадка), из которого со временем формируются камни. Постепенно конкременты наполняют пузырь, вызывая опасные осложнения, желтуху и дисфункцию органа. Вот почему возникает необходимость удаления желчного.
Показания и противопоказания
Применение консервативных методов до сих пор себя не оправдало. В большинстве случаев холецистэктомия – это лучший, а иногда единственный путь сохранения жизни и здоровья больного. Когда нужно удаление:
- желчнокаменная болезнь;
- острый, хронический холецистит;
- холестероз – накопление холестерина в стенке желчного пузыря;
- перфорационное повреждение органа;
- наличие камней в протоке;
- новообразования различного генеза;
- частые желчные колики;
- неэффективность консервативной терапии.
Операция не проводится женщинам в первые и последние три месяца беременности, пациентам с острыми инфекциями, тяжелыми заболеваниями сердца, легких. Преклонный возраст не является противопоказанием, при необходимости операцию делают пожилым пациентам. Операция на желчном пузыре не проводится при наличии его врожденных дефектов, деструкции стенки органа, а также сильном воспалительном процессе в области шейки желчного пузыря.
Можно ли обойтись без операции
Конкременты, формирующиеся из желчи, бывают твердыми и мягкими, размером с песчинку или достигать нескольких сантиметров в диаметре. Камень может быть один, а иногда встречается несколько десятков образований. Но не величина конкрементов, ни их количество не играет особой роли. К тяжелым последствиям может привести даже маленький камешек. Если он начинает двигаться, это чревато развитием воспаления.
Срочной резекции желчного пузыря не избежать при следующих состояниях:
- закупорке желчного протока;
- разрыв органа;
- гангренозный холецистит;
- абсцесс;
- движение камней;
- нагноения с угрозой перитонита или общего заражения крови.
 Сегодня медицине неизвестны безоперационные методы лечения, избавляющие от камней. Их растворение, дробление обеспечивает лишь временное облегчение, но не воздействуют на главную причину образования конкрементов. Поэтому, излечение возможно только после удаления желчного пузыря. Отказываться от операции опасно для жизни. Запущенные формы заболеваний приведут к тяжелым проблемам, требующим сложного, длительного лечения.
Сегодня медицине неизвестны безоперационные методы лечения, избавляющие от камней. Их растворение, дробление обеспечивает лишь временное облегчение, но не воздействуют на главную причину образования конкрементов. Поэтому, излечение возможно только после удаления желчного пузыря. Отказываться от операции опасно для жизни. Запущенные формы заболеваний приведут к тяжелым проблемам, требующим сложного, длительного лечения.
Как проходит холецистэктомия
Плановую резекцию делают в период ремиссии, когда отсутствуют боли в правом подреберье, желтушность кожных покровов, сильная тошнота, рвота. Оперативное вмешательство – всегда сильный стресс для организма, а в данном случае человеку легче перенести хирургическое лечение. Экстренно удаление показано в случае развития осложнений, наличие которых опасно для здоровья и жизни.
Существует несколько видов операции:
- полостная;
- лапароскопическая;
- холецистэктомия из мини-доступа.
Выбор способа удаления желчного пузыря определяется врачом, зависит от тяжести болезни и общего состояния пациента. Для этого нужно провести полное обследование,что поможет не ошибиться с методикой лечения.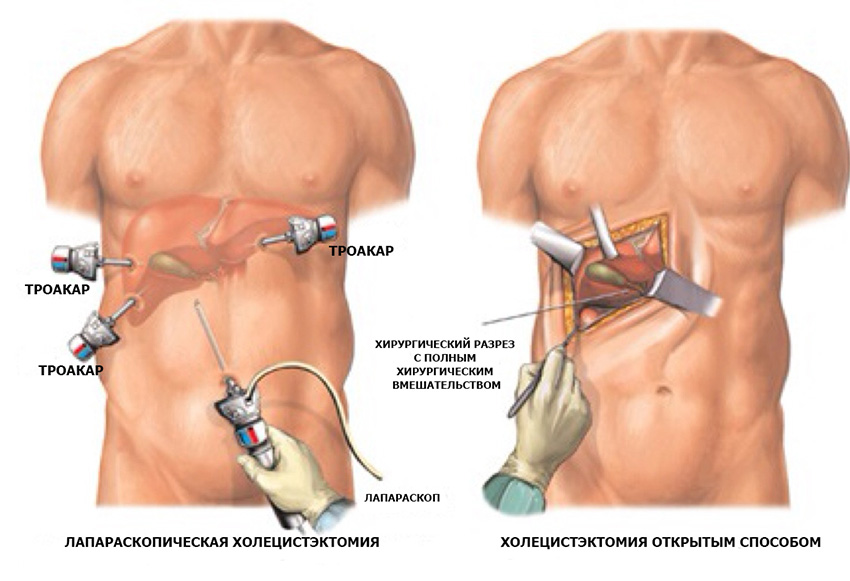
Ход операции
Независимо от способа резекции ЖП, она проводится с соблюдением следующего алгоритма:
- Проводится анестезия – общий наркоз.
- Операционное поле обрабатывается антисептиком, делается разрез на передней брюшной стенке (один или несколько в зависимости от вида операции).
- Поврежденный орган извлекается и удаляется.
После удаления желчного, прижигаются кровеносные сосуды, накладываются швы.
Сравнение способов хирургического лечения
| Вид операции | Лапаротомия (открытая) | Лапароскопия |
| Доступ к пораженному органу | Под правым реберным краем или по срединной линии живота выполняется большой разрез – 15-20 см. | Доступ обеспечивается через 3-4 минипрокола по 0,5-1 см каждый. |
| Степень травматизации | Обширное повреждение. | Минимальная травматизация брюшной стенки. |
| Восстановление | После операции открытым способом пациент находится в стационаре до 14 дней. Физические нагрузки разрешены через 90 дней, трудовая деятельность – спустя 1 месяц. | Нахождение под наблюдением врачей – 1-3 дня. Возвращение на работу – через 10-14 дней. Активная физическая деятельность – через 1 месяц. |
| Когда назначается | Нужна при тяжелых состояниях, которые грозят жизни пациента (перитонит, перфорация, абсцесс и другие). | В рамках планового хирургической терапии является преимущественным способом удаления. |
Последствия удаления
Отсутствие желчного пузыря не критично для пищеварительной системы. После изменения образа жизни, коррекции питания, организм быстро приспосабливается к новым условиям и функционирует в привычном режиме. Печень продолжает вырабатывать желчь, но после операции по удалению желчного пузыря, она напрямую поступает в 12-перстную кишку.
Если больной употребляет насыщенную жирами пищу, объема желчи не хватает, пациент страдает от нарушения работы кишечника – жидкого стула, тошноты, повышенного газообразования. Неполное расщепление липидов у мужчин и женщин приводит к дефициту незаменимых жирных кислот и плохому усвоению некоторых витаминов.
В первые 3 месяца в организме происходит адаптация работы органов брюшной полости, которые участвуют в пищеварении:
- В желудочном соке увеличивается количество слизи, понижается кислотность.
- Поджелудочная железа продуцирует больше инсулина и трипсина.
- Изменяется микрофлора кишечника – увеличивается численность лакто- и бифидобактерий.
- В процессе расщепления липидных соединений участвует желудочный сок и секрет поджелудочной железы.
- Чаще наблюдаются диспепсические явления – изжога, отрыжка, понос, урчание в животе.
- После удаления желчного пузыря печень более восприимчива к возбудителям инфекционных болезней.
 Пока желудочно-кишечный тракт не приспособился к отсутствию порционного выброса желчи, больной будет жаловаться на икоту, чувство горечи во рту. Обычно процесс адаптации длится от полугода, а у пожилых пациентов до 18 месяцев. Удаление пузыря отрицательно сказывается на адсорбции антиоксидантов, которая резко снижается. Это грозит усилением окислительных реакций и опасностью раннего старения, как мужчин, так и женщин.
Пока желудочно-кишечный тракт не приспособился к отсутствию порционного выброса желчи, больной будет жаловаться на икоту, чувство горечи во рту. Обычно процесс адаптации длится от полугода, а у пожилых пациентов до 18 месяцев. Удаление пузыря отрицательно сказывается на адсорбции антиоксидантов, которая резко снижается. Это грозит усилением окислительных реакций и опасностью раннего старения, как мужчин, так и женщин.
Что беспокоит в первые дни после операции
Сразу после выхода из наркоза у человека появляется выраженная жажда, тошнота, иногда рвота. В первые 12 часов после операции у мужчин и женщин наблюдаются следующие симптомы:
- жжение на лбу, в ротовой полости;
- сильное чувство голода;
- нарушение чувствительности (онемение) конечностей;
- слуховые галлюцинации.
В последующем возникают боли в правом боку и нестерпимое зудящее ощущение в области швов.
Ранние и поздние послеоперационные осложнения
После лапароскопии у большинства пациентов никаких последствий после удаления желчного пузыря не наблюдается. Риск возникновения осложнений резко возрастает, если орган удаляют в ходе полостной операции. К ранним патологическим последствиям относятся:
- прокол 12-перстной кишки хирургическими инструментами;
- внутреннее кровотечение из печени;
- инфицирование при нарушении стерильности.
В послеоперационный период может развиться:
- воспаление начального отдела кишечника (дуоденит);
- гастродуоденальный рефлюкс – заброс желчи в желудок;
- гастрит – воспаление слизистой желудка;
- послеоперационная грыжа в области шва;
- сильные боли в области кишечника;
- билиарный панкреатит;
- желтуха – при формировании рубца, перекрытии камнем протока;
- воспалительное поражение тонкого и толстого кишечника (энтероколит).
Спаечный процесс, как последствие после холецистэктомии, грозит сужением желчных протоков за счет образования рубцов.
Постхолецистэктомический синдром
Нередко, после того, как вырезали желчный пузырь, у пациента появляются следующие признаки:
- тошнота, метеоризм, горечь во рту, диарея или запоры;
- боль в правом подреберье с иррадиацией в плечо и ключицу справа;
- бледность кожных покровов, слабость;
- повышение температуры тела до субфебрильных значений;
- механическая желтуха.
Этот комплекс симптомов – распространенное осложнение после холецистэктомии, называемое постхолецистэктомическим синдромом. Причиной его развития является дисфункция сфинктера Одди. Проблема заключается в постоянном напряжении круговой мышцы из-за отсутствия сигнала о наполнении пузыря желчью.
 В большинстве случаев данный синдром – это следствие операции по резекции пузыря. Дополнительными причинами могут стать провоцирующие факторы:
В большинстве случаев данный синдром – это следствие операции по резекции пузыря. Дополнительными причинами могут стать провоцирующие факторы:
- запущенный гастрит;
- хронический колит;
- язвенное поражение желудка и 12-перстной кишки;
- гепатит – воспаление печени;
- панкреатит хронического течения.
Поэтому, если удален желчный пузырь и появились такие последствия, важно перейти на лечебную диету и прием медикаментов по назначению врача.
Реабилитация
Срок восстановления у разных пациентов может значительно отличаться. Длительность реабилитационного периода зависит от типа оперативного вмешательства. После лапароскопии достаточно 2 недель. Если пузырь вырезали полостным способом, на реабилитацию может потребоваться несколько месяцев. Влияет на восстановление общее состояние и возраст пациента. У пожилого человека обменные процессы замедляются, почему и перестройка процессов в организме более длительная.
Весь реабилитационный период можно разделить на несколько этапов:
- Ранний – первые дни, когда наблюдаются самые неприятные последствия после удаления органа и наркоза.
- Поздний – первые 7 дней, если пузырь вырезали с помощью эндоскопического оборудования, 14 дней – после лапаротомии. В этот период нормализуется работа дыхательной системы и ЖКТ.
- Амбулаторный – 1-3 месяца после резекции пациент наблюдается у врача, который оценивается степень восстановления всего организма.
- Санаторно-курортное лечение рекомендуется не ранее, чем через 1 год после удаления желчного пузыря.
После выписки больному стоит регулярно обследоваться и в точности выполнять все предписания врача по питанию, образу жизни, двигательной активности.
Медикаментозная терапия
После удаления пузыря важно предупредить застойные явления в печени. Если желчь густая, а операции предшествовала ЖКБ, нарушение оттока грозит образованием камней в желчных протоках. Чтобы уменьшить вероятность появления осложнений после удаления желчного пузыря, надо принимать лекарственные средства:
| Фармакологическая группа | Наименования | Действие |
| Ферменты | Мезим, Креон, Фестал | Решает вопрос о восстановлении баланса ферментов для комфортного пищеварения. Их прием особенно важен на начальном этапе, когда человеку предстоит адаптироваться жить без желчного. |
| Желчегонные | Аллохол, Холосас, Холензим | Препараты обеспечивают регулярную эвакуацию желчи из печени. |
| Спазмолитики | Но-Шпа, Дюспаталин, Мебеверин | Применяются для устранения спазмов желчных протоков и нормализации оттока желчи. Уменьшают боли в правом боку, спазмы кишечника, устраняют метеоризм. |
| Гепатопротекторы | Карсил, Урсофальк, Урдокса | Ускоряют восстановление клеток печени, а также оказывают легкое противовоспалительное действие. |

Диета
Изменение режима и рациона питания влияет на самочувствия человека, которого оперировали. После того, как удалили желчный пузырь, пациента переводят на строгую диету. В первые 2 месяца разрешается употребление только легкой пищи, прошедшей тщательную термообработку. В дальнейшем меню составляется с учетом разрешенных продуктов:
| Можно | Нельзя |
| Суп на бульоне без жира | Жирная рыба, мясо |
| Фрукты, овощи в отварном и запеченном виде | Копчености, полуфабрикаты |
| Куриная грудка | Крепкий кофе, чай, сладкие газированные напитки |
| Котлеты из нежирных сортов мяса или рыбы, приготовленные на пару | Сдоба, пирожные, торты с кремом |
| Свежие кисломолочные продукты с низким содержанием жира | Щавель, шпинат, белокочанная капуста, редис, горох фасоль |
| Гречневую, овсяную кашу | Орехи, семечки |
| Масла в ограниченном количестве | Сок лимона |
 Из рациона надо удалить жареные, соленые блюда, алкоголь. Рекомендуется переход на дробное питание небольшими порциями 5-6 раз в день. Сырые овощи и фрукты допускаются в небольшом количестве при наличии запоров. Большую часть рациона должны составлять отварные и запеченные овощи. Придерживаться принципов диетического питания нужно постоянно. Любые отклонения негативно влияют не только на пищеварение, но и слаженность работы всего организма.
Из рациона надо удалить жареные, соленые блюда, алкоголь. Рекомендуется переход на дробное питание небольшими порциями 5-6 раз в день. Сырые овощи и фрукты допускаются в небольшом количестве при наличии запоров. Большую часть рациона должны составлять отварные и запеченные овощи. Придерживаться принципов диетического питания нужно постоянно. Любые отклонения негативно влияют не только на пищеварение, но и слаженность работы всего организма.
Гимнастика
Непосредственно после операции исключаются физические нагрузки, и назначается постельный режим. Длительное нахождение в горизонтальном положении чревато застойными явлениями в легких, поэтому после снятия швов врач назначает дыхательную гимнастику и упражнения для суставов. Легкая разминка нужна для питания суставных тканей и профилактики дистрофии хрящей.
Через несколько недель надо выполнять основной комплекс, главная цель которого укрепление брюшного пресса. Упражнения подбираются врачом индивидуально для мужчин и женщин, а для пожилых пациентов учитывается общая функциональность организма. Почему необходима активная работа мышц живота? Специальная гимнастика нормализует отток желчи из протоков и улучшает перистальтику кишечника.
 Для оптимальной нагрузки упражнения стоит выполнять 2 раза в сутки:
Для оптимальной нагрузки упражнения стоит выполнять 2 раза в сутки:
- утром, до завтрака, для стимуляции выработки желчного секрета;
- за 1 час до ночного сна, чтобы нормализовать работу кишечника и предотвратить застой желчи, скопившейся за день.
Через несколько месяцев, как сделали операцию, можно заняться плаванием, катанием на лыжах. По наблюдениям врачей, больные, соблюдающие рекомендации по двигательной активности, быстрее идут на поправку и редко страдают от возможных осложнений.
Жизнь после операции
Большинство пациентов после того, как желчный пузырь удаляют, хорошо себя чувствуют, ведут полноценную и активную жизнь. Для этого стоит соблюдать правила здорового питания, дозировать физические нагрузки и выполнять рекомендации лечащего врача. Чтобы избежать нежелательных проблем, нужно выполнять следующие правила:
- отказаться от алкоголя, курения, крепкого кофе;
- не переутомляться, организовать полноценный сон;
- исключить тяжелые нагрузки и гиподинамию;
- избегать стрессов.
Точное соблюдение врачебных рекомендаций приводит к 100 % выздоровлению. Для больных, продолжающих питаться жирной пищей, пить алкоголь и не соблюдать правила двигательной активности, такое поведение чревато увеличением нагрузки на печень и развитием возможных осложнений.
Видео
В конце статьи предлагаем посмотреть ролик об удалении желчного пузыря:
Источник
Вам удалили желчный пузырь. Как Вы должны себя вести? Должны ли продолжать соблюдать диету? А если – да, то – какую? Прошло много или мало времени после операции удаления желчного пузыря, и вновь Вам пришлось посетить поликлинику или лечь в больницу по поводу возобновления болевых приступов, какого-то дискомфорта в животе или других расстройств. Ваше заболевание теперь называется постхолецистэктомический синдром (ПХЭС) – синдром отсутствия желчного пузыря.
Холецистэктомия (удаление желчного пузыря) – самая частая из всех операций, которые проводятся на органах брюшной полости. Большая часть пациентов после оперативного лечения отмечают хорошие результаты, но у 2-5 процентов больных после операции развивается ПХЭС. Замечено, что чем длительнее было заболевание до операции и чем больше было до нее приступов, тем чаще после оперативного вмешательства возобновляются боли и другие неприятные ощущения. Ближайшие и отдаленные исходы операции оказываются более благоприятными, если холецистэктомия проводится в раннем неосложненном периоде болезни, в состоянии ремиссии воспалительного процесса и в плановом порядке. Именно экстренная операция по поводу холецистита у людей с запущенными формами этого заболевания и дает наибольшее количество ПХЭС.
Итак, постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Это – состояние, при котором рецидивирующая боль, беспокоившая больного до холецистэктомии и диспепсические нарушения (непереносимость жирной пищи, диарея, вздутие живота и др.) остаются и после операции. Причин возникновения этой патологии много. Прежде всего, следует помнить, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии. Определяется литогенная желчь с низким холатохолестериновым коэффициентом. Нарушается пассаж желчи, что сопровождается расстройством пищеварения, всасывания жира и других веществ липидной природы. Изменение химического состава желчи приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной регуляции желчных кислот и других компонентов желчи. Под влиянием патологической микрофлоры желчные кислоты подвергаются деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки, обусловливая, наряду с бактериальным обсеменением, развитие дуоденита, рефлюкс-гастрита, энтерита, колита. Общий пул желчных кислот в организм при этом снижается. Дуоденит сопровождается дуоденальной дискинезией, функциональной дуоденальной недостаточностью и забросом содержимого в общий желчный проток и проток поджелудочной железы. Присоединяются реактивный панкреатит и гепатит. Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни и протекают дальше после оперативного лечения. Это хронический панкреатит, холангит, дуоденит и гастрит. Таким образом, синдром отсутствия желчного пузыря является истинным ПХЭС и развивается в связи с выпадением функции регуляции давления в билиарной системе и депонирования желчи, а также рефлекторного и, возможно, гуморального влияния на сфинктеры. Однако, возможен и обструктивный вариант формирования ПХЭС, обусловленный образованием камней в желчных протоках. Больные с ПХЭС предъявляют жалобы на тяжесть и тупые боли в правом подреберье, непереносимость жирной пищи, отрыжку горечью. Иногда боли приступообразно усиливаются, сопровождаются общей слабостью, сердцебиением, потливостью. Признаки ПХЭС появляются в различные сроки после операции, носят непостоянный характер, периоды ухудшения чередуются ремиссией.
Прежде всего, пациентам рекомендуется диета – ограничение животных жиров, продуктов с высоким содержанием холестерина, легкоусвояемых углеводов, острых, кислых, жареных блюд. Диетические ограничения начинаются сразу же после операции. Употребляются протертые супы, кисели, нежирные бульоны. Затем к меню присоединяют овощные пюре, каши на воде, паровые котлеты, мясо нежирной рыбы. В дальнейшем, в питании пациента должно содержаться нормальное количество белка, сниженное количество жиров и углеводов.
Главное при ПХЭС – обеспечить дробное питание. Частые приемы пищи (4-5 раз в день) в небольшом количестве в одни и те же часы способствуют лучшему оттоку желчи, тем самым препятствуя ее задержке. Прием большого количества пищи, особенно при нерегулярном питании, может привести к появлению боли и других расстройств. В период резкого ухудшения состояния следует обеспечить максимальное щадение пищеварительной системы: в первые 2 дня болезни можно принимать только жидкость в теплом виде. Это могут быть сладкий чай, соки из фруктов и ягод, разведенные пополам водой, отвар шиповника. В течение целого дня можно выпить всего 2 стакана, пить надо небольшими глотками. Через 2 дня разрешается принимать протертую пищу в небольшом количестве. Это слизистые и протертые крупяные супы – овсяный, рисовый, манный, протертая каша из этих же круп, желе, муссы, кисели. Затем можно включить в диету нежирный некислый творог, нежирное мясо, нежирную рыбу.
Блюда готовят в протертом виде на пару или отваривая в воде. Принимайте пищу 5-6 раз в день небольшими порциями. Через 5-6 дней Вы можете перейти на диету № 5 а, придерживаться которой необходимо в течение 3-4 недель. Диета содержит белков 100 г., жиров 80 г., углеводов 350 г., поваренной соли 4-6 г. Свободной жидкости 1,5-2 л. Масса суточного рациона 3 кг. Суточная калорийность около 2800 ккал. Ограничиваются в диете механические и химические раздражители. Исключаются продукты, усиливающие процессы брожения и гниения в кишечнике, резко стимулирующие секреторную функцию желудка, поджелудочной железы, усиливающие желчеотделение и раздражающие печень. Пищу готовят в воде или на пару, протирают. Температура холодных блюд не ниже 15 градусов, горячих – не выше 62 градусов С.
- РЕКОМЕНДУЕТСЯ: хлеб пшеничный вчерашний, супы готовят на слизистом отваре с протертыми крупами, овощами или на овощных отварах с мелко шинкованными овощами – картофелем, морковью, кабачками, тыквой, разваренными крупами – рисом, манной, овсяной крупами, вермишелью (в супы можно добавлять яично-молочную смесь, которая готовится соединением сырого яйца с равным объемом молока, и заправляется сливочным маслом, сметаной), нежирные сорта мяса в виде паровых котлет, суфле или пюре, нежирные сорта рыбы и птицы, в основном в рубленом виде, но мягкие сорта и части разрешают периодически куском, варят в воде или готовят на пару. Вареные и протертые овощи: картофель, кабачки, тыква, морковь, свекла, цветная капуста в виде пюре, суфле, запеканок, каши готовят на воде с добавлением молока в протертом виде, разрешают пудинги, яйца добавляют в блюда и дают в виде паровых белковых омлетов, молоко в натуральном виде или в блюдах по индивидуальной переносимости, свежий некислый творог в натуральном виде или в блюдах – запеканки, суфле, пудинги, сыр неострый: российский, ярославский, сметана в небольшом количестве в блюдо, кисель, протертый компот, желе, печеные яблоки, груши, варенье и джемы из сладких ягод и фруктов, сахар, мед, фруктовая карамель, мармелад, при хорошей переносимости разрешается в день около 100 г. спелой клубники, земляники, малины, соки яблочный, вишневый, клубничный пополам с горячей водой, небольшое количество зелени петрушки и укропа, соус бешамель с небольшим количеством сметаны (муку не жарить), фруктовые и ягодные подливы, чай, суррогаты кофе с молоком, отвары шиповника. Масло сливочное добавляют в готовое блюдо не более 30 г. в день, растительное при хорошей переносимости.
- ИСКЛЮЧАЕТСЯ: свежий белый и ржаной хлеб, сдобное слоеное тесто, жирные сорта мяса (баранина, свинина), птицы (утка, гусь) и рыбы, жареное, тушеное мясо, колбасы, копчености, консервы, печень, почки, мозги, жареная и соленая рыба, рыбные консервы, жирный творог с повышенной кислотностью, острый сыр, тугоплавкие жиры – бараний, говяжий, свиной, бобовые, макароны, пшено, перловая крупа, рассыпчатые каши, грибы, квашеная капуста, редька, редис, лук, чеснок, щавель, мясные и рыбные бульоны, холодные закуски, кислые фрукты, богатые клетчаткой, шоколад, мороженое, халва, кремы, пряности, какао, крепкий кофе, холодные газированные напитки, алкоголь.
ПРИМЕРНОЕ МЕНЮ ДИЕТЫ № 5 А.
- Завтрак: белковый паровой омлет из двух яиц, каша манная молочная, чай с молоком.
- 2-й завтрак: яблочное пюре.
- Обед: суп слизистый овсяный, котлета мясная паровая, гречневая каша, компот процеженный. Полдник: творог домашний протертый.
- Ужин: котлеты рыбные паровые, картофельное пюре, чай.
- На ночь: кефир, хлеб белый 200 г., сахар 30 г., масло сливочное 20 г.
При непереносимости растительного масла Вам следует отказаться от него. При выраженном ожирении ограничивайте калорийность продуктов. Делайте поправки на те блюда и продукты, которых Вы не переносите. Их надо исключать из питания. Это могут быть молоко, жиры, яйца. Ваше самочувствие и состояние после операции на желчных путях во многом будут зависеть от того, насколько настойчиво Вы будете выполнять диетологические рекомендации.
Для профилактики ПХЭС через 1,5-2 месяца после операции рекомендуется диета, обогащенная клетчаткой (пшеничные отруби, морковь, капуста, кукуруза, овсянка и т.д.). Такая диета нормализует химический состав желчи и, в первую очередь, содержание холестерина.
Медикаментозное лечение ПХЭС зависит от жалоб и клинических проявлений заболевания и назначается только врачом. Применяются спазмолитические препараты, средства, нормализующие моторику желудочно-кишечного тракта и функцию сфинктеров желчных протоков и двенадцатиперстной кишки, адсорбирующие деконъюгированные желчные кислоты, уменьшающие воспаление слизистой оболочки 12-перстной кишки, подавляющие активность патологической микробной флоры, гепатозащитные средства, ферментные препараты. Повышенную возбудимость сфинктеров желчных путей можно снизить психотерапией, приемом седативных и спазмолитических препаратов, физиотерапевтическими процедурами — тепловыми аппликациями, электрофорезом с новокаином и сульфатом магния, диатермией, индуктотермией и УВЧ-терапией на область печени. Курортное лечение с курсами приема минеральных вод улучшает самочувствие больных.
Источник
