Хгч при раке желудка

Это соединение защищает эмбрион от враждебной реакции иммунной системы матери и способствует выработке гормонов, необходимых для поддержания беременности. После 8-10 недели, когда сформируется плацента, ХГЧ постепенно снижается и после 20 недели остается на одном уровне до самых родов.
Для наблюдения за уровнем ХГЧ существуют специальные таблицы, где показано его количество в зависимости от срока беременности. И при каком-либо отклонении от этих данных стоит провести более подробное обследование, чтобы не пропустить возможных осложнений или новообразований.
У небеременных женщин и мужчин ХГЧ вырабатывается в небольшом количестве в гипофизе (часть мозга, участвующая в гормональной регуляции организма) и в незрелых клетках эпителия.Нормальное содержание ХГЧ в сыворотки человека до 5 МЕ/мл и до 10 МЕ/мл у женщин в постменопаузе, однако, при некоторых заболеваниях (и онкологических в частности) уровень гонадотропина может изменяться в ту или иную сторону.
О чем может говорить низкий уровень ХГЧ
Низкий уровень ХГЧ будет тревожным признаком только у беременных женщин. В случае, когда уровень гонадотропина у беременных ниже положенного при соответствующем сроке, это может стать поводом для тщательного обследования, так как такое снижение ХГЧ бывает при некоторых патологиях беременности и плода. У небеременных женщин и мужчин отрицательный результат теста на ХГЧ является вариантом нормы.
Причины повышения уровня ХГЧ
Куда более опасным является повышенный уровень хорионического гонадотропина. ХГЧ может играть роль онкомаркера и увеличиваться при некоторых онкологических заболеваниях.
ХГЧ повышен во всех случаях пузырного заноса. Это заболевание, поражающее только женщин, характеризуется тем, что ворсины хориона, образовавшиеся при беременности, начинают слишком активно разрастаться, превращаются в кисты, наполненные жидкостью, и продуцируют огромное количество ХГЧ. При пузырном заносе уровень ХГЧ увеличен примерно в пять раз по сравнению с нормой. После хирургического удаления он приходит в норму медленнее, чем после родов.
Также увеличение уровня ХГЧ наблюдается при хорионкарциноме. Данная патология очень часто возникает после пузырного заноса или медицинского аборта. Клетки хорионэпителиомы также могут продуцировать ХГЧ, что и будет являться одним из критериев для диагностики заболевания.
У мужчин при раке яичек тоже определяется ХГЧ. Это связанно с тем, что новообразование содержит эмбриональные ткани, которые и продуцируют этот онкомаркер.
При раке яичников и раке матки возможно наличие клеток, вырабатывающих ХГЧ. В частности, это будет встречаться при герминогенных опухолях.
Однако ХГЧ будет специфичным онкомаркером не только для новообразований половой системы. Его уровень будет расти при некоторых видах рака печени, почек, желудка, поджелудочной железы, толстого и тонкого кишечника, легкого, что будет связано с продуцированием ХГЧ зародышевыми клетками, из которых состоят эти виды онкологических образований. Кроме того, гонадотропин будет увеличен при сахарном диабете беременных.
Подготовка к анализу и способ определения ХГЧ
Уровень ХГЧ определяют в сыворотке крови и в моче. Для исследования ХГЧ в сыворотке необходимо взять на анализ венозную кровь. Существуют некоторые правила для правильной сдачи этого анализа.
Во-первых, кровь на ХГЧ нужно сдавать строго натощак, желательно после восьмичасового голодания, в утренние часы.
Во-вторых, стоит прекратить прием каких-либо лекарственных средств за одну-две недели до сдачи анализа, так как некоторые препараты могут повлиять на уровень ХГЧ в крови.
В-третьих, не рекомендуется за день перед анализом заниматься физической нагрузкой и иметь половой контакт.
И, в-четвертых, за сутки до взятия крови необходимо отказаться от жирной и жареной пищи.
Для определения ХГЧ в сыворотке крови и моче применяется иммуннохимический метод, который заключается в том, что к сыворотке или моче, содержащей онкомаркер, добавляется вещество с антителами к ХГЧ. Эти антитела образуют химические соединения с антигенами (ХГЧ), впоследствии выявляемые в лабораторных условиях. Стоит заметить, что в сыворотке крови присутствуют соединения, приводящие к возможным ложноположительным и ложноотрицательным результатам анализа. Эти соединения могут реагировать с антителами вместо ХГЧ, что будет приводить к ошибкам обследования. Поэтому в сомнительных случаях для диагностики и мониторинга (наблюдения) пациентов с новообразованиями определяют уровень гонадотропина в моче.
Роль ХГЧ в диагностике онкологических заболеваний
ХГЧ обладает 100% чувствительностью в диагностике герминогенных опухолей, хорионкарцином и различных видов новообразований мочеполовой системы, желудочно-кишечного тракта, возникающих из зародышевых клеток.
Уровень гонадотропина при пузырном заносе увеличен в 3-5 раз, причем он не будет снижаться после 10 недели беременности, оставаясь на высоком уровне. После удаления пузырного заноса ХГЧ постепенно снизится, однако за его уровнем необходимо будет следить некоторое время, чтобы исключить развитие хорионкарциномы. Также для исключения появления злокачественных процессов ХГЧ определяют через 40 дней после аборта.
Онкомаркер подходит также для того, чтобы диагностировать рак яичек и отличить его от доброкачественного заболевания – эпидидимита.
Анализ на ХГЧ применяют в комплексе с другими методами диагностики и другими онкомаркерами (ультразвуковое исследование, МРТ, СКТ, рентгенологическое исследование и другие). Анализ на хорионический гонадотропин используется для наблюдения за теми пациентами, которые уже получают лечение или получали его в прошлом. Таким образом проводится мониторинг их состояния и прогнозируется дальнейшее течение заболевания. В этом случае, чем выше уровень онокмаркера, тем хуже прогноз. Отрицательный ХГЧ будет означать успешное излечение заболевания. После лечения ХГЧ может увеличиваться при рецидиве заболевания, метастазировании. Однако повышение гонадотропина также может свидетельствовать и о распаде опухоли.
Для лучшего наблюдения за пациентами анализ на ХГЧ необходимо сдавать через 2-3 недели после удаления опухоли, далее – не реже 1 раза в месяц в течение первого года и не реже 1 раза в 4 месяца в последующие годы.
У беременных женщин с помощью определения уровня ХГЧ можно определить отклонение в развитии плода, угрожающий выкидыш, внематочную беременность, а также вести наблюдение за пациентками после медицинского аборта для исключения осложнений.
Повышенный гонадотропин в сыворотке крови и моче является одним из наиболее достоверных признаков наличия онкологического образования. Определение этого онокмаркера вместе с некоторыми другими (например АФП) широко применяется для диагностики злокачественных процессов и их рецидивов.
Хорионический гонадотропин позволяет выявить онкологическое образование в 100 % случаев раковых заболеваний, возникающих из зародышевых клеток и трофобластом, излечить 95% пациентов без метастазов и 83% пациентов с метастазами.
ЧиÑаеÑе Ñакже

12 апÑÐµÐ»Ñ 2017, 12:34
ÐаÑколÑко ÑÑÑекÑивно и безопаÑно леÑение онкологии в ÐеÑмании
ÐÐ¾Ð¼Ð¿Ð°Ð½Ð¸Ñ Germanklinik Ñ 2017 года беÑплаÑно пÑедоÑÑавлÑÐµÑ Ð¿Ð°ÑиенÑам Ñ Ð¾Ð½ÐºÐ¾Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñми ÑÑлÑги по оÑганизаÑии леÑÐµÐ½Ð¸Ñ Ð² ÐеÑмании и…

11 ноÑбÑÑ 2016, 10:42
РезÑлÑÑаÑÑ Ð»ÐµÑÐµÐ½Ð¸Ñ Ñака вÑводÑÑ Ð¤Ð¸Ð½Ð»ÑÐ½Ð´Ð¸Ñ Ð½Ð° миÑовой ÑÑовенÑ
ФинлÑÐ½Ð´Ð¸Ñ Ð·Ð°Ð½Ð¸Ð¼Ð°ÐµÑ Ð»Ð¸Ð´Ð¸ÑÑÑÑие позиÑии в ÐвÑопе по ÑезÑлÑÑаÑам леÑÐµÐ½Ð¸Ñ ÑÑда онкологиÑеÑÐºÐ¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹, к пÑимеÑÑ:
– пеÑвое…
05 ÑенÑÑбÑÑ 2016, 10:26
Ðак ÑпÑоÑÑиÑÑ Ð¿Ð¾ÐºÑÐ¿ÐºÑ ÑовÑеменнÑÑ Ð¾Ð½ÐºÐ¾Ð»Ð¾Ð³Ð¸ÑеÑÐºÐ¸Ñ Ð¿ÑепаÑаÑов?
ÐаÑиенÑÑ, Ñ ÐºÐ¾ÑоÑÑÑ Ð±Ñл диагноÑÑиÑован Ñак, в болÑÑинÑÑве ÑлÑÑаев ÑÑалкиваÑÑÑÑ Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑÑÑ Ð¿ÑиобÑеÑÐµÐ½Ð¸Ñ ÑазлиÑнÑÑ Ð¿ÑепаÑаÑов…
Источник
ХГЧ или хорионический гонадотропин представляет собой гормон, который в больших количествах вырабатывается в период беременности, а также при развитии ряда злокачественных и доброкачественных опухолей у беременных, женщин, не вынашивающих ребенка, и мужчин. Тест на ХГЧ онкомаркер позволяет выявить отклонения в развитии плода, наличие некоторых видов онкологического заболевания.
Как наличие опухоли влияет на уровень ХГЧ
ХГЧ-гормон состоит из альфа- и бета-субъединиц. Вещество начинает вырабатываться плацентой при беременности, попадает в кровь на 6-8 день после оплодотворения яйцеклетки. Однако развитие некоторых патологических новообразований также способствует продуцированию хорионического гонадотропина.
Уровень гормона повышается при наличии гестационной трофобластической болезни, которая включает в себя ряд опухолей доброкачественного и злокачественного характера, развивающихся из трофобласта плаценты. В большинстве случаев патология появляется на ранних сроках беременности.
Повышение уровня ХГЧ наблюдается при развитии герминогенных опухолей — новообразований, формирующихся из зародышевых клеток. Чаще всего такая патология поражает яичники и яички.
Показания к проведению анализов
Анализ на онкомаркер гонадотропина применяется при подозрении на наличие трофобластической болезни или герминогенной опухоли.
Характер проявления симптомов при развитии новообразований из зародышевых клеток зависит от локализации, степени злокачественности патологического очага. Основными признаками опухоли яичников являются болевые ощущения в области живота различной степени интенсивности, нарушение менструального цикла. На более поздних стадиях наблюдается увеличение живота, проблемы с мочеиспусканием, сбой в работе других органов по причине распространения метастазов.
Возникновение опухоли яичка сопровождается увеличением части мошонки, болью, ощущением тяжести в пораженной области.
При появлении метастазов могут увеличиваться лимфатические узлы в области паха.
В зависимости от вида новообразования развитие трофобластической болезни характеризуется различной симптоматикой:
- Пузырный занос. Эта форма патологии характеризуется кровянистыми выделениями, увеличением размера матки, двусторонними текалютеиновыми кистами.
- Инвазивный пузырный занос. Образование прорастает в мышечный слой матки, может давать метастазы.
- Трофобластическая хориокарцинома. Основным признаком является обильное кровотечение. При прогрессировании опухоли возникает высокий риск метастазирования в органы малого таза, печень, желудок, селезенку.
- Опухоль плацентарного ложа. Этот вид заболевания характеризуется кровотечениями, разрушением серозного покрова матки, осложняется распространением метастазов в область брюшины, влагалище, головной мозг.
- Эпителиоидноклеточная опухоль. Для этой формы патологии характерны такие же симптомы, как при раке тела и шейки матки.
Как сдавать ХГЧ на онкомаркер
Для проведения теста на онкомаркеры ХГЧ назначается анализ крови или мочи. Для первоначального исследования чаще берется кровь из вены, т.к. в ней концентрация вещества выше. Анализ мочи может проводиться с целью последующих исследований.
Для получения достоверных результатов тест необходимо проходить на пустой желудок. За 6-8 часов до начала процедуры важно не употреблять пищу, можно выпить только небольшое количество чистой воды. Запрещается курение, употребление алкоголя, наркотических веществ за 2 дня до исследования.
Перед анализом мочи рекомендуется не использовать оральные, вагинальные контрацептивы, не вступать в незащищенный половой акт.
В редких случаях тест на онкомаркеры ХГЧ используется для диагностики и мониторинга других раковых патологий, не относящихся к герминогенным опухолям и трофобластической болезни.
Нормальные результаты
У мужчин и здоровых не ожидающих ребенка женщин нормой считаются показатели в пределах 0-5 МЕ/л.
При беременности, протекающей без патологий, уровень гормона повышается с предсказуемой скоростью, каждые 36-48 часов. Если существуют отклонения, темпы роста становятся высокими и непредсказуемыми. В этом случае исследование на ХГЧ и другие диагностические методы позволяют выявить заболевания, относящиеся к онкологии, и другие аномалии.
Что делать при отклонениях
При отклонениях от нормы необходимо обратиться к врачу, который назначит дополнительное обследование и составит соответствующую схему лечения.
В ходе терапии снижение уровня гормона говорит о положительной динамике. Повышение показателя указывает на прогрессирование заболевания.
Источник
Хорионический гонадотропин человека (ХГЧ) — это не только всем известный показатель наличия беременности, но и онкомаркер. Однако функция его двоякая: если ранее при наличии опухоли считалось, что повышение уровня ХГЧ в сыворотке крови достоверно указывает на плохой клинический прогноз, то сегодня на основе этого белка создаются вакцины против рака. В чем же причина такого изменения отношения к ХГЧ?
Хорионический гонадотропин человека — это гликопротеин, в норме продуцируемый клетками синцитиотрофобласта здоровых беременных женщин. Его выработка начинается в первые 3-5 дней после оплодотворения, и уровень ХГЧ в сыворотке крови женщины постепенно нарастает, достигая своего пика к 3 месяцу беременности.
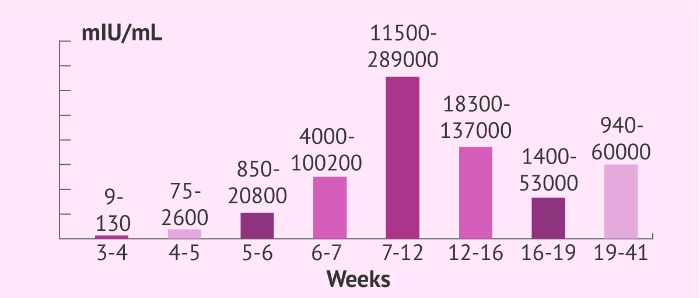
Рисунок 1 ❘ Динамика уровня бета-ХГЧ в сыворотке крови беременных женщин в соответствии со сроком беременности.
В строении ХГЧ выделяют альфа- и бета-субъединицы, связанные нековалентной связью. Альфа-субъединица по химическому строению аналогична гипофизарным гонадотропным гормонам, что делает невозможным использование ее как онкомаркера. Бета-субъединица, напротив, является строго специфичной и потому используется для диагностики беременности, многих акушерских и гинекологических патологий (например, пузырного заноса), а также нетрофобластических злокачественных опухолей. Так, бета-ХГЧ может обнаруживаться в сыворотке крови мужчин и небеременных женщин в концентрации выше 5 мЕд/мл при раке яичка и яичника, гепатоцеллюлярной карциноме, остеосаркоме, раке молочной железы и прямой кишки.
При беременности ХГЧ участвует в имплантации зародыша. В случае экспрессии в тканях нетрофобластических злокачественных опухолей ХГЧ имеет независимые функции, которые на сегодняшний день изучены не полностью. Исследования показывают, что бета-субъединица белка способна ингибировать апоптоз или стимулировать рост опухолевых клеток, и повышение ее уровня в сыворотке крови коррелирует с растущей агрессивностью опухоли. Например, при остеосаркоме высокий уровень ХГЧ в сыворотке крови ассоциирован с наличием опухоли, слабо реагирующей на неоадъювантную терапию. Однако прежде всего в современной диагностике ХГЧ используется как маркер рака яичника. Присутствие ХГЧ в сыворотке крови обнаруживается у 27% пациенток с доброкачественными опухолями и 67% пациенток с раком яичника. В ткани опухоли ХГЧ выделяют в 68% случаев вне зависимости от ее гистологического типа. При этом важно отметить, что встречаются методы определения в сыворотке крови не самого бета-ХГЧ, а его гипергликозилированных фракций. Показатели уровня белка в целом, его бета-субъединицы или гипергликозилированных фракций являются взаимозаменяемыми в диагностике злокачественных новообразований.
Среди всех функций ХГЧ в онкогенезе наиболее интересна следующая. Установлено участие этого белка в процессе васкулогенной мимикрии в ткани опухоли яичника. Васкулогенная мимикрия — это способность опухолевых клеток приобретать фенотип эндотелиоцитов и формировать аналогичные сосудам каналы для обеспечения кровоснабжения опухоли. Способность опухоли к васкулогенной мимикрии коррелирует с возрастающим риском метастазирования и неблагоприятным клиническим прогнозом. На основании этих данных была начата разработка препаратов на основе моноклональных антител, связывающих ХГЧ, а также вакцин, снижающих его выработку опухолевыми клетками in vitro.
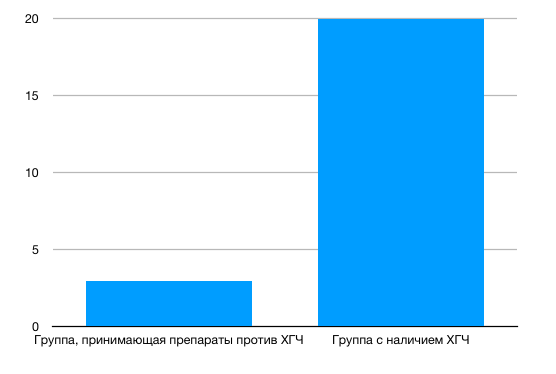
Рисунок 2 ❘ Среднее количество каналов, образованных по типу васкулогенной мимикрии, в ткани опухоли пациентов без ХГЧ и с обнаруженным ХГЧ в сыворотке крови.
Известно, что бета-ХГЧ участвует и в формировании опухолей молочной железы, однако его роль в онкогенезе считается противоречивой: одни исследования причисляют ему антионкогенные функции, другие называют его скорее проонкогенным фактором. В 2017 году было впервые установлено, что экспрессия ХГЧ связана с состоянием гена BRCA1, и повышение продукции белка наблюдается именно у пациентов с наличием мутации в этом гене. В ткани такой опухоли бета-ХГЧ запускает процессы миграции и инвазии клеток. Кроме того, хорионический гонадотропин принадлежит к семейству белков, способных формировать так называемый структурный “цистиновый узел”. Схожую структуру имеет трансформирующий фактор роста, участвующий в опухолевой прогрессии. Было установлено, что ХГЧ способен связываться с рецепторами к ТФР-бета и фосфорилировать их, что запускает пролиферацию клеток с дефектами гена BRCA1. Прерывание взаимодействия бета-ХГЧ и рецепторов к ТФР-бета может стать эффективной стратегией терапии рака молочной железы.
Рисунок 3 ❘ Упрощенная схема взаимодействия мутантного BRCA1 и бета-ХГЧ в формировании опухоли молочной железы.
Наиболее интересен тот факт, что встречаются и прямо противоположные данные в отношении роли ХГЧ в развитии рака молочной железы. Так, предположительно этот белок является защитным агентом против данного типа опухолей, а вакцина на основе бета-субъединицы ХГЧ не так давно показала свою эффективность против рака молочных желез у мышей. Известно, что беременность является защитным фактором против рака молочной железы. Именно ХГЧ предположительно формирует антионкогенный эффект состояния беременности, изменяя геном клеток молочных желез и тем самым делая их более устойчивыми к опухолевой трансформации. Также ХГЧ беременной женщины оказывает проапоптотический эффект, снижая выработку белков-маркеров пролиферации и повышая активность факторов апоптоза (в том числе широко известного p53).
Таким образом, плацентарный ХГЧ и эктопически экспрессируемый белок имеют противоположную роль в онкогенезе, что представляет интерес для исследователей в разных направлениях научной деятельности. Полученные знания имеют и высокую практическую ценность, ведь в настоящее время имитация беременности путем введения ХГЧ предложена как вариант предотвращения рака молочной железы, а управление продукцией бета-ХГЧ в опухолевых клетках может стать эффективным направлением таргетной терапии других опухолей.
Источники:
1. An HCG-rich microenvironment contributes to ovarian cancer cell differentiation into endothelioid cells in a three-dimensional culture system. / Min Su, Chao Fan, Sainan Gao [et al] // Oncol Rep. – 2015. – Vol. 34, №5. – p. 2395-2402.
2. Does hCG or hCG-beta play a role in cancer cell biology? / R. K. IIes, P. J. Delves, S. A. Butler. // Mol Cell Endocrinol. – 2010. – Vol. 329, №1-2. – p. 62-70.
3. Ectopic production of beta-hCG by osteosarcoma: a case report and review of the literature. / Oshrine BR, Sullivan LM, Balamuth NJ // J Pediatr Hematol Oncol. – 2014. – Vol. 36, №3. – p. 202-206.
4. A preliminary investigation of beta-hCG expression in patients with osteosarcoma. / Masrouha KZ, Khattab R, Tawil A [et al] // J Bone Joint Surg Br. – 2012. – Vol. 94, №3. – p. 419-424.
5. Hyperglycosylated hCG, hCG-beta and Hyperglycosylated hCG-beta: interchangeable cancer promoters. / Cole LA, Butler S. // Mol Cell Endocrinol. – 2012. – Vol. 349, №2. – p. 232-238.
6. Human Chorionic Gonadotropin and Breast Cancer. / Susanne Schuler-Toprak, Oliver Treeck, Olaf Ortmann. / Int J Mol Sci. – 2017. – Vol. 18, №7. – p. 1587.
7. Human chorionic gonadotropin and its relation to grade, stage and patient survival in ovarian cancer. / Lenhard M, Tsvilina A, Schumacher L [et al] // BMC Cancer. – 2012. – Vol. 12, №2.
8. BRCA1 regulation on beta-hCG: a mechanism for tumorigenicity in BRCA1 defective breast cancer. / S K Sengodan, R Nadhan, R S Nair [et al] // Nat Oncogen. – 2017. – Vol. 6. – p. 376.
Источник
