Этапы лапароскопии желчного пузыря

Этапы и техника лапароскопической холецистэктомии
а) Показания для лапароскопической холецистэктомии:
– Плановые: симптоматическая желчнокаменная болезнь.
– Противопоказания: значительные внутрибрюшные спайки, подозрение на злокачественный процесс.
– Альтернативные операции: обычная открытая операция.
б) Предоперационная подготовка:
– Предоперационные исследования: ультразвуковое исследование, гастроскопия, возможна внутривенная холангиография, контрастное исследование желудка (исключение язв и грыжи пищеводного отверстия диафрагмы).
– Подготовка пациента: назогастральный зонд при остром холецистите или холедохолитиазе, периоперационная антибиотикотерапия при холецистите, холедохолитиазе, а также у пациентов старше 70 лет.
в) Специфические риски, информированное согласие пациента:
– Желчеистечение, желчный свищ (0,5% случаев)
– Перитонит (0,1% случаев)
– Пропущенный камень (1% случаев)
– Повреждение желчного протока (0,3% случаев)
– Повреждение печени, двенадцатиперстной кишки или ободочной кишки (0,1% случаев)
– Повреждение сосудов (воротная вена, печеночная артерия; 0,1% случаев)
– Абсцесс (0,2% случаев).
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине (может потребоваться рентгенопрозрачный стол).
е) Доступ для лапароскопической холецистэктомии. В общей сложности четыре троакара, расположенные выше пупка и в правом верхнем квадранте брюшной стенки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
ж) Этапы лапароскопической холецистэктомии:
– Положение троакаров
– Захват желчного пузыря
– Открытие треугольника Капо
– Диссекция треугольника Кало
– Проведение зажима или ножниц под пузырным протоком
– Проведение зажима ниже пузырной артерии
– Клипирование и пересечение пузырного протока
– Клипирование и пересечение пузырной артерии
– Ретроградная диссекция желчного пузыря
– Гемостаз ложа желчного пузыря
– Извлечение желчного пузыря
– Закрытие швом надпупочного разреза
– Дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Ход желчного протока очень вариабелен.
– Предупреждение: опасайтесь спутать общий или правый печеночный проток с пузырным протоком, а правую печеночную артерию с пузырной артерией.
– Мелкие желчные протоки могут впадать непосредственно в желчный пузырь и должны перевязываться с прошиванием.
и) Меры при специфических осложнениях:
– Послеоперационное выделение желчи по дренажу: обычно из-за мелкого дополнительного желчного протока в ложе желчного пузыря. Оставьте дренаж и придерживайтесь выжидательной тактики; может потребоваться назобилиарное дренирование желчных протоков или эндоскопическая установка временного стента.
– При неясных послеоперационных ситуациях выполняйте ЭРХПГ.
к) Послеоперационный уход после лапароскопической холецистэктомии:
– Медицинский уход: удалите назогастральный зонд в день операции, удалите дренажи на 2-3 день.
– Возобновление питания: небольшие глотки жидкости с 1-го дня, затем быстрое расширение диеты.
– Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 3-7 дней.
л) Оперативная техника лапароскопической холецистэктомии.
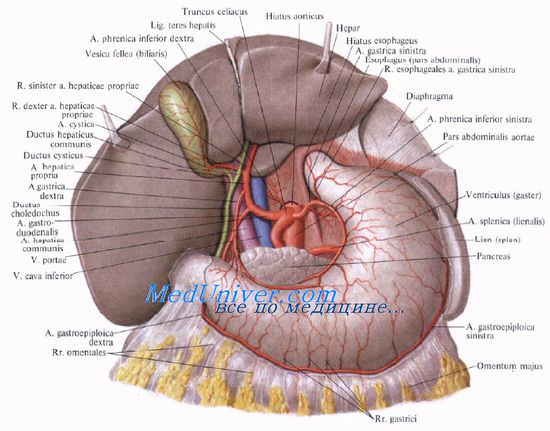
1. Положение троакаров. Для лапароскопической холецистэктомии требуется в общей сложности четыре троакара, из которых первый вводится над пупком, а три последующие – по линии правого подреберного разреза (верхний парамедианный, правый подпеченочный латеральный и справа над желчным пузырем, или альтернативно, справа на уровне пупка в парамедианном положении).
После полукружного разреза справа и выше пупка, края кожного разреза поднимаются двумя зажимами для операционного белья для введения иглы Вереша. Правильное положение иглы Вереша проверяется аспирацией, инстилляцией изотонического солевого раствора и «тестом с каплей». Как только подтверждается, что игла находится в правильном положении, накладывается пневмоперитонеум. После создания пневмоперитонеума через троакар может быть введена оптическая система. Операция начинается с осмотра брюшной полости для выявления каких-либо спаек и признаков патологических изменений.
Три других троакара вводятся под прямым лапароскопическим контролем в таком порядке: правый верхнесрединный (размер 10 мм), параректальный ниже правого подреберного края (размер 10 мм; альтернативно – на уровне пупка) и правый подреберный латеральный (размер 5 мм). Ассистент вводит зажим через подпеченочный 5-мм троакар, чтобы захватить желчный пузырь и отвести его краниально.
2. Захват желчного пузыря. После захвата желчного пузыря за дно зажимом пузырь и печень оттягиваются краниально. Теперь хирург может вставить зажим через левый троакар и ножницы через правый верхний троакар. Следующий шаг – четкая идентификация треугольника Кало, где и будет выполнена последующая диссекция.
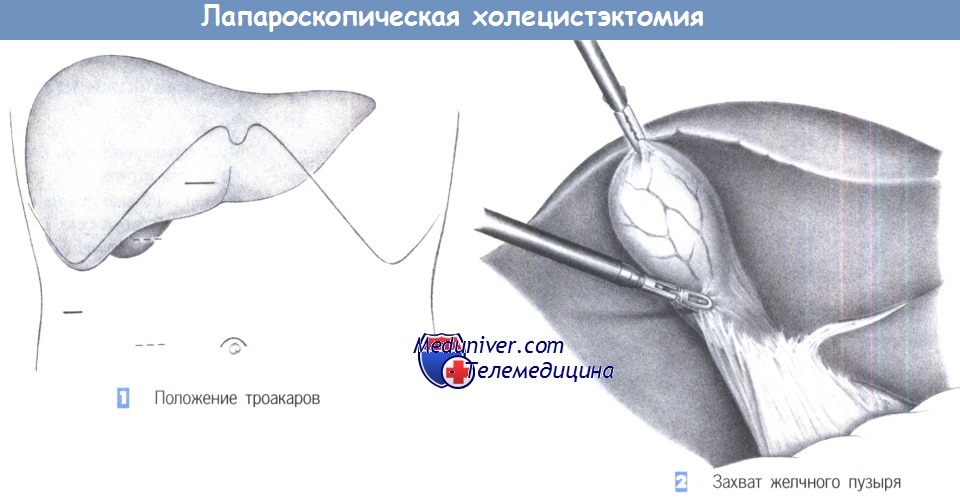
3. Открытие треугольника Кало. Тракция желчного пузыря позволяет отвести его краниально. Хирург захватывает шейку желчного пузыря зажимом, находящимся в левой руке и отводит ее в краниальном направлении. Это натягивает брюшину в области треугольника Кало, что облегчает ее рассечение.
4. Диссекция треугольника Кало. Треугольник Кало расправляется краниально под натяжением и теперь может быть тупо обработан марлевым тупфером или ножницами. Волокнистые структуры должны быть разделены под контролем зрения. Хорошую визуализацию гарантирует тщательный гемостаз, достигаемый с помощью коагуляции.
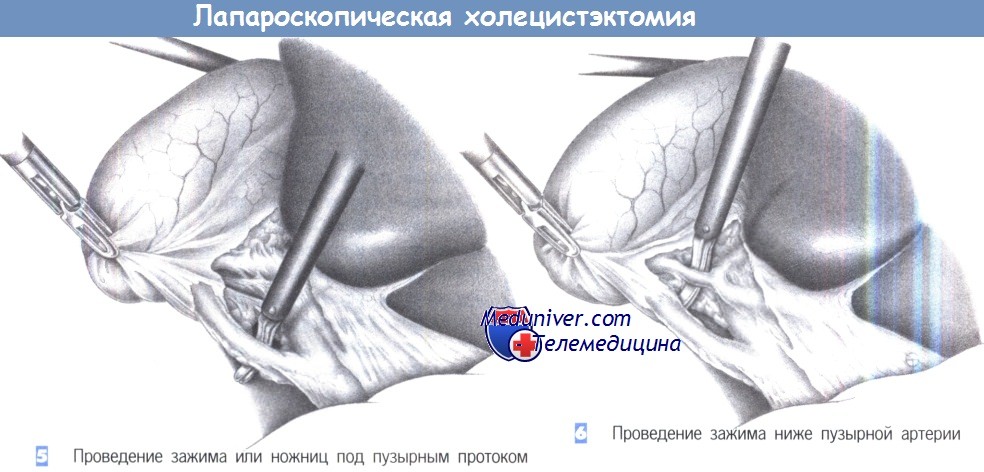
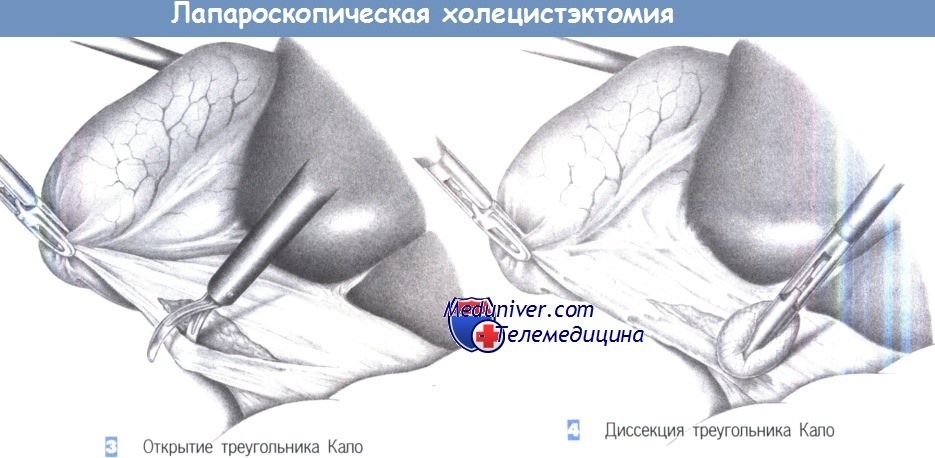
5. Проведение зажима или ножниц под пузырным протоком. Как только пузырный проток будет идентифицирован, под него подводится диссектор или ножницы для отделения от общего желчного протока. Последний должен быть выделен на протяжении не менее 1 см на половину своей окружности. Слияние пузырного протока с печеночным протоком должно быть также четко идентифицировано. Если идентификация сомнительна, обязательно выполнение операционной холангиографии. Это также касается всех случаев неясной анатомической ситуации или подозрения холедохолитиаза.
6. Проведение зажима ниже пузырной артерии. Как только обнажается пузырный проток, идентифицируется пузырная артерия. Необходимо исключить любую возможность клипирования правой печеночной артерии.
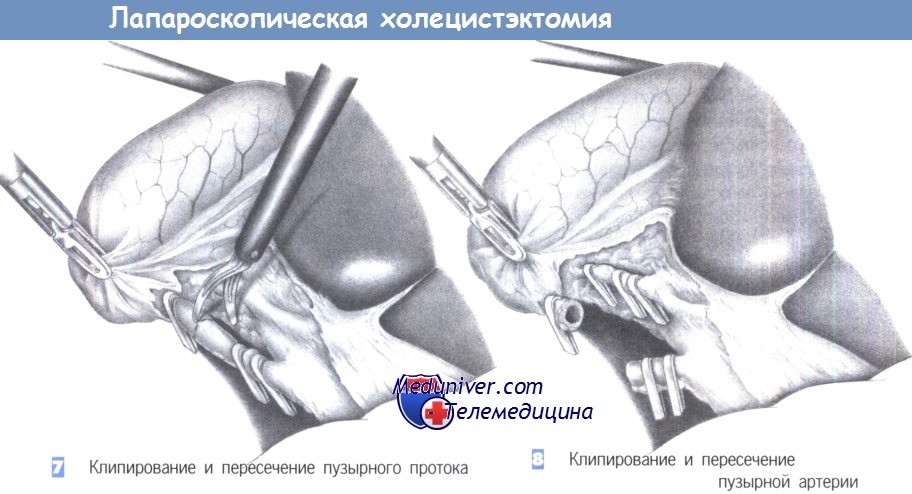
7. Клипирование и пересечение пузырного протока. После четкой идентификации пузырного протока он закрывается двумя клипсами проксимально и одной клипсой – дистально. Клипсы должны находиться на расстоянии 0,5 см друг от друга. Пузырный проток пересекается ножницами между клипсами под визуальным контролем.
8. Клипирование и пересечение пузырной артерии. Пересечение пузырной артерии происходит таким же образом. Она закрывается проксимально двумя и дистально – одной клипсой. Расстояние между ними должно составлять не менее 0,5 см. Сосуд может быть без риска пересечен между клипсами ножницами. Особое внимание должно быть обращено на то, чтобы четко идентифицировать правую печеночную артерию и избежать ее сужения или случайного повреждения.
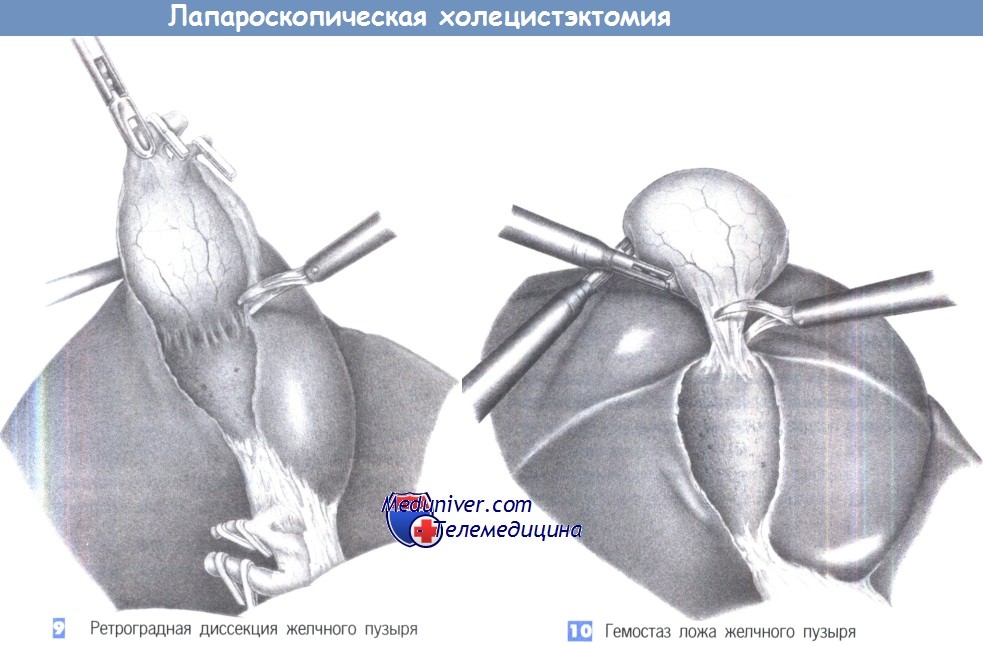
9. Ретроградная диссекция желчного пузыря. Когда пузырный проток и пузырная артерия пересечены и перекрыты клипсами, желчный пузырь постепенно отделяется от своего ложа при небольшой краниальной тракции. Нужно быть внимательным, чтобы выявить любые добавочные желчные протоки и крупные сосуды, которые следует перекрыть клипсами. На небольшие источники кровотечения можно воздействовать диатермией.
10. Гемостаз ложа желчного пузыря. Диссекция желчного пузыря продолжается до тех, пока он не будет связан с краем печени только узким тяжом, который используется, чтобы удерживать ложе желчного пузыря под краниальным натяжением, что позволяет выполнить тщательный гемостаз на нижней поверхности печени. Проверяется каждый отдельный источник кровотечения. Нижняя поверхность печени осматривается для выявления любых добавочных желчных протоков. Если есть какое-нибудь сомнение, накладываются дополнительные клипсы. По завершении гемостаза последний тяж, соединяющий желчный пузырь с печенью, разделяется ножницами с коагуляцией.
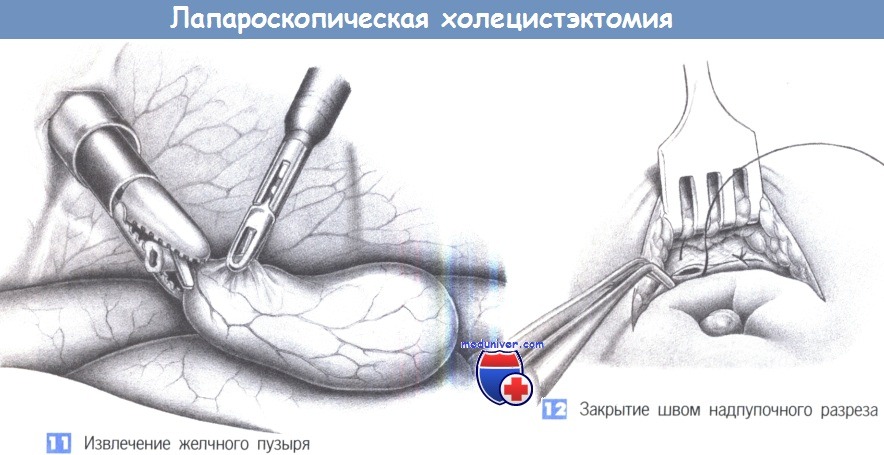
11. Извлечение желчного пузыря. Когда желчный пузырь полностью отделен, производится подготовка к извлечению его через надпупочный троакар при помощи прочного захватывающего зажима (щипцы типа «крокодил»). Затем щипцы вводятся по троакару, чтобы расширить место входа троакара для облегчения извлечения желчного пузыря. Чтобы удалить крупные конкременты или фрагментировать их путем прямой литотрипсии, иногда требуется вскрытие желчного пузыря в стерильно обложенной троакарной ране при его извлечении. Необходимо соблюдать особую осторожность, чтобы не оставить небольшие фрагменты желчного пузыря или маленькие конкременты в брюшной полости.
Если желчный пузырь был вскрыт во время диссекции и желчные камни попали в брюшную полость, то каждый камень должен быть обнаружен и удален. Избегать оставления каких-либо конкрементов необходимо потому, что это может привести к последующему развитию абсцессов. В отдельных случаях, когда никаким образом невозможно удалить камни полностью, требуется переход на лапаротомию.
12. Закрытие швом надпупочного разреза. Чтобы избежать формирования грыжи, надпупочный разрез, который был расширен при извлечении, закрывается под контролем зрения глубокими апоневротическими швами.
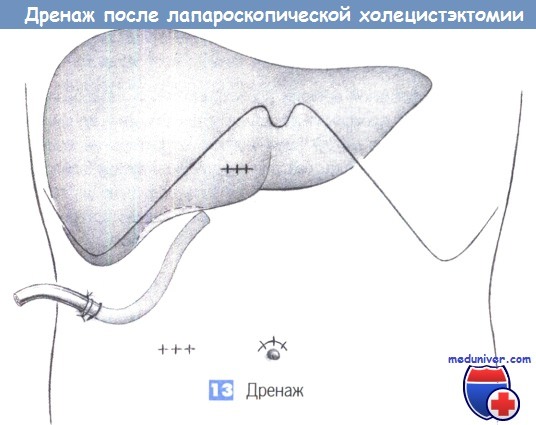
13. Дренаж. Операционное поле может дренироваться через правый подпеченочный троакарный канал дренажом Easy-flow, который удаляется самое позднее, через 48 часов.
14. Видео уроки по лапароскопической холецистэктомии. Рекомендуем:
- Видео анатомии лапароскопической холецистэктомии
- Видео техники и этапов лапароскопической холецистэктомии
- Видео лапароскопического удаления желчного пузыря при ожирении
– Также рекомендуем “Этапы и техника ревизии общего желчного протока”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
Сегодня лапароскопические операции совершенно не новшество для нашего общества. При хирургическом лечении лапароскопия желчного пузыря занимает 50-90% от всех подобных случаев. В статье ближе познакомимся с самим понятием такой операции, как она проводится, чем полезна для здоровья человека.

Что это такое?
Лапароскопия – высокоэффективный, безопасный и мало травматический способ хирургического вмешательства на внутренних органах. По этой причине лечение желчнокаменного недуга этим способом давно уже стало обычной ежедневной операцией.
Что собой представляет такое лечение? В обиходе подразумевается проведение оперативной терапии, в ходе которой у человека извлекают отсеченный желчный пузырь вместе с конкрементами, образовавшимися в нем, с помощью важного прибора – лапароскопа.
Сегодня практически не ведутся операции, чтобы можно было бы сохранить орган и удалить лишь многочисленные желчные конкременты. Если камни единичные, то применяются иные способы их удаление, такие как:
- Растворение с помощью медикаментозных средств;
- Дробление с помощью лазерной аппаратуры;
- Ударная волновая литолрипсия.
В ходе таких способов лечения растворенные камни выходят из организма естественным путем.

Чтобы лучше понять, что такое лапароскопическое лечение желчного пузыря, следует вначале ознакомиться, чем эта терапия отличается от лапаротомии. Ознакомимся с основными принципами.
Лапароскопия
Этот вид хирургического лечения выполняют с помощью вспомогательных инструментов:
- Аппарат – лапароскоп;
- Манипуляторы в виде троакаров.
Что же собой представляет лапароскоп? Это своеобразный аппарат, куда встроен фонарик для освещения места работ и видеокамера. Камеру хирург вводит в брюшное пространство пациенту, сделав в ней предварительно небольшой надрез (1см).
В ходе операции все его манипуляции видны на экране, благодаря видеокамере. Это помогает доктору следить за своими действиями. Плюс здесь в том, что не производится прямое контактирование с удаляемым больным органом, а лишь визуальный контакт.

Хирург управляет необходимыми для операции инструментами посредством троакаров. Это не что иное, как полые трубочки, которые также вводятся через проколы в брюшное пространство. Они необходимы для доставки к удаляемому органу нужного инструмента. На трубочках имеются устройства-манипуляторы, с их помощью доктору удается перемещать инструмент внутри живота.
Одним словом, весь процесс лапароскопической операции доктор проводит, руководя всего лишь тремя трубками:
- В первую трубочку вводят видеокамеру для выдачи картинки на экран;
- Две другие трубки нужны для работы через них хирургическим инструментом.
Все этапы обоих оперативных вмешательств и их сути являются полностью идентичными.
Лапаротомия
Это самая обыкновенная полостная операция, которую хирург осуществляет, делая в брюшной полости (передней его части) большой и глубокий разрез с помощью скальпеля. Через надрез врач вводит инструменты и удаляет больной орган пациента.
Лапаротомия означает следующее: «лапар» — это живот, а «томия», значит, резать.
Показания и противопоказания к лапароскопии
В медицинской практике довольно часто можно встретить болезни желчного пузыря. Причин для этого множество, например:
- Неблагоприятные экологические данные;
- Частые стрессовые состояния;
- Человек в изобилии употребляет жирную пищу, да еще и плохого качества.
Все это, в свою очередь, приводит к развитию различных патологий, а вследствие этого и развивается желчнокаменное заболевание. Если наличие этого недуга никак не влияет на функциональность человеческого организма, то может быть назначено консервативное лечение.
Рассмотрим, какие могут быть показания к проведению лапароскопии, а в каких случаях такой вид лечение пациенту не показан.
| Показания | Противопоказания |
| В желчном пузыре наблюдается воспалительный процесс, при котором образуются конкременты. | Вмешательство не проводится, если обнаружено образование гноя в области отсекаемого пузыря. |
| Хронический холецистит без образования камней. | Тяжелые патологии дыхательной или сердечнососудистой системы. |
| В желчном пузыре был обнаружен полипозный нарост размером <10мм. | Третий триметр беременности. |
| На стенках пузырного пространства откладывается непомерно много холестерина. | Наличие на органах, расположенных в брюшном пространстве, ранее проводимых лапароскопических вмешательств. |
| Холецистит в обостренной стадии, где приступ длится более 1-3 суток. | Желчный пузырь имеет внутрипеченочное расположение. |
| Множественное наличие в желчном пузыре камней. | Наличие у больного панкреатита в обостренной стадии. |
| Наличие различных патологий, ведущих к развитию неблагожелательных побочных проявлений | Механическая желтуха, появившаяся в результате плохой проходимости желчных протоков. |
| Плохая способность сворачивания у крови. | |
| Наличие кардиостимулятора. | |
| Вблизи пузыря имеется изъян или отверстие непонятного происхождения. |

Подготовка к операции
Перед оперативным вмешательством, которое будет проводиться по плану, пациенту следует сдать в лабораторию необходимые анализы:
- Кровь – общий и биохимический анализ, на наличие желтухи различных типов, СПИД, группа крови, резус;
- Мочевая жидкость;
- Коагулограмма;
- Электрокардиограмма;
- Женщинам сдают влагалищный мазок.
Если результаты исследований вполне нормальные, то больного можно оперировать. Если были обнаружены недопустимые отклонения, то вначале придется пройти лечебную терапию для нормализации состояния.
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Накануне перед оперативным вмешательством следует прекратить приме любой пищи с 18:00, а жидкость прекращают пить с 22:00. Поздно вечером дежурный медицинский персонал больному ставит клизму для очищения кишечника. Сегодня практикуют принимать сильное слабительное, но не всем оно показано.
Как проходит операция
Перед началом лапароскопической процедуры по удалению желчного пузыря, ему вводят наркоз для купирования болезненных ощущений и чувствительности тканей. К тому же анестезия приводит в расслабленное состояние мышечную ткань брюшного пресса.
После введения наркоза, врач-анестезиолог пациенту через рот вставляет зонд, чтобы удалить из желудка газы и оставшуюся жидкость. Это поможет предотвратить случайный рвотный рефлекс, чтобы не сучилась асфиксия. Зонд вынимают уже после операции.

Как только будет установлен зонд, на нижнюю часть лица больного одевается маска для искусственного вентилирования легких. Через нее человек дышит во время оперативного вмешательства. При лапароскопии вентилирование просто необходимо, так как в брюшное пространство подает газовый дым. Он давит на диафрагму, прижимая легкие.
После всех этих подготовительных процедур, медсестра обрабатывает антисептиком нужную зону, а затем врач-хирург с ассистентами приступает к проведению хирургической процедуры. Делается 3 надреза – один вблизи пупка и два по бокам правого подреберья. Закачивается углекислый газ для расправления внутренних органов, чтобы они не мешали хирургическому процессу.
Через разрезы вводится лапароскоп, видеокамера с подсветкой и иные важные троакары. Внутри брюшного пространства врач-хирург ними манипулирует в нужные стороны, вследствие чего удаляет непригодный к нормальному функционированию желчный пузырь. Удаление происходит через косметический надрез, сделанный возле пупа.
По окончании хирургического процесса кровеносные сосуды коагулируют, а в брюшную полость вводится антисептический раствор. С его помощью проводится обеззараживание, после его отсасывают. Троакары удаляются, а надрезы врач зашивает.

С помощью метода лапароскопического доступа также могут проводить и холициститную эктомию. При этой процедуре пациенту вводится общий наркоз, а именно в обязательном порядке проводится искусственного вентилирования легких с помощью подключения к аппарату.
По-другому наркоз называется «газовое воздействие». Анестезия подается пациенту с помощью аппарата через специальную трубочку, которой он дышит во время оперативного вмешательства.
Исключение подачи такого наркоза составляет наличие у пациента бронхиальной астмы. В этом случае эндотрахеальную анестезию заменяют общим внутривенным наркозом.
Последствия
После лапароскопической операции, как и после любого оперативного вмешательства, могут возникать неприятные последствия, которые доставляют сильный дискомфорт. Основная неприятность – это выброс желчи, попадающий прямо в 12-перстную кишку. Этот процесс в медицине называется «последующий холецистэктомический синдром».
При этом диагнозе у пациента может наблюдаться такая симптоматика:
- Рвотный рефлекс и тошнотность;
- В некоторых случаях наблюдается повышение температуры;
- Болезненность и урчание в животе;
- Расстройство желудка и метеоризм;
- Горечь при отрыжке, изжога;
- Желтуха.
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
К сожалению, у некоторых пациентов даже уже после проведенной лапароскопической операции, в течение последующей жизни могут проявляться эти симптомы. Полностью от них избавиться практически невозможно.
Возможные осложнения
Любые непредвиденные ситуации или осложнения могут возникать как при хирургическом вмешательстве, так и после проведения операции.
При лапароскопии желчного пузыря могут возникать следующие осложнения:
- На брюшной стенке врач может повредить кровеносные сосуды;
- Может случиться прокол или повреждение лапароскопом желудка, желчного пузыря и других близлежащих внутренних органов;
- Из ложа печени или артерии желчного пузыря может начаться кровотечение.
Более сложного характера осложнения устраняют уже при другой операции – лапаротомии.
Из-за удаления органа и близлежащих тканей у пациента также могут наблюдаться некоторые осложнения.
- Если после удаления желчного пузыря его культя была плохо сшита, в брюшную полость могла попасть желчь;
- Перитонит;
- Вокруг пупка могла воспалиться ткань.
В очень крайних случаях после лапароскопии у 5-7% пациентов может возникнуть грыжа. Чаще всего это случается у людей с большой массой тела. Или же это осложнение возникает у тех пациентов, кому была проведена операция в экстренном порядке, а не запланирована заранее.
Преимущества и недостатки
Рассмотрим, какими же преимуществами обладает лапароскопический метод удаления желчного пузыря.
- Лапароскопия – это закрытая методика, и благодаря этому, в ходе операции полностью исключается взаимодействие внутренних органов и тканей. Также не имеется рисков заражения инфекциями.
- Для проведения этой операции требуется сделать малого диаметра разрезы. Это в свою очередь снижает травматический процесс операции.
- После лапароскопии не образуются шрамы, поэтому косметически живот не пострадает.
- Короткий послеоперационный период, не более 3-х суток.
- Те, у кого нет возможности пропускать работу, могут к ней приступить уже через неделю.
При всех своих плюсах такое оперативное вмешательство обладает и рядом недостатков. Ознакомимся с ними.
- Если у пациента имеются хронические болезни сердечнососудистой или дыхательной системы, то ему лапароскопия не показана. Так как при операции в брюшную полость вводится углекислый газ, существует риск сдавливания легких или сердца. Это может привести к тому, что в венозной системе повысится давление, и могут быть осложнения в работе сердца. Или будет сильное давление на диафрагму, что затруднит дыхание.
- Несколько ограничены диагностические манипуляции и возможности во время проведения операции.
- Лапароскопию невозможно провести, если у пациента слишком запущена ситуация. В этих случаях в желчном пузыре могут возникать непредвиденные патологии, и потребуется дополнительная корректировка оперативного вмешательства.
При наличии хотя бы одного из этих пунктов, проводится традиционная лапаротомия.
Список разрешенных и запрещенных продуктов
| Можно кушать | Запрещено кушать |
| В рацион питания можно включить мясо нежирных сортов, такие как телятина, курятина, а также мясо индюка, кроля. | Исключить мясную и молочную продукцию, обладающую высокой жирностью. |
| Морская рыба или речные хищники, например, хек, минтай, окунь или щука. | Нельзя употреблять жареные блюда. |
| Из круп варят каши до полужидкого состояния. | Запрещены копчености. Любые субпродукты. |
| Отваривают нежирные отвары и варят с них супы, туда же можно добавлять овощи, макаронные изделия или крупы. | Острые блюда, соления и маринады. |
| Овощи либо тушить, либо отваривать, либо готовить на пару. | Ржаной хлеб или свежей выпечки, любая сдоба. |
| Разрешается употреблять белый хлеб, но вчерашний, не свежий. | Черный кофе, шоколад, какао. |
| Варить компоты, готовить желе только из нескислых сортов фруктов или ягод. | Спиртные напитки. |
| Мед. | Не рекомендуются грибы в любом виде. |
| Молочная продукция низкой калорийности. | Сырые овощи. |
Разрешенные продукты подвергают тепловой обработке – отваривают, пропаривают или запекают в духовом шкафу.
Пример диеты после операции на 7 дней
Наверное, самое сложное после извлечения больного желчного пузыря – это соблюдение строгого диетического питания, которого необходимо придерживаться хотя бы в первое время. Для адаптации человеческого организма нужно попробовать придерживаться диеты хотя бы в течение одной недели.
Рассмотрим меню:
1 день
После проведенной операции пациенту не разрешается ничего есть и пить. Это не страшно, так как весь день человек после наркоза спит.
2 день
Можно выпить отвар из шиповника для укрепления иммунитета, но без добавления сахара. Или выпить компот, сваренный из сухофруктов. Один прием – 150мл.
3 день
Весь день пить жидкости: сок из моркови, свеклы и тыквы, которые следует развести с кипяченой водой 1:1. Можно употреблять кефир 1% жирности, не крепко заваренный чай.
4 день
В рацион можно добавить овощное пюре жидкого состояния, вегетарианский суп, но протертый. Один прием пищи не должен превышать 100г, питаться следует дробно, до 8-10 раз в день.
5 день
К первому блюду добавляют галетное печенье, галеты, белый хлеб, но вчерашнего выпекания. На второе можно съесть нежирную рыбу, приготовленную на пару, отварные овощи, протертые через железное сито.
6 день
В меню вводят прием разваренных каш из гречки, овсянки или пшена.
7 день
Из куриного фарша на пару приготовленные котлеты или кнели, овощное или фруктовое детское питание, нежирная кисломолочная продукция. На один прием идет 200г пищи.
Оцените статью
Загрузка…
Источник
