Камень в желчном пузыре 16мм

Желчнокаменная болезнь — заболевание, которое диагностируется почти у каждого пятого пациента. С возрастом вероятность его развития увеличивается на несколько процентов. В основном, страдают от данной патологии женщины. Спровоцировать образование камней в желчном пузыре могут различные факторы, но самыми главными считаются повышенный уровень холестерина (основного компонента желчи), нарушенный отток желчи, ее застой и заражение органа различными инфекциями. Размеры камней для выбора операции в качестве целесообразного способа лечения желчного пузыря должны быть значительными, небольшие образования пытаются удалить консервативным путем.
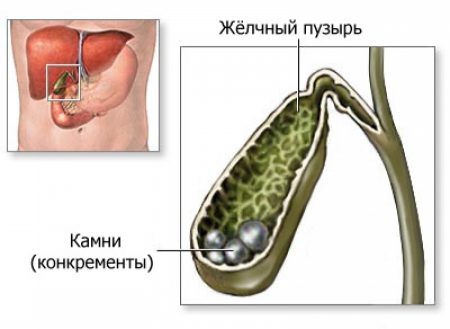
Если у пациента наблюдается застой желчи на протяжении длительного времени, то происходит выпад природного жирного спирта в осадок. Данная ситуация может спровоцировать образование «песка», который постепенно увеличивается в объеме, объединяется и формирует конкременты.
Камень в размере может достигать нескольких сантиметров и даже занимать всю полость желчного пузыря. При этом пациент начнет отмечать у себя первые признаки желчнокаменной болезни.
Почему образуются?
На формирование камней в желчном пузыре влияет множество факторов, но в большей степени — нарушения в структуре самой желчи, которая состоит из таких компонентов, как:
- билирубин;
- лактат и холевые кислоты;
- природный липофильный спирт;
- микроэлементы, нужные организму для переработки пищи.
Выработкой желчи занимаются печеночные клетки — гепатоциты. В нормальном состоянии она должна быть жидкой. Если происходят какие-либо нарушения, и развивается заболевание, особенно печени, то ее консистенция становится гуще, и начинают образовываться кристаллы. Кристаллизация в желчном пузыре провоцирует образование камней, что приводит к прогрессированию желчнокаменной болезни.
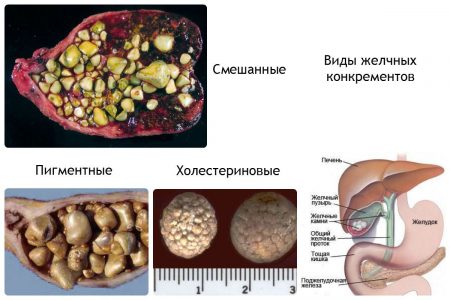
Камень в желчном пузыре может возникнуть в результате действия двух провоцирующих факторов:
- фактор анатомического характера. В данной ситуации камень появляется в детском возрасте или в период полового созревания. Образование может не проявлять себя, но возникают явные признаки, свидетельствующие о развитии ЖКБ. При отсутствии лечения это может привести к негативным последствиям и значительному ухудшению самочувствия. Клинические осложнения: нарушенный метаболизм, застой желчи, дискинезия желчевыводящих путей, перегиб шейки пузыря;
- фактор предрасполагающего типа. На возникновение камней в данной ситуации оказывает влияние образ жизни и питание больного. Неправильное питание приводит к ЖКБ, ожирению, нарушенному метаболизму, повышению уровня холестерина в крови. Могут возникать образования в желчном пузыре, размер которых будет увеличиваться в результате заболеваний эндокринной системы, чрезмерного употребления спиртных напитков, приема гормональных средств, антибиотиков, в период вынашивания ребенка.
Эти факторы провоцируют застой желчи, как следствие, происходит ее кристаллизация, а затем образование камней.

Какие бывают?
Классификация образований зависит от их размеров:
- камень небольшого размера (не более 11 мм) — не вызывает у пациента дискомфорта, так как без труда может покинуть проток, попасть в кишечник и выйти из организма;
- камень среднего размера (не более 19 мм и не менее 11 мм) — может привести к негативным последствиям, даже ухудшению самочувствия. У пациента возникают симптомы ЖКБ — камень преграждает проток, и отток желчи затрудняется;
- камень большого размера (более 19 мм) — может не вызывать дискомфорта и не передвигаться по желчному пузырю, но в случае его перемещения происходит полная закупорка протока, что требует обязательной операции.
Симптоматика ЖКБ
Первые симптомы, на которые необходимо обратить внимание — тяжесть в области правого бока, горечь в ротовой полости, тошнота после каждого приема пищи. При возникновении этих признаков следует сразу обратиться к специалисту и пройти исследование брюшины ультразвуком, которое покажет не только местоположение камня, но и его размер.
При размере камня более 11 мм у пациента возникают желчные колики — болевые ощущения, локализующиеся в области правого бока или эпигастрия, которые обусловлены сокращением стенок органа, пытающегося вытолкнуть ненужное образование. Боль может постепенно усиливаться, длиться несколько часов, потом пропадать и снова появляться, что вызвано движением камня по желчному пузырю.
Наличие камня в органе могут спровоцировать такие отклонения и заболевания:
- острый холецистит;
- желтуха механического типа;
- прободение пузыря;
- перитонит.
При многих заболевания пациенту назначают операции.
Какие операции по удалению существуют?
В современной медицине выделяют несколько способов удаления образований в желчном пузыре разных размеров. Самые распространенные и эффективные среди них следующие:
- дробление кристаллов при помощи ультразвука — помогает измельчить камни под действием повышенного давления и вибрации на небольшие кусочки до 3 мм, после чего они могут покинуть пузырь без особого труда и осложнений. Процедура назначается пациентам, у которых обнаружено до 4-х камней или до 3-х крупных образований.Дробление ультразвуком имеет противопоказания и недостатки, которые обязательно учитываются перед назначением:
- нарушенная свертываемость крови;
- воспалительные заболевания желудочно-кишечного тракта хронического типа;
- период вынашивания ребенка;
- процедура может спровоцировать закупорку протоков из-за вибрации;
- раздробленные камни способны повредить стенки органа;
- дробление кристаллов при помощи лазера — в передней стенке брюшной полости делается прокол, через который проходит луч лазера и расщепляет образования. Процедура длится не больше получаса, имеет противопоказания: лишний вес, возрастная категория пациента старше 62 лет, критическое состояние пациента. К недостаткам процедуры можно отнести ожог слизистой поверхности пузыря, обструкцию протоков;
- химический холелитолит контактного типа — позволяет растворять разнообразные камни независимо от их размера и количества. Назначается на любой стадии патологии. Данный вид операции также рекомендован и при наличии явной симптоматики. Единственный недостаток такого метода — инвазивность;
- лапароскопия — осуществляется под общим наркозом. Образования удаляются при помощи специального проводника, изготовленного из металла, вводящегося в надрезы на брюшной полости. Продолжительность операции не более 60 минут, после которой пациент должен еще 7 дней находиться под наблюдением специалистов. Назначается данный метод удаления при калькулезном холецистите. Лапароскопия имеет и противопоказания:
- лишний вес;
- размер камня более 10–15 мм;
- спайки после операций;
- абсцесс в данном органе;
- патологии сердечно-сосудистой системы и дыхательных путей;
- полостное операционное вмешательство открытого типа (лапаротомия) — назначается при больших размерах камней, обострении последствий желчнокаменной болезни, воспалительных процессах внутренних органов. Данная операция подразумевает удаление органа. Имеет следующие недостатки:
- повышенная инвазивность;
- повышенный риск внутреннего кровотечения или инфицирования;
- смертельный исход.
После операционного вмешательства у пациента еще длительное время могут сохраняться неприятные симптомы.
Когда удаление противопоказано
Удаление органа может спровоцировать различные изменения биохимического типа, которые способны нарушить отток желчи. Могут отмечаться и иные негативные последствия, такие как:
- отклонения моторики мышечных волокон двенадцатиперстной кишки;
- воспалительный процесс двенадцатиперстной кишки;
- гастрит;
- воспаление в области тонкого кишечника;
- колит;
- нарушение вторичного всасывания;
- нарушение пищеварительного процесса.
В такой ситуации больному необходимо принимать прописанные препараты, соблюдать рекомендации специалиста и соблюдать диету.
Источник
При
желчекаменной болезни билиарная
недостаточность наступает в 88 %
случаев.
При отсутствии лечения
билиарная недостаточность
проявляется :
• непереносимостью
жирной
пищи и стеатореей ,
• снижением массы
тела,
• гиповитаминозом
жирорастворимых витаминов,
• формированием
желчнокаменной болезни,
в тяжелых
случаях :
• гемералопией и
остеопорозом .
2. Основным источником “производства”
холестерина
у нас является печень. В ней работают две
ферментные системы
3-гидрокси-3-метилглутарил-коэнзим
А-редуктаза (ГМГ-КоА-редуктаза), благодаря
которой происходит синтез холестерина
печенью, и 7а-гидроксилаза , благодаря
которой происходит “перевод”
холестерина, и того что был когда
синтезирован печенью и того который
поступает с пищей, в желчные кислоты, т.е.
холестерин единственный источник синтеза
желчных кислот. Перенасыщение крови и
желчи холестерином возникает в результате
повышения активности
3-гидрокси-3-метилглутарил-коэнзим
А-редуктазы (ГМГ-КоА-редуктазы) или снижения
активности 7а-гидроксилазы в
печени. При этом желчных кислот мало, чтобы
поддерживать холестерин в
растворённом состоянии , таким
образом выпадая в осадок
холестерин формирует холестериновые
камни(песок) в желчном пузыре (в желчных
протоках). Как правило при повышении
активности ГМГ-КоА-редуктазы почему-то
(это ещё предстоит изучить) активность
7а-гидроксилазы падает. Таким
образом мы наблюдаем два
разнонаправленных процесса – синтез
холестерина растет , но при этом синтез
желчных кислот падает.
Это приводит к
целому каскаду нарушений –
изменяются
реологические свойства желчи;
изменяются физико-коллоидные свойства
желчи –
наступает с начала
сладж – сгущенная желчь, затем
появляется песок и затем камни ;
падает пул желчных кислот;
нарушается энтерогепатическая
циркуляция желчных кислот.
Данные нарушения приводят к следующим
нарушениям –
а) уменьшается активация
кишечных и панкреатических ферментов
(вот почему,
назначая ферментные препараты, сначала
необходимо устранить БН);
б) снижается активация липазы, что ведет к
уменьшению
гидролиза и всасывания продуктов
переваривания жиров ;
в) плохо усваиваются жирорастворимые
витамины A,D,E,K (вот
почему, прежде чем назначить витамины,
необходимо скорректировать БН);
г) снижается усвоение кальция, магния и
др.минералов (вот
почему , прежде чем назначить препараты Са,
Mg и т.д., необходимо
скорректировать БН), и , в частности, следствием
дефицита витамина D
является нарушение всасывания
кальция,
нарушение всасывания кальция отмечается также при
патологии
желчеотделения и секреторной
функции поджелудочной железы, ЖК и
лецитин, образуют содержащие
кальций мицеллы, функция этих мицелл
аналогична таковой у мицелл транспортирующих жиры, это
прямой путь
участия ЖК в транспорте кальция, косвенно
на всасывание кальция система желчеотделения
влияет и через
участие в
усвоении и
экскреции витамина D,
так, дезоксихолевая кислота способна
связывать витамин D и
транспортировать его через стенку кишки, кроме того,
выделение желчи
является основным путем экскреции витамина
D из организма.;
д) ухудшается транспорт воды и электролитов
в тонкой и
толстой кишке ;
е) поскольку желчь содержит значительное
количество ионов
натрия и калия – она имеет щелочную реакцию,
таким образом
снижение количества желчи в
организме и уменьшение в ней
количества
ионов натрия и калия – снижает её
щелочную реакцию, т.е. снижается
нейтрализация кислой пищевой кашицы,
поступающей из желудка в 12 перстную
кишку (ЖК
взаимодействуют спанкреатической липазой, создавая
для
липазы оптимальный рН среды, равный 6,0,
отличающийся от
внутрипросветного рН ДПК, особенно важно
это свойство для поддержания пищеварения
в ДПК на
нормальном уровне при процессах
повышенного закисления при кислотозависимой
патологии –
гастродуоденит, ЯБ ДПК),
также сдвиг РН
среды кишечника
изменяет
профиль нормофлоры и
условно-патогенной микрофлоры
кишечника (вот почему, назначая
пробиотики, необходимо скорректировать
БН);
ж) резко
затрудняет всасывание гидрофобных составов не
только отсутствие ЖК, но и избы-точное
закисление
ДПК, а также
бактериальное обсеменение, сводящее всасывание
гидро-фобных субстанций
практически
до нуля
(и это
ещё одна причина, по которой
необходимо проводить коррекцию БН
при синдроме избыточного
бактериального роста –
СИБР) ;
з) с другой стороны,
бактериальный фактор при СИБР
приводит к преждевременной
деконъюгации ЖК , и ЖК
приобретают возможность всасывания по
всей поверхности кишки, всасывание идет за
счет пассивного транспорта (в норме
осуществляется в основном в
дистальных отделах тонкой и толстой
кишки
под действием их нормальной микрофлоры),
такое явление, с одной стороны,
приводит к дефициту ЖК и нарушению
полостного пищеварения, с другой – стимулирует
секреторные процессы (вторичные ЖК
замедляют всасывание NaCl и
воды, стимулируют секрецию калия), усиливает
моторику, приводя к
развитию
диареи (и это
ещё одна причина, по которой
необходимо проводить коррекцию БН
при СИБР) ;
и)
преждевременная и избыточная
деконъюгация ЖК
приводит к повышению
содержания литохолевой кислоты
(даже небольшое повышение нежелательно !),
которая преодолевая
кишечный барьер и попадая
в кровоток
начинает разрушать
эпителий – в кровеносных
сосудах, вызывая атеросклероз (и
это одна из возможных
причин), – в желчном пузыре,
вызывая или способствуя
холестерозу ЖП или ЖКБ, – в желудке,
вызывая язву
желудка, – в ДПК , вызывая
язву
ДПК (считается также , что
канцерогенные
свойства литохолевой
кислоты
могут быть причиной
рака кишечника у
больных, которым удален желчный
пузырь) , вот почему необходимо
проводить биокоррекцию БН при
атеросклерозе и для профилактики
атеросклероза, при язвах желудка и
ДПК и для
профилактики язвы желудка и ДПК,
при
ХЖП, ЖКБ и после холецистэктомии;
к) уменьшается вывод с желчью билирубина,
холестерина,
продуктов обмена половых гормонов,
щитовидной железы и надпочечников (вот
почему важно скорректировать БН перед
назначением гормонотерапии);
л) снижается активация перистальтики
кишечника, что ведет
как правило к запорам ;
м) уменьшается экскреция солей тяжелых
металлов и металлов
(Сu, In, Pb, Mg
и др.), растительных стероидов, ядов,
лекарственных средств ( а ведь 70
% лекарственных средств и токсических
веществ утилизируется через печень и не
фильтруются почками) и токсических веществ
(вот почему, прежде чем назначить
гепатотоксический препарат, необходимо
скорректировать БН);
н) снижается
содержание иммуноглобулинов А
и
М, обладающих
бактериостатическим эффектом;
о) снижается
секреция слизи, которая
предупреждает
бактериальную адгезию к слизистой оболочке
билиарного тракта (таким образом
происходит нарастание
бактериальной
адгезии к слизистой
оболочке билиарного тракта – вот
почему
необходимо скорректировать БН при
синдроме избыточного бактериального роста,
и это только одна из
причин…);
п) уменьшение
желчи
приводит к нарушению
выделения холецистокинина
и
секретина , билиарный
аппарат функционирует параллельно
с поджелудочной железой и в
церебральной фазе регуляция его
деятельности осуществляется в дуоденальной зоне через
холецистокинин и секретин, непосредственно или
опосредованно через
вагусные пути, синхронизация
моторики ДПК с системой желчеотделения
обеспечивается через
систему: желчь – желчные
кислоты – раздражение слизистой оболочки
ДПК –
выделение мотилина – индукция
моторики ДПК.,
таким образом, при
нарушении
выделения холецистокинина и
секретина нарушается
функционирование данной
системы , и как
следствие
нарушается индукция
моторики
ДПК – медленно
опорожняется
ДПК (больной чувствует
тяжесть
в эпигастрии) ;
р) снижается
секреция
фосфолипидов, которые
участвуют в
солюбилизации
холестерина и которые защищают
эпителий билиарного тракта, уменьшая
цитотоксичность желчи ;
Данные нарушения
также влекут за собой
изменения в составе и
количественных показателях
нормофлоры кишечника, так как
уменьшается
бактериостатическое и
бактерицидное влияние
желчных
кислот, уменьшается утилизация
холестерина с калом из кишечника.
При снижении содержания желчных кислот в
организме
происходит атрофия ворсинок кишечника, их
становится всё меньше и меньше, таким
образом, всасывание ухудшается и
ухудшается (и это ещё одна из причин
плохого усвоения , например, кальция).
Как видим, больной попадает в порочный круг
– нарушение
всасывания влечет за собой нарушение
энтерогепатической циркуляции желчных
кислот, данное нарушение
увеличивает
билиарную недостаточность, таким образом,
оба процесса усугубляются…
Таким образом , ведущим патогенетическим
звеном в развитии
Билиарной Недостаточности (БН) у больных с
заболеваниями кишечника является
разрыв физиологической цепи
энтерогепатической циркуляции желчных
кислот, при
которой не происходит полноценного
всасывания желчных кислот, а вновь
синтезируемые желчные кислоты не успевают
компенсировать дефицит. При
заболеваниях кишечника также зачастую
нарушается моторная функция билиарного
тракта, которая в свою очередь усугубляет
дефицит желчных кислот.
Таким образом как сама БН усугубляет
нарушения деятельности кишечника, так и
данные нарушения усугубляют БН !!! Т.е. на
лицо постепенное “скатывание в
яму хронических заболеваний и усиление
БН”.
. Гепатосан (в
отличии от статинов) влияет на две
ферментные системы в печени – с одной
стороны он снижает активность
ГМГ-КоА-редуктазы – снижается синтез
холесте-рина (ХС) печенью, что приводит к
снижению в крови ХС, ТГ, ЛПНП и ЛПОНП, а
с другой ( и это архиважно
!!!) он
повышает активность
7а-гидроксилазы ( у Гепатосана этот
эффект ярко выражен), и последнее
означает очень
активный
перевод холестерина
в
желчные кислоты, таким
образом
повышается пул желчных кислот
(ЖК) , устраняя билиарную
недостаточность и снижая в
крови ХС, ТГ, ЛПНП и ЛПОНП.
Также важно,
что Энтеросан содержит
небольшое количество
тауро-холевой и
тауро-хенодезоксихолевой
кислоты, поднимая таким образом
общий пул желчных кислот, и
Энтеросан
восстанавливает
энтерогепатическую
циркуляцию желчных
кислот,
и последнее –
Энтеросан
блокирует абсорбцию холестерина в
кишечнике, что также
способствует снижению
холестерина
в кровотоке ( кстати это
свойство
Энтеросана имеет
существенное
преимущество перед
препаратами урсодезоксихолевой
кислоты (Урсосан и Урсофальк),
которые способны
уменьшить содержание
холестерина в кишечнике,
но
не контролируют его
содержание
в кровотоке).
Для Вас также
очень важно что Энтеросан ферментное
средство ( и как лекарство
стандар-тизируется по ферментативной
активности) и содержит
протеолитические ферменты
и ами-лазу, восстанавливает
пристеночное
пищеварение, содержит тауро-холевую и
тауро-хенодезо-ксихолевую кислоты,
поднимая таким образом пул желчных
кислот и способствуя
перевари-ванию
жиров, способствует восстановлению
нормофлоры кишечника, при этом за
счет кислых мукополисахаридов
удаляет из организма
условно-патогенную
микрофлору, а за счет сиаломуцинов
восстанавливает преэпителиальный
барьер кишечника , и также
Энтеросан восстанавливает
эпителиальный слой кишечника и
восстанавливает ворсинки кишечника, а
это
восстанавливает всасывание нутриентов и
всасывание минералов, в том числе и
кальция.
В желчи фосфолипиды (ФЛ) составляют 22 %, из
них 98%
приходится на лецитин (фосфатидилхолин). В
ФЛ преобладают гидрофобные свойства,
в результате чего они практически
нерастворимы в воде. Поэтому они выделяются
в
желчь в составе
фосфолипидно-холестериновых пузырьков или
в соединении с
желчными кислотами (ЖК) и ХС в виде простых
или смешанных мицелл. Эссенциальные
фосфолипиды , содержащиеся в Гепатосане,
повышают содержание лецитина
(фосфатидилхолина),
что способствует улучшению усвоения
кальция, так как ЖК и лецитин, образуют
содержащие кальций мицеллы, функция этих
мицелл транспортировать кальций, это
прямой путь участия ЖК в транспорте
кальция.
Фосфатидилхолин является основным
структурным элементом клеточных и
внутриклеточных мембран, способен
восстанавливать
их структуру и функции при повреждении,
оказывая цитопротекторное действие.
Нормализует белковый и липидный обмены,
предотвращает потерю гепатоцитами
ферментов и других активных веществ,
восстанавливает детоксицирующую функцию
печени, ингибирует формирование
соединительной ткани, снижая риск
возникновения
фиброза и цирроза печени.
Эссенциальные фосфолипиды , содержащиеся в
Гепатосане,
способствуют снижению уровня
воспалительной активации клеток Купфера и
продукции ими провоспалительных
медиаторов, участвуют в
солюбилизации холестерина и
защищают эпителий билиарного тракта,
уменьшая цитотоксичность
желчи.
Гепатосан стимулируют
процессы регенерации
печени. Он состоит из
многих высокомолекулярных
компонентов, обладающих
ферментативной активностью, а
также он содержит
низкомолекулярные вещества.
Механизм их
репаративного
действия сложен, может
иметь
много различных звеньев,
часть из
которых представляет
прямое
активирующее влияние
на
процессы регенерации, а
часть –
опосредованное.
Активация
синтеза белка
препаратом
Гепатосан осуществляется
за
счет действия
входя-щих
в них веществ
пептидной или
нуклеиновой
природы, обладающих
соответствую-щими
регулирующими свойствами.
Стимуляция репаративных
процессов Гепатосаном
объясняется
также включением его
компонентов в синтезируемые
соединения. При этом
по субстратному
механизму
усиливается новообразование
ферментов, участвующих в
синтетических процессах.
Комплексная
терапия Гепатосаном и
Энтеросаном приводит к
восстановлению обменных
процессов в печени,
оказывает протективный
эффект на слизистую
кишечника, нормализует
микрофлору, способствует
улучшению процессов
пищеварения, снижает эндогенную
интоксикацию.
Все
представленные на рынке
гепатопротекторы как правило
«работают» каждый в свой
«нише» и только
Гепатосан
работает практически во всех
данных «нишах».
В России на сегодняшний
день три корифея в данной области при
лечении взрослых больных – это
профессор Иванченкова Р.А.,
каф.гастроэнтерологии ПМГМУ
им.И.М.Сеченова, профессор Максимов
В.А.,МНТО
“Гранит” и проф. ИльченкоА.А., ЦНИИ
Гастроэнтерологии , г.Москва, и
при лечении детей – профессор
Харитонова
Л.А.,НИИ Педиатрии.
При ЖКБ – Гепатосан 2
капсулы 2 раза в день за 15 мин до еды + на ночь
Урсофальк (или Урсосан –
просто считается что Урсофальк эффективнее
???) 10 мг на кг веса в течение 60
дней, затем переходите на Энтеросан 2
капсулы 3 раза в день за 15 мин до еды +
на ночь Урсофальк 10
мг на кг веса в течение 30 дней.
УЗИ-контроль
и липидный контроль. И далее Энтеросан 2
капсулы 3 раза в день за 15 мин
до еды + на ночь Урсофальк 10 мг на кг веса до
победного конца, если по УЗИ вы
и врач увидите положительную динамику.
После очищения желчного пузыря от камней
– Энтеросан 1 капсула на ночь в течении года
для предотвращения образования
песка (камней).
Эффективность метода при
ЖКБ – 65-70 %, камни размером 1-1,5 см
растворяются за 8-14 месяцев.
80 % больных с
холестерозом ЖП и ЖКБ имеют
сопутствующие заболевания,
которые прогрессируют день
ото дня, и это , как правило,
артериальная
гипертония с ИБС и
сахарным
диабетом, метаболический синдром,
главным признаком
которого является
неалкогольная
жировая болезнь печени.
Чтобы начать данную терапию необходимо
убедиться по КТ камней что плотность их
меньше 100 UE, а сократительная функция
желчного пузыря не менее 50 %.
Источник
