Камень желчного пузыря лечение диета

Одной из важнейших составляющих восстановительного курса является питание при камнях в желчном пузыре у женщин и мужчин. Именно правильное питание улучшает состояние пациента, гарантируя отсутствие осложнений. Всем пациентам важно ознакомиться с правилами составления меню, разрешенными и запрещенными продуктами, другими особенностями.
Цели диеты
Если диагностирован камень в желчном пузыре, диета в этом случае – это стол №5. Придерживаются подобного рациона для того, чтобы добиться снижения нагрузки с печени, кишечника и соседних органов. Другие цели исправления питания:
- исключение желчного застоя, а также нарушения работы самого пузыря;
- борьба с осложнениями желчнокаменной болезни – они провоцируют сбои в работе печени, кишечника, поджелудочной железы;
- снижение симптоматики клинических проявлений желчекаменной болезни, нейтрализация признаков тошноты, болей;
- профилактика колик в области желчного пузыря и других осложнений, которые нуждаются в срочном хирургическом вмешательстве с высокой вероятностью травматизации.
Корректная диета при конкрементах в желчном подразумевает максимальное разнообразие рациона. При этом показатели калорийности в сутки не должны превышать 2100-2400 ккал (реже – 2700).
Гастроэнтерологи рекомендуют пациентам завести специальный дневник, в котором они будут делать ежедневные записи употребленных продуктов, общее количество калорий. Важно учитывать, что питание не должно идти вразрез с применением лекарств и другими восстановительными мероприятиями.
Общие принципы питания
Придерживаясь рациону питания при желчнокаменной болезни, рекомендуется отказаться от всего, что является однозначно вредным.

Речь идет о жареном и чрезмерно жирном, а также остром, копченом. Другие принципы правильного питания:
- исключение алкоголя даже в минимальном количестве для нейтрализации воспалений и других нежелательных изменений;
- дробное питание незначительными порциями. При этом очень важно не переедать, поскольку на переваривание значительного количества пищи не будет хватать ферментов или желчи;
- употребление пищи в одно и то же время дня, желательно через незначительные промежутки времени (например, не больше трех часов);
- введение в рацион растительной клетчатки на постоянной основе;
- составление таблицы с обозначением целевых продуктов – которые можно и нельзя кушать;
- максимальное разнообразие в рационе – в нем должны быть рыба, диетическое мясо, молоко и продукты из него.
Женщинам и мужчинам не менее важно свести к минимуму употребление простых углеводов и применение народных средств без консультации специалиста. Желательно также отказаться от магазинных сладостей. Их можно заменить медом, желе или домашним мармеладом.
Наиболее полезные продукты
В списке разрешенных продуктов при ЖКБ находится любой нежирный вид мяса. Это могут быть телятина, крольчатина, говядина, индюшатина или курятина. Не менее полезна рыба с такими же свойствами.
Больной не должен отказывать себе в периодическом употреблении хлеба. Это может быть ржаная или пшеничная его разновидность, но исключительно в подсушенном виде. Реже разрешается готовить сухари в духовке без соли и других специй.

Диета при камнях в желчном пузыре – что можно есть:
- Супы, приготовленные на овощных бульонах. Врачи рекомендуют каждый раз добавлять в них вермишель, крупы, а также морковь, капусту и другие овощи. Полезны борщи и щи, но без обжаренной заправки.
- Молочные продукты минимальной степени жирности. Лидеры в этом списке – кефир и йогурт, приготовленный в домашних условиях. Также полезен творог в виде запеканок или вареников. Их рекомендуется есть каждый день. Главное, чтобы в перечисленных продуктах не было красителей и других химических компонентов.
- Омлеты, приготовленные на основе белков. Желательно в пароварке.
- Овощи – отварные или запеченные. Полезны все виды, кроме редиса, редьки, щавеля и чеснока. Рекомендуется ограничить количество шпината.
- Сладкие фрукты и ягоды, без кислинки.
- Оливковое, кукурузное и другие масла, имеющие растительное происхождение. Они отлично разжижают желчь, способствуют растворению камней.
- Натуральные соки из овощей. Рекомендованы напитки из фруктов, разбавленные водой, а также домашние компоты.
Отдельное внимание в составе диеты и правильного питания при желчекаменной болезни гастроэнтерологи уделяют полезным напиткам. В этом списке находится настой на основе свежего или сушеного шиповника, минеральная вода без газов. Все напитки полезны во время диеты, потому что характеризуются умеренным желчегонным воздействием.
Что нельзя есть
Вредными и нежелательными считаются жирные разновидности рыбы и мяса. Способствуют образованию камней и усложнению работы пищеварительного тракта желтки куриных яиц, субпродукты и бульоны, приготовленные на основе мяса. Поэтому они должны исключаться из рациона.
При желчекаменной болезни диета и лечение окажутся бесполезными, если пить или кушать:
- чеснок, репчатый и зеленый лук, щавель;
- молочные продукты высокой степени жирности;
- свежие сдобные изделия, в том числе хлеб;
- пирожные, пирожки, приготовленные на сковороде, шоколадные, сливочные и высококалорийные торты;
- фасоль, горох и другие бобовые, которые провоцируют активное выделение желудочного секрета;
- крепкий кофе, молочный и любой другой шоколад;
- алкоголь любой степени крепости, газированную воду;
- шампиньоны, вешенки, остальные виды грибов;
- фастфуд, а также продукты быстрого приготовления (вредны для печени, почек и других внутренних органов);
- сало;
- все виды колбас, сосиски и сардельки, копченые разновидности.

Необходимо запрещать больному употребление в рамках диеты рыбных консервов, пресервов, других подобных продуктов.
Диета при желчнокаменной болезни и камнях в желчном пузыре ни в коем случае не должна сопровождаться повышенным газообразованием. Это связано с тем, что плохо переваривается еда – она подолгу остается в области кишечника, а потому провоцирует болезненные ощущения, дискомфорт.
Наиболее критичными в этом плане являются все разновидности бобовых, кукуруза, виноград. Им нужно сказать нет, то есть категорически исключить их употребление даже в минимальном количестве.
Примерное меню
Стол №5 предлагает большое количество продуктов. Важно уметь комбинировать их между собой на любой фазе развития желчнокаменной болезни. Именно поэтому необходимо проконсультироваться с гастроэнтерологом, который подскажет наиболее полезные и правильные варианты.
Приемов пищи должно быть не более 7. Например, первый завтрак во время диеты при камнях в желчном пузыре должен включать от 100 до 150 г гречки с двумя-тремя ломтиками ржаных отрубей. Запивают их несладким и некрепким чаем с добавлением лимона.

Далее:
- Меню второго завтрака – мелко натертая морковка. Ее желательно подавать к столу без специй, но с добавлением нескольких капель качественного оливкового масла.
- Обед должен состоять из борща со свеклой или капустой. Блюдо должно быть нежирным. Дополнительно можно подать отруби. Отличное второе блюдо во время обеда – каша с добавлением кураги и шиповниковый отвар.
- Далее следует полдник, который должен быть максимально легким. Например, 200 мл натурального сока из абрикосов будет более чем достаточно.
- Ужин. Это может быть пудинг из нежирного творога, который запивают несладким чаем или небольшим количеством разбавленного какао.
- Последний прием пищи – за несколько часов до сна. Желательно, чтобы это был свежий отвар шиповника – не более 150 мл.
Можно попробовать еще один вариант питания при камнях в желчном пузыре. На завтрак подают немного сваренной на молоке овсяной каши. В нее не добавляют сливочное масло, но можно половину ч. л. сахара или немного сгущенного молока. Запивают обед теплым черным или зеленым чаем с добавлением лимона – уже без сахара. Все это позволит избежать обострения общего состояния больного.

После этого рекомендуется употреблять:
- На второй завтрак – размоченный чернослив. Съесть его необходимо примерно через два часа после первой трапезы. Особенно полезен сухофрукт при запорах и периодических болях в кишечнике.
- Щи из капусты с минимальными показателями жирности. На второе – вареное мясо (например, курятина) без добавления специй. На гарнир можно подать свекольный салат с небольшим количеством подсолнечного масла. Можно съесть и десерт, например, сладкое яблоко или пюре из него с ложкой липового, акациевого меда.
- Салат из свежих овощей сделает полдник наиболее полезным при камнях в желчном. Запивать его рекомендуется теплым шиповниковым отваром.
- Котлеты из гречки. Дополнит ужин небольшое количество творога или пудинга из него. Допустим натуральный йогурт – без консервантов и красителей. Запить чаем с добавлением небольшого количества сахара.
- Отвар шиповника или 200 мл свежевыжатого сока из моркови. Выпивают перед отходом ко сну, желательно – за 60-90 минут.
Для того чтобы рацион во время диеты был полноценным, съедают дополнительно два-три ломтика отрубного хлеба. Это положительно скажется на работе кишечника, желчного пузыря и всей пищеварительной системы в целом.
Что собой представляет магниевая диета
Этот рацион назначают на восстановительном этапе после того, как удалили камни из желчного пузыря. Специальное питание используется дополнительно в виде профилактической меры при высокой вероятности появления камней.
Диета предусматривает употребление пищи, которая насыщена магнием. Отзывы врачей говорят о том, что подобные продукты увеличивают тонус гладких мышц желудка, а также протоков, выводящих желчь. Именно магниевая диета способствует снижению уровня холестерола в крови и усилению работы желудка.

Гастроэнтерологи настаивают на наличии в рационе следующих продуктов:
- гречневая крупа;
- свежий миндаль;
- отруби (желательно пшеничные);
- кешью;
- белая фасоль;
- отвар на основе шиповника;
- грецкие орехи – насыщены не только магнием, но и йодом, который незаменим для нормального функционирования эндокринной системы.
Специализированной системы питания необходимо придерживаться не менее одного-двух месяцев. После того как желчнокаменная болезнь отступила и работа желчного пузыря нормализовалась, в силу снова вступает стол №5.
Рецепты блюд
После обнаружения камней в желчном пузыре важно не только употреблять полезные продукты, но и правильно их подавать. Поэтому важно научиться готовить блюда для завтрака, обеда, ужина и других приемов пищи.
Отличный обед – суп из овсяной крупы. Перед приготовлением ознакомьтесь с фото рецепта. Полчаса отваривают овсянку на минимальном огне. Полученный отвар процеживают, немного подсаливают, добавляют травы. Желательно, чтобы они были ароматными и свежими – майоран, сельдерей. Такой суп можно и нужно употреблять не чаще одного раза в неделю.

Следующий рецепт – крем-суп. Для его приготовления нужно запомнить подробный алгоритм действий:
- Отварить брокколи или цветную капусту, а также две-три небольшие картофелины.
- Измельчить овощи с помощью блендера или протереть через сито.
- Отварить и измельчить овсяные хлопья. Когда это будет сделано, все продукты объединяют для получения однородной кремообразной массы.
Дополнительно можно ввести небольшое количество отвара из овощей. Такой обед окажется полезным не только при камнях в желчном, но и некоторых формах холецистита, панкреатита.
Не менее интересный рецепт в перечне самых полезных – печеная тыква. Для приготовления этого вкусного и необычного десерта разрезать овощ на пропорциональные кусочки, очистить от семян и кожицы, выложить на противень. Запекают тыкву не меньше 60 минут при температуре до 180 градусов. Готовые кусочки можно полить легким сметанным соусом с корицей. Блюдо можно включить в полдник или для завершения ужина.

Последний рецепт, заслуживающий внимания в составе лечебного рациона, – тушки хека, запеченные с добавлением овощей. Для приготовления необходимо:
- патиссон, зеленый горошек и морковь натереть на самой мелкой терке;
- выложить на противень, смазанный маслом;
- на «подушку» из овощей положить тушку или филе хека;
- сбрызнуть оливковым маслом. Можно для сочности полить нежирной сметаной, также допустимо сверху разбить одно яйцо.
Запекают блюдо 20-25 минут при температуре не более 180 градусов. Употреблять хека рекомендуется как самостоятельное блюдо или вместе с гарниром, например, гречневой кашей.
Диету при конкрементах в желчном пузыре желательно соблюдать на протяжении всей жизни. В дальнейшем больному необходимо избегать противопоказанных продуктов. Это позволит исключить причину появления камней в органе, сделает невозможным развитие осложнений и критических последствий. Дополнительно полезно заниматься спортом, отказаться от курения и всех вредных привычек.
Источник
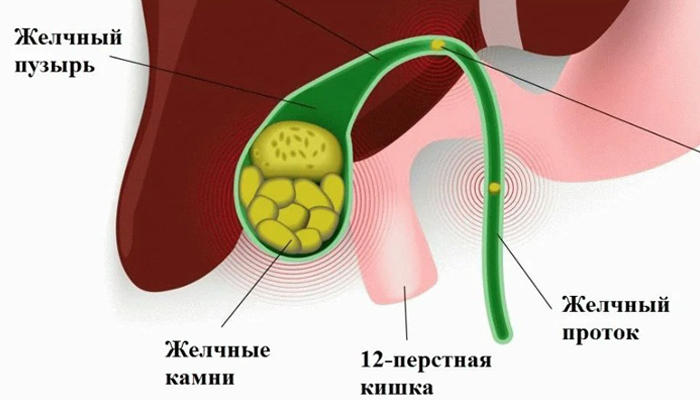
Желчнокаменная болезнь – это хроническое наследственно обусловленное заболевание желчного пузыря с образованием камней в самом органе и (или) в желчевыводящих путях. В России встречается у 15% жителей.

Причины желчекаменной болезни
Холелитиаз — это полиэтиологическая патология. Для образования камней в полости желчного пузыря необходимы следующие условия:
- Перенасыщение жёлчи холестерином. В норме холестерин равномерно растворён в секретируемой печенью жидкости. При различных отклонениях (ожирение, гиперхолестеринемия и т.п.) кристаллы холестерина выпадают в осадок и постепенно увеличивают свой объём.
- Нуклеация кристаллов холестерина. За данный процесс отвечает гликопротеин-муциновый гель, он всегда находится на внутренней оболочке желчного пузыря и захватывает везикулы (жидкие кристаллы) с холестерином, которые постепенно отвердевают под воздействием солей кальция (карбонаты, билирубинаты, фосфаты).
- Уменьшение сократительной активности желчного пузыря. Подобное отклонение имеется у 100% больных. На фоне снижения чувствительности рецепторов к холецистокинину или нарушения нервной регуляции моторика снижается.

Мнение эксперта
Севастьянов Роман
Врач-терапевт, врач-гепатолог, врач-гастроэнтеролог, высшей квалификационной категории. Эксперт сайта
Наиболее подвержены желчнокаменной болезни лица с хроническим холециститом бактериальной этиологии, с поражением подвздошной кишки (Болезнь Крона), муковисцидозом, циррозом печени. В инфицированном желчном пузыре бактерии вырабатывают b-глюкуронидазу, которая способствует переходу билирубина в нерастворимую форму и его оседанию в виде камней.
Основными факторами риска являются:
- возраст старше 40 лет;
- женский пол (у мужчин патология встречается в 3-4 раза реже);
- отягощённый семейный анамнез (повышает риск развития в 5-6 раз);
- избыточный вес и ожирение (ИМТ более 25);
- сахарный диабет;
- заболевания печени и желчного пузыря (цирроз, хронический гепатит, хронический холецистит);
- использование медикаментов, снижающих моторику желчевыводящих путей (например, цефтриаксон или преднизолон);
- резкое похудание (более 20 кг за 3 месяца);
- поражение дистальных отделов подвздошной кишки;
- длительная функциональная неактивность органа (при парентеральном питании).
В зависимости от механизма развития желчнокаменной болезни выделяют следующие типы камней:
- Холестериновые камни – до 95% всех случаев.
- Пигментные камни. Чёрные появляются у людей старческого возраста на фоне алкоголизма, гемолитической анемии или цирроза печени. Коричневые камни образуются в ходе воздействия ферментов бактериальных агентов на жёлчные пигменты.
- Известковые камни. Основная причина – повышенное употребление минеральных солей с пищей или некачественной питьевой водой.

Виды камней
Клиническая картина
Проявления заболевания могут быть различными. Около 70% людей, имеющих конкременты в желчном пузыре или общем выводящем протоке, не предъявляют жалоб вообще. Выделены следующие формы патологии:
- латентное камненосительство;
- диспепсическая;
- болевая;
- рак желчного пузыря.
Диспепсическая форма
Основные жалобы связаны с расстройствами со стороны желудочно-кишечного тракта. После еды возникает чувство дискомфорта и тяжести в эпигастральной области, а так же раннего переполнения желудка. В редких случаях могут быть: метеоризм, изжога и привкус горечи во рту. Стул может быть неустойчивым, при котором запоры сменяются диареей каждые несколько дней.
Болевая форма
Данная разновидность может протекать по типу желчной колики (75% случаев) или торпидных болей.
Первый вариант характеризуется внезапными сильными периодами острых болей в правом подреберье, возникающих после погрешностей в диете (употребление жирного, жареного). Может быть иррадиация в правую половину поясницы и правую лопатку. Рефлекторно в 70% случаев регистрируется рвота горечью без последующего облегчения. Длительность приступа – не более 6 часов, если выше – это признаки острого холецистита (частые повторные приступы, повышение температуры тела, симптоматика локального перитонита).
Мнение эксперта
Севастьянов Роман
Врач-терапевт, врач-гепатолог, врач-гастроэнтеролог, высшей квалификационной категории. Эксперт сайта
При торпидной форме болевой синдром преследует постоянно, однако боли не сильные и могут не доставлять дискомфорта больному. Периодов покоя нет.

Рак желчного пузыря
У 100% больных с раком желчного пузыря наблюдаются признаки холелитиаза. Поэтому, онкопатология выделена в особую форму желчнокаменной болезни.
Ведущей причиной формирования пролиферативных заболеваний является раздражение стенки пузыря скопившимися камнями, воздействие жёлчи с изменённым химическим составом, токсическое влияние бактерий. Доброкачественные опухоли, как правило, не встречаются.
Диагностика
Диагностика заболевания весьма затруднительная. В большинстве случаев клинически выраженное наличие камней в просвете пузыря сочетается с признаками воспаления. Для точной постановки диагноза используются следующие методы:
- Ультразвуковое исследование. При УЗИ чётко визуализируются камни, определяется их локализация. При обтурации выводящих путей объём желчного пузыря увеличен, а стенки истончены (при воспалительном процессе они утолщены и складчатые)
- Обзорная рентгенография органов брюшной полости. Позволяет обнаружить лишь около 30-50% имеющихся камней.
- Холецистография – рентгенологическое исследование после введения контрастных веществ. Путь может быть внутривенным или пероральным (через рот). Оценивается сократимость гладкой мускулатуры органа и проходимость выводящих путей.
- Эндоскопическая ретроградная холангиография (ЭРХГ) – контрастирование общего желчного протока посредством установки канюли в большой сосочек двенадцатиперстной кишки. Достоинство метода – после обнаружения камней можно начать его разрушение и экстракцию.
- МРТ – высоко информативный метод, позволяющий выявлять камни диаметром более 2 мм.
- Эндоскопическое ультразвуковое исследование – изучение биллиарной системы посредством введения датчика в двенадцатиперстную кишку.
- Радиоизотопная диагностика. В кровь пациенту вводится радиофармпрепарат, который скапливается в полости желчного пузыря. По степени окрашивания оценивается форма, объём, наличие конкрементов.

Так же назначаются общий анализ крови и мочи и биохимия крови с целью выявления воспалительного процесса, установления его этиологии, установления степени нарушения функций печени и желчевыводящих путей, нарушений со стороны липидного спектра.
Лечение желчнокаменная болезни без операции
Нехирургическое лечение может осуществляться только при следующих условиях:
- течение заболевания без осложнений;
- наличие одиночных контрастируемых камней, диаметром менее 1 см;
- сохранённая сократительная активность пузыря;
- множественные камни, диаметром менее 0,5 см;
- профилактика холелитиаза при высоких литогенных свойствах жёлчи;
- отказ больного от проведения операции.
Цель консервативной терапии – устранение проявлений болевого синдрома, предупреждение приступов желчной колики и использование препаратов для непрямого растворения желчных камней. Назначаются следующие группы средств:
- Спазмолитики. Рекомендованы к применению всем больным с болевой формой. Они не только быстро устраняют острые боли, но и являются единственным методом профилактики повторных приступов.
- Медикаменты для растворения желчных камней. Назначаются препараты урсодезоксихолевой кислоты (если терапия неэффективная в течение 12 месяцев, то нужно применять хирургические методы), прокинетики (для активизации моторной деятельности стенки пузыря с целью эвакуации камней и их разрушения). При выраженной сократительной активности конкременты растворяются значительно быстрее, особенно мелкие (диаметр до 4 мм).
Основные препараты
| Название | Фармакологическая группа | Механизм действия | Способ применения | Средняя стоимость |
| Дротаверин
| Спазмолитик | Блокирует фермент-фосфодиэстеразу, приводя к расслаблению мускулатуры. | Внутримышечно 1 мл 0,25% раствора 2 раза в день. | 100 рублей |
| Платифилин
| Спазмолитик | Блокирует М-холинорецепторы, что приводит к нарушению эфферентной иннервации гладких мышц ЖКТ. | По 0,04 внутрь 4 раза в сутки. | 200-250 рублей |
| Урсофальк
| Препарат урсодезоксихолевой кислоты | Уменьшает синтез холестерина и повышает его растворение в жёлчи, тем самым снижая риск кристаллизации. | По 2 капсулы 2 раза в день, внутрь. | 1 500-2 000 рублей |
| Домперидон
| Прокинетик | Блокирует центральные и периферические дофаминовые рецепторы, устраняя ингибирующее влияние дофамина на гладкую мускулатуру ЖКТ. | Внутрь по 0,01 4 раза в сутки за 20-30 минут до еды. | 150 рублей |
Дистанционное разрушение камней
Хорошо себя зарекомендовала ударно-волновая литотрипсия. Если размер желчных камней менее 20 мм, а активность гладкой мускулатуры желчного пузыря сохранена, то влияние волны способно устранить причину патологии. Воздействие может осуществляться различными методами:
- электрогидравлический удар;
- эьезоэлектрический удар;
- воздействие магнитнорестриктивного генератора.

Специальное оборудование генерирует несколько ударных волн одновременно и подаёт их в область нахождения камня с различных сторон, в результате суммарная сила концентрируется в зоне конкремента и он разрушается, а «попутные» ткани остаются целыми. Несмотря на высокую эффективность, метод характеризуется большим количеством осложнений:
- желчная колика – 50%;
- острый панкреатит – 3%;
- острый холецистит – 2%;
- механическая желтуха – до 5%;
- гематома печени, желчного пузыря и правой почки – 1%.
Образ жизни и питание
Большое значение имеет изменение привычного образа жизни и нормализация питания.
Регулярная физическая активность (бег по утрам, посильные домашние нагрузки или занятия в спорт-центрах) способствуют снижению или поддержанию массы тела и нормализации моторики различных отделов желудочно-кишечного тракта.
Калорийность пищи должна быть умеренной, при ожирении – сниженной. Рекомендуется частый приём пищи – до 5-6 раз в сутки, маленькими порциями. Рацион должен содержать достаточное количество пищевых волокон (свежие фрукты и овощи), злаков. Употребление жирных, острых, жареных блюд категорически запрещено.
Список разрешённых и запрещённых продуктов
| Можно | Нельзя |
|
|
Оцените статью
Загрузка…
Источник



