Лимфогенное метастазирование при раке желудка
Рак — злокачественное образование в организме человека. Одним из «излюбленных» мест локализации опухоли считается желудок. Согласно мировой статистике рак желудка занимает второе место после образований в лёгких. Существенной проблемой, которая беспокоит онкологов, является поздняя диагностика заболевания. Более чем в 75% случаев диагноз рак желудка больные узнают на 3-4 стадии, когда болезнь активно распространяется по всему организму при помощи метастазов.
Отрываясь от первичной опухоли, раковые клетки перемещаются по организму и образовывают вторичные очаги. Их называют метастазами.

Поражение лимфатических узлов при раке желудка
В зависимости от вида пути метастазов к своему новому месту локализации выделяют следующие типы метастазирования:
- Лимфогенный. Характеризуется движением атипичных клеток вместе с лимфой по лимфатическим сосудам. Лимфоузлы для них становятся преградой, мешая продолжить свой путь в другие органы, тем самым принимая удар на себя, сами подвергаются поражению вторичной опухолью.
- Гематогенный (клетки движутся по кровеносным сосудам).
- Имплантационный. При увеличении первичной опухоли и выхода её за пределы поражённого органа, она начинает прорастать в соседние ткани.
Каждое образование имеет свой тип и путь метастазирования. Лимфогенный путь метастазирования наиболее характерный при раке желудка, но встречаются и комбинации перечисленных путей.
Метастазы злокачественной опухоли считаются самым опасным осложнением рака. Они намного опаснее, чем само первичное новообразование. Ранняя диагностика и своевременное специализированное лечение является основным методом борьбы с раком желудка и отвечает за продолжительность жизни таких пациентов.
Лимфатическая система желудка
Лимфатическая система желудка представлена капиллярами и сосудами, пронизывающими все слои его стенки.
Топографически выделяют четыре бассейна, по которым происходит диссеминация опухоли:
- первый лимфатический бассейн – отток лимфы из пилорического отдела, который захватывает большую кривизну, примыкающие к ней передние и задние стенки органа. Подвергаются поражению желудочно-ободочная связка, ретропилорические узлы, начальная часть тонкой кишки, парааортальные ЛУ;
- второй бассейн переносит лимфу из малой кривизны и прилегающих стенок. Подвергаются опасности заражения ворота печени и сама печень, а также правая желудочная артерия;
- третий бассейн – отток лимфы из тела желудка, кардиального отдела и медиальной части свода желудка. Лимфа течет в забрюшинные лимфатические узлы, малый сальник, желудочно-поджелудочную связку, средостение;
- четвёртый отдел собирает лимфу из свода желудка, вертикальной части большой кривизны желудка и примыкающих к ней стенок. При данном пути метастазирования подвергается поражению селезёнка, желудочно-ободочная связка. Исходя из этих особенностей можно установить путь диссеминации рака из того или иного отдела желудка.
Интересный факт! Отдалённые вторичные очаги могут возникать, как по току лимфы (ортоградный путь), так и против неё (ретроградный).
Как и куда метастазирует рак желудка?
Процесс метастазирования по лимфатической системе может начаться уже на первой стадии рака желудка.
Как правило, распространение происходит по такой схеме:
- раковые клетки заражают ближайшие сосуды;
- затем происходит распространение на лимфатические узлы, вдоль которых проходят крупные артерии желудка;
- в конце метастазы проникают в забрюшинные ЛУ и органы, которые находятся в брюшной полости (печень, селезенка, брюшина, тонкая кишка).
Интересно знать! Карциноматоз брюшины практически всегда возникает на поздних стадиях рака желудка. Метастазы поражают брюшину, усеивая её новыми злокачественными узлами разного размера. Проникают атипичные клетки на брюшину лимфогенным и имплантационным путём. Частым спутником вторичных очагов становится канкрозный перитонит.
Существуют также специфические формы метастазирования:
- «Вирховские узлы». Так называют поражённые узлы надключичной области с левой стороны;
- метастаз сестры Марии Джозеф (атакует пупок, образовывая в нем вторичную опухоль);
- метастазы Шницлера — в параректальные лимфатические узлы;
- метастазы Айриша (характеризуются вторичными образованиями в подмышечных лимфоузлах);
- метастазы Крукенберга (поражают яичники).
Диагностирование у пациента хотя бы одного из этих узлов, свидетельствует о поздней стадии заболевания.
Факторы, влияющие на возникновение метастаз
Возникновение метастаз характерно для поздней стадии рака. Но часто отмечаются случаи и более раннего их прогрессирования.
Всё зависит от таких факторов:
- формы опухоли желудка. Экзофитные новообразования считаются менее злокачественными, они не так подвержены возникновению вторичных очагов болезни, как эндофитные. Инфильтративная форма опухоли отличается быстрым и ранним распространением раковых клеток по организму;
- ее размера. Частота поражения лимфоузлов при раке желудка напрямую зависит от размера первичного новообразования. Например, если опухоль имеет размер до двух сантиметров, метастазы выявляют у 11% больных, а при габаритах больше чем в четыре сантиметра – у 33% пациентов;
- локализации онкоочага. Немаловажным фактором для возникновения вторичных злокачественных образований в лимфатических узлах становится локализация первичного очага. Если раковыми клетками поражена нижняя часть желудка, метастазы в лимфоузлах наблюдаются у 12% больных. У 31% больных наблюдается метастазирование такого типа при опухолях в верхней или средней доли желудка. Больше всего вероятность наличия вторичных очагов в лимфатических узлах возникает при тотальном раке желудка (половина от всех заболевших).
Важно! В некоторых случаях метастазы появляются непосредственно сразу же после возникновения основного очага. Другие же могут не давать о себе знать несколько лет до распространения заболевания, их называют «дремлющими».
Диагностика метастаз в лимфоузлах
Вероятность наличия метастазов у пациентов с карциномой желудка очень велика. Задачей онколога является провести качественную диагностику, чтобы установить степень распространенности процесса. От этого зависит тактика дальнейшего лечения.
Во время диагностики обнаружить метастазы в лимфоузлах при раке желудка помогают:
- Жалобы пациента. Поражение нескольких лимфатических узлов может никак не выражать себя, кроме увеличения их размера. А вот при проникновении в печень развивается печеночная недостаточность, при метастазах в кишечнике – кишечная непроходимость и свищи. Общими симптомами, которые говорят о далеко зашедшем раке, являются анемия, потеря аппетита, желудочный дискомфорт, беспричинное похудение, слабость и потеря работоспособности. Возможно повышение температуры тела, покраснение кожи, головная боль. Симптомами метастазов в забрюшинных лимфоузлах является боль в спине.
- Пальпация живота (лимфатические узлы увеличиваются в размерах).
- Лабораторное исследование крови. Обычно у больных с диссеминированными новообразованиями наблюдается выраженный лейкоцитоз, диспротеинемия.
- Компьютерная томография. Этот метод широко применяется на ранней стадии предоперационной диагностики рака желудка. КТ является доступной и неинвазивной. Она подходит для общей оценки метастазирования рака желудка в печени и отдаленный ЛУ, а также для установления асцита. Однако КТ не всегда дает правильные результаты, касающиеся мелких лимфатических узлов < 0.8 см. К тому же есть вероятность ложноположительных результатов, отнесенных к воспалительной лимфаденопатии. Все это говорит о необходимости использования дополнительных методов.
- Ультразвуковое исследование. УЗИ брюшной полости не дает хороших результатов в диагностике метастазов в лимфоузлах при раке желудка, но недавно появилась эндоскопическая ультрасонография, которая сочетает эндоскопию и УЗИ. С помощью такой методики проводят сканирование желудка и тканей вокруг него в радиусе 12 см. При этом достигается очень высокая частота снимков, за счет чего удается обследовать лимфатическую систему.
- Лимфография. Это рентгенологическая методика, при которой в лимфатический сосуд вводят контрастное вещество, а затем делают снимки. Таким образом, получается, проследить ток лимфы, увидеть контуры сосудов и узлов, обнаружить отклонения.
- Лапароскопия. При лапароскопии обследование брюшной полости проводится через небольшие отверстия до 1.5 см. В них вводят лапароскоп, на котором установлена камера, передающая изображение на компьютер, при этом его можно увеличить до 40 раз. Это наиболее ценный метод диагностики, так как с его помощью можно оценить состояние брюшной полости визуально и взять сразу же биопсийный материал.
После обнаружения метастазов необходимо взять образец для микроскопического исследования, чтобы подтвердить их принадлежность к первичной опухоли желудка. Делают это с помощью пункционной или открытой биопсии. Первая проводится с помощью иглы, а вторая представляет собой мини хирургическую операцию, во время которой вырезают часть лимфоузла.
Лечение метастаз в лимфоузлах
Метастазы в лимфоузлах при раке желудка необходимо удалять хирургическим путем. Объем лимфаденэктомии устанавливают на основании типа хирургической операции. При стандартных резекциях подвергают удалению лимфатические узлы первого порядка N1 (смотрите таблицу ниже).
Радикальная операция при раке желудка подразумевает удаление части органа или его целиком, а также лимфоузлов первого и второго порядка (N1 и N2). Расширенная гастрэктомия включает резекцию ЛУ первого, второго и третьего порядка (N1, N2, N3), причем поражение последней группы считается отдаленными метастазами.
Лимфоузлы первого порядка:
- паракардиальные (правые и левые);
- малой и большой кривизны;
- надпривратниковые;
- подпривратниковые.
ЛУ второго порядка:
- вдоль левой желудочной артерии;
- вдоль общей печеночной артерии;
- вокруг чревного ствола;
- ворот селезенки;
- вдоль селезеночной артерии.
ЛУ третьего порядка:
- печеночно-двенадцатиперстной связки;
- ретропанкреатические;
- узлы корня брыжейки;
- вокруг средней ободочной артерии;
- парааортальные;
- нижние параэзофагеальн;
- диафрагмальные.
Такая классификация отражает последовательность поражения лимфоузлов, но опыт показывает, что метастазирование не всегда идет по одинаковой схеме, поэтому многие врачи для пациентов с инфильтративными формами рака считают оправданной расширенную лимфаденэктомию (лимфодиссекцию), в особенности при поражении тела желудка или кардиального отдела.
Лимфодиссекция подразумевает резекцию лимфатического аппарата в пределах фасциального футляра. Такой подход позволяет увеличить 5-летнюю выживаемость больных на 15-25% и значительно уменьшить вероятность локорегиональных рецидивов.
Полезно знать! Локальное удаление опухоли без резекции желудка и лифоузлов может проводиться только при дифференцированных, экзофитных формах менее 2 см, которые находятся в слизистой оболочке. Во всех других случаях показана гастрэктомия с лимфоденэктомией, так как существует большая вероятность метастазирования.
Другими методами лечения метастазов являются лучевая и химиотерапия. Они угнетают рост опухоли и микроскопических метастазов, которые невозможно обнаружить и удалить. Химию и лучевую терапию могут применять в комбинации с операцией (до и после нее). Схему выбирает врач по индивидуальным показаниям и возможностям.
Химиотерапия при раке желудка назначается с целью остановить рост метастазов и облегчить последующую хирургию, или с паллиативной целью для неоперабельных больных. Чаще всего используют препараты 5-фторурацил и Фторафур. При метастазах в печени применяют внутриартериальную химиотерапию.
Дооперационная лучевая терапия при раке желудка подразумевает облучение опухоли, включая минимум 5 см окружающей ткани и зоны возможного метастазирования. Такой подход позволяет остановить процесс диссеминации и на 10-20% увеличить резектабельность новообразований.
Перспективным методом считается интраоперационная лучевая терапия, при которой производят однократное облучение ложа удаленной опухоли в дозе 15-20 Гр. После операции обычно используют контактные методики: внутривенное или внутрибрюшинное введение радиоактивных веществ.
Комбинирование хирургического вмешательства с облучениями и химиотерапией повышает выживаемость на 15-25%.
Лучевая терапия может быть использована в качестве самостоятельного метода лечения в случае невозможности проведения операции. Для таких пациентов назначают облучения на высоко-энергетических установках с суммарной дозой 35-45 Гр. Паллиативную ЛТ комбинируют с химиотерапией и иммунотерапией.
Противопоказания к лучевой терапии:
- распад опухоли;
- стеноз выходного отдела желудка;
- сопутствующие патологии.
Иммунотерапия – это лечение с помощью препаратов, стимулирующих иммунитет. Например: Левамизон, Интерлейкин-2, Интерферон и др.
Альтернативой хирургии является радиохирургия Гамма-нож и Кибер-нож. Она действует по принципу лучевой терапии, только мощность излучения намного выше. При этом аппараты оснащены датчиками, которые направляют луч на само новообразование, не задевая здоровые ткани. После 1-3 сеансов происходит гибель онкоклеток и опухоль постепенно разрушается.
Прогноз жизни при поражении лимфоузлов метастазами
Прогноз выживаемости, при существовании метастаз в регионарных лимфатических узлах по данным разных авторов составляет 64-81%. Эти цифры зависят от количества пораженных лимфатических узлов. При вовлечении от 1 до 6 ЛУ — 5-летняя выживаемость составляет 45%, от 7 до 15 – 30%, при поражении более 15 штук – всего 10%.
Информативное видео:
Будьте здоровы!
Источник
Гистологически рак желудка в 95-98% случаев представлен аденокарциномой, в 2-5% случаев – аденоакантомой и плоскоклеточным раком.
Чаще всего раком поражаются малая кривизна и задняя стенка желудка.
Опухоль обычно растет вдоль слизистой в проксимальном направлении, прорастает серозную оболочку, врастает в сальник, поджелудочную железу, селезенку, печень, почку, надпочечники, переходит на пищевод и метастазирует тремя основыми путями:
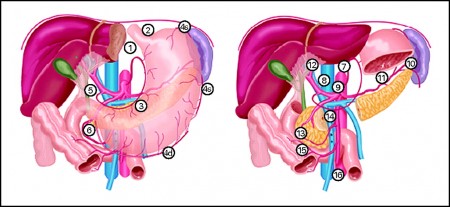
а) лимфогенно – 4 этапа лимфогенного метастазирования:
1 этап – перигастральные лимфоколлекторы связочного аппарата желудка (1-6 группы л.у.)
2 этап – лимфатические узлы по ходу артериальных стволов (7-11 группы: левая желудочная артерия, общая печеночная артерия, чревный ствол, селезеночная артерия, ворота селезенки)
3 этап – лимфатические узлы гепатодуоденальной связки, ретропанкреатодуоденальные, корня брыжейки поперечно-ободочной кишки (группы 12-14)
4 этап – лимфатические узлы по ходу верхней брыжеечной артерии, парааортальные (15-16 группы)
1-2 этап – регионарное метастазирование, 3-4 этап – отдаленное метастазирование.
б) гематогенно – в печень, почки, кости, головной мозг, легкие.
в) имплантационно:
– метастаз Шницлера (диссеминация по брюшине дугласова пространства);
– метастаз Крукенберга (поражение яичников);
– метастаз Вирхова (на шее слева между ножками грудино-ключично-сосцевидной мышцы);
– метастаз в пупок (имплантация по ходу круглой связки печени).
Методы выявления отдаленных метастазов:
1) физикальное исследование: пальпация надключичной области, пупочной области, печени; ректовагиновальный осмотр у женщин, пальцевое исследование прямой кишки у мужчин
2) специальные методы: сканирование и сцинциграфия печени; УЗИ, КТ, МРТ органов брюшной полости и забрюшинного пространства; целиакография; лапароскопия.
Клиника рака желудка. Зависимость от локализации, формы опухолевого роста, степени распространения опухоли. Синдром малых признаков.
Клинические особенности рака желудка:
– длительное время развивается без симптомов;
– продолжительность латентного периода не уточнена;
– ранних признаков заболевания нет;
– специфических симптомов нет – клиническая картина совпадает с клиникой гастрита, язвенной болезни, холецистита, панкреатита и др.;
Все клинические проявления определяются следующими факторами: а) локализацией опухоли, б) клинико-анатомическая формой ее роста, в) степенью распространения.
Симптоматика рака желудка:
а) первичные симптомы в зависимости от локализации опухоли:
1) кардиальный отдел желудка:
– дисфагия (ощущение царапания, жжения, боли за грудиной при проглатывании пищи) вплоть до полной непроходимости пищи
– похудание: больные быстро истощаются и обезвоживаются
– боль с иррадиацией в область сердца;
– слюнотечение;
– регургитация, отрыжка
2) тело желудка:
– боль за грудиной или между лопатками после приема пищи или натощак;
– отсутствие аппетита (анорексия);
– чувство переполнения желудка от приема небольшого количества пищи;
– анемия.
3) дистальный отдел желудка:
– ноющая боль в подложечной области;
– тяжесть в области желудка;
– отрыжка;
– гнилостный запах изо рта;
– рвота;
– анемия
Если рак экзофитный, нарушение эвакуации возникает лишь при значительных размерах опухоли, если эндофитный – раньше, т.к. инфильтарция даже небольшого участка стенки у выхода обуславливает раннее появление спазма и развитие органической непроходимости.
4) дно желудка: часто протекает бессимптомно, первые проявления – в результате прорастания окружающих тканей
б) симптомы местно-распространенного рака:
– икота (прорастание диафрагмы, ее ножек);
– левосторонний плеврит (прорастание диафрагмы);
– постоянная ноющая, опоясывающего характера боль (прорастание забрюшинно);
– желтуха.
в) осложнения рака желудка:
– декомпенсированный стеноз выходного отдела желудка;
– кахексия, обусловленная продолжительной дисфагией;
– кровотечение (рвота «кофейной гущей», дегтеобразный стул);
– перфорация опухолью стенки желудка;
– пенетрация в поджелудочную железу.
г) симптомы отдаленных метастазов
– головные боли, тошнота, рвота. нарушение зрения, сознания, мышления. парезы, параличи, парестезии;
– боли в костях, патологические переломы;
– слабость, утомляемость, повышение температуры тела, боли в правом подреберье.
Основные синдромы при раке желудка: 1. болевой 2. желудочного дискомфорта 3. диспептический 4. анемический 5. нарушения эвакуации из желудка.
«Синдром малых признаков» – имеется у 80% больных раком желудка – свидетельство запущенной стадии заболевания:
а) потеря общего тонуса (появление беспричинной слабости, снижение трудоспособности, быстрая утомляемость)
б) психическая депрессия (потеря интереса к окружающим, труду, апатия)
в) немотивированное стойкое снижение аппетита, иногда его потеря, отвращение к пище
г) явление желудочного дискомфорта (потеря чувства сытости, радости от еды, ощущение переполнения желудка, распирания газами, чувство тяжести и болезненность в подложечной области)
д) анемия
е) беспричинное прогрессирующее похудение.
8.6. Клинические формы рака желудка.
Клинические формы рака желудка:
1) гастралгическая
2) стенотическая
3) энтероколитическая
4) диспепсическая
5) анемическая
6) асцитная
7) фебрильная
8) кардиальная
9) легочная
Локализация рака желудка (по частоте убывания):
1. Выходной отдел (антральный и пилорический) – 60-65%
2. Тело желудка – 10%
3. Кардиальный отдел – 10-15%
4. Большая кривизна – 5%
5. Дно желудка – 5%
8.7. Методы диагностики рака желудка:
а) первичная (устанавливающая) диагностика – для выявления опухоли, обязательно:
– рентгенография (2 проекции)
– эзофагогастродуоденоскопия с биопсией опухоли и мазками для цитологии
– УЗИ брюшной полости и забрюшинного пространства;
– пальцевое исследование прямой кишки.
б) уточняющая диагностика – для оценки степени распространения опухоли:
– компьютерная (ЯМР) томография
– ректоскопия и колоноскопия
– ирригоскопия;
– гинекологический осмотр
– рентгенография органов грудной клетки.
8.8. Дифференциальная диагностика рака желудка:
– язвенная болезнь желудка или 12-перстной кишки;
– хронический гастрит;
– хронический панкреатит;
– хронический холецистит;
– дискинезия желчных путей;
– ахалазия (рак) пищевода;
– доброкачественные опухоли желудка
8.9. Принципы лечения рака желудка:
Источник
