Метастаз вирхова при раке желудка
Метастаз Вирхова (МТС) – это вторичная злокачественная опухоль, которая возникает в человеческом организме в результате перемещения раковых клеток посредством кровотока или лимфотока. Диагностируется патологический процесс, как правило, на третьей стадии течения основного онкологического заболевания. Болезнь характеризуется развитием тяжелых последствий, которые в большинстве случаев приводят к смертельному исходу больного.
Что такое
Метастаз Вирхова представляет собой новообразование злокачественного характера, формирующееся из первичной опухоли, как правило, на 3-й стадии течения онкологического процесса.
Основным провоцирующим фактором появления такого состояния выступает отток лимфатической жидкости в основном из полости брюшины. Постепенно вирховский метастаз поднимается по лимфопротоку грудины и локализуется в области шеи.
В области онкологии метастазы определяют как лимфатический узел Вирхова, который располагается с левой стороны над ключицей. Для новообразования характерна плотная структура и выраженная подвижность, что объясняется отсутствием спаечного процесса со слоями эпидермиса.
По теме
Распространение вторичных новообразований происходит посредством лимфы. Вначале онкологические клетки поражают региональные, а затем отдаленные лимфоузлы.
Раковые клеточные структуры попадают в надключичную область несколькими путями:
- через лимфососуды, расположенные справа в желудке;
- по сосудам от большой кривизны пищеварительного органа;
- по сосудистой системе от верхнего отдела тонкого кишечника.
Также стоит отметить, что, кроме метастазов Вирхова, онкологические клетки, распространенные из области желудка при раковом заболевании, могут быть представлены редкими метастазами Шницлера, Крукенберга и сестер Джозеф.
При каких типах рака возникает
В большинстве случаев метастазирование отмечается при наличии рака желудка. Как правило, это может быть саркома или карцинома. В редких случаях распространение онкологических клеток возможно на фоне злокачественного поражения молочных желез или дыхательных путей.
Симптомы
Изначально при развитии онкологической патологии органов брюшины больные жалуются на симптоматику, которая проявляется на фоне первичной опухоли. Это, как правило, приступы тошноты и рвоты, отрыжка, стремительное снижение массы тела, выраженная болезненность в животе.
МТС Вирхова представляет осложнение, в результате которого клиническая картина дополняется рядом других признаков. Вторичное новообразование имеет округлую форму с гладкими контурами. При прощупывании не вызывает болевого синдрома. Находится опухоль над ключицей в области нижней трети шеи.
Выявляется метастаз в большинстве случаев случайно во время обследования.
Диагностика
При обращении пациента в медицинское учреждение специалист в первую очередь должен провести визуальный осмотр. Если во время пальпации прощупывается некоторое уплотнение, обязательно необходимо выяснить, что оно из себя представляет.
Для того чтобы правильно дифференцировать новообразование, врач назначает ряд диагностических мероприятий.
Ультразвуковое исследование
Данная методика относится к наиболее эффективным при диагностировании любых опухолевых образований больших размеров.
Однако УЗИ может указать только на наличие косвенных симптомов формирования железы Вирхова. Для постановки точного диагноза применяются дополнительные диагностические методы.
Биопсия
Представляет собой инвазивный способ, при котором осуществляется забор биологического материала для дальнейшего его гистологического исследования. При наличии раковых клеток в тканевых структурах можно ставить окончательный диагноз, подтверждающий формирование вторичной опухоли Вирхова.
Фиброгастродуоденоскопия
Применяется в том случае, если метастазы были выявлены до обнаружения основного онкологического заболевания, поражающего желудок или другие внутренние органы.
В ходе процедуры специалист тщательно осматривает слизистую желудка. Для этого применяется специальное устройство с трубкой, которую вводят в полость желудка.
Компьютерная и магниторезонансная томография
Когда данных, полученных в результате проведения основного диагностического обследования, недостаточно, принимается решение об осуществлении КТ и МРТ. Благодаря этим методикам удается получить трехмерное изображение опухолевого образования, определить его размеры и точное месторасположение.
Лечение
Выбор тактики проведения терапевтических мероприятий во многом зависит от особенностей организма больного, а также доступности той или иной методики. Также необходимо отметить, что перед началом лечения метастазов Вирхова нужно сначала устранить первичную патологию.
В большинстве случаев при терапии используется несколько методов.
Хирургическое вмешательство
В настоящее время удаление опухоли может осуществляться несколькими способами:
- классическим иссечением;
- удалением лазером;
- радионожом.
Специалисты отдают предпочтение последним двум методам, поскольку они более легко переносятся больными и отличаются повышенной эффективностью.
В первую очередь удаляется первична опухоль, от которой происходит распространение метастазов. Далее лечение направлено на устранение вторичных новообразований.
Иссечение метастазов Вирхова осуществляется через небольшой разрез в области шеи.
Любой вид хирургического вмешательства выполняется под общим наркозом.
Химиотерапия
Пациенту назначают цитостатические медикаментозные средства, действие которых направлено на уничтожение атипичных клеточных структур.
Такая тактика терапии отличается множеством побочных эффектов, которые часто врачами не принимаются во внимание.
Лучевая терапия
Для этого метода характерно использование радиоактивных лучей. Они воздействуют непосредственно на очаг поражения, уничтожая раковые клетки и останавливая дальнейшее их распространение. Кроме того, радиотерапия способствует предотвращению повторного появления злокачественных образований.
Паллиативное лечение
Суть паллиативной терапии заключается в снижении выраженности клинически симптомов, а также в предупреждении возникновения возможных осложнений.
Как правило, специалисты прописывают больным анальгетики, устраняющие болезненность, препараты, действие которых направлено на предотвращение отека головного мозга, иммуномодуляторы, гемостатические средства.
Также важно придерживаться определенной диеты. Питание при этом будет осуществляться через зонд.
Выживаемость
При метастазах Вирхова делать какие-либо прогнозы относительно продолжительности жизни больного достаточно сложно. Прогноз будет зависеть от ряда факторов, среди которых общее состояние здоровья и иммунной системы пациента, степень распространенности онкологического процесса, разновидность новообразования и другие.
По теме
Согласно статистическим данным, при обнаружении вторичной опухоли на третьей стадии в 15 процентах случаев отмечается пятилетняя выживаемость. При последней степени патологии с метастазированием шансы выжить равны нулю.
Метастаз Вирхова возникает, как правило, на 3-4 стадии основного онкозаболевания. Именно поэтому важно следить за здоровьем и регулярно проходить медицинское обследование. Своевременное обнаружение первичной опухоли позволит избежать такого осложнения, как МТС Вирхова.
Источник
Многие злокачественные новообразования склонны к метастазированию. Метастаз Вирхова является результатом заселения злокачественных клеток из раковой опухоли желудочной локализации в левый надключичный лимфатический узел. Чаще встречается при раке верхних отделов желудочно-кишечного тракта. Такое метастазирование спорадически возникает и при злокачественных образованиях женских половых органов, опорно-двигательного аппарата, но бывает это редко. Механизм образования — лимфогенный.

Осложнение является плохим прогностическим признаком, поскольку свидетельствует о поздних стадиях и скором летальном исходе.
Что это за образование и каковы его причины?
Структура является скоплением метастазов злокачественных клеток, гематогенным или лимфогенные путем распространившихся из первичного очага. Вирховский метастаз возникает преимущественно у мужчин пожилого возраста. Это обусловлено изменениями гормонального фона и некоторыми генетическими особенностями. Гастральная опухоль является самой частой причиной вирховского метастазирования. Реже предиктором онкопроцесса становится новообразование, поразившее тонкий или толстый кишечник.
Вернуться к оглавлению
Развитие метастазирования
Метастаз Вирхова появляется не сразу. Он является вторичным образованием. Все начинается с первичного места локализации злокачественного новообразования, будь то эпителиальная оболочка слизистой кишечника или желудка. Злокачественные клетки отшнуровываются и попадают в кровеносное или лимфатическое русло. По большому и малому кругам кровообращения эти клеточные структуры разносятся по всему организму, в том числе и в лимфоузлы. Оседая в левом надключичном узелке, они прорастают в него и формируют метастатический очаг. Подобный механизм развития осложнения обусловлен тем, что лимфа отекает от желудочных участков через привратник, вдоль малой кривизны, двенадцатиперстной и сигмовидной кишки или по переднему краю печеночно-дуоденальной связки.
Вернуться к оглавлению
Симптоматика при патологии
 Развитие злокачественной опухоли сопровождается такими признаками, как прощупывание в надключичной области новообразования.
Развитие злокачественной опухоли сопровождается такими признаками, как прощупывание в надключичной области новообразования.
При этом осложнении первичного злокачественного новообразования проявляются такие клинические симптомы:
- Ощущение инородного тела в надключичной области. Часто визуально и пальпаторно в этом участке можно определить выпячивание разной величины и плотности.
- Изменение кожи над уплотненным лимфатическим узлом. Она может краснеть и даже изьязвляться.
- Стремительное похудение. Пациенты быстро теряют вес вследствие перераспределения питательных веществ на пользу злокачественного новообразования.
- Отвращение к мясной пище. Этот симптом является патогномоничным для опухолей и обусловлен общей интоксикацией организма.
- Повышение частоты заболеваемости инфекционными и вирусными патологиями.
- Наступление раковой интоксикации.
Вернуться к оглавлению
Как диагностируют это осложнение?
Метастаз Вирхова в организме можно выявить с помощью объективных, лабораторных и инструментальных методов обследования:
- Общий осмотр тела пациента. Больного просят раздеться до пояса и внимательно смотрят на надключичные области, сравнивая их симметричность.
- Пальпация. Прощупывая участки кожи над измененными регионами доктору удается пропальпировать плотный, малоподвижный узел слева. Доктору кажется, что он будто спаян с поверхностью кожи.
- Общий анализ крови. Он дает лейкоцитоз, лимфоцитопению, тромбоцитопению и увеличение скорости оседания эритроцитов.
- Анализ на онкомаркеры. Он будет положительным или резко положительным по поводу желудочного рака.
- Биопсия надключичного лимфатического узла. С ее помощью берут на исследование клеточный материал. Под микроскопом удается выявить дисплазию клеток и изменение их ядер.
- УЗИ, КТ и МРТ.
Вернуться к оглавлению
Лечение заболевания
 Борьба с метастазированием в лимфоузлах происходит оперативным методом, так как химия и облучение не дают результатов.
Борьба с метастазированием в лимфоузлах происходит оперативным методом, так как химия и облучение не дают результатов.
Очаг метастазирования в лимфоузлах лечится исключительно оперативно. Химиотерапия и облучение редко помогают таким пациентам. Вначале рассекаются кожные покровы над выпячиванием, удаляется пораженный лимфатический узел и производится пластика кожи. Если у докторов существуют опасения по поводу осложнений, пациенту проводится дополнительная медикаментозная терапия цитостатиками. В схему включают обезболивающие лекарства. Они помогают купировать или хотя бы уменьшить болевой синдром. Среди них предпочтение отдают неопиоидным и опиоидным анальгетикам. Пациенту проводится активная дезинтоксикационная терапия. Ему назначают иммуномодулирующие средства в виде синтетических или фитотерапевтических лекарств. Больному проводят гемостаз с целью уменьшения кровотечения. Если у него наблюдается большая кровопотеря, проводят трансфузии эритроцитарной массой или цельной кровью.
Рекомендуется диетическое питание, обогащенное витаминами, микроэлементами, белками, жирами и углеводами. Если пациент не способен жевать и глотать самостоятельно, жидкая пища подается через зонд.
Вернуться к оглавлению
Прогнозы при болезни
Метастазирование само по себе является негативным прогностическим критерием, так как свидетельствует о поздних стадиях злокачественного процесса, о неоперабельности основной опухоли. Поэтому при появлении метастазов в лимфатических узлах пациенты живут от нескольких месяцев до года. Но если осложнения диагностированы вовремя и оперативное вмешательство произведено в достаточном объеме, летального исхода можно избежать.
Источник
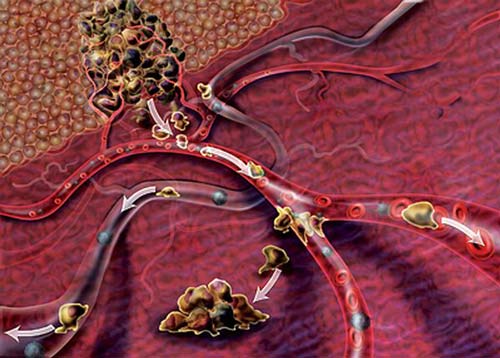
Способность к метастазированию — одна из основных особенностей злокачественных опухолей, которая, собственно, и делает их смертельно опасными. Раковые клетки способны отделяться от первичного очага, проникать в кровеносные или лимфатические сосуды и распространяться в различные части тела, давая начало новым очагам.
Течение большинства онкологических заболеваний принято делить на пять основных стадий, их обозначают цифрами 0, I, II, III, IV. Рак желудка с метастазами — это рак четвертой стадии. В классификации TNM буква M обозначает отдаленные метастазы. Она может принимать два значения:
- M0 — отдаленных метастазов нет, в таких случаях будет диагностирован рак желудка 0, I, II или III стадии.
- M1 — отдаленные метастазы имеются. В таких случаях диагностируют рак IV стадии.
Как часто диагностируют рак желудка с метастазами?
Так как на ранних стадиях опухоль не имеет симптомов, либо маскируется под другие заболевания (например, гастрит), зачастую она диагностируется на поздних стадиях. Примерно у четырех пациентов из пяти на момент постановки диагноза опухоль уже успела распространиться в организме. Это американская статистика, в России дела обстоят не лучше.
Так как с появлением отдаленных метастазов прогноз резко ухудшается, крайне актуален вопрос ранней диагностики рака желудка. Для этого применяются скрининговые исследования, в частности, гастроскопия. Наиболее удачный пример массового скрининга можно наблюдать в Японии: при высокой распространенности рака желудка в этой стране смертность от него ниже, чем во многих западных странах. Этого удалось добиться благодаря тому, что у многих больных опухоль обнаруживают на ранних стадиях.
Почему рак желудка метастазирует?
В процессе метастазирования принимают участие многие молекулярные механизмы, в современных знаниях о них остается еще немало пробелов. Известно, что злокачественные опухоли желудка развиваются из особых стволовых клеток. Некоторые подтипы стволовых клеток делают рак более склонным к метастазированию.
В общих чертах процесс метастазирования происходит следующим образом:
- Первичная опухоль в желудке постепенно растет и вторгается в окружающие ткани.
- Некоторые раковые клетки отделяются от первичного очага и проникают в кровеносные или лимфатические сосуды.
- С током крови или лимфы опухолевые клетки мигрируют в другие органы, оседают в мелких кровеносных сосудах, проникают через их стенки в окружающие ткани.
- Такое «путешествие» опасно для раковых клеток, многие из них погибают. Но, если условия оказываются благоприятными, раковая клетка закрепляется на новом месте и образует микроскопический вторичный очаг.
- Метастазировавшие клетки могут длительно, годами, оставаться неактивными. В определенный момент времени они могут начать активно размножаться, выделять вещества, которые стимулируют образование новых кровеносных сосудов, необходимых для роста опухолевой ткани.
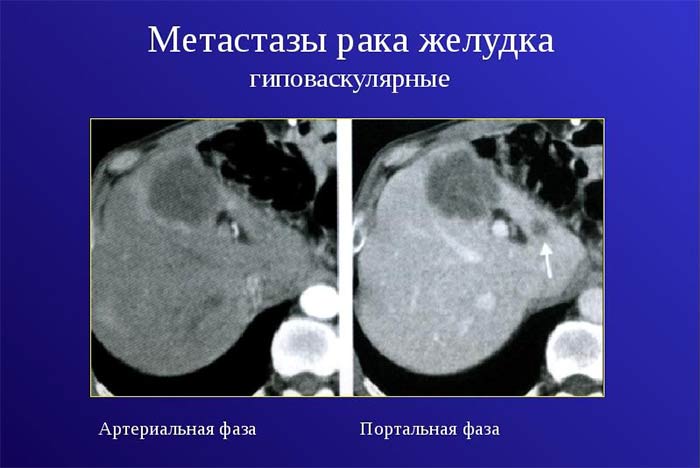
Даже после того как пациент прошел курс лечения, и наступила ремиссия, в организме могут остаться некоторые микроскопические метастазы. Со временем они способны стать причиной рецидива.
В какие органы метастазирует рак желудка?
В 2016 году группой ученых из Германии, Швеции и Финляндии было проведено исследование, по результатам которого были названы наиболее распространенные места локализации метастазов рака желудка:
- Печень — 48%.
- Брюшина — 32%.
- Легкие — 15%.
- Кости — 12%.
Локализация метастазов зависит от типа опухоли. Так, при раке кардии (места перехода пищевода в желудок) у мужчин опухолевые клетки чаще распространяются в легкие, нервную систему и кости. Опухоли в других частях органа склонны метастазировать в брюшину. Перстневидноклеточный рак чаще метастазирует в брюшину, кости и яичники, реже — в легкие и печень. В печени и брюшине обычно обнаруживают одиночные метастазы, в то время как метастазы в легких часто сочетаются с метастазами в печени.
Симптомы
Зачастую первые симптомы рака желудка появляются именно на поздних стадиях, когда уже произошло метастазирование. Симптомы зависят от того, в какой орган распространились раковые клетки:
- В брюшине: боли в животе, увеличение живота за счет скопления внутри жидкости (асцит), потеря аппетита, беспричинное сильное снижение веса.
- В печени: потеря аппетита и снижение веса, окрашивание мочи в темный цвет, увеличение живота, желтуха, боль в верхней части живота справа (под правым ребром), тошнота, рвота, повышенная потливость.
- В легких: боль в грудной клетке, упорный хронический кашель, примесь крови в мокроте, хрипы, одышка, снижение веса.
- В костях: боли, патологические (от небольшого усилия) переломы.
- В головном мозге: головные боли, тошнота, рвота, слабость, онемение в руках и ногах, нарушение координации движений, расстройства личности и поведения, речи, глотания, недержание мочи и стула.
Все эти симптомы могут быть вызваны другими заболеваниями.
Как диагностируют метастазы рака желудка?
Для поиска метастазов при раке желудка прибегают к следующим методам диагностики:
- Компьютерная томография хорошо обнаруживает метастазы в костях, но может также показать очаги и в мягких тканях.
- МРТ — безопасное исследование с применением магнитного поля, которое помогает обнаруживать метастазы в мягких тканях. В этом плане она точнее, чем КТ.
- Позитронно-эмиссионная томография — исследование, во время которого в организм вводят особую метку — безопасный радиоактивный сахар. Так как опухолевые клетки активно размножаются и нуждаются в большом количестве энергии, они накапливают этот сахар, благодаря чему становятся видны на снимках, сделанных специальным аппаратом. Существуют аппараты, с помощью которых можно одновременно выполнять ПЭТ и КТ, это помогает получить более детальную картину.
- Рентгенографию грудной клетки применяют для поиска метастазов в легких.
- Иногда возникает необходимость в диагностической лапароскопии — процедуре, во время которой врач делает прокол в стенке брюшной полости и вводит внутрь инструмент с видеокамерой (лапароскоп). Это помогает оценить степень распространения опухоли, обнаружить вторичные очаги в брюшине, внутренних органах.
Можно провести биопсию метастатического очага. При изучении ткани под микроскопом, в ней обнаруживают опухолевые клетки, характерные для рака желудка. Для того чтобы подобрать оптимальное лечение, проводят молекулярно-генетический анализ на некоторые вещества-маркеры:
- HER2 — рецептор на поверхности клеток, который стимулирует их размножение. При раке активность HER2 может быть повышена.
- PD-L1 — белок, который может взаимодействовать с иммунными клетками и подавлять их активность. Его относят к классу веществ, называемых контрольными точками.
Методы лечения
Если обнаружены отдаленные метастазы, ремиссия, как правило, становится невозможна. Лечение носит паллиативный характер, оно направлено на сокращение размеров и замедление роста опухоли, продление жизни пациента, борьбу с симптомами. Но рак с метастазами — это еще не приговор. Современные онкологи все чаще говорят о нем как о временно хроническом заболевании. На какой бы период времени ни удалось продлить жизнь пациента — это в любом случае небольшая победа.
Хирургическое лечение
Иногда удается удалить часть желудка с опухолью — провести субтотальную резекцию. Если такая операция невозможна, и опухоль создает препятствие для пищи, возможен один из следующих вариантов лечения:
- Шунтирование: верхнюю часть желудка соединяют отверстием с тонкой кишкой.
- Стентирование: в месте сужения устанавливают каркас с сетчатой стенкой, он помогает восстановить просвет желудка.
- Гастростомия или еюностомия: отверстие из желудка или тонкой кишки выводят на кожу, через него можно вводить пищу.
- Разрушение опухолевой ткани лазером с помощью эндоскопа, введенного через рот.
Химиотерапия
При раке желудка применяют препараты: 5-фторурацил, капецитабин, карбоплатин, цисплатин, доцетаксел, эпирубицин, иринотекан, оксалиплатин, паклитаксел. Их назначают в разных комбинациях.
Лучевая терапия
Облучение помогает сократить размеры опухоли, улучшить прохождение пищи, уменьшить боль. Применяются такие современные методы, как трехмерная конформная лучевая терапия, интенсивно-модулированная лучевая терапия. В них используются точные расчеты, которые помогают сконцентрировать излучение в области опухоли, минимально затрагивая здоровые ткани.
Иногда лучевую терапию сочетают с химиотерапией. Это помогает повысить эффективность лечения, но повышает риск серьезных побочных эффектов.
Таргетная терапия и иммунотерапия
При раке желудка с метастазами могут быть назначены некоторые таргетные препараты и иммунопрепараты:
- Если опухоль является HER2-позитивной, назначают трастузумаб (герцептин).
- Рамуцирумаб (цирамза) блокирует VEGF — вещество, которое раковые клетки синтезируют, чтобы стимулировать рост новых сосудов и обеспечить себя кислородом.
- Пембролизумаб (кейтруда) — иммунопрепарат, блокатор контрольной точки PD-L1. Он снимает блок с иммунных клеток, в результате чего те начинают атаковать опухолевую ткань.
Борьба с симптомами
На поздних стадиях онкологических заболеваний многих пациентов беспокоят сильные боли. Адекватное обезболивание помогает улучшить качество жизни. Применяются как ненаркотические, так и наркотические анальгетики. При желудочных кровотечениях развивается анемия. Если уровни эритроцитов и гемоглобина в крови сильно снижаются, приходится прибегать к переливанию эритроцитарной массы.
Важно оценивать нутритивный статус пациента. Если организм не получает нужных веществ, и проблему не удается решить с помощью диеты и гастростомии, назначают парентеральное питание: растворы питательных веществ вводят внутривенно, в обход пищеварительной системы.
Справиться с побочными эффектами и комфортно перенести курс лучевой терапии, химиотерапии помогает поддерживающее лечение.
Лечение метастазов в печени
Для борьбы с метастазами в печени при раке желудка существуют некоторые специальные методы:
- Интраартериальная химиотерапия, когда химиопрепарат вводят непосредственно в сосуд, питающий опухоль. При этом можно сильно увеличить дозировку и добиться положительного эффекта, не боясь серьезных побочных эффектов.
- Химиоэмболизация. В печеночную артерию вводят эмболизирующий препарат в сочетании с химиопрепаратом. Эмболизирующий препарат состоит из эмболов — микросфер, которые перекрывают просвет мелких сосудов и нарушают поступление к опухоли кислорода, питательных веществ.
- Радиочастотная абляция. В узел в печени вводят тонкий электрод в виде иглы и подают на него радиоволны, которые уничтожают раковые клетки. При необходимости процедуру можно повторять.
Лечение асцита
Асцит — скопление жидкости в брюшной полости — возникает при раке желудка в результате поражения метастазами печени и брюшины. Бороться с этим состоянием можно разными способами:
- Ограничение потребления жидкости и соли, мочегонные препараты.
- Лапароцентез — процедура, во время которой в брюшной стенке делают прокол и выводят избыток жидкости. Можно установить специальный перитонеальный катетер для оттока жидкости.
- Хирургические вмешательства, направленные на профилактику скопления жидкости в брюшной полости: оментогепатофренопексия, перитонеовенозный шунт, деперитонизация стенок брюшной полости.
- Внутрибрюшинная химиотерапия для борьбы с метастазами брюшины.
Прогноз при раке желудка с метастазами
Пятилетняя выживаемость на 4 стадии рака желудка составляет 5%. Это означает, что только пять из ста пациентов, у которых было диагностировано заболевание, останутся живы спустя 5 лет.
В среднем спустя 3 месяца с момента диагностики рака желудка с метастазами в живых остается половина пациентов. Прогноз хуже, если рак распространился в кости и печень: при таких метастазах половина пациентов погибает в течение 2 месяцев.
Источник
