Наличие газа в желчном пузыре

Лучевая диагностика газа в желчных протоках
а) Терминология:
1. Синонимы:
• Пневмобилия, аэробилия
2. Определения:
• Газ в желчевыделительной системе, в желчных протоках или желчном пузыре
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Яркие эхогенные очаги линейной/ветвящейся формы по ходу печеночных триад, сопровождающиеся реверберацией/«грязными» тенями
• Локализация:
о Чаще всего наблюдается во внутрипеченочных желчных протоках, хотя также встречается во внепеченочных желчных протоках и желчном пузыре
2. УЗИ при газе в желчных протоках:
• УЗИ в черно-белом режиме:
о Газ в просвете внутрипеченочных желчных протоков:
– Яркие эхогенные очаги линейной формы по ходу печеночных триад
– Не смещаются вниз под действием гравитации: в положении пациента на спине в желчных протоках левой доли > правой доли печени
– Отбрасывает «грязную» тень: тени с акустическим шумом, отбрасываемые отражающими звук объектами (газ)
– При больших количествах газа-артефакты типа реверберации
– Подвижность газа, лучше всего выявляемая при изменении положения тела пациента
о Газ в просвете внепеченочных желчных протоков:
– Линейные эхогенные очаги, отбрасывающие «грязную» тень
– В просвете внепеченочных желчных протоков, прилегающих к крупным структурам в воротах печени
о Газ в просвете желчного пузыря:
– Лентовидный эхогенный слой в верхней (в зависимости от положения тела пациента) части желчного пузыря
– Просвет желчного пузыря скрывается интенсивной реверберацией
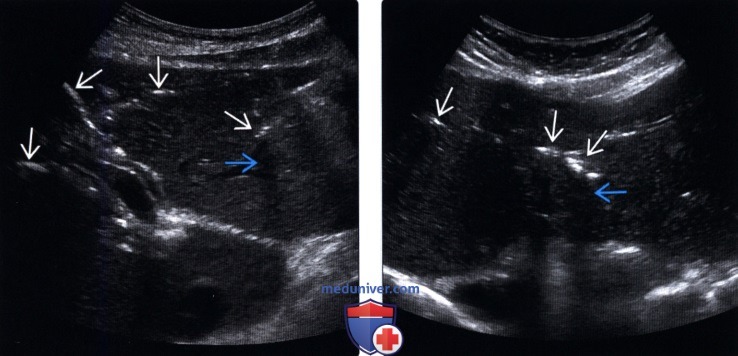
(Левый) На поперечном УЗ срезе через левую долю печени по ходу желчных протоков определяются множественные линейные эхогенные зоны, некоторые из них отбрасывают акустическую тень; такая картина отражает наличие газа в желчных протоках.
(Правый) На поперечном УЗ срезе через левую долю печени визуализируются линейные эхогенные очаги, отбрасывающие «грязную» акустическую тень; такие изменения вызваны наличием газа во внутрипеченочных желчных протоках.
3. КТ при газе в желчных протоках:
• КТ с контрастным усилением:
о Линейные/тубулярные участки газовой плотности, прилегающие к хорошо контрастируемым ветвям и крупным стволам воротной вены
– Могут выявляться в просвете желчных протоков (внутрипеченочных и/или внепеченочных) или в желчном пузыре
о Газ в желчных протоках чаще локализуется центрально, в отличие от газа в воротной вене, для которого характерна более периферическая локализация
4. Рентгенологические изменения:
• Симптом «сабли»: мечевидный просвет в правой параспинальной области
5. Рентгеноскопия:
• Дефекты заполнения: округлые, тогда как конкременты имеют угловатую/фацетированную форму
6. МРТ при газе в желчных протоках:
• При Т2 магнитной резонансной холангиопанкреатографии – гипоинтенсивные дефекты заполнения (аналогичные конкрементам)
• При Т1 МРТ в режиме последовательности градиент-эхо определяются структуры с отсутствием сигнала, сопровождающиеся артефактами магнитной восприимчивости
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Ультразвуковое исследование, КТ
• Рекомендации по методике проведения исследования:
о Для оценки подвижности газа исследуйте пациента в положении лежа на спине и в косых положениях тела
о Для наилучшей визуализации артефактов реверберации и акустических теней сфокусируйте датчик на соответствующем уровне
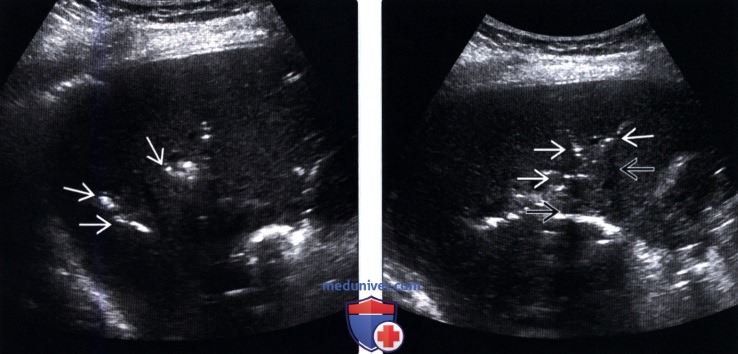
(Левый) На поперечном УЗ срезе правой доли печени определяется несколько эхогенных очагов В линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует картине газа в желчных протоках.
(Правый) На поперечном УЗ срезе правой доли печени визуализируются несколько эхогенных очагов линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует изменениям, возникающих при наличии газа в желчных протоках.
в) Дифференциальная диагностика газа в желчных протоках:
1. Газ в воротной вене:
• Ветвистые эхогенные очаги на периферии паренхимы печени в просвете ветвей воротной вены
• При цветовой допплерографии определяются острые направленные в обе стороны пики, накладывающиеся на обычное изображение воротной вены
2. Конкременты/сладж внутрипеченочных протоков:
• Эхогенные очаги, отбрасывающие плотную акустическую тень
• В зоне печеночной триады или в полости расширенных внутрипеченочных протоков
3. Кальциноз печеночной артерии:
• Кальцинированная артериальная стенка отображается в виде двойной гиперэхогенной линии, сопутствующей ветвям воротной вены
• Акустические тени различных размеров по всему объему печени
г) Патология. Общая характеристика:
• Этиология:
о Перенесенные ранее вмешательства на желчных путях, ятрогенные причины:
– Эндогенная ретроградная холангиопанкреатография ± сфинктеротомия
– Желчно-тонкокишечный анастомоз
– Наличие внутреннего стента или наружного дренажа желчных путей
о Желчепузырно-тонкокишечный/холедохо-тонкокишечный свищ:
– Затянувшийся острый холецистит ± осложнившийся желчнокаменной непроходимостью
– Перфоративная язва двенадцатиперстной кишки
– Распадающаяся злокачественная опухоль желчевыделительной системы (например, карциномы желчного пузыря)
о Газообразующая инфекция желчных путей:
– Эмфизематозный холецистит
– Острый бактериальный холангит
о Рецидивирующий пиогенный холангит
д) Клинические особенности. Течение и прогноз:
• В большинстве случаев состояние проходит самостоятельно
• Прогноз зависит от этиологии состояния
е) Список использованной литературы:
1. Shah РА et al: Hepatic gas: widening spectrum of causes detected at CT and US in the interventional era. Radiographics. 31 (5): 1403-13, 2011
2. Sherman SC et al: Pneumobilia: benign or life-threatening, i Emerg Med. 30(2):147-53, 2006
3. Okuda К et al: Sonographic features of hepatic artery calcification in chronic renal failure. Acta Radiol. 44(2): 151-3, 2003
4. Rubin JM et al: Clean and dirty shadowing at US: a reappraisal. Radiology. 181(1):2316, 1991
– Также рекомендуем “УЗИ при холангиокарциноме”
Редактор: Искандер Милевски. Дата публикации: 7.11.2019
Источник
Газовый (эмфизематозный) холецистит. Редкая и тяжелая форма острого холецистита, пусковой ее механизм — артериальная ишемия желчного пузыря. Эта форма холецистита выделена в самостоятельную на том основании, что вызывается газообразующими микроорганизмами Е. coli, Cl. perfringes, Cl. welchii или анаэробными стрептококками. Инфекционный процесс присоединяется вторично после закупорки желчного протока или в результате ишемии стенки желчного пузыря, где бактерии находят идеальную питательную среду. Несмотря на то что инфекционный процесс присоединяется вторично, он развивается очень быстро. Уже в течение 24-48 ч может быть клиническая картина тяжелого острого холецистита. У мужчин газовый холецистит встречается в 3 раза чаще, чем у женщин. Чаще развивается у пожилых мужчин, страдающих сахарным диабетом. Это обусловлено тем, что Е. coli может продуцировать газ в среде, содержащей сахар. Сахарный диабет не только способствует росту газообразующих бактерий, но и усугубляет деструктивный процесс в желчном пузыре. Пo клиническим проявлениям газовый холецистит не отличим от негазового.
Диагностика основывается на наличие газа в желчном пузыре при рентгенологическом исследовании или УЗИ. На обзорной рентгенограмме виден грушевидной формы желчный пузырь с четко очерченными контурами, иногда отмечается расслоение его стенки. В полости пузыря виден газ, перемещающийся при перемене положения тела, однако не проникающий за пределы пузырного протока. Газ находится не только в полости, но и инфильтрирует стенку желчного пузыря и окружающие его ткани. В положении обследуемого стоя внутри желчного пузыря отмечается уровень жидкости, что нехарактерно для внутреннего желчного свища. Эхографическая картина зависит от количества газа, при небольшом количестве в стенке желчного пузыря визуализируются гиперэхогенные очаги с конусовидной тенью или артефактами в виде «хвоста кометы». При большом количестве газ в стенке желчного пузыря виден в виде полумесяца. KT определяет газ в полости и стопке желчного пузыря (рис. 13.1). Наличие газа в полости желчного пузыря следует отличать от других патологических состояний. Так, после ЭПСТ газ в полость желчного пузыря может попадать ретроградно и располагаться вдоль передней стенки, что делает сходной топографическую картину с газовым холециститом. Однако отсутствие выраженных клинических симптомов, отрицательный топографический симптом Мерфи и свободное перемещение газа в пузыре при перемене положения больного позволяют легко провести дифференциальную диагностику (рис. 13.2).

Лабораторные данные соответствуют клинической картине острого бес-каменного холецистита. Клиническое течение иногда сопровождается тяжелой интоксикацией. Летальность при газовом холецистите более высокая но сравнению с обычным холециститом и достигает 15% и более.
Лечение заключается в применении больших доз антибиотиков и срочной операции, чаще традиционной холецистэктомии или чрескожной холецистостомии.
Тифозный холецистит. Причиной его являются тифозные бациллы (S. typhi). Возбудитель выводится из организма в основном через кишечные, слюнные и потовые железы, почки, а также фильтруется печенью из кровотока и выделяется в желчь. Однако лишь у 0,2% больных брюшным тифом происходит инфицирование желчных путей.
Острый тифозный холецистит развивается обычно в конце 2-й недели заболевания или даже в период реконвалесценции.
Хронический тифозный холецистит и носительство тифозной бациллы протекают, как правило, бессимптомно. Носитель выделяет с калом микроорганизмы. поступающие из желчных путей.
Лихорадка неясного генеза, особенно при отсутствии других симптомов, должна вызывать подозрение на брюшной тиф. В желчи или дуоденальном содержимом можно обнаружить возбудителя как у больных брюшным тифом (во все периоды инфекционного процесса), так и у бактерионосителей. Носители резистентны к антибактериальной терапии, однако носительство излечивается холецистэктомией (если нет очагов инфекции в желчных протоках). Хронический тифозный холецистит редко приводит к образованию желчных камней. Специфическая диагностика основывается на бактериологическом и серологическом исследованиях.
Острый холецистит при СПИДе. По данным L.A. Raja и соавт., при наблюдении за 901 больными СПИДом в течение 4 лет операция на органах брюшной полости потребовалась у 4%, из них в 43% случаев — холецистэктомия по поводу бескаменного холецистита. Причину холецистита связывают со снижением иммунной защиты и застойными явлениями в желчном пузыре, различной микрофлорой, в том числе с цитомегаловирусом и криптоспоридиями. Клинически выражается умеренной болью в правом подреберье, лихорадкой. В периферической крови количество лейкоцитов, как правило, не превышает норму, однако часто отмечается нейтрофильный сдвиг лейкоцитарной формулы влево, повышенная СОЭ. Ультразвуковая картина характеризуется признаками острого бескаменного холецистита. Консервативная терапия, как правило, неэффективна, в связи с чем показана холецистэктомия. Послеоперационная летальность высока и составляет 30%, что связана с септическими осложнениями.
Эозинофильный холецистит может быть самостоятельной патологией, или желчный пузырь поражается вторично при эозинофильном эзофагите, гастрите, энтерите, гепатите. Встречается редко. Описан G. Albot и соавт. в 1949 г. Этиология неизвестна. Предполагаемые причины — аллергия, паразитарная инвазия, эозинофильный гастроэнтерит и другие болезни, сопровождающиеся эозинофильной инфильтрацией различных органов (мозг, легкие, сердце, печень и др.), местный диатез, обусловленный желчными камнями, хронический бескаменный холецистит. Пo другим данным, причиной острого эозинофильного холецистита могут быть фитотерапия, сниженная моторика желудочно-кишечного трактата, обширные ожоги, узелковый полиартериит, узловатая эритема, болезнь Крона, саркондоз, синдром Шегрена.
При эозинофильном холецистите макроскопически стенка желчного пузыря утолщена за счет инфильтрации полслизистой основы. При микроскопическом исследовании выраженная инфильтрация эозинофилами мышечной и серозной оболочки, возможна периваскулярная инфильтрация (рис. 13.3). За пределами инфильтрата морфологическая структура стенки желчного пузыря соответствует картине банального воспаления. При поражении желчного пузыря клиническая картина не отличается от других форм острого холецистита. Характерны боль в правом подреберье, положительный симптом Мерфи. Клиническая симптоматика может изменяться в зависимости от глубины поражения и вовлечения других органов. Когда в патологический процесс вовлекается слизистая оболочка желудочно-кишечного тракта, появляются тошнота, рвота, потеря массы тела, симптомы мальабсорбции и железодефицитной анемии. При вовлечении в патологический процесс, серозной оболочки — абдоминальная боль, асцит, напряжение мышц передней брюшной стенки.

Несмотря на то что эозинофильный холецистит относится к группе заболеваний, течение которых, как правило, сопровождается эозинофилией, она улавливается не всегда. Небольшое или умеренное повышение числа эозинофилов в периферической крови до 10-12% при нормальном лейкоцитозе нельзя считать специфичным. В диагностике может иметь значение эозинофилия в анамнезе и такие заболевания, как крапивница, бронхиальная астма, болезни топкой кишки. До операции диагноз, как правило, не устанавливается. Однако наличие эозинофилии в сочетании с клиникой острого холецистита позволяет установить диагноз на дооперационном этапе. Эозинофильный холецистит относится к редким заболеваниям, однако гастроэнтерологи и хирурги должны быть осведомлены об этой патологии и постараться определить его причину и правильную тактику ведения больных в послеоперационном периоде. Показание к холецистэктомии — картина острого холецистита, в том числе и осложненного холецистолитиазом. В послеоперационном периоде хороший эффект обеспечивает назначение кортикостероидных гормонов, которые предупреждают поражение других органов пищеварения.
Туберкулезный холецистит. Несмотря на тесную анатомо-функциональную взаимосвязь между печенью и желчным пузырем, туберкулезное поражение желчного пузыря встречается редко. Это позволяет предполагать наличие специфической устойчивости желчного пузыря к туберкулезным микобактериям. Однако факторы, определяющие эту устойчивость, неизвестны. Можно предполагать, что это обусловлено высокой концентрацией желчных кислот в пузыре, оказывающих бактерицидное действие. Экспериментально доказано, что здоровый желчный пузырь интактен к туберкулезной инфекции даже при введении бацилл в его просвет. Поражение желчного пузыря может быть как изолированным, так и частью генерализованного процесса. У около 50% больных с туберкулезом желчного пузыря имеются признаки активного туберкулеза и в других органах. Поражение желчного пузыря может происходить гематогенным или лимфогенным путем, а также переходить на него из печени или других органов брюшной полости контактным путем. У большинства больных туберкулез развивается на фоне ранее существовавшего хронического холецистита, в том числе и калькулезного.
Первый случай туберкулезного поражения желчного пузыря описал Н. Gaucher в 1870 г. Частота поражения желчного пузыря увеличивается пропорционально росту общей заболеваемости туберкулезом. Диагноз в большинстве случаев ставится во время операции, так как заболевание не имеет специфических признаков. В ряде случаев клиническое течение напоминает острый или хронический холецистит или протекает под маской рака желчного пузыря. Подозрение на туберкулезное поражение желчного пузыря должно возникать в случае указания на туберкулез в анамнезе. Характерны анемия, лимфоцитоз, резко повышенная СОЭ. При сочетанном поражении желчного пузыря и желчных протоков, а также при наличии холедохолитиаза возможна желтуха. Причиной желтухи может быть сдавление общего желчного протока увеличенными перихоледохеальными лимфатическими узлами, а также закупорка его казеозными массами. При подозрении на туберкулезный холецистит необходимо провести кожные тесты с туберкулином. Окончательный диагноз устанавливается после гистологического исследования операционного материала. В послеоперационном периоде назначают специфическую терапию под наблюдением фтизиохирурга.
Острый и хронический бескаменный холецистит встречается при различных инфекциях и паразитарной инвазии — описторхозе, бруцеллезе, лямблиозе, актиномикозе, холере и др.
Источник

 |
| При желчнокаменной болезни полезны сладкие фрукты и ягоды. Фото агентства «Москва» |
Желчнокаменная болезнь – это весьма распространенный недуг, характеризующийся образованием из солей кальция и холестерина так называемых конкрементов (камней). Локализуются они в желчном пузыре или желчных протоках. Согласно статистике, женщины чаще подвержены этому заболеванию, чем мужчины, что объясняется повышенной выработкой желчи. Особенно провоцирует ее высокий уровень гормона эстрогена, который наблюдается у беременных. В группе риска находятся также люди, злоупотребляющие жирной пищей и ведущие малоподвижный образ жизни. Кроме того, важным фактором, способствующим возникновению болезни, является наследственность.
Словом, если вас беспокоит горечь во рту и тяжесть в животе, усиливающаяся после приема жирной пищи, копченостей, маринованных продуктов, надо проконсультироваться у гастроэнтеролога. К другим симптомам относятся метеоризм, неустойчивый стул, общая слабость. Бывает, что заболевание протекает без выраженных признаков, лишь изредка напоминая о себе. Но в один не прекрасный день неожиданно появляется резкая боль в правом подреберье, переходящая в плечо и лопатку. Это желчная колика – болевой синдром, сигнализирующий о наличии камней.
Итак, желчная колика – это приступ резкой схваткообразной боли в правом подреберье, которая может распространяться на верхнюю часть живота, правое плечо и даже шею. Чаще всего она возникает при желчнокаменной болезни (по статистике встречается у женщин в 2–3 раза чаще, чем у мужчин). Таким образом, желчная колика происходит вследствие закупорки желчевыводящих путей (протоков) мелкими камнями или песком, в результате чего нарушается нормальный отток желчи из желчного пузыря в общий проток, связанный с двенадцатиперстной кишкой. При этом в желчном пузыре нарастает давление, что и приводит к появлению боли.
Впрочем, иногда желчная колика бывает и при отсутствии камней. В этом случае причиной ее могут быть холецистит (воспаление желчного пузыря) или дискинезия желчевыводящих путей (нарушение сократительной способности желчных протоков). Обычно приступ наступает после приема жирной, жареной или острой пищи, а также употребления алкоголя. Боль может распространяться по всему животу и отдавать в спину. Причем она усиливается при движении и нередко сопровождается тошнотой и рвотой, а порой повышением температуры и желтушным окрашиванием кожи. Кстати, возникновение колики могут спровоцировать различные физические нагрузки, например работа на дачном участке или поднятие тяжестей.
Что делать при наступлении приступа? В первую очередь нужно расстегнуть тесную одежду, затем лечь на правый бок и постараться расслабиться. Замечено, что покой иногда помогает снять боль. Поскольку конкретная причина возникновения желчной колики неизвестна, не следует класть на живот горячую грелку, так как это может ухудшить состояние больного. Если боль не стихнет, надо вызвать скорую помощь. После осмотра больного врач снимет приступ, сделав инъекцию спазмолитического и обезболивающего препарата. А в тяжелых случаях потребуется госпитализация в хирургическое отделение больницы.
Впрочем, даже если колика пройдет без последствий, необходимо проконсультироваться у гастроэнтеролога. Ведь не исключено, что приступ может повториться. Поэтому важно установить причину. Возможно, боль вызвана не заболеванием желчного пузыря, а другим недугом, например панкреатитом (воспалением поджелудочной железы) или правосторонней почечной коликой. Выявить конкретную патологию помогут ультразвуковое и рентгенологическое исследования, а также дуоденальное зондирование (исследование функции печени, желчного пузыря, поджелудочной железы с помощью зонда).
Если речь идет о желчнокаменной болезни, то в начальной стадии ее лечение может быть консервативным. В основе его – диета. Больной должен исключить из своего пищевого рациона жирную и острую пищу, а также отказаться от употребления спиртного. Что касается меню, то в него следует включать такие блюда, как, например, овощные супы, вегетарианский борщ, отварные мясо и курицу, нежирные сорта рыбы. Полезны вареные овощи, сладкие фрукты и ягоды. Есть надо небольшими порциями четыре-пять раз в день. При этом не допускать больших временных перерывов между приемами пищи, чтобы не провоцировать застой желчи.
Наряду с рекомендациями по диете врач назначает больному медикаментозную терапию, включающую, в частности, применение различных желчегонных и противовоспалительных препаратов. Хороший лечебный эффект дает применение настоев и отваров лекарственных растений, обладающих желчегонным и противовоспалительным действием.
Источник
