Нарушение моторики желчного пузыря дискинезия

Комментарии
Опубликовано в журнале:
Практика педиатра
Март, 2007
С.В. Бельмер, профессор кафедры детских болезней № 2 ГОУ ВПО «Российский государственный медицинский университет» Росздрава, д-р мед. наук
Среди многочисленных вариантов заболеваний желчевыводящих путей (холепатий) нарушения их моторики, или дискинезии, следует считать самыми распространенными, хотя бы по той причине, что они сопровождают практически любой патологический процесс в билиарном тракте.
Нарушения моторики желчевыводящих путей (ЖВП) можно подразделить на функциональные и связанные с органическими причинами. Также нарушения моторики билиарного тракта подразделяют на:
- дисфункции (дискинезии) желчного пузыря: гипо- и гиперкинетическая (гипо- и гипермоторная);
- дисфункции (дистонии) сфинктера Одди: гипо- и гипертоническая.
Причины дискинезий
Основными причинами дискинезий ЖВП являются:
- вегетативная дисфункция (наиболее частая причина функциональных холепатий);
- патология желчного пузыря (дискинезия на фоне органических нарушений);
- патология других органов пищеварения (в связи с нарушениями нервной и/или гуморальной регуляции).
Как следует из вышеуказанных причин, нарушения моторики ЖВП всегда носят вторичный характер. О «первичных дискинезиях» можно говорить лишь с определенной долей условности. В случае органических причин дискинезии и дистонии обусловлены поражением самих ЖВП, а при функциональных холепатиях – нарушением регуляции со стороны нервной системы.
Клинические проявления
Основными симптомами нарушений моторики ЖВП являются:
- боли в животе: в области правого подреберья и в эпигастральной области, тупые – острые; после еды – после нагрузки; типичная иррадиация – вверх, в правое плечо;
- тошнота, рвота;
- горечь во рту;
- признаки холестаза;
- увеличение печени;
- болезненность при пальпации;
- пузырные симптомы (в т.ч. болезненность в точке проекции желчного пузыря).
Характер болей в определенной степени определяется характером дискинезии: тупые боли после еды характерны для гипокинетических и гипотонических нарушений, тогда как сильные боли после нагрузки (физической или эмоциональной) указывают на гиперкинетические и гипертонические нарушения. Тошнота наблюдается относительно часто, но развитие рвоты указывает на тяжесть процесса. Горечь во рту является отражением нарушения моторики верхних отделов пищеварительного тракта в целом. Наконец, признаки холестаза могут отсутствовать или быть выражены в различной степени, что определяется характером основного патологического процесса.
При осмотре больного врач обращает внимание на «пузырные» симптомы, выявляемые при пальпации. Основными из них являются болезненность в точке проекции желчного пузыря, симптом Кера, симптом Мерфи, симптом Ортнера (Грекова), симптом Мюсси (Георгиевского; френикус-симптом). Всего же описано несколько десятков пузырных симптомов.
Дополнительные методы исследования
Исследования, позволяющие оценить моторику ЖВП и определить характер дискинезии:
- дуоденальное зондирование;
- пероральная и внутривенная холецистографии;
- ультразвуковое исследование;
- гепатобилиарная сцинтиграфия.
Дуоденальное зондирование позволяет оценить моторику ЖВП, цитологический и биохимический состав желчи, провести ее микробиологическое исследование. В то же время дуоденальное зондирование – длительное и плохо переносимое ребенком исследование. При этом эффект раскрытия сфинктера Одди при использовании сульфата магния удается добиться примерно в 70% случаев. Противопоказаниями к дуоденальному зондированию являются острый холецистит, холангит, обострение хронического холецистита, холангита, варикозное расширение вен пищевода, стенозы пищевода, склонность к бронхоспазмам, сердечная недостаточность. Приведенные выше обстоятельства ограничивает сферу применения данного метода, несмотря на уникальную информацию (недоступную для других методов исследования), которую можно получить при грамотном его проведении.
Наиболее широко в настоящее время для диагностики холепатий применяют ультразвуковое исследование (УЗИ). Чаще всего для оценки моторики желчного пузыря проводят функциональные тесты, назначая желчегонный стимулятор и оценивая изменения размеров желчного пузыря, которые измеряют до и после стимуляции (по данным ультразвукового исследования или, реже, пероральной холецистографии). В качестве стимулятора используются яичные желтки, ксилит, сорбит, лекарственные препараты. В норме поперечник желчного пузыря и его объем через 45 минут должны сократиться примерно на 50%. Более интенсивное сокращение говорит о его гипермоторике (гиперкинезии), а слабое – гипомоторике (гипокинезии). Метод не дает прямого ответа на вопрос о тонусе сфинктеров. Можно предположить, что появление боли на фоне стимуляции сокращения желчного пузыря является косвенным признаком гипертонии сфинктерного аппарата. Аналогичные результаты можно получить, используя рентгенологические методы исследования (холецистография), однако необходимость лучевой нагрузки на ребенка, так же как введения контрастного вещества, несколько ограничивают область их применения.
Гепатобилиарная сцинтиграфия (радиоизотопное исследование печени) проводится, в первую очередь, с целью оценки функции гепатоцита, но одновременно позволяет изучить моторную функцию ЖВП. Метод не является повседневным в силу сложности, необходимости специального оборудования, дороговизны. Кроме того, он не позволяет оценить другие характеристика желчевыводящей системы (форму и размеры протоков и желчного пузыря и др.).
Лечение
Коррекцию нарушений моторики ЖВП начинают с поиска причины и ее устранения – лечения основного заболевания ЖВП, коррекции вегетативного статуса и т.д. (табл. 1)
Таблица 1
Алгоритм коррекции дискинезий и дистоний ЖВП
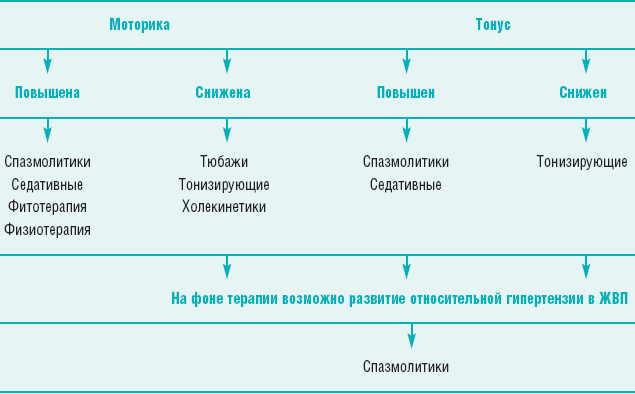
Диета. При любых формах дискинезий показано многократное питание в течение дня (5-6 раз), а также исключение жареных блюд, шоколада, какао, кофе, крепких бульонов, копченостей, газированных напитков.
При гипертонической и гиперкинетической формах дискинезий рекомендуется дробное (4-5 раз) питание с ограничением продуктов, вызывающих сокращение пузыря: жирные мясо, рыба и птица, растительное масло, изделия из жирного теста, пряности, грибы, бульоны, лук, чеснок, щавель, редька, маринады, копчености, газированные напитки. Также следует исключить продукты, вызывающие газообразование: ржаной хлеб, горох, бобы. Не рекомендуются любые холодные блюда.
При гипотонической гипокинетической формах дискинезий в диету должны быть включены фрукты, овощи, растительное и сливочное масло, сливки, сметана, яйца.
Желчегонные средства подразделяются на холеретики и холекинетики. Холеретики увеличивают концентрацию желчных кислот в желчи. К этой группе относятся препараты, содержащие компоненты бычьей желчи (Фестал, Аллохол, Холензим, Лиобил и др.) и/или растительные стеролы, входящие в состав желчегонных трав, увеличивающие концентрацию органических анионов. Противопоказаниями к назначению холеретиков, в первую очередь, содержащих компоненты желчи, являются гепатиты, циррозы печени, язвенная болезнь, эрозии слизистой оболочки желудочно-кишечного тракта, панкреатит, диарейный синдром. Эти же препараты, в связи с их раздражающим действием на слизистую оболочку желудочно-кишечного тракта, у детей с гастроэнтерологической патологией следует применять ограниченно.
Холекинетики стимулируют сократительную функцию желчного пузыря и снижают давление в билиарной системе (сернокислая магнезия, многоатомные спирты, растительные препараты – Фламин, Берберин и др.)
Высокоэффективным холекинетическим средством остаются тюбажи с минеральной водой. Утром натощак больной выпивает 100-150 мл теплой минеральной воды без газов, после чего ложится на правый бок, под который подкладывают теплую грелку, и лежит в течение 45-120 минут. В минеральную воду могут добавляться сорбит, сульфат магния, соль Барбара и др. Вместо минеральной воды могут использоваться соли, обладающие желчегонным эффектом, или мед. Конкретный стимулирующий состав подбирает врач, исходя из особенностей больного. Курс обычно состоит из 10 процедур, которые проводятся один раз в три дня.
Важным компонентом лечения являются холеспазмолитики (мебеверин, дротаверин, гимекромон и др.). Особое место среди миотропных спазмолитиков занимает мебеверин (Дюспаталин), обладающий двойным механизмом действия, препятствующим развитию гипотонии как побочного эффекта спазмолитической терапии. Особенностью Дюспаталина является его форма выпуска, обеспечивающая пролонгированный эффект. Дюспаталин назначается внутрь за 20 минут до еды по 1 капсуле 2 раза в день (утром и вечером). Многолетний опыт применения мебеверина показал не только эффективность препарата, но и его безопасность. Важной особенностью препарата является отсутствие антихолинергических эффектов, что значительно расширяет область его применения. В нашей стране Дюспаталин разрешен к применению у детей с 12 лет. Мебеверин является препаратом выбора для детей старше 12 лет при гипертонии сфинктеров, гиперкинезии и особенно при сочетании обоих нарушений.
Нейротропные средства назначаются с учетом характера дискинезии и вегетативной дисфункции. В соответствии с этим рекомендуют тонизирующие (женьшень, кофеин и т.п.) или седативные (бромиды, настой валерианы, настой пустырника и др.) препараты. Выбор препарата желательно обсудить с невропатологом.
Физиотерапия при гиперкинетических и гипертонических формах дискинезий может включать электрофорез с новокаином, парафиновые аппликации, общие радоновые или хвойные ванны, а при гипокинетических и гипотонических – электрофорез с или сульфатом магнезии, фарадизацию, гальванизацию, диадинамические токи Бернара.
Минеральные воды с высокой минерализацией, значительным содержанием газа, сульфатов, хлоридов (Ессентуки № 17, Арзни и др.) комнатной температуры или слегка подогретые за 30-60 минут до еды стимулируют моторику ЖВП, в то время как слабо минерализированные воды (Славяновская, Смирновская, Ессентуки №4, №20, Нарзан и др.) в подогретом виде обладают спазмолитическим и тормозящим моторику эффектом.
В качестве дополнительных средств при внепеченочном холестазе могут быть назначены гепатопротекторы, обеспечивающие защиту клеток печени и протоков от повреждающего действия желчи в условиях гипертензии в ЖВП.
Гепатопротекторы подразделяются на препараты:
- Химического происхождения – урсодеоксихолевая кислота, аденинметионин, метионин, эссенциальные фосфолипиды.
- Животного происхождения (Сирепар, в настоящее время не применяется).
- Растительного происхождения (широко используются) – расторопша, куркума, артишок, семена тыквы, комбинированные средства (Лив. 52 К, Гепабене, Гепатофальк Планта).
Препарат растительного происхождения Лив. 52 К отличается сочетанием гепатопротективного и желчегонного действий. Благодаря чему стимулируется восстановление клеток печени, и снижаются показатели холестаза (ГТТП, ЩФ, уробилин), уменьшается или исчезает осадок в полости желчного пузыря. Препарат Лив. 52 К способствует купированию абдоминального и диспептического синдромов, улучшает пищеварение и нормализует стул. Применяется у детей старше 2-х лет по 10-20 капель 2 раза в день. - Гомеопатические.
Гепатопротекторы в первую очередь показаны при выраженном холестазе, однако их применение обосновано и при менее выраженных нарушениях моторики ЖВП. Вопрос о целесообразности их назначения решается индивидуально, исходя из особенностей течения болезни у конкретного пациента.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
 Дискинезия желчного пузыря – нарушение движение желчи.
Дискинезия желчного пузыря – нарушение движение желчи.
Различают несколько типов патологии – с чрезмерной активностью желчного пузыря, застойными процессами. Формирование заболевания связано с аномальным строением органов, хроническими болезнями, нарушениями в работе различных систем, воздействии внешних факторов. Дискинезия проявляется в любом возрасте, в том числе, у детей.
Терапию осуществляют медикаментами, народными средствами, хирургическим путем. Обязательно нужно придерживаться здорового питания, вести подвижный образ жизни, но не переутомляться физически, эмоционально.
Классификация
Выделяют 3 типа ДЖВП:
- Гипокинетическая (гипомоторная, гипотоническая). В этом случае наблюдается снижение тонуса желчного пузыря, снижение двигательной активности протоков.
- Гиперкинетическая (гипертоническая, гипермоторная). Здесь преобладают спастические явления, повышенная сократимость органа.
- Смешанная. При смешанной форме присутствует и изменение тонуса, и коликообразные боли.
Механизм образования желчи
Выделение желчи из ЖП регулируют следующие нейрогуморальные факторы:
- Висцеральная нервная система (ВНС) регулирует функциональность многих органов. Когда блуждающий нерв активируется, происходит сокращение ЖП и расслабление сфинктера Одди. Когда нарушается функциональность ВНС, этот процесс нарушается.
- Гормоны кишечника вырабатываются пищеварительными органами во время еды. Холецистокинин провоцирует сокращение ЖП и расслабление сфинктера Одди.
- Нейропептиды – это разновидность молекул протеина, которые образуются в ЦНС и периферической нервной системе и обладают свойствами гормонов. Они предотвращают сокращение ЖП.
Эти факторы взаимодействуют между собой и провоцируют сокращение мышц ЖП во время еды, повышение в нём давления. Как следствие, происходит расслабление сфинктера Люткенса, и печёночный секрет поступает в проток пузыря. Потом она поступает в общий желчный канал, а затем через сфинктер Одди в ДПК. При возникновении болезни этот механизм нарушается.
Под воздействием желчи пепсин в ДПК теряет свои свойства. Кроме того, печёночный секрет провоцирует расщепление и всасывание жиров, улучшает моторику тощей кишки, повышает аппетит, активирует выработку слизи и гормонов кишечника.
Причины развития
В зависимости от факторов, которые привели к дискинезии желчного пузыря и желчевыводящих путей болезнь делится на первичную и вторичную.
Самими распространёнными источниками развития первого типа недуга выступают:
- удвоение или же сужение этого органа или пузырных протоков;
- формирование рубцов и перетяжек;
- неправильная двигательная активность гладкомышечных клеток;
- дисфункция ВНС, которая может развиваться из-за острых или хронических стрессов;
- повышение или понижение выработки холецистокинина;
- врождённая несостоятельность мышц желчного пузыря и желчевыводящих протоков;
- нерациональное питание, в частности переедание, нерегулярные приёмы пищи или чрезмерное пристрастие к жирным блюдам. Именно по этой причине не последнее место в лечении занимает щадящее питание при дискинезии;
- наличие у человека какой-либо стадии ожирения или же, наоборот, недостаток массы тела;
- малоподвижный образ жизни.
Вторичная ДЖВП развивается на фоне уже протекающих в человеческом организме заболеваний, что затрудняет установление правильного диагноза, поскольку симптоматика основного недуга преобладает над признаками неправильной работы желчного пузыря.
Таким образом, патологические источники болезни представлены:
- различными аллергическими расстройствами, например, бронхиальной астмой, пищевой аллергией или хроническим течением крапивницы;
- гастроэнтерологическими недугами, в частности язвенным поражением ДПК или желудка, гастритом и дуоденитом, колитом и энтеритом, а также атрофией слизистой оболочки ЖКТ;
- протеканием хронического воспаления в органах брюшной и тазовой полости – сюда стоит отнести пиелонефрит и аднексит, солярит и кистообразные опухоли яичника;
- иными билиарными патологиями – гепатитом и холангитом, холециститом и ЖКБ, циррозом печени и целиакией;
- патологическим влиянием болезнетворных бактерий, глистов и паразитов;
- заболеваниями эндокринной системы;
- бесконтрольным приёмом некоторых лекарственных препаратов, а именно контрацептивов и простагландинов.
Помимо этого, гастроэнтерологами выдвинута теория о том, что на развитие такой болезни может повлиять неправильная работа клеток печени, отчего они изначально вырабатывают желчь с изменённым составом.

Симптомы и типы дискинезии желчного пузыря
В зависимости от тонуса стенок желчного пузыря и его протоков выделяют три формы дискинезии: гипертоническую (гипермоторную), гипотоническую (гипомотроную) и смешанную. Каждая форма имеет свои характерные симптомы.
Симптомы гипермоторной дискинезии желчного пузыря
- Боль острая, коликообразная, возникающая резко в правом подреберье. Провоцирующие факторы: стресс (наиболее часто), реже после погрешностей в питании (например, жирной пищи) или физической нагрузки. Приступ длиться около 20-30 минут. Боль нередко отдает в правое плечо и руку, а иногда иррадиирует в область сердца, имитируя приступ стенокардии.
- Пониженный аппетит развивается вследствие неравномерного поступления желчи в просвет тонкого кишечника (слишком большом или малом количестве) между приемами пищи.
- Понижение массы тела развивается при длительном течении заболевания из-за нарушения процесса переваривания и недостаточного всасывания белков, жиров, углеводов, витаминов и минеральных веществ.
- Тошнота и/или рвота возникает во время приступа (наиболее часто).
- Жидкий стул появляется либо во время приступа, либо вскоре после еды в периоде обострения.
- Симптомы нарушения в работе вегетативной нервной системы. Вне приступа — раздражительность, быстрая утомляемость, повышение артериального давления, ноющие боли в области сердца и другие. Во время приступа — учащенное сердцебиение, потливость, головная боль, выраженная общая слабость, повышенное артериальное давление.
Симптомы гипомоторной дискинезии желчного пузыря
- Боль постоянная, тупая и длительная, разлитая. Находится в правой верхней части живота. Усиливается после стресса или погрешностей в питании (наиболее часто).
- Отрыжка появляется в основном после еды, но иногда — между приемами пищи.
- Тошнота и/или рвота возникает после погрешностей в питании: жирная пища, быстрая еда, переедание и так далее.
- Горечь во рту появляется наиболее часто по утрам или после физической нагрузки.
- Пониженный аппетит, который связан с недостаточным поступлением желчи в просвет тонкого кишечника.
- Вздутие живота возникает в момент максимальной работы ЖКТ, сопровождаясь болями, которые уменьшаются после отхождения газов.
- Понос развивается редко, появляясь, как правило, после приема пищи.
- Запор. Стул отсутствует более 48 часов или недостаточно опорожняется кишечник. При этом плотность каловых масс повышается (становятся сухими), поэтому их отхождение ещё больше затрудняется. Так образуется порочный круг.
- Избыточный вес (ожирение) развивается вследствие нарушения процесса расщепления жиров. Однако иногда имеет место ещё до начала заболевания.
- Нарушения в работе вегетативной нервной системы: понижение артериального давления, уменьшение частоты сердечных сокращений, плохой сон, повышенное слюноотделение.
Признаки смешанной формы
Симптомы, наблюдаемые при обеих формах дискинезии:
- Налет на языке может быть белым или с желтоватым оттенком (если имеется заброс желчи из 12 ПК в желудок, а из него — в ротовую полость). Больные могут предъявлять жалобы на жжение языка и притупление вкусовых ощущений.
- Желтушность кожных покровов и видимых слизистых оболочек (склеры). При этом, как правило, моча окрашивается в темный цвет, а кал становится бесцветным.
Диагностика
Диагностировать первичную форму болезни не всегда легко. УЗИ помогает выявить аномалии желчевыводящей системы. Но изменения, происходящие в процессе развития заболевания, можно заметить лишь спустя продолжительное время после начала болезни.
При вторичной дискинезии также показано УЗИ. Этот метод позволяет оценить размеры желчного органа, изучить его содержимое, удостовериться в наличии либо отсутствии перекрутов, стяжек. В момент проведения диагностической процедуры оценивается сократительная функция стенок желчных протоков.
Показаниями для проведения ультразвукового исследования являются:
- жалобы пациента на частые боли в правом боку;
- окрас кожных покровов в желтый цвет;
- обнаружение уплотнения в животе при пальпации;
- увеличение размеров печени, селезенки.
Дополнительно к проведению УЗИ назначаются лабораторные исследования:
- общий и биохимический анализ крови;
- анализ кала на яйца гельминтов, лямблии.
При первичной форме заболевания показатели крови не изменены. При наличии паразитов увеличивается количество эозинофилов, в кале обнаруживаются яйца. Если имеется воспалительный процесс, повышается СОЭ. Биохимический анализ крови позволит определить панкреатит, застой желчи, нарушение липидного обмена.
Кроме указанных методов, проводят дополнительные исследования. Они направлены на выявление любых изменений, происходящих с желчевыводящей системой:
- Холецистография. Назначается для обнаружения камней в пузыре. Дополнительно изучают работоспособность и растяжимость желчного пузыря.
- Манометрия сфинктера. Выполняется для определения напряженности и функциональности сфинктера Одди.
- Холангиография. Проводится для исследования желчного протока.
Дуоденальное зондирование делают с целью изучения состава желчи и функциональности желчевыводящих путей. Дополнительно при этом виде диагностики врачам удается обнаружить сопутствующие патологические изменения органов пищеварительной системы.
Для получения полной клинической картины может потребоваться проведение компьютерной или магнитно-резонансной томографии желчных органов и выводящих протоков.
Осложнения
ДЖВП не является нормальным состоянием для организма. Лечение должно проводиться в полном объеме. В противном случае возможно развитие следующих осложнений:
- холецистит – воспалительный процесс с вовлечением желчного пузыря;
- появление конкрементов в желчном пузыре;
- панкреатит острый и хронический;
- дуоденит – воспалительный процесс в двенадцатиперстной кишке.

Лечение дискинезии желчевыводящих путей
Предусматривается комплексный подход. Основная цель лечения дискинезии желчевыводящих путей – обеспечить полноценную работу желчному пузырю, предотвратить осложнения.
Терапия включает:
- Диету;
- Правильный образ жизни;
- Прием медикаментов;
- Гомеопатические, народные средства;
- Медицинские процедуры.
При аутоиммунных нарушениях требуется прием гормональных средств, вирусный гепатит лечат антивирусными средствами, от вредных микроорганизмов, гельминтов избавляются противопаразитарными препаратами, антибиотиками. В каждом случае требуется индивидуальный подход, но обязательно соблюдать диету, вести здоровый образ жизни.
Дополнительные методы терапии:
- Иглоукалывание;
- Электрофорез;
- Тюбаж;
- Лечение пиявками;
- Точечный массаж.
Тюбаж осуществляется в домашних условиях. Процедура активизирует отток желчи, улучшает работу печени, желчного пузыря. Утром натощак выпивают 1 л негазированной минеральной воды. Ложатся в постель на левый бок, на правый кладут теплую грелку на 1-2 часа. Поднимаются, делают легкую зарядку – наклоны туловища, приседание. Об очищении протоков говорит черный стул с резким запахом. Процедуру делают 1 раз в месяц, запрещается при желчнокаменной болезни.
Медикаментозное лечение
Лекарственные препараты для лечения дискинезии желчного назначаются гастроэнтерологом в зависимости от формы заболевания.
В терапии гиперкинетической дискинезии желчного пузыря применяют:
- желчегонные препараты, относящиеся к группе холекинетиков (Гепабене, Холосас, Фламин, Маннит, Сорбит, Оксафенамид) – улучшают отток желчи;
- холеспазмолитики (Дротаверин, Папаверин, Но-шпа) – купируют болевой синдром;
- седативные средства (Новопассит, настойка пустырника или валерианы).
При гипокинетической форме дискинезии желчного пузыря назначаются:
- желчегонные препараты, относящиеся к группе холеретиков (Аллохол, Холензим, Танацехол, Лиобил);
- спазмолитики миотропного ряда (Одестон, Дюспаталин);
- ферментные препараты (Пензитал, Креон, Мезим) – применяют при выраженном диспепсическом синдроме (метеоризм, запоры или поносы, горечь во рту);
- тонизирующие средства (настойка элеутерококка, женьшеня).
При смешанном течении дискинезии к приему назначают препараты с прокинетическим и противорвотным действием — Мотилиум, Церукал. Для купирования болезненных спазмов подходят Папаверин, Но-шпа. При всех формах патологии с преобладанием симптоматики ВСД требуется прием антидепрессантов (Мелипрамин, Эливел, Сертралин) и обезболивающих — Кеторолак, Дексаметазон, Анаприлин.

Народные средства
Лечение осуществляется с помощью лекарственных трав, семян, овощей, фруктов. При выборе эффективного лекарства нужно учитывать тип дискинезии, свойства компонентов средства.
Если дискинезия развивается по гипертоническому типу, уместны следующие варианты:
- Перечная мята. Для ослабления спазмов, устранения тошноты, улучшения аппетита и активизации ЖКТ заваривают свежие или сушёные листья из расчёта 10 грамм на стакан кипятка. После получасового настаивания принимают средство по 80 мл дважды в сутки за 20 минут до еды.
- Корень солодки. Отвар готовят аналогично приведённому выше варианту, остужают, процеживают и увеличивают итоговый объём до 200 мл кипячёной водой. После приёма отмечается эффективное расслабление мускулатуры протоков и самого пузыря.
При гипотоническом нарушении выбирают следующие рецепты:
- Цветки бессмертника для нормализации состава жёлчи, местного обеззараживания и улучшения перистальтики. В эмалированную кастрюлю засыпают 3 столовые ложки травы и добавляют 250 мл кипятка. Нагрев на водяной бане продолжают в течение получаса при постоянном помешивании. Затем отвар остужают, процеживают. Пьют лекарство по 100 мл трижды в сутки перед едой на протяжении 21 дня.
- Кукурузные рыльца, способствующие разжижению жёлчи, понижению уровня билирубина, холестерина. Для приготовления настоя чайную ложку измельчённой травы заливают стаканом кипятка, оставляют на 30 минут, процеживают. Готовый состав пьют 3 раза в сутки перед едой, выдерживая получасовой интервал.
- Душица для нормализации работы нервной системы, купирования воспаления, усиления тока жёлчи. На 200 мл кипятка берут 30 грамм сырья. Настой выдерживают не менее 20 минут. Приём лекарства проводится аналогично предыдущему рецепту.
Рекомендуется при дискинезии кушать семечки тыквы, грейпфрут, абрикос, пить кисель, компот из сухофруктов, молоко.
Физиотерапия
Для повышения эффективности терапии схему лечения дополняют специальными процедурами:
- С целью коррекции гипомоторного нарушения делают электрофорез с применением Пилокарпина. А также проводят амплипульстерапию.
- Если диагностирована гипертоническая дискинезия, для электролечения берут Папаверин, Платифиллин. В схему вводят лазер и парафиновые аппликации.
При гипотонии назначают ЛФК с комплексом упражнений для укрепления брюшных мышц. Когда наступает ремиссия, планируют курс в санаторных условиях с терапией минеральными водами.
Диета
Успешное лечение дискинезии желчного пузыря и выводящих путей невозможно без соблюдения диеты, которая назначается на довольно длительное время – от 3 до 12 месяцев. Цель ее – щадящее питание и нормализация функций печени, желчевыводящих путей, органов пищеварительной системы.
Диета при дискинезии желчного пузыря любого типа предполагает правильное питание с исключением из рациона таких продуктов, как:
- Острые, кислые, соленые, жирные, жареные и копченые блюда;
- Алкогольные напитки;
- Наваристые бульоны;
- Чеснок, лук, приправы и специи;
- Щавель и редис;
- Жирные сорта рыбы, мяса;
- Цельное молоко и сливки;
- Консервы и маринады;
- Продукты, усиливающие газообразование – ржаной хлеб и бобовые;
- Какао, черный кофе, а также газированные напитки;
- Шоколад;
- Сдоба и кондитерские изделия с кремом.
Питание должно быть дробным, не менее 5-6 раз в день, порции – небольшими. В первые дни после обострения продукты следует употреблять в жидком, протертом или пропущенном через мясорубку виде, в дальнейшем, когда острые симптомы дискинезии желчевыводящих путей и желчного пузыря исчезнут, – в отварном, запеченном или приготовленном на пару. Рекомендуется сократить потребление соли до 3 г в сутки для уменьшения застоя жидкости в организме.
Продукты, разрешенные для употребления:
- супы на овощном бульоне;
- нежирные сорта домашней птицы, мяса и рыбы;
- макароны;
- любые крупы;
- отварной яичный желток;
- сливочное масло и растительные жиры;
- молочнокислые продукты;
- вчерашний хлеб;
- овощи в любом виде;
- мед, пастила, мармелад, карамель;
- некислые фрукты и ягоды;
- овощные и фруктовые соки.
При гипермоторной дискинезии желчных путей из этого списка необходимо исключить:
- свежие овощи, ягоды и фрукты;
- телятину и свинину;
- яичный желток;
- сахар и карамель.
Профилактика дискинезии также заключается в правильном питании.

Образ жизни
Следует отказаться от вредных привычек, укреплять иммунитет, отдавать предпочтение правильному питанию, следить за рационом. Контролировать вес, не допускать нервного истощения. Обязательно заниматься физической культурой, делать несложную зарядку, гимнастику.
Малоподвижный образ жизни нарушает кровообращение, приводит к застойным процессам, способствует накоплению желчи. Чрезвычайная двигательная активности стимулирует движение желчи, что тоже не является нормой.
Профилактика
Профилактика дискинезии желчного пузыря включает в себя следующие мероприятия:
- Укрепляйте всеми путями свою нервную систему, старайтесь беречь себя.
- Необходим режим пищи (не есть когда попало до отвала, убрать всю вредную, напичканную шлаками еду).
- Диета постоянная на протяжении всей вашей жизни.
- Ешьте медленно, хорошо прожевывайте пищу.
- Ешьте часто, но порции делайте маленькими, желчь застаиваться перестанет.
- Добавляйте к салатам растительное масло, оно желчегонное.
- Полезны белки (животные, растительные).
- Последний прием пищи примерно за 2,5 часа или три часа до того, как ляжете спать.
- Перед сном выпивайте стакан компота, киселя, простокваши.
Лечение дискинезии желчного пузыря постоянно и пожизненно — это нужно понимать. Ко всему привыкаешь, привыкнем и к этому. Терапия обязательна, чтобы не столкнуться с более серьезными осложнениями.
Прогноз
Прогноз благоприятный. Хотя патология и носит хронический характер, однако правильное и своевременное лечение, ведение здорового образа жизни и соблюдение диеты способствуют предотвращению обострений.
Источник
