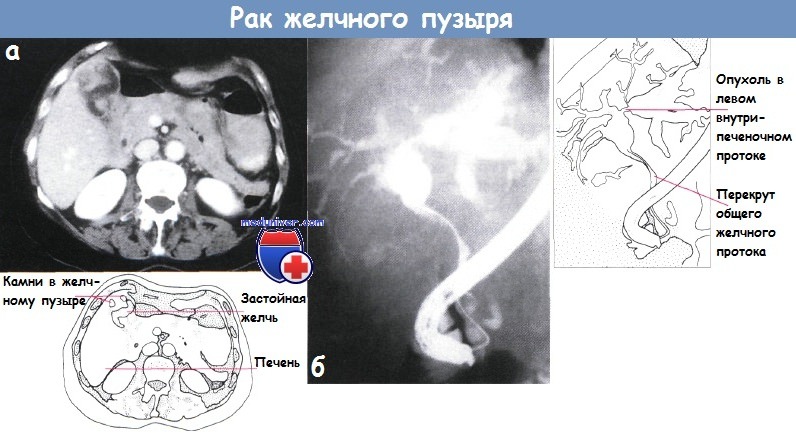
Объемное образование стенки желчного пузыря
Доброкачественные опухоли желчного пузыряК доброкачественным опухолям желчного пузыря, встречающимся редко, относятся папилломы, аденомы, аденомиомы, фиброаденомы, цистаденомы, миомы, миксомы и др. Среди них более часто встречаются папилломы. Они бывают множественными и образуют даже диффузный папнлломатоэ желчного пузыря. Доброкачественные опухоли желчного пузыря могут сочетаться с конкрементами. Клинически они ничем себя не проявляют либо наблюдаются симптомы, характерные для хронического холецистита. При холецистографии мелкие опухоли обычно не выявляются, а более крупные принимают за конкремент, поэтому в большинстве случаев их диагностируют уже во время операции или случайно обнаруживают при патологическом исследовании. Лечение состоит в удалении опухоли. Однако в большинстве случаев производят типичную холецистэктомию, учитывая, что во время операции исключить злокачественное перерождение опухоли не всегда возможно даже при срочном гистологическом исследовании се. При сочетании опухоли с конкрементами или хроническим холециститом удаление желчного пузыря тем более необходимо. Опухоли внепеченочных желчных протоков встречаются еще более редко. К доброкачественным опухолям желчных протоков относят: фибромы, аденомы, нейрофибромы, липомы, миксомы, папилломы, миомы и др. Вначале они не вызывают каких-либо клинических проявлений, но по мере роста, обычно медленного, приводят к сужению просвета протока вплоть до полной закупорки его. При этом возникают боли в правом подреберье, иногда по типу печеночной колики, и обтурационная желтуха, крайне напоминающие клиническую картину при холедохолитиазе. Диагностика доброкачественных опухолей трудна, даже во время oпeрации их приходится дифференцировать с конкрементами и злокачественным новообразованием. В последнем случае характер опухоли иногда удается выяснить только после срочного, а в отдельных случаях и дополнительного планового гистологического исследования. Лечение. Доброкачественные опухоли желчных протоков подлежат удалению в связи с опасностью развития обтурационной желтухи н их злокачественного перерождения. Эту операцию в отдельных случаях приходится сочетать с резекцией небольшого сегмента протока и последующим сшиванием его конец в конец или с наложением билиодигестивного анастомоза.
Рак желчного пузыряПервичный рак желчного пузыря составляет от 2 до 8% злокачественных опухолей человека и занимает пятое место среди опухолей желудочно-кишечного тракта. Обычно он поражает лиц в возрасте старше 50 лет. Женщины болеют раком желчного пузыря в 4—5 раз чаще, что объясняется нередким сочетанием его с желчнокаменной болезью, которая у мужчин встречается значительно реже. Однако нельзя говорить о прямой зависимости между этими двумя заболеваниями, так как процент ракового поражения при калькулезном холеинстите невысок, хотя при раке желчного пузыря, как правило, встречаются камни. Рак желчного пузыря локализуется более часто в области дна, реже — шейки желчного пузыря и поверхности, обращенной к печени. По характеру гистологического строения чаще встречаются аденокарцинома, затем скирр, слизистый, солидный, плоскоклеточный и низкодифференцированный рак. Опухоль имеет высокую степень злокачественности, рано метастазирует. обычно по лимфатическим путям. Прежде всего поражаются печень и лимфатические узлы ворот печени, что быстро приводит к развитию обтурацнонной желтухи или сдавлению воротной вены, сопровождающемуся асцитом, гепатомегалии. Рак желчного пузыря, особенно в начальной стадии заболевания, характеризуется бессимптомным течением. Если он развивается на фоне желчнокаменной болезни, то не сопровождается какими-либо патогномоничными признаками. Такие симптомы как интенсивные постоянные боли, пальпируемая бугристая опухоль в правом подреберье, желтуха, снижение массы тела, нарастающая слабость, анемия, позволяющие заподозрить рак желчного пузыря, в большинстве случаев служат проявлениями уже далеко зашедшего внеорганного поражения. Приступообразные боли, значительное повышение температуры тела, озноб, проливной пот для рака желчного пузыря нехарактерны, но могут иметь место при присоединении вторичной инфекции, развитии эмпиемы желчного пузыря, холангита, при сочетании с острым холециститом. В связи с этим В. X. Василенко и И. А. Кикодзе не без основания различают следующие клинические формы первичного рака желчного пузыря: желтушную, «опухолевую», диспепсическую, септическую и «немую». В ряде случаев в клинической картине рака желчного пузыря на первый план выступают симптомы вторичного поражения — прорастания, сдавления опухолью или ее метастазами расположенных рядом органов и тканей, что проявляется симптомами непроходимости желудочно-кишечного тракта, обтурацнонной желтухой, асцитом. Гипохромная анемия, небольшой лейкоцитоз, увеличенная СОЭ, билирубинемия, ахлоргидрия не являются характерными признаками первичного рака желчного пузыря и развиваются обычно в поздней стадии заболевания. Диагностика основывается на данных различных исследований. При дуоденальном зондировании пузырный рефлекс обычно отсутствует. В редких случаях получения порции В в ней имеется большое количество лейкоцитов и слизи, а в мазках, окрашенных по Романовскому — Гимзе, могут быть обнаружены раковые клетки. Рентгенологическое исследование желудочно-кишечного тракта позволяет выявить смешение или сдавление, а также деформацию близлежащих органов, что обычно не является конкретным указанием на поражение желчного пузыря раковой опухолью. При холецистографии в отдельных случаях может определяться дефект наполнения с неровными контурами или деформация тени желчного пузыря. При значительном поражении с вовлечением шейки и пузырного протока желчный пузырь не контрастируется, что, однако, наблюдается иногда и при калькулезном холецистите. Диагностические возможности выделительной холеграфии в большинстве случаев низкие, а при наличии желтухи отрицательные. Сканирование н ультразвуковая биолокация желчного пузыря ввиду отсутствия специфических признаков злокачественного процесса не могут считаться достоверными. Важное диагностическое значение имеет лапароскопия, при которой, помимо визуального исследования, возможно одновременное выполнение чреспеченочной или чреспузырной холангиографии, а также прицельной биопсии со срочным гистологическим исследованием. Кроме того, она позволяет обнаружить метастазы опухоли и избежать необоснованного хирургического вмешательства. Прорастание или метастазирование рака желчного пузыря в печень удастся выявить и с помощью гепатосканирования, ультразвуковой диагностики, а также целиакографии. Таким образом, эти исследования дают возможность определить oпeрабельность опухоли. Во время операции диагностика рака желчного пузыря обычно не представляет трудности, за исключением случаев распространенного экстравезикального поражепия, когда сложно установить первичную локализацию опухоли, а также при поражениях, не выявляемых макроскопически и совершенно неожиданно обнаруживаемых при плановом патоморфологнческом исследовании на фоне острого или хронического воспаления. В связи с этим не лишено оснований предложение производить срочное гистологическое исследование желчного пузыря после холецистэктомии у всех лиц пожилого и старческого возраста. Лечение только хирургическое. Радикальные операции удается выполнить лишь в ранней стадии заболевания, поэтому операбельность составляет около 30%. При локализации ракового процесса в области дна или шейки желчного пузыря вмешательство может быть ограничено холецистэктомией. При поражении стенки, прилежащей к печени, необходима и резекция последней. Если наблюдается прорастание опухоли в печень или солитарный метастаз, производят сегментарную резекцию ее либо гемигепатэктомию, при вовлечении в опухолевый процесс внепеченочных желчных протоков или окружающих органов — их резекцию. Однако целесообразность столь радикальных операций многими хирургами оспаривается. Паллиативные операции выполняют редко. При эмпиемах желчного пузыря производят холецистостомию, при обтурационной желтухе на почве метастаза в ворота печени — реканализацию желчных протоков или наружное транспеченочное дренирование. Прогноз в большинстве случаев плохой даже после радикальных операций. Помимо высокой непосредственной летальности (около 35%), пятилетняя выживаемость не превышает 1%. Несколько лучшие отдаленные результаты наблюдаются при случайном обнаружении рака во время холецистэктомии, производимой по поводу желчнокаменной болезни. Результаты хирургического лечения рака желчного пузыря улучшаются при выполнении операций в более ранние сроки. Это в значительной степени связано с разработкой более совершенных методов исследования рака. Важную роль с точки зрения профилактики и раннего лечения рака желчного пузыря играют своевременные оперативные вмешательства при хроническом калькулезиом холецистите, а также холецистэктомии при сне-мых» камнях, у так называемых носителей желчных камней. Саркомы желчного пузыря встречаются очень редко в виде миосарком, миксохондросарком, меланосарком, лимфосарком и ангиосарком. Гистологически они относятся к веретенообразно-клеточным и полиморфно-клеточным формам с гигантскими клетками. – Также рекомендуем “Рак желчных протоков. Диагностика и лечение рака желчных протоков” Оглавление темы “Болезни желчных путей и поджелудочной железы”: |
Источник
Уплотнение оболочки желчного пузыря может быть вызвано разными причинами. В норме толщина стенки органа – 3-5 мм, но на фоне различных патологий желчный пузырь может быть увеличен. Утолщение хорошо видно при проведении УЗИ, исследование помогает определить причину заболевания.
Почему утолщаются стенки желчного пузыря?
Оболочка органа состоит из трех слоев ткани:
- слизистая, выстилающая орган изнутри;
- слой гладких мышц, обеспечивающих сократительную деятельность;
- серозная (внешняя) оболочка.
Чаще всего возникает утолщение внутренней стенки желчного (слизистой). Оно развивается вследствие воспалительного процесса – острого или хронического холецистита.
Воспаление способствует появлению рубцов на стенках пузыря, из-за чего они могут иметь неоднородную плотность. Во время хронического холецистита при отсутствии лечения новые рубцы появляются постоянно. Со временем этот процесс может привести к огрубению и потере сократительной способности органа.
Утолщение оболочки желчного пузыря происходит также из-за наличия холестериновых отложений. Они же способствуют воспалению и отеку органа. Появлению холестероза предшествует избыточное употребление жирной пищи и повышение нормального количества этого вещества в организме.
Стенка желчного пузыря может быть уплотнена из-за доброкачественных образований (полипов) или злокачественной опухоли, водянки при болезнях сердца и почек. Это более редкие причины, которые не связаны с воспалением и требуют отдельного лечения.
Симптомы
Хронические процессы в желчном пузыре обычно проявляют себя время от времени возникающей болью и тяжестью в правом подреберье. Помимо этого, могут беспокоить тошнота, нарушения пищеварения, изжога, горечь в рту. Закупорка желчных протоков камнем приводит к резкому характеру боли, появлению механической желтухи, рвоте, повышению температуры.
При отсутствии обострений больной может не придавать значения признакам и симптомам уплотнения стенки желчного пузыря, которое выявляется только на УЗИ.
Во время процедуры врач обнаруживает утолщение стенок желчного пузыря до размеров более 5 мм. Может быть видна неоднородность слизистой – последствия образования рубцов, загустение желчи и наличие хлопьев, конкременты (камни) в желчном пузыре. В норме орган имеет конусовидную форму, но воспалительный процесс приводит к изменению и деформации.
Лечение
Воспаление при холецистите вызывают разные причины:
- камни в желчном пузыре;
- бактериальная инфекция;
- паразиты;
- изменение состава желчи;
- отложения на стенках органа.
Как лечится уплотнение стенки желчного пузыря – зависит от причины и тяжести патологии. У взрослых применяют консервативную или хирургическую терапию, направленную на устранение основного фактора, вызывающего болезнь.
Лекарственные препараты
Для медикаментозного лечения используют:
- антибактериальные средства – при заболевании, спровоцированном инфекцией;
- препараты – для растворения камней и холестериновых отложений;
- антипаразитарные средства – при холецистите, вызванном деятельностью лямблий;
- снижающие уровень холестерина – при его избыточной концентрации и отложении на стенках.
Помимо этого, для скорейшего снятия отека и воспаления применяют желчегонные препараты. С помощью них проводится тюбаж – очищение органа от застоявшейся желчи. После приема лекарства к правому боку прикладывают горячую грелку. Процедура может проводиться только в случае, если УЗИ показало отсутствие камней. Для облегчения боли при уплотнении стенок пузыря (но не как единственный способ лечения) можно принять спазмолитик или обезболивающий препарат.
Хирургическое вмешательство
В тяжелых случаях, если желчный пузырь в результате хронического воспаления или переполненности камнями не может функционировать, проводится процедура по его удалению. Больной орган все равно не участвует в переваривании пищи, а его постоянное воспаление опасно для жизни и здоровья. Удаления можно избежать при своевременном выявлении нарушений в работе. Если есть возможность избавиться от камней, сохранив желчный пузырь, используют более щадящие методы – ультразвуковое или лазерное дробление.
Диета и ЛФК
Важно предупредить образование конкрементов в пузыре, пока они не успели сформироваться. Для этого нужно постоянно соблюдать диету, давать себе умеренные (не чрезмерные) спортивные нагрузки. Лечебная физкультура, направленная на укрепление мышц брюшного пресса, способствует повышению тонуса и нормальному функционированию органов.
При высоком холестерине нужно соблюдать строгую диету, направленную на его снижение. Режим питания у людей с заболеваниями желчного пузыря исключает жареное, жирное, острое, кислое, алкоголь.
Стоит ограничить употребление мучной и сладкой пищи. Полезны тушеные и вареные овощи, творог и кефир, каши на воде, нежирные мясо и рыба, компоты из фруктов и ягод. Кофе лучше заменить на цикорий (он способствует оттоку желчи), а обычный чай – на отвары лекарственных трав.
Народные методы
Растительные средства дают хороший лечебный эффект при длительном применении. Для профилактики и лечения патологий желчного пузыря используются отвары и настои растений:
- способствующие растворению камней – артишок, куркума, расторопша, полынь, мята;
- противовоспалительные – котовник кошачий, желтокорень, чистотел, барбарис, березовые листья, шалфей, ромашка;
- желчегонные – бессмертник, мелисса, шиповник, кукурузные рыльца, кора крушины, корень одуванчика.
Хорошим средством для растворения камней считается густой свекольный отвар. Овощ необходимо нарезать кусочками и разварить до жидкой массы. Выпивать перед едой по 50 мл отвара. Лучше брать некрупную свеклу, потому что отвар нельзя долго хранить.
Осложнения и профилактика
Гораздо легче предупредить сбой в работе желчного пузыря, чем заниматься его восстановлением. Важно понять, что такое нарушение не возникает просто так. Не стоит злоупотреблять высококалорийной едой и спиртным, при затруднении оттока желчи периодически рекомендуется проводить процедуру тюбажа для предупреждения образования камней. Полезна умеренная физическая активность.
Осложнениями болезни желчного пузыря могут быть:
- появление гноя в пузыре;
- механическая травма стенок камнем и образование рубцов;
- прободение воспаленного органа, распространение гноя в брюшной полости;
- перенос инфекции на другие органы;
- закупорка желчных протоков;
- усыхание и прекращение работы пузыря.
Не стоит доводить до таких серьезных последствий. Поэтому обращайте пристальное внимание на свои ощущения, особенно после еды, и при возникновении признаков нарушения в работе желчного пузыря обращайтесь к врачу.
Видео
Источник
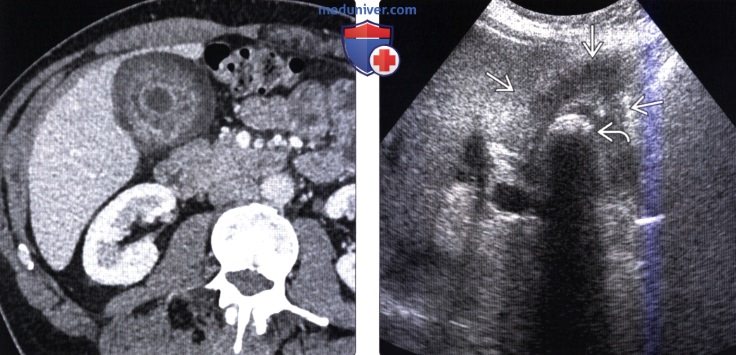
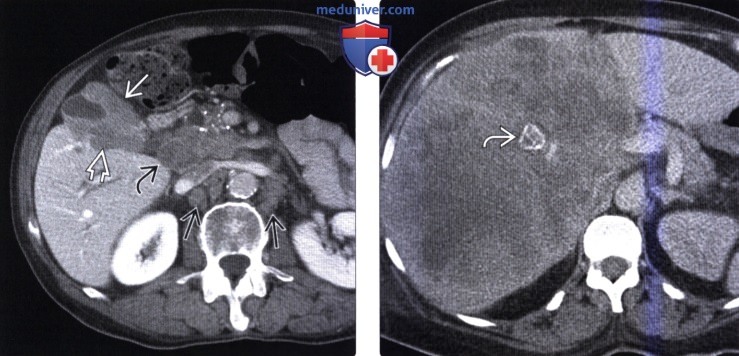
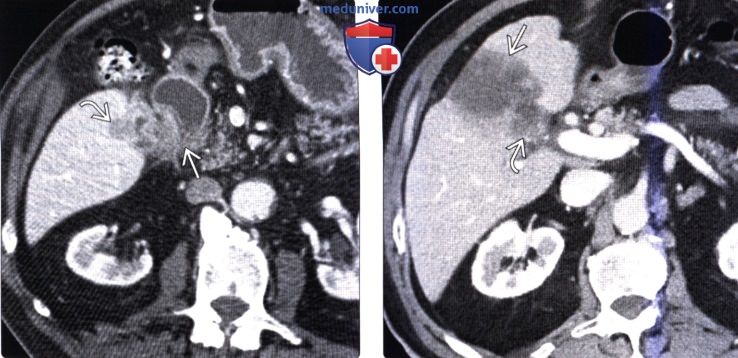
КТ, МРТ, УЗИ признаки рака желчного пузыряа) Определение: б) Визуализация: 1. Общая характеристика: 2. Рентгенография:
3. КТ признаки рака желчного пузыря: 4. МРТ признаки рака желчного пузыря: 5. УЗИ признаки рака желчного пузыря: 6. Радионуклидная диагностика: 7. Рекомендации по визуализации:
в) Дифференциальная диагностика рака желчного пузыря: 1. Осложненный или хронический холецистит: 2. Ксантогранулематозный холецистит: 3. Метастазы в желчном пузыре/ямке желчного пузыря: 4. Полип желчного пузыря: 5. Аденомиоматоз:
г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация рака желчного пузыря: 3. Микроскопия: д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка. Следует учесть: ж) Список использованной литературы: – Также рекомендуем “Лучевая диагностика рака ампулы фатерова сосочка” Редактор: Искандер Милевски. Дата публикации: 7.3.2020 |
Источник