Оперативный доступ к желчному пузырю
Для
обнажения печени, желчного пузыря и
желчных протоков предложено свыше 30
хирургических доступов. Эти доступы
можно разделить на три группы: передние,
задние и верхние.
Передние
доступы наиболее многочисленны; их
можно подразделить на косые, вертикальные
и угловые (рис.
562).
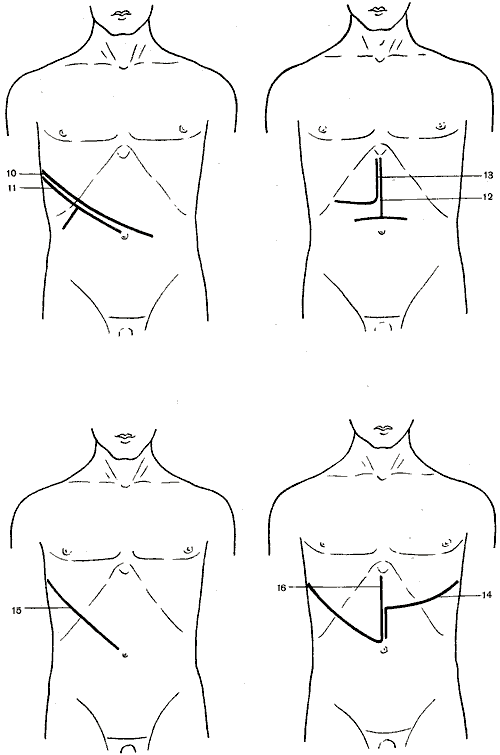
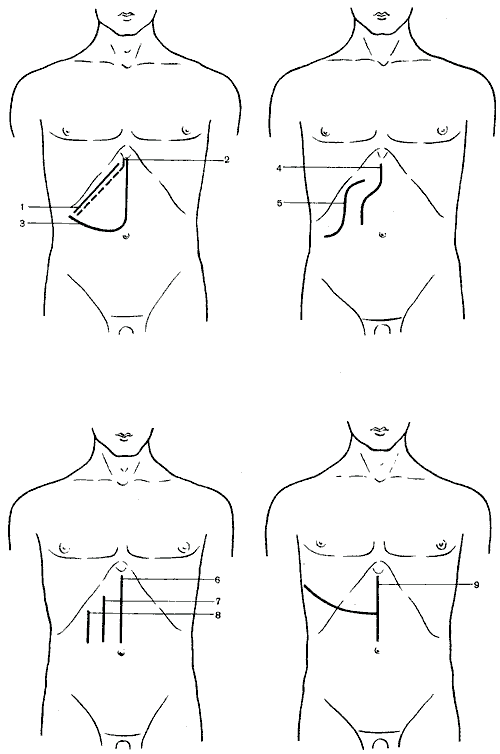
562. Схема разрезов, применяемых при операциях на печени, желчном пузыре и желчных путях.
1
— косой разрез (Кохер); 2 — косой разрез
(С. П. Федоров); 3 — углообразный разрез
(Рио-Бранко); 4 — волнообразный разрез
(Кер); 5 — волнообразный разрез (Бивен);
6 — верхний срединный разрез; 7 —
трансректальный разрез; 8 — параректальный
разрез; 9 — торакоабдоминальный разрез
(Райфершайд); 10 — торакоабдоминальный
разрез (Ф. Г. Углов); 11 — торакоабдоминальный
разрез (Кунео); 12 — лоскутный разрез
(Бруншвиг); 13 — углообразный разрез
(Черни); 14 — торакоабдоминальный разрез
(Райфершайд); 15 — торакоабдоминальный
разрез (Киршнер); 16,17 — торакоабдоминальный
разрез (Райфершайд).
К
косым разрезам передней брюшной стенки
относятся следующие: разрезы Кохера
(Kocher), С. П. Федорова, Прибрама (Pribram),
Шпренгеля (Sprengel) и др. Особенно широкое
распространение получили разрезы Кохера
и С. П. Федорова, так как они создают
наиболее прямой путь и наилучший доступ
к желчному пузырю, желчным протокам и
нижней поверхности печени.
Разрез
Кохера
начинают от срединной линии и проводят
на 3—4 см ниже и параллельно реберной
дуге; длина его 15—20 см.
Разрез
по С. П. Федорову
начинают от мечевидного отростка и
проводят вначале книзу по срединной
линии на протяжении 3—4 см, а затем
параллельно правой реберной дуге; длина
его 15—20 см.
К
вертикальным разрезам передней брюшной
стенки
относятся: верхний срединный, параректальный
и трансректальный.
Из
этой подгруппы наиболее часто пользуются
срединным разрезом, проведенным между
мечевидным отростком и пупком. При
недостаточности этого доступа его можно
расширить, произведя дополнительный
правый поперечный разрез.
Параректальный
разрез Лоусон Тейта (Lawson Tait) и трансректальный
разрез О. Э. Гаген-Торна
применяют редко, хотя некоторые клиники
отдают им предпочтение (В. А. Жмур).
Угловые
и волнообразные разрезы
— Кера (Kehr), Бивена (Bevan), Рио-Бранко
(Rio-Branсо), Черни (Czerny), В. Р. Брайцева,
Мейо-Робсона (Mayo-Robson), A. M. Калиновского
и др. — дают свободный доступ к желчным
протокам и печени и находят широкое
применение.
Из
этой подгруппы разрезов чаще других
применяют разрез Рио-Бранко,
который проводят по срединной линии от
мечевидного отростка вниз и, не доходя
на два поперечных пальца до пупка,
поворачивают вправо и вверх к концу X
ребра.
Широкое
обнажение печени обеспечивают
торакоабдоминальные
доступы
Ф. Г. Углова, Киршнера (Kirschner), Бруншвига
(Brunschwig), Райфершайда (Reiferscheid) и др.
Задние
(поясничные) доступы А. Т. Богаевского,
Н. П. Тринклера
применяются главным образом при
повреждениях, кистах или абсцессах
задней поверхности печени.
Верхние
доступы: внеплевральный А. В. Мельникова
и чресплевральный Фолькмана-Израэля
(Folcman, Israel) применяют
для обнажения верхнезаднего отдела
диафрагмальной поверхности печени
(рис. 563,
564).
Этими доступами пользуются при операциях
по поводу абсцессов, кист и поврежденний
печени.
Соседние файлы в папке Желчекамен. болезнь
- #
- #
Источник
Техника холецистэктомии. Обработка ложа желчного пузыря.
Опытный хирург может одинаково успешно использовать и ту и другую методику. Крайне важно, однако, четко распознать каждое анатомическое образование до его перевязки и пересечения.
Хотя многие хирурги утверждают, что холецистэктомию нужно выполнять от пузырного протока к дну, другие рекомендуют изменить технику — от дна к пузырному протоку, если необходимо вьделить пузырную, правую печеночную, общую печеночную артерии и общий проток. Это доказывает, что последний метод безопаснее. Автор предпочитает использовать его для обучения. Правильно отпрепарировав желчный пузырь в его ложе, с помощью этой техники можно практически бескровно выполнить холецистэктомию, даже отложив перевязку пузырной артерии до полного вьделения желчного пузыря из его ложа. Если воспалительная реакция настолько интенсивна, что невозможно отделить пузырь от печени, используется техника Pribram в модификации Mirizzi, которая будет описана далее. Не следует пытаться производить холецистэктомию через паренхиму печени, так как это может привести к кровотечению.
Обработка ложа желчного пузыря.
В настоящее время многие хирурги не рекомендуют перитонизировать ложе желчного пузыря, утверждая, что перитонизация может служить ловушкой для крови, вытекающей из ложа. Автор предпочитает выполнять перитонизацию по следующим причинам:
1. Перитонизация позволяет избежать образования спаек с тонкой кишкой и даже развития кишечной непроходимости.
2. Перитонизация способствует достижению гемостаза в ложе желчного пузыря.
3. Лучше блокируются случайно пересеченные аберрантные желчные потоки.
4. Выполнив более 2000 холецистэктомии, автор не наблюдал никаких осложнений, обусловленных перптонизацией.
Преобладающее большинство хирургов дренируют брюшную полость после холецистэктомии, используя тот плп иной дренаж Penrose плп аспирационную дренажную трубку. Другие полагают, что дренирование не нужно, а даже вредно и может привести к инфицированию. Автор склонен оставлять аспирационную дренажную трубку на 48 ч не для дренирования крови, а для обнаружения желчи в случае неосторожного повреждения желчного протока. Это позволяет раньше распознать повреждение протока и принять соответствующие меры. Еслп не будет дренирования, желчь останется в брюшной полости, и диагноз будет поставлен несвоевременно. Некоторые хирурги помещают дренажную трубку в кармане Morison плп в винсловом (Winslow) отверстии. Важно также дренировать подпеченочное пространство (Mirizzi предложил термин «подпеченочное дренирование»).
Доступ к желчному пузырю
Альтернативных разрезов много: субкостальный и его разновидности, правый парамедианный. Мауо— Robson, Mallet—Guy, в виде хоккейной клюшки, срединный ксифоумбиликальный и т. д.
Мы применяем только два разреза: субкостальнып и разрез Mirizzi. Разрез Mirizzi будет описан ниже: он имеет преимущества субкостального и вертикального разрезов и дает отличный доступ.
Разрез Mirizzi
Этот разрез двет превосходный доступ для оперативных вмешательств на желчевыводящих путях и желудке, при грыжах пищеводного отверстия диафрагмы, при стволовой и селективной ваготомии и т. д. Дренирование и промывание с помощью Т-образной трубки может быть выполнено через этот разрез. Mirizzi не наблюдал эвисцерации, произведя 4000 холецистэктомии. Автор имеет аналогичный опыт, выполнив более 2000 операций.
– Также рекомендуем “Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.”
Оглавление темы “Хирургия желчных путей.”:
1. Хирургическая анатомия желчного пузыря и пузырного протока.
2. Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.
3. Анатомия фатерова сосочка. Хирургическая анатомия сфинктера Одди.
4. Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
5. Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
6. Техника холецистэктомии. Обработка ложа желчного пузыря.
7. Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.
8. Холецистостомия. Показания к холецистостомии. Холецистостомия под местной анестезией.
9. Техника традиционной холецистостомии. Методика обычной холецистостомии.
10. Исследование общего желчного протока. Методы исследования без холедохотомии.
Источник
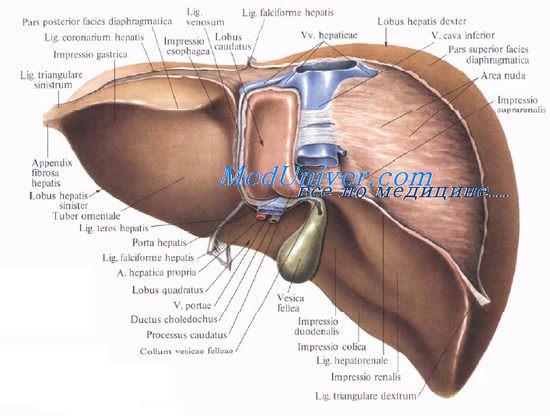
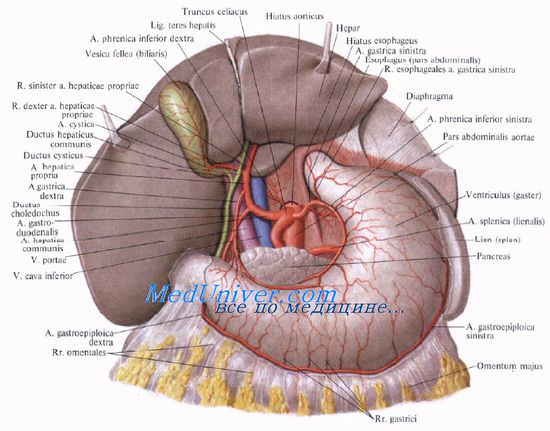
Желчный пузырь располагается в fossa vesicae felleae на нижней поверхности печени между правой и квадратной ее долями. Проекция дна желчного пузыря на переднюю брюшную стенку соответствует углу, образованному наружным краем правой прямой мышцы живота и реберной дугой на уровне слияния хрящей правых IX–X ребер. Желчный пузырь представляет собой резервуар желчи. Свободный отдел желчного пузыря, выступающий за нижний край печени, носит название дна, противоположный узкий конец — шейки, а средняя его часть между ними называется телом пузыря. Шейка пузыря продолжается в пузырный проток, ductus cysticus. Различают две стенки желчного пузыря: верхнюю, прилегающую к печени, и нижнюю, свободную, обращенную в брюшную полость. Желчный пузырь чаще расположен мезоперитонеально, брюшина покрывает дно пузыря на всем протяжении, тело и шейку — с трех сторон. Дно желчного пузыря и нижняя поверхность тела его соприкасаются с поперечной ободочной кишкой, пилорическим отделом желудка и двенадцатиперстной кишкой.
Следует отметить две крайние формы положения пузыря: 1) желчный пузырь со всех сторон покрыт брюшиной и имеет собственную брыжейку и 2) внутрипеченочное положение пузыря. Кровоснабжение желчного пузыря осуществляется пузырной артерией, a. cystica, отходящей от правой печеночной артерии. Венозный отток от желчного пузыря происходит через пузырную вену в правую долевую воротную вену.
Иннервация желчного пузыря и его протока осуществляется печеночным сплетением. Лимфоотток происходит в лимфатические узлы ворот печени. Пузырный проток, ductus cysticus, сливается с общим печеночным протоком, ductus hepaticus communis. В воротах печени оба долевых печеночных протока сливаются в один крупный — общий печеночный проток, ductus hepaticus communis. Ниже слияния правого и левого печеночных протоков в общий печеночный проток вливается пузырный, образуя общий желчный проток, ductus choledochus. Он подразделяется на 4 части: супрадуоденальную — от места слияния с пузырным до двенадцатиперстной кишки; ретродуоденальную — позади двенадцатиперстной кишки; панкреатическую — в толще головки поджелудочной железы и интерстициальную — участок протока, расположенный в стенке кишки до отверстия на вершине большого дуоденального сосочка, papilla duodeni major. Супрадуоденальная часть проходит в правом крае lig. hepatoduodenale, ретродуоденальная часть залегает позади верхней части двенадцатиперстной кишки. Выше и слева от него проходит воротная вена, ниже и справа — a. gastroduodenalis. Воротная вена пересекает панкреатическую часть общего желчного протока в косом направлении слева. Интерстициальная часть прободает заднюю стенку средней трети нисходящей части двенадцатиперстной кишки и открывается на вершине большого дуоденального сосочка. Конечная часть общего желчного протока сливается с основным протоком поджелудочной железы, образуя при вхождении в кишку печеночно-поджелудочную ампулу, ampulla hepatopancreatica.
Холецистостомия. Показания: острый холецистит; невозможность удаления желчного пузыря у ослабленных больных. Положение больного на спине с валиком под ней на уровне XII ребра. Обезболивание – эндотрахеальный наркоз. Доступ — косой разрез в правом подреберье. В операционную рану выводят дно желчного пузыря и накладывают широкий серо-серозный кисетный шелковый шов. Толстой иглой пунктируют полость пузыря. Дно его через место прокола вскрывают скальпелем, извлекают камни. Через отверстие в области дна в полость вводят дренажную трубку с 2–3 боковыми отверстиями. Завязывая ранее наложенный кисетный шов, трубку укрепляют в пузыре. Вторым кисетным швом погружают первый кисетный шов. Отступя на 0,5 см от второго кисетного шва, серозную оболочку пузыря подшивают отдельными узловыми швами вначале к брюшине, а затем к апоневрозу.
Холецистэктомия. Показания: хронический рецидивирующий холецистит (калькулезный и бескаменный), флегмона, гангрена, прободение и рак желчного пузыря. Положение больного на спине с валиком под ней. Доступ — косой разрез в правом подреберье параллельно реберной дуге. Холецистэктомия от шейки. Выделение пузырного протока и пузырной артерии. Раздвигают клетчатку, выделяют место впадения пузырного протока в общий желчный проток. Выше места впадения пузырного протока выделяют a. cystica. Пузырную артерию перевязывают двумя шелковыми лигатурами и пересекают между ними. Выделяют пузырный проток. Ножницами надсекают пузырный проток ниже наложенной лигатуры, в пузырный и общий желчный протоки вводят катетер, который фиксируют предварительно подведенной лигатурой. Производят холангиографию водорастворимым контрастным веществом. Если нет камней в желчных протоках и сужения терминального отдела общего желчного протока, катетер удаляют. Выделение и удаление желчного пузыря. Разрез брюшинного листка печеночно-двенадцатиперстной связки продолжают в виде двух полуовалов вокруг желчного пузыря. Производят гемостаз. К ложу пузыря и отверстию сальниковой сумки подводят дренаж.
Холецистэктомия от дна. Рассекают брюшинный листок, покрывающий желчный пузырь, по направлению от дна к шейке. Ножницами с закрытыми браншами брюшину тупо сдвигают с пузыря (соблюдать осторожность, чтобы не вскрыть просвет пузыря и тем самым не инфицировать брюшную полость). Пузырь в области дна захватывают окончатым зажимом Люэра и подтягивают вверх. Пузырную артерию пересекают между двумя лигатурами. Накладывают лигатуру на пузырный проток, ниже которой его вскрывают и производят интраоперационную холангиографию, после чего удаляют желчный пузырь. Культю пузырного протока после ее перевязки надежной лигатурой погружают в рассеченную печеночно-двенадцатиперстную связку и перитонизируют. Ушивают ложе желчного пузыря. Подводят дренаж к пузырному ложу и ушивают рану передней брюшной стенки.
Холедохотомия. Показания: камни, сужения общего желчного протока, гнойный холангит, наличие паразитов в протоках. Положение больного на спине с приподнятым нижним отделом грудной клетки. Обезболивание — эндотрахеальный наркоз. Доступ, как при холецистэктомии. В печеночно-двенадцатиперстной связке находят общий желчный проток, пользуясь пальпацией, препаровкой его, а иногда пробной пункцией. Отгораживают операционное поле марлевыми салфетками. На переднюю стенку протока накладывают две шелковые держалки и между ними продольно рассекают общий желчный проток. Операцию заканчивают наружным дренированием общего желчного протока.
Источник
Этапы и техника холецистэктомии
а) Показание для холецистэктомии:
– Плановое: симптоматическая желчнокаменная болезнь.
– Альтернативные операции: лапароскопическая операция.
б) Предоперационная подготовка:
– Предоперационные исследования: ультразвуковое исследование, гастроскопия, возможна внутривенная холангиография, рентгеноконтрастное исследование желудка (исключение язв и грыжи пищеводного отверстия диафрагмы).
– Подготовка пациента: назогастральный зонд при остром холецистите или холедохолитиазе, периоперационная антибиотикотерапия при холецистите, холедохолитиазе, а также у пациентов старше 70 лет.
в) Специфические риски, информированное согласие пациента:
– Желчеистечение, желчный свищ (0,5% случаев)
– Перитонит (0,1% случаев)
– Пропущенный камень (1% случаев)
– Повреждение желчного протока (0,3% случаев)
– Повреждение печени, двенадцатиперстной или ободочной кишки (0,1% случаев)
– Повреждение сосудов (воротной вены, печеночной артерии; 0,1% случаев)
– Абсцесс (0,2% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине (может потребоваться рентгенопрозрачный стол).
е) Доступ при холецистэктомии. Правый подреберный разрез, правый верхний поперечный разрез.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
ж) Этапы холецистэктомии:
– Кожный разрез
– Диссекция треугольника Кало
– Обнажение пузырного протока
– Пересечение пузырного протока
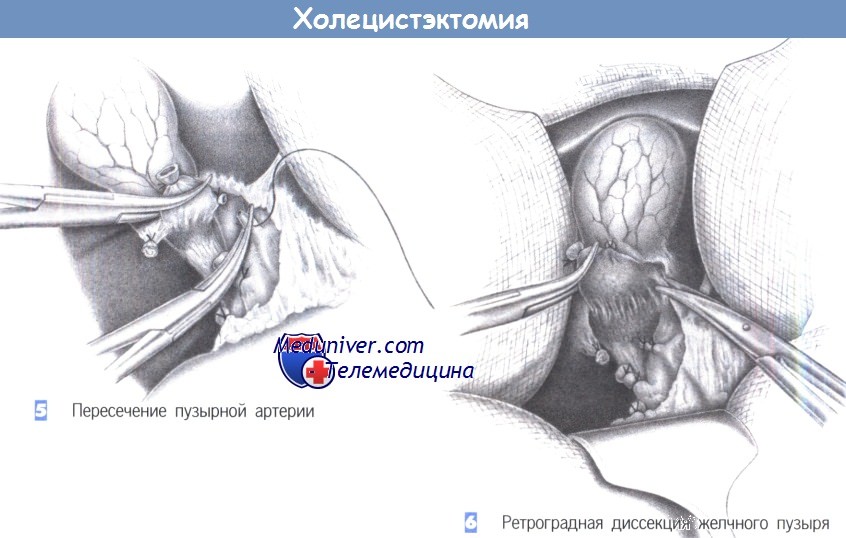
– Пересечение пузырной артерии
– Ретроградная диссекция желчного пузыря
– Гемостаз ложа желчного пузыря
– Дренирование ложа желчного пузыря
– Антеградная («от дна») диссекция желчного пузыря
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Ход желчного протока очень вариабелен.
– Предупреждение: не путайте общий или правый печеночный проток с пузырным протоком, а правую печеночную артерию с пузырной артерией.
– Мелкие желчные протоки могут впадать непосредственно в желчный пузырь, их необходимо перевязать с прошиванием.
и) Меры при специфических осложнениях:
– Послеоперационное выделение желчи по дренажу: обычно из-за мелкого дополнительного желчного протока в ложе желчного пузыря. Оставьте дренаж и придерживайтесь выжидательной тактики; может потребоваться назобилиарное дренирование желчных протоков или эндоскопическая установка временного стента.
– При неясных послеоперационных ситуациях выполняйте ЭРХПГ.
к) Послеоперационный уход после холецистэктомии:
– Медицинский уход: удалите назогастральный зонд через 1 день, удалите дренаж на 2-3 день.
– Возобновление питания: жидкости перорально с 1-го дня, затем быстрое расширение диеты.
– Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 1 неделя.
л) Оперативная техника холецистэктомии.
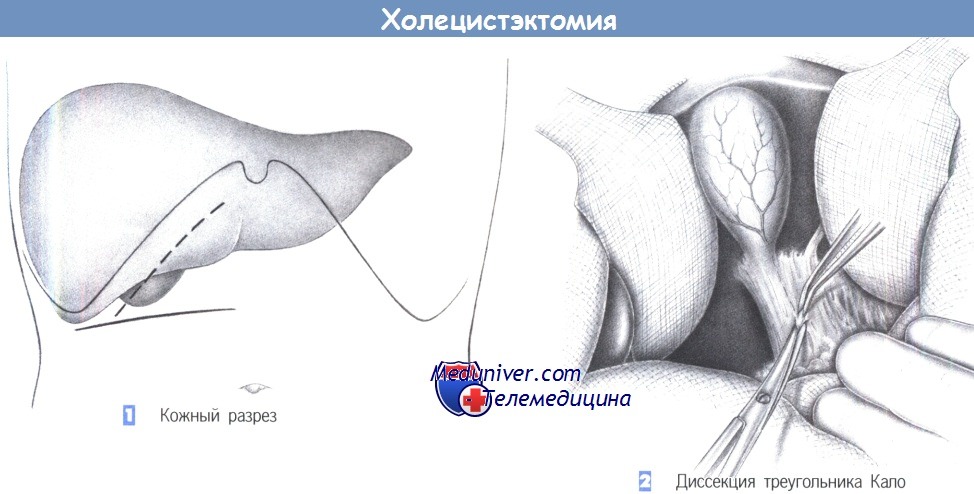
1. Кожный разрез. Сегодня открытая холецистэктомия является исключением. Тем не менее, определенные обстоятельства все еще требуют выполнения обычной открытой холецистэктомии (примерно 10% случаев) даже в эпоху лапароскопии. Лучше всего зарекомендовал себя поперечный разрез в правом подреберье. Традиционным доступом является правый подреберный разрез, но он дает менее благоприятный косметический результат.
2. Диссекция треугольника Кало. После вскрытия брюшной полости и введения двух печеночных ретракторов начинается диссекция под желчным пузырем в треугольнике Кало. Общий желчный проток и пузырный проток выделяются по направлению к желчному пузырю. Для этого рассекается покрывающая их брюшина, что позволяет ясно увидеть эти структуры.
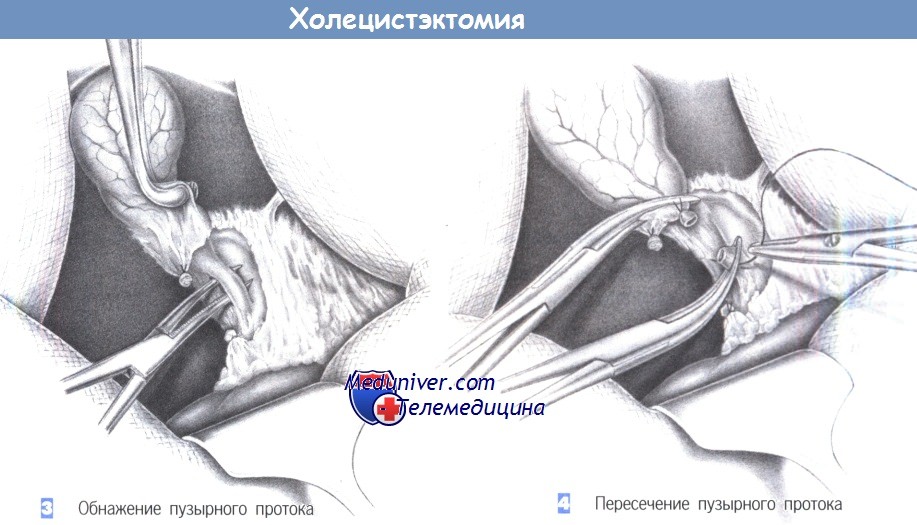
3. Обнажение пузырного протока. После рассечения брюшины рекомендуется захватить желчный пузырь щипцами для тупфера и отвести его вентрально. Это способствует натяжению пузырного протока. Мелкие сопровождающие вены (часто впадающие в пузырный проток) пересекаются между лигатурами. Пузырный проток точно идентифицируется только тогда, когда общий печеночный проток будет четко виден выше места его слияния с пузырным протоком.
Идентификация основана на выявлении разницы диаметров протоков, прослеживании общего печеночного протока в краниальном направлении и отчетливой визуализации места слияния с пузырным протоком. Только после этого за пузырный проток можно провести зажим Оверхольта.
4. Пересечение пузырного протока. После уверенной идентификации пузырного протока его следует пересечь близко к общему желчному протоку между зажимами Оверхольта. Дистальная часть перевязывается с прошиванием; проксимальную часть можно просто перевязать. Если анатомическая ситуация неясна, или если есть признаки наличия камня в общем желчном протоке, то перед пересечением пузырного протока выполняется холангиография, чтобы рентгенологически увидеть общий желчный проток на всем его протяжении до двенадцатиперстной кишки.
Холангиография выполняется во всех случаях, когда интраоперационные данные не определенные или подозревается холедохолитиаз.

5. Пересечение пузырной артерии. Пузырная артерия обычно лежит в цефалическом направлении от пузырного протока, хотя бывают существенные отклонения, особенно связанные с ходом правой печеночной артерии и ее атипичным отхождением от общей печеночной артерии. Важно выявить ветвь, которая идет к желчному пузырю и перевязать ее в максимальной близости от него.
Перевязка выполняется между зажимами Оверхольта, с проксимальной стороны сосуд перевязывается с прошиванием.
6. Ретроградная диссекция желчного пузыря. После пересечения пузырного протока и пузырной артерии следующим этапом выполняется ретроградное отделение желчного пузыря от его ложа в печени, которое производится при осторожном потягивании за шейку пузыря в краниальном направлении. Фиброзные соединения с печенью пересекаются ножницами, а гемостаз выполняется диатермией. Отделение желчного пузыря от ложа может приводить к значительному кровотечению, особенно при тяжелых воспалительных изменениях, что потребует дополнительных мер для надежного гемостаза в паренхиме печени (швы, коагуляция и т.д.).

7. Гемостаз ложа желчного пузыря. Отделение желчного пузыря от его ложа производится постепенно ножницами и диатермией. Для того чтобы добиться надежного гемостаза ложа, необходимо потратить время. Это не всегда возможно при наличии тяжелых воспалительных изменений, и хирург может прибегнуть к местному прижатию и наложению гемостатических материалов (швы, тампонада марлевыми тампонами и т.д.).
8. Дренирование ложа желчного пузыря. После достижения гемостаза и повторного осмотра культей пузырного протока и пузырной артерии можно прибегнуть к дренированию подпеченочного пространства в тех случаях, когда это кажется необходимым. Идеальная холецистэктомия должна выполняться без дренажа. Дренажи показаны только в осложненных случаях.
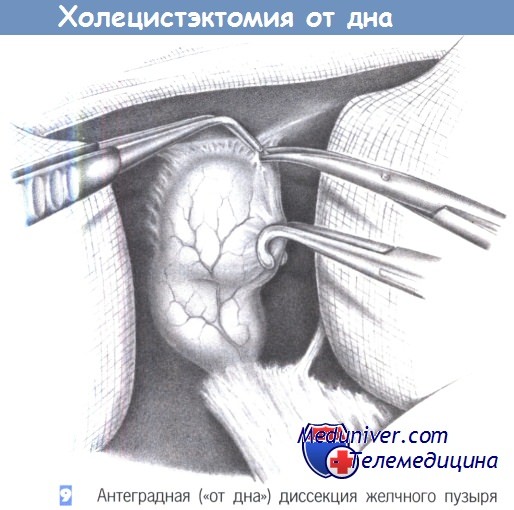
9. Антеградная («от дна») диссекция желчного пузыря. В случаях плотных фиброзных сращений в области треугольника Кало лучшее представление об анатомии можно получить, выполняя антеградную диссекцию желчного пузыря (то есть, обнаруживая пузырный проток и пузырную артерию антеградно). Для этого желчный пузырь постепенно отделяется от ложа в печени, начиная от дна, в вентральном направлении, пока не будет полностью обнажен треугольник Кало. Здесь важно точно идентифицировать печеночный проток и правую печеночную артерию, чтобы избежать повреждения этих структур при выделении и отделении желчного пузыря.
– Также рекомендуем “Этапы и техника лапароскопической холецистэктомии”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
