Перетяжка желчного пузыря во время беременности

На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
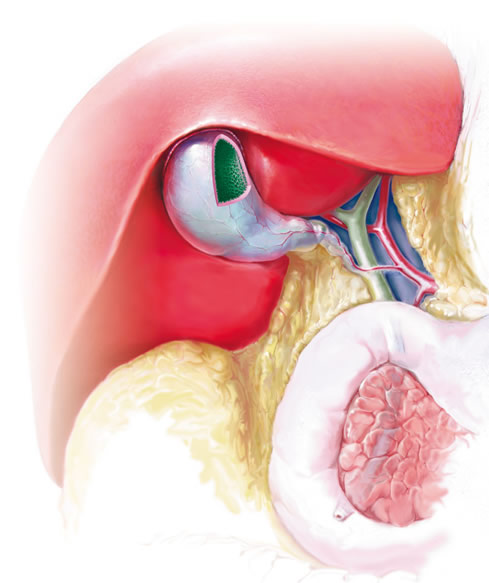 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Источник
Для беременной женщины многое в ее состоянии оказывается сюрпризом: это не только первые толчки малыша в утробе, но и возможные отеки ног, изжога, внезапно появившийся варикоз и далее по списку в зависимости от степени «везучести» (врачи подразумевают имеющуюся предрасположенность к возникновению того или иного патологического состояния). К числу возможных неприятностей относится возникновение симптомов, вызванных затруднением оттока желчи (по-научному, билиарный сладж, сгущение желчи) и формированием камней в желчном пузыре.
У многих беременных эти состояния протекают бессимптомно, но некоторым женщинам даже приходится делать хирургическую операцию. Известно, что удаление желчного пузыря (холецистэктомия) у беременных по частоте уступает лишь аппендэктомии, а в течение первого года после родов около 3% женщин также будут вынуждены лечь на операционный стол для удаления желчного — а это почти каждая 30-я женщина! Кто в группе риска и как этот риск минимизировать? Расскажет портал MedAboutMe.
Как часто у беременных случаются неприятности с желчным пузырем?

Достаточно часто. В России желчнокаменной болезнью страдает до 25% населения. Причем женщины детородного возраста заболевают значительно чаще — в 2-4 раза. Виновными оказываются женские половые гормоны, с наступлением менопаузы различия нивелируются. Естественно, состояния, при которых гормональный фон сдвигается, провоцирует развитие как билиарного сладжа, так и образование камней:
- использование гормональных контрацептивов,
- заместительная терапия женскими гормонами в период менопаузы,
- наступление беременности.
В период гестации линейно повышаются уровни эстрогенов и прогестерона, достигая максимума в третьем триместре. Именно в этот период у предрасположенных женщин может появиться весьма болезненная желчная колика: по разным данным, до 1,2% случаев всех беременностей.
Некоторые женщины особенно подвергаются риску серьезных проблем с желчным пузырем, но своевременная профилактическая терапия поможет избежать осложнений и, соответственно, хирургической операции — весьма нежелательной в период беременности.
В чем корень проблемы
Сочетание эффектов эстрогенов и прогестерона ведет к тому, что, с одной стороны, снижается сократительная активность желчного пузыря — гормоны расслабляют все мышцы и связки организма, в первую очередь для избежания тонуса матки, но и пищеварительной системе «достается» — ведь в организме невозможно точечно воздействовать на одно звено, не затронув другое. С другой стороны, эстрогены способствуют накоплению холестерина в полости желчного пузыря. Так как холестерин является почти не растворимым элементом, он кристаллизуется — так формируются камни.
Над кем нависает угроза?

В большинстве случаев указанные процессы возникают временно и бесследно проходят после родов. Однако исследования первого медицинского университета имени И. М. Сеченова под руководством Ю. Б. Успенской позволили выявить группы пациенток в зоне риска по развитию осложнений желчной колики. У всех испытуемых до беременности отсутствовали признаки сгущения желчи и камней по данным ультразвукового исследования.
Факторы, способствующие развитию сгущения желчи и формированию камней в желчном пузыре:
- Достоверно чаще возникают проблемы с желчным пузырем у повторнородящих женщин: так, риски возрастают в 12 раз! Стоит уточнить, что для этого повторная беременность должна наступить менее чем в трехлетний срок.
- Лечение по поводу угрозы невынашивания беременности, а именно прием препаратов эстрогенов совместно с прогестероном.
- Использование вспомогательных репродуктивных технологий (ЭКО, ИКСИ).
- Диагностированный синдром поликистозных яичников на этапе планирования беременности.
- Возникновение раннего токсикоза беременных средней, а также тяжелой степени.
- Многоплодная беременность.
- Имеют значение выявление нарушение обмена липидов: повышение уровня фракции холестерина, триглицеридов в сыворотке крови.
- Растут риски у женщин с клинически значимым ожирением (1-2 степени согласно индексу массы тела) и избыточной массой тела.
- Низкая физическая активность беременной женщины.
- Имеет значение наличие патологии желчевыводящих путей у ближайших родственников.
Наличие трех и более факторов риска весьма увеличивает вероятность возникновения сгущение желчи и развития симптомов желчнокаменной болезни.
В чем будет заключаться профилактика и лечение?
Женщинам, имеющим несколько факторов риска, а также испытывающим дискомфорт, тяжесть в правом подреберье и расстройства стула, необходим ультразвуковой контроль состояние желчного пузыря как минимум один раз в месяц или в 2 месяца.
Лечение включает в себя прием щелочных минеральных вод в течение одного месяца, а также прием препаратов урсодезоксихолевой кислоты — которая предотвращает образование холестериновых камней, а также препаратов, улучшающих реологические свойства желчи (ее текучесть) — холеретики, холекинетики.
Урсодезоксихолевая кислота относится к классу препаратов с высокой безопасностью при применении у беременных (класс В), согласно данным FDA — американского управления по контролю за лекарственными средствами. Дозировка и комбинация препаратов, а также длительность применения подбираются для каждой женщины индивидуально.
Источник
И вот что об этом пишет интернет.
МАРС-синдром. Диагноз как из космоса
Многие родители начинают волноваться, если в карточке у их ребенка появляется загадочное со-кращение МАРС (или малые аномалии развития сердца). Такие аномалии были всегда, это не вновь появившиеся болезни. Испокон веков выявлялись различные отклонения в строении внутренних орга-нов, в том числе и сердца — к сожалению, обычно уже посмертно. На сегодня МАРС выявляют у детей практически с рождения, это позволяет сделать довольно простой, информативный и безболезненный способ исследования — УЗИ сердца.
Популярной литературы об этом синдроме, объясняющей в доступной форме, что это такое, на-сколько опасно и что делать с таким диагнозом, практически нет. Пристальным изучением синдрома занялись сравнительно недавно — около 30 лет назад, и многие закономерности его развития еще вызы-вают ряд вопросов. А вот встречаемость данного феномена с развитием медицинской техники возросла, точнее, возросло число диагностируемых случаев данной патологии. Теперь попробуем разо-браться в данной проблеме и немного прояснить ситуацию.
Немного анатомии
Каркас всех внутренних органов ребенка состоит из особой, соединительной ткани — она форми-руется внутриутробно. Соединительная ткань придает органу его характерную форму, помогает выпол-нять функции и не дает растянуться и деформироваться при воздействиях. Соединительная ткать может быть представлена в двух видах — грубоволокнистая, примером могут служить хрящи, и нежноволокнистая — это своего рода губка, внутри которой находятся специфические клетки того или иного органа.
В структуре сердца эта самая соединительная ткань формирует клапаны и сам каркас сердца, между волокнами которого расположены мышечные клетки — кардиомиоциты. За счет этого ткань серд-ца эластичная, но довольно прочная. Кроме того, соединительная ткань формирует еще и стенки круп-ных сосудов — аорты, легочного ствола, легочных вен и их клапанов (см. рис.). Малые аномалии сердца (или МАРС) — это одно из проявлений такого состояния, как дисплазия (не совсем правильное развитие) этой самой соединительной ткани. При таком состоянии соединительная ткань или слишком слабая, или формируется в избытке, не в тех местах, где надо в норме. Как результат появляются незначительные анатомические образования внутренних органов, в том числе и сердца.
Причины и механизмы развития
Малыми аномалиями развития сердца считают наличие анатомических врожденных изменений сердца и его крупных сосудов — то есть нарушение в строении самого сердца, формирующееся у плода. Однако эти изменения или незначительны, или расположены так, что не нарушают функцию сердечно-сосудистой системы — доставку кислорода к тканям.
Многие МАРС имеют временный характер и с ростом ребенка исчезают — например, за счет рос-та сердца может нормализоваться пролапс (провисание) клапанов (ПМК), гребешковых мышц или за-крыться овальное окно, нормализоваться длина хорд и диаметр сосудов сердца. В основном в совре-менных условиях МАРС выявляется в подавляющем большинстве случаев уже в первые 2-3 года жизни и не имеет тенденции к прогрессированию.
Считается, что причиной развития МАРС является сочетание множества факторов. Выделяются две большие группы — внешние и внутренние факторы. К внешним факторам относят влияние эколо-гии, питание беременной, ее болезни и прием медикаментов, облучение, курение, прием алкоголя, стрессы и прочее. К внутренним факторам относят генетические, хромосомные аномалии, наследствен-ность.
Обычно такие аномалии в сердце появляются при зачатии (переданы по наследству), во время беременности (врожденные), очень редко — при рождении ребенка.
Сердце закладывается на самых ранних этапах внутриутробного развития. Примерно в 5-6 не-дель у него формируется основное разделение на камеры, и оно начинает биться. Примерно в это время и до 10-12 недели воздействие различных факторов на будущую маму (а многие в эти сроки еще и не знают о своем положении) приводит к аномалиям. Воздействие в первый триместр на беременную ал-коголя, никотина, токсинов, ядов, солей тяжелых металлов, вирусов и бактерий может вылиться в фор-мирования пороков или малых аномалий развития сердца, ведь плацента еще только формируется, и эти вещества могут проще проникнуть к плоду.
Какие они бывают
Малых аномалий развития сердца достаточно много и иногда они трудно отличимы от пороков сердца с незначительными изменениями кровообращения в ранней стадии. Поэтому решать — требуют они коррекции и относятся к пороку или к МАРС, должен врач-кардиолог, после детального обследования. Есть такие пограничные состояния, при кото-рых отнесение дефекта к той или иной группе зависит от размеров и клинических данных.
Малыми аномалиями принято считать:
Пролапс клапанов сердца минимальной, первой степени — это состояние патологического прогибания, провисания створок из-за их избыточной растяжимости или слабости.
Аномальное (не в тех местах, где нужно) расположение хорд сердца — своеобразных хрящевых нитей, которые придают прочность сердцу.
Нарушения строения особых сердечных мышц — сосочковых мышц.
Измененные количество или размер клапанов сердца, их зазубренность.
Зачаточные клапаны синусов.
Незначительные по размерам отверстия в межпредсердной или межжелудочковой перегород-ке, не закрывшиеся в первые полтора года жизни.
Открытое овальное окно маленьких размеров, до 2-3 мм.
Незначительное увеличение диаметра отходящих сосудов.
Небольшие аневризмы перегородок сердца.
“Порхающие” или ложные хорды.
Как выявляются?
Чаще всего МАРС выявляют на плановом осмотре у врача-педиатра. Обычно у малыша выслу-шиваются шумы в сердце при общем удовлетворительном состоянии и отсутствии жалоб. Обычно док-тор поликлиники ограничивается записью в карте — функциональная кардиопатия, что не совсем верно отражает суть происходящих с малышом явлений. По большому счету это не диагноз, а просто конста-тация факта — в сердце есть какие-то минимальные отклонения от норм, которые невозможно отнести к конкретному, более серьезному диагнозу.
На состояние ребенка обнаруженные явления не влияют, однако для ясности картины требуется проведение полного обследования и уточнения клинического диагноза — это нужно для разработки мер по наблюдению за малышом и его реабилитации. Для этого стоит отправиться на осмотр детского кар-диолога — специалиста по болезням сердца и сосудов.
Доктор будет задавать вам вопросы. Вы расскажете, как кушает малыш, не устает ли он, когда сосет, нет ли посинения, приступов одышки, как происходят прибавки в весе. А если кроха уже может говорить — нет ли у него боли в сердце, не кружится ли головка, нет ли чувства сердцебиения, были или нет обмороки.
Затем он внимательно осмотрит кроху — нет ли у него периорального цианоза (синющности носогубного треугольника), посчитает частоту сердечных сокращений и дыханий, чтобы определить — нет ли тахикардии и одышки. Рассмотрит кончики пальцев и ногти, форму грудной клетки, проперкутирует (простучит) границы сердца — чтобы определить его размеры. Врач прощупает животик — область печени и селезенки, крупные сосуды, пульс.
Затем он приступит к выслушиванию (аускультации) сердца. Первое, что обычно обнаруживает-ся при выслушивании сердечка крохи — это так называемый систолический шум функционального характера. Слово “функциональный” свидетельствует о том, что данный шум не вызван какой-то серьезной патологией сердца, например, пороком. Доктор вы-яснит — откуда проводится шум, какие сердечные тоны с ним связны, послушает кроху спереди и сзади.
На основании всего этого он сделает заключение — есть или нет у ребенка нарушение кровооб-ращения, при МАРС обычно кроме шума никаких изменений не отмечается. На этом ваше обследова-ние не закончится, вам предстоит еще и инструментальное исследование — на различных аппаратах.
Идем на исследования
Для подтверждения МАРС необходимо провести ряд исследований, и первым из них будет ЭКГ — регистрация электрических сигналов сердца на специальной пленке. Этим методом можно определить наличие нарушений ритма сердца, его проводимости и признаки избыточной нагрузки на разные отделы. Обычно при МАРС все изменения минимальны или не выходят за рамки возрастных норм.
Кроме этого нужно провести параллельное исследование шумов, называемое ФКГ — фонокар-диограммой. Это графическое отражение патологических шумов на бумаге, параллельно с записью ЭКГ. Это исследование позволят отдифференцировать функциональные шумы от органических, возни-кающих при пороках.
Самым основным в диагностике МАРС является, конечно, ультразвуковое исследование сердца — УЗИ. Этот метод позволяет визуально увидеть и саму аномалию, и степень нарушения кровотока, который она вызывает. Кроме этого, на УЗИ очень просто определить относится ли данное явление к пороку или нет.
Так как же себя проявляют МАРС?
В большинстве случаев МАРС никак себя не проявляют, и дети ничем не отличаются от своих сверстников. Реже основными жалобами малышей будут являться непостоянные боли в области серд-ца, аритмии, чувства перебоев в сердце, скачки артериального давления.
Часто аномалии сердца сочетаются с аномалиями строения нервной, мочевыделительной, пище-варительной системы, зрения, дыхания, скелета или кожи, могут быть некоторые особенности строения других органов — печени, желчного пузыря, почек.
В начале материала мы говорили, что МАРС относится к дисплазии соединительной ткани, а со-единительная ткань присутствует во всех органах и системах в большем или меньшем количестве. По-этому и проявления будут так называемыми системными, то есть на уровне всего организма. Они мо-гут быть от совсем минимальных до достаточно выраженных.
При внимательном осмотре скелета можно обнаружить удлинение конечностей относительно тела, вдавление грудины, сколиоз (искривление) нижне-грудного отдела позвоночника, различные формы плоскостопия, гипермобильность (избыточная подвижность) суставов. Самые часто встречающиеся сочетания с МАРС — это поликистоз почки, гастроэзофагальный рефлюкс (обратный заброс содержимого желудка в пищевод), перегиб желчного пузыря, мегауретер (расширение мочеточника).
Кроме того, МАРС часто сопровождают так называемые нейровегетативные расстройства — не-сбалансированно работает периферическая и центральная нервная система. Это может проявляться эну-резом, дефектами речи, вегето-сосудистой дистонией, нарушениями поведения. Однако все эти сочета-ния ни в коем случае не приводят к тяжелым нарушениям функции органов и систем и не ухудшают общую жизнедеятельность организма крохи.
А могут ли быть осложнения?
Не всегда, но в отдельных случаях МАРС могут сопровождаться нарушениями сердечного рит-ма, нарушениями проведения импульса, которые могут проявляться незначительными изменениями на ЭКГ и периодическими болями в сердце и сердцебиениями. Это требует дополнительного обследования у кардиолога и довольно просто лечится назначением препаратов, поддерживающих работу сердца. Обычно эти нарушения характерны для пролапса митрального клапана. Нарушения ритма могут давать аномально расположенные хорды и трабекулы сердца, аневризма межпредсердной перегородки или увеличение евстахиева клапана.
Некоторые МАРС могут сопровождаться нарушением переносимости физических нагрузок, у таких малышей несколько больше риск развития инфекционного эндокардита — воспаления внутренней оболочки сердца как осложнения ОРВИ или других инфекций.
С чего начать терапию?
Для того чтобы МАРС-синдром проявлялся минимально или не проявлялся вообще, нужно по-добрать оптимальный режим дня, адекватную возрасту и состоянию нагрузку, чередование занятий и отдыха. Многие родители считают, что ребенку с МАРС нужно резко ограничить нагрузки, что в корне неверно. После консультации с врачом можно в большинстве своем вообще никак не ограничивать ма-лыша в движении. Сердце правильно развивается тогда, когда ему дают адекватную нагрузку. Не нужно ни ограничений в активности, ни чрезмерных усилий. Если кроха изъявляет желание заниматься каким-либо видом спорта — предварительно проконсультируйтесь с кардиологом: возможна ли для него такая степень нагрузки, которую будут давать спортивные занятия. А вот обычных ежедневных нагрузок — прогулок на улице, катания на велосипеде, бега вполне достаточно для пра-вильного развития.
Для ребенка с МАРС-синдромом важно соблюдать режим дня, достаточно спать, правильно пи-таться, получая все положенные по возрасту питательные вещества и витамины. Важно изначально на-строить себя на длительное грудное вскармливание, это поможет крохе меньше болеть и сведет риск осложнений со стороны сердца в раннем возрасте к минимуму. Кроме этого, нужно правильно и вовре-мя ввести в питание ребенка прикормы, а в дальнейшем следить за поступлением в питание достаточного количества белковых продуктов и продуктов, богатых кальцием и магнием.
Малышам, имеющим неврологические проблемы и эмоционально неустойчивым, хорошо помо-гают работа с психологом и седативная терапия. Успокаивающим и общеукрепляющим действием кро-ме того обладают физиолечение — различные ванны, курортотерапия, массажи.
Наблюдение за такими малышами совместно осуществляют врач-педиатр и детский кардиолог. Сроки осмотров выбираются индивидуально — в зависимости от вида МАРС и наличия или отсутствия связанных с ним нарушений. Обычно для большинства малышей достаточно немедикаментозных мер либо нечастых курсов кардиотрофических (поддерживающих правильную работу сердца) препаратов.
Только единичные случаи МАРС могут потребовать хирургической коррекции. В таких случаях малыша направят к кардиохирургу для решения вопроса об объеме и сроке операции. Бояться этого не нужно — при МАРС очень редко делаются операции на открытом сердце. Обычно это так называемые эндоскопические операции — через небольшие проколы или через крупные сосуды в полость сердца вводится инструмент и исправляется дефект. Обычно в клинике малыши лежат недолго и после выпис-ки ведут образ жизни обычных детей.
А если нужны таблетки?
Иногда бывают ситуации, когда врач порекомендует курс определенных препаратов. Основными в лечебных воздействиях являются препараты магния. Этот микроэлемент является компонентом соединительной ткани и потому улучшает ее строение и работу сердца. Выбор препаратов магния зависит от возраста пациента. Есть жидкие и таблетированные формы. Особо популярными являются “Магнерот” — он в дополнение содержит еще и оротовую кислоту, способствующую всасыванию и более полному усвоению магния, “Магне В6” в виде сиропа или в таблетках, “Калия оротат”. Обычно рекомендуется 1-2 курса в год.
Вторым направлением терапии является кардиотрофическая — питающая сердечную мышцу. Это такие препараты, которые улучшают кровоснабжение и питание ткани сердца и других органов, влияют на метаболизм в организме и являются активными антиоксидантами. Обычно назначаются “Элькар”, “Убихинон” или “Коэнзим Q10”, “Кудесан”, “Цито-мак”. Кроме этих препаратов подобным эффектом обладают некоторые витамины — РР, В2, В1, лимонная и янтарная кислоты (препарат “Лимонтар”), биотин. Их назначают в виде поливитаминного комплекса или каждый отдельно курсами по 10-14 дней дважды в год.
В случае возникновения инфекций малышу рекомендуются превентивные (упреждающие разви-тие осложнений) курсы антибиотикотерапии, чтобы не допустить осложнений на сердце в виде эндо-кардита.
Показаны регулярные осмотры ЛОРа и стоматолога для санации очагов хронической инфекции — кариозные зубы, миндалины, аденоиды.
При наличии аритмий показано назначение антиаритмической терапии, но она подбирается ин-дивидуально в стационаре под контролем врача.
Проводятся курсы седативных препаратов, которые нормализуют работу нервной системы, сни-мают тревожность, повышенную нервную возбудимость и лечат неврозы.
Немного о конкретных видах
Наиболее известная и распространенная МАРС — это пролапс митрального клапана. Это про-висание двустворчатого клапана в момент сокращения (систолы) сердца в полость левого желудочка, за счет чего возникает небольшое завихрение тока крови в сердце. Это завихрение и дает систолические шумы, которые фонендоскопом услышит врач. К МАРС относят только первую степень пролапса. Все остальные степени сопровождаются выраженными нарушениями кровообращения и должны считаться пороками сердца.
Пролапс митрального клапана обычно выявляется на УЗИ или при обращении к врачу с жалоба-ми на непостоянные боли в сердце. Обычно у таких малышей выявляют периодические сердцебиения, плохую переносимость активных физических нагрузок, быструю утомляемость, астению, головокруже-ния, психо-эмоциональную нестабильность. Такие дети тяжело адаптируются в коллективе, они скова-ны, стеснительны, плаксивы.
Довольно распространены ложные хорды в левом желудочке. Это МАРС, которая проявляется в наличии внутри полости желудочка дополнительных тяжей из соединительной ткани или мышц, прикрепленных к стенкам желудочка или межжелудочковой перегородки. В норме же они должны кре-питься к створкам атриовентрикулярного клапана. Чаще такое обнаруживается у мальчиков, ложные хорды бывают единичными, множественными, встречаются как отдельно, так и в сочетании с другими аномалиями. Расположение их может быть вдоль тока крови, поперек его или по диагонали — от этого будет зависеть степень выраженность шума в сердце.
Эти хорды могут давать нарушения ритма сердца, поэтому пациенты требуют особого наблюде-ния кардиолога.
Третьей распространенной МАРС является открытое овальное окно (ООО). Вариантом нормы считается наличие незначительного дефекта до 2-3 мм в возрасте до года. Обычно после этого возраста окошко самостоятельно закрывается. Но при его наличии в более старшем возрасте в одних случаях идет речь об аномалии развития (при размере дефекта до 5 мм), в других — о пороке сердца (когда де-фект выражен и имеется нарушение кровообращения).
Проявляется ООО выраженной психо-эмоциональной неустойчивостью — дети капризны, плак-сивы, они плохо адаптируются в коллективе. Малыши плохо переносят интенсивные нагрузки, быстро утомляются, у них могут отмечаться головокружения, перебои в работе сердца, изредка боли в нем. При обследовании отмечается шум в сердце. Диагноз обычно подтверждается при УЗИ.
Подведем итог
МАРС-синдром — это не приговор, это особое состояние ребенка, требующее только наблюдения и незначительной коррекции. Для мам и пап наличие такого диагноза — это не повод ограничивать ре-бенка и паниковать, это всего лишь повод изменить свой образ жизни, подстроив его под возможности крохи. Большинство МАРС не приносят никакого вреда малышу, и его жизнь ничем не отличается от сверстников. Не нужно относиться к такому малышу как к больному, а уж тем более инвалиду — это беспочвенно. Основное, что нужно запомнить родителям — это заключение врача: “нарушений гемоди-намики не выявляется”. Это говорит о том, что МАРС малышу никак не мешает.
1.12.2010
Парецкая Алена врач-педиатр, член Ассоциации консультантов
по естественному вскармливанию, член ассоциации МАКМАХ,
специалист по питанию детей раннего возраста,
руководитель проекта “Детский доктор”
https://www.ourbaby.ru/articles/article.aspx?id=1973
Источник
