Полип после удаления желудка при раке
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ – зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой — в анастомозе — возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания — нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable Metal Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.
Источник
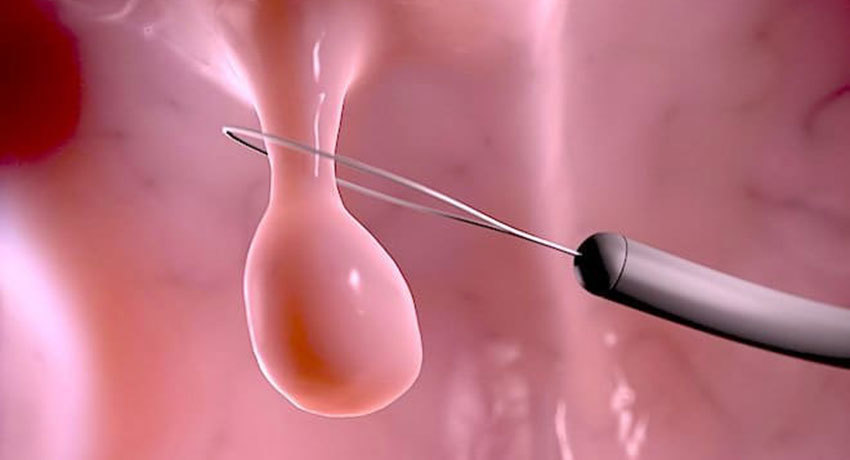
Выросты эпителиальной ткани внутренней поверхности желудка называются полипами. Они бывают разной формы и размеров, одиночными или множественными. В любом случае они представляют опасность осложнений, и поэтому их лучше удалить.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Хотя полипы — доброкачественные новообразования, всегда есть риск их озлокачествления. Вероятность перерождения в раковые опухоли зависит от области их распространения и почти не зависит от их величины.
Это значит, что чем полипов больше, и чем большую область желудка они покрывают, тем выше риск малигнизации. В то же время нередки случаи развития онкологического заболевания из полипа совсем небольших размеров.
При высоком риске малигнизации полипов показано безусловное их удаление — полипэктомия.
В каких случаях нужно обратиться к врачу?
Зачастую полипы возникают на фоне заболеваний желудка — гастрита, язвенной болезни. Поэтому их симптомы трудно дифференцировать. Характерные признаки возникают обычно лишь при ущемлении или травматизации полипа — резкий приступ боли в области желудка, под грудиной, внутреннее кровотечение.
В остальных случаях о наличии полипа могут сообщать такие симптомы как чувство тяжести, распирания, вздутие живота, диарея, тошнота, изжога, метеоризм, умеренная боль в желудке.
При этих симптомах следует обратиться к врачу и сделать гастроскопию. Это наиболее информативный диагностический метод, при котором внутренние поверхности желудка исследуются визуально, с помощью миниатюрной видеокамеры эндоскопа.
Одновременно врач может выполнить биопсию — забор материала для его гистологического исследования на предмет возможного онкологического заболевания.
Терпеть боль опасно для жизни!
Берегите себя, запишитесь на консультацию сегодня
Как удаляются полипы желудка?
Чаще всего полипы желудка удаляются малоинвазивным способом — эндоскопически или лапароскопически. Эти методы показаны для удаления одиночных полипов величиной до 30 мм.
Малоинвазивная полипэктомия имеет ряд преимуществ: хорошая переносимость, безопасность, отсутствие разрезов и травмирования тканей, полное сохранение функции желудка, минимальный риск осложнений, быстрая реабилитация. Для нее не требуется сложная подготовка, длительное пребывание в стационаре.
В клинике «Медицина 24/7» все виды полипэктомии желудка выполняются в операционной, оснащенной самым современным, высокотехнологичным оборудованием.
Специалисты клиники имеют исключительно высокую квалификацию и большой опыт проведения таких операций. Это служит гарантией лучших результатов.
От квалификации врача, выполняющего полипэктомию, зависит очень много. Достаточно не заметить и оставить хотя бы маленький полип, и это может привести к последующим осложнениям.
Как выполняется полипэктомия?
Удаление полипов выполняется натощак. После последнего приема пищи должно пройти не менее 10 часов.
При лапароскопической полипэктомии в брюшной стенке и стенке желудка делаются проколы (небольшие разрезы), через которые вводятся лапароскоп и медицинские инструменты. Операция выполняется под наркозом, в состоянии медикаментозного сна.
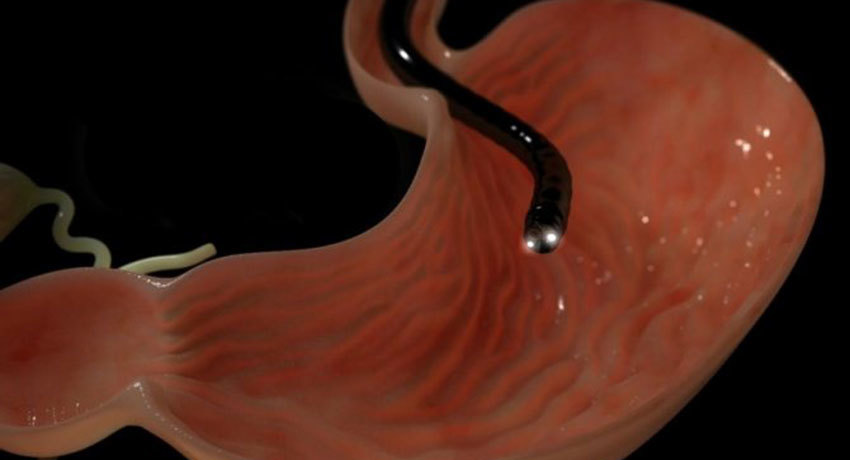
Эндоскопическая полипэктомия выполняется без проколов. Эндоскоп на длинной гибкой трубке водится в желудок через пищевод. Гортань предварительно обрабатывается анестезирующим спреем. Вопрос о применении того или иного вида анестезии решается индивидуально. Это может быть наркоз или седация (медикаментозный сон).
Поверхность желудка исследуется визуально, с помощью видеокамеры, которая передает изображение на монитор.
Наблюдая изображение на мониторе, врач имеет возможность с точностью контролировать свои действия. Обнаруженный полип захватывается петлей, подсекается и удаляется. Место удаления прижигается высокочастотным током, чтобы не было кровотечения.
Другой вариант — удаление полипа биопсийными щипцами с одновременным прижиганием током (электрокоагуляцией) или диэлектрической петлей (электроэксцизия). Возможно также использование лазера. В этом случае полип послойно прижигается излучением. Способ удаления полипов в каждом случае выбирается индивидуально.
Обычно эндоскопическая полипэктомия занимает не более 30 минут. После этого пациент находится под наблюдением врача до полного отхождения наркоза или седации.
Удаленные полипы отправляются на морфологическое исследование. Если раковые клетки отсутствуют, проведенная операция считается достаточной. При обнаружении раковых клеток принимается решение об удалении (резекции) части желудка.

Что делать после полипэктомии?
Первые две недели после удаления полипов нужно соблюдать строгую диету. Пища должна быть жидкая или полужидкая, перетертая. Запрещается жареная, жирная пища, соленое, острое, кислое, а также продукты, содержащие грубую клетчатку, вызывающие повышенное газообразование.
Запрещаются алкоголь, газированные напитки, чай, кофе. Исключаются маринады, консервы, сдобная дрожжевая выпечка, сырые овощи, фрукты и зелень, раздражающие продукты (хрен, редис, др.), горячее и холодное. Пища должна быть теплой, отварной, тушеной или приготовленной на пару.
Через 2 недели после удаления полипов желудка проводится контрольная гастроэндоскопия.
Обычно реабилитация после эндоскопической полипэктомии в клинике «Медицина 24/7» занимает не более 1 — 2 месяцев. В течение этого времени нужно придерживаться диетического, дробного питания (небольшими порциями 5–6 раз в день).
Полостная операция
В случае невозможности эндоскопической (лапароскопической) полипэктомии назначается хирургическая операция. Она проводится при больших размерах полипов или их многочисленности, когда они покрывают значительную часть поверхности желудка.
Полостная операция выполняется под общим наркозом. Брюшная стенка и желудок разрезаются. Полипы срезаются скальпелем. После этого разрезы ушиваются швами.
Удаленные новообразования отправляются на морфологическое исследование. В случае обнаружения малигнизации (раковых клеток) принимается решение о резекции части желудка.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
Операция, при которой у больного вырезается большая часть главного пищеварительного органа, называется резекцией – удаление желудка. Кто столкнулся с этим, знают, что от общего размера удаленный участок может составлять или 3/4, или 2/3.
В большинстве случаев это происходит при раке, когда невозможно стабилизировать состояние больного другими альтернативными методами. Удаление желудка – не приговор, после вмешательства пациенты могут прожить до глубокой старости при регулярном прохождении обследований и следовании специальной диете.
Первичные признаки при раке в большинстве случаев выражены слабо, поэтому патология часто диагностируется только на поздних стадиях. Человек может долго подозревать, что болен язвой желудка, соблюдая соответствующую диету и принимая лекарства, но на самом деле причиной болей является онкология.
Переход язвы желудка в опухоль злокачественного характера, которая требует удаления желудка при раке, сопровождается следующими признаками:
- Сильными и тупыми болями (особенно в ночное время суток);
- Быстрым насыщением пищей, даже если диета строгая и не предполагает употребления больших порций;
- Общей слабостью в теле;
- Изменениями предпочтений в еде;
- Появлением болей и дискомфорта независимо от питания;
- Постоянной изжогой после приема пищи;
- Стулом черного цвета;
- Необъяснимой потерей веса;
- Рвотой с кровью после еды;
- В случаях, когда назначенные врачом препараты и диета перестают помогать;
- Резкой болью под правым ребром, если есть метастазы.
Для пациентов, страдающих язвенной болезнью, важно придерживаться правильного питания и установленной врачом диеты с индивидуально составленным меню, соблюдать все рекомендации по приему препаратов, чтобы избежать появления раковой опухоли.
Если обнаружены доброкачественные новообразования – полипы, то следует незамедлительно обратиться за помощью к хирургу, так как опухоль может перерасти в злокачественную.
Удаление полипа в желудке происходит разными способами:
- лазерная методика,
- открытое хирургическое вмешательство
- полипэктомия.
Раковая опухоль, требующая удаления, не появляется без причины, к заболеванию ведут следующие общие факторы:
- Генетика;
- Аденома пищеварительного органа;
- Бактерия «Хеликобактер пилори»;
- Недостаточность выработки соляной кислоты организмом;
- Плохая экологическая обстановка (работа на вредных предприятиях);
- Анемия пернициозного типа.
Помимо этого, к удалению органа могут привести различные предраковые патологии. К ним относится гастрит различной формы, язва и полипы.
Операция по удалению желудка при раке – не единственный вариант облегчить состояние больного. Есть и медикаментозные средства, а также народные. Стоит обратить внимание, что только лечащий врач способен определить после обследования, для какого случая требуется конкретная терапия.
Если опасность для жизни миновала, то обязательна диета после удаления желудка при раке. Меню составляется с учетом индивидуальных особенностей и характера протекания заболевания. Диету нельзя самостоятельно изменять.
Питание после удаления желудка при раке должно включать в себя следующее соотношение питательных элементов:
- Углеводы – не менее 60%;
- Белки – не менее 15%;
- Жиры – не менее 30%.
Диета после удаления желудка должна помогать больному организму восстановить обмен жизненноважными веществами, нормализовать процесс усвоения пищи. В рационе не должно быть грубой пищи, очень холодной или горячей.
Питание при раке полностью расписывается специалистом, при несоблюдении рекомендации последствия могут быть необратимыми и опасными для жизни. Все диеты в зависимости от характера протекания болезни и типа операции классифицируются по номерам (диета 0, 1, 6, 9 и мн.др.).
Одним из самых распространенных способов медикаментозной терапии является применение препаратов цитостатической группы (химические соединения):
- «Таксола»;
- «Митомицина С»;
- «Циспластина» и мн. др.
Они способны остановить деление раковых клеток, уничтожая их. После химиотерапии больной чувствует облегчение, уменьшение болей. Назначают такое лечение для подготовки к операции на желудке с целью улучшения ее результатов, а также после вмешательства, чтобы предотвратить размножение мутационных клеток. Если опухоль неоперабельная, то химиотерапия позволяет уменьшить ее размеры.
Использование биологических препаратов – самый новый способ борьбы с раком желудка и самый перспективный. Однако биологические материалы достаточно сложно получить, что влияет и на стоимость такого лечения.
Кроме того, существует лучевая терапия, которая повышает успех проведения операции по удалению органа, и введение лекарственных препаратов через лимфатические узлы – эндолимфатическое лечение. Вне зависимости от типа терапии больному прописывается диета, меню в которой подобрано для стабилизации состояния организма.
Правильное питание после удаления желудка(строгая диета), медикаментозное лечение, использование проверенных народных средств – все это поможет больному забыть об изнуряющих болях и позволит вести нормальный образ жизни. Однако по отдельности методы не окажут должного эффекта, а от диеты не будет никакой пользы. Из средств народной медицины, помогающих в рассматриваемом случае, отмечают чистотел.
- Приготовить отвар из растения можно, соединив ложку засушенного чистотела со стаканом кипяченой воды.
- Обязательно медленно нагревать напиток около 20 мин, процедить его и дать настояться.
- Срок проведения процедуры – не более 14 дней (с разрешения врача).
- Пить его следует после пробуждения до завтрака и за 30 мин до обеда и ужина.
- Питание при этом должно соответствовать установленной диете. Хорошо помогают и другие средства – сок подорожника и составы с болиголовом.
Если опухоль операбельна, то необходимо удаление желудка при раке. Последствия негативного характера минимальны, главное – выполнять все рекомендации врача и ждать скорейшего выздоровления. Самую большую опасность представляют метастазы, которые могут распространяться и на другие жизненно важные органы.
Виды операций следующие:
- Удаление 2/3 желудка, что возможно лишь на начальных стадиях заболевания при распространении опухоли на стенках органа (не более 10% случаев).
- Тотальное удаление желудка — это полное удаление из-за распространения новообразований по всему органу (3%).
- Субтотальное удаление с сохранением небольшого участка пищеварительного органа (более 60%).
После резекции пациент продолжает жить, к нормальному образу жизни ему помогает вернуться диета, лекарственные препараты и назначенные врачом процедуры. Пациент может прожить более 10 лет, нормально чувствуя себя, если было проведено радикальное удаление желудка. Срок жизни после субтотальной операции в большинстве случаев (до 75%) – не менее 5 лет.
Если рак диагностирован поздно, то такой срок прожить возможно лишь в 30% случаев. Правильное питание, строгая диета с ограниченным меню должны стать для пациентов, перенесших операцию, главным лекарством.
Появление злокачественных новообразований предугадать невозможно, но есть общие профилактические рекомендации, которых следует придерживаться, если есть предрасположенность к опасному заболеванию:
- Вести здоровый образ жизни с регулярными физическими нагрузками;
- В ежедневное меню включить больше овощей и фруктов, можно подобрать щадящую диету;
- Не есть еду, называемую «фаст фудом» (это не только важное правило диеты для похудения, но и одна из основ для сохранения здоровья);
- Исключить из питания слишком соленые и острые продукты;
- Не злоупотреблять алкогольными напитками и табачными изделиями.
Помимо диеты и здорового образа жизни, следует обратить внимание на предрасположенность к раку. Обязательны частые обследования у гастроэнтеролога, который может выявить болезнь еще на начальном этапе развития.
Если обнаружены полипы, то не нужно сомневаться – их удаление обязательно. В обратном случае опухоль доброкачественного характера может перерасти в опасную для жизни злокачественную.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
