Поведение после операции удаления желчного пузыря
Современные медики всё чаще прибегают к лапароскопическим методам оперирования. По сравнению со стандартной полостной операцией лапароскопия менее травматична, а восстановительный период после неё сокращается. По медицинской статистике, чаще всего за год проводят удаление желчного пузыря лапароскопическим методом.
Проведённая операция ещё не гарантирует полного выздоровления, поэтому лечение после удаления желчного пузыря (ЖП) должно контролироваться врачом. Чтобы ускорить восстановление организма, пациент должен соблюдать диету, принимать медикаменты, выполнять лечебную гимнастику, заниматься оздоровлением организма.
Преимущества и осложнения
Во время лапароскопии желчного пузыря в животе делают 4 прокола, в которые вводят хирургические трубки (троакары), через отверстие в пупке извлекают ЖП. А лапароскоп (видеокамера с осветительным прибором) позволяет следить за ходом операции.
Основное показание к проведению лапарокопической холецистэктомии – это ЖКБ (желчнокаменная болезнь). На начальной стадии калькулёзного холецистита (камни в ЖП) применяют консервативные методики: диета, медикаментозное лечение, разрушение камней ультразвуком. На поздних этапах хирургическое вмешательство необходимо.
Удаление желчного пузыря проводится в следующих случаях:
- Острое воспаление желчного пузыря, которое сопровождается высокой температурой, не спадающей длительное время.
- Присутствие крупных конкрементов в желчевыводящей системе.
- Признаки воспаления брюшины.
- В брюшном пространстве присутствует фиброзный или гнойный экссудат.
Справка. ЖП удаляют через открытый разрез или лапароскопическим методом. Последний способ считается более современным и безопасным.
Преимущества лапароскопической холецистэктомии:
- После оперирования пациент быстрее восстанавливает активность. Уже спустя 5–6 часов ему разрешено вставать с постели под присмотром медперсонала.
- Раны небольшие и быстро заживают.
- Больной нуждается в интенсивном уходе не более 2 часов.
- После хирургического вмешательства пациент не обязан длительное время находиться в постели.
- Лапароскопия желчного пузыря реже провоцирует осложнения, чем стандартная полостная операция.
- Большие шрамы на коже отсутствуют.
- Пациента раньше выписывают домой.
Однако даже лапароскопия может спровоцировать осложнения:
- Травмирование близлежащих органов и сосудов.
- Прокол ЖП, желудка, толстой, 12-перстной кишки, воспаление кожи вокруг пупка.
- Существует риск пупочной грыжи у пациентов с избыточным весом и врождёнными аномалиями мышц.
После лапароскопии риск формирования грыж ниже, чем после стандартной операции, поэтому пациент может не носить бандаж. Однако первые 6 месяцев ему запрещено поднимать тяжести или напрягать мышцы передней брюшной стенки. Больной должен заниматься спортом, но по поводу комплекса упражнений нужно проконсультироваться с врачом.
Этапы восстановления
Реабилитация после удаления желчного пузыря предполагает нормализацию физического состояния, изменение установок, правил и ценностей жизни. Кроме того, важно восстановить психологическое состояние пациента.

Восстановительные период после холецистэктомии делится на несколько этапов
Как известно, желчный пузырь – это важный орган, который участвует в пищеварении. Он является резервуаром для желчи, которая помогает расщеплять жиры. До операции печеночный секрет имел необходимую для пищеварения концентрацию. При отсутствии ЖП желчь скапливается в желчных протоках, а её концентрация низкая. Несмотря на то что протоки берут на себя функцию удаленного пузыря, функциональность ЖКТ всё равно нарушается. Это происходит по той причине, что организму нужно время, чтобы привыкнуть к новым условиям пищеварения. Чтобы избежать или уменьшить выраженность негативных явлений, больной после операции должен корректировать питание.
В реабилитационный период нужно помочь своему организму наладить работу ЖКТ. Послеоперационная диета поможет решить эту задачу. Кроме того, необходимо принимать лекарственные препараты, а также выполнять простые физические упражнения. Срок реабилитации – около 2 лет.
Этапы восстановительного периода:
- Первые 2 дня после лапароскопической холецистэктомии пациент пребывает в стационарных условиях. На этом этапе наблюдаются негативные явления после наркоза и операции.
- Поздний этап длится от 1 до 2 недель, больной находиться в стационаре. Повреждённые ткани постепенно заживают, нормализуется функциональность дыхательных органов, происходит адаптация ЖКТ.
- Амбулаторный период продолжается от 1 до 3 месяцев. Пациент восстанавливает здоровье дома.
- Больной занимается оздоровлением организма в санаториях и профилакториях.
Справка. Из-за строгих ограничений в питании может ухудшиться психическое состояние больного. Поэтому врач должен рассказать, как меняется работа пищеварительного тракта и что нужно делать, чтобы избежать осложнений.
Особенности восстановительного периода
При отсутствии осложнений больного выписывают домой через 1–2 дня. Однако это не совсем правильно, так как врачи должны наблюдать за ним, контролировать его питание, физическую активность и т. д. Так его состояние быстрее нормализуется, и он сможет избежать осложнений.
Восстановление после удаления желчного пузыря длится от 1 до 2 лет. Этот период состоит из разных стадий, во время которых функциональность организм изменяется.
В первую очередь после лапароскопической холецистэктомии нужно изменить пищевые привычки. Пациент должен питаться дробно (5–6 раз в день) небольшими порциями. Это важно, так как пищеварительные органы не могут переваривать большое количество пищи. При нарушении этого правила продукты не будут полностью расщепляться, а организм не будет насыщаться полезными веществами. Как следствие, повышается нагрузка на ЖКТ, существует риск повторного образования камней в желчных протоках.
От физических нагрузок в первые 4 недели после удаления желчного лапароскопическим методом нужно отказаться. Это необходимо, так как тонус мышц ещё не нормализовался, поэтому повышается вероятность внутренних кровоизлияний, образования пупочной грыжи. Кроме того, на ранних этапах присутствует боль в местах проколов.
Ранний период после лапароскопии
После лапароскопической холецистэктомии пациент должен находиться в постели. Спустя 5–6 часов он может попробовать перевернуться или сесть. Если больной чувствует себя нормально, то под присмотром медсестры он может встать с постели. На протяжении 24 часов после оперирования рекомендуется голодать. Больной может позволить себе небольшое количество воды без газа.

После операции пациент может подниматься с постели спустя 5–6 часов
Послеоперационное питание предполагает строгие ограничения. На вторые сутки можно выпить немного бульона, съесть творог или натуральный йогурт (обезжиренный). Пациенту назначают стол №5, согласно которому принимать пищу нужно часто, но небольшими порциями (200–300 г). Противопоказаны продукты с большим количеством жиров, грубых волокон или провоцирующие избыточное газообразование.
Послеоперационный период омрачается незначительной болью или дискомфортом в области проколов, иногда ощущается тяжесть справа под рёбрами. Боль может распространятся на поясницу или ключицу. Болезненные ощущения самостоятельно проходят через 2–4 дня. Из-за искусственной вентиляции лёгких пациент не может делать полные вдохи, так как брюшная стенка болит.
Справка. В больнице пациенту делают перевязки, контролируют температуру его тела, чтобы предупредить воспаление или другие осложнения.
Больному назначают болеутоляющие препараты (инъекции), антибактериальные лекарства, ферменты. Кроме того, он должен проходить инструментальные и лабораторные исследования.
Сразу после лапароскопической холецистэктомии можно принимать витамины: Витрум, Центрум, Супрадин, Мульти-Табс и т. д.
Профилактика воспаления лёгких предполагает выполнение дыхательной и лечебной гимнастики. Упражнения выполняют от 5 до 8 раз за сутки по 3–5 минут. Больной совершает глубокий вдох через нос от 10 до 15 раз, а потом резко выдыхает через рот.
Чрезмерные физические нагрузки противопоказаны. Рекомендуется носить мягкое хлопковое нижнее бельё, чтобы не повредить операционные отверстия. Нужно носить пациенту бандаж или нет, решение принимает врач для каждого больного индивидуально.
Время выписки зависит от сроков восстановления человека. Пациент отправляется домой после того, как снимают швы и при условии отсутствия осложнений.
Справка. Достаточно актуален вопрос о том, сколько длится больничный. Документ, подтверждающий временную нетрудоспособность, выдают на весь срок пребывания в стационаре плюс ещё 10–12 суток. Так как стационарное лечение длится от 3 до 7 дней, то примерная продолжительность больничного – от 13 до 19 суток.
Многие пациенты интересуются тем, на сколько дней больничный выписывается при наличии осложнений. Врач определяет сроки нетрудоспособности для каждого индивидуально.
Мероприятия в амбулаторном периоде
После выписки больной должен выполнять все рекомендации доктора, чтобы ускорить выздоровление. При этом его состояние продолжают контролировать.

После удаления желчного пузыря нужно употреблять блюда в перетёртом виде
Чтобы отследить динамику восстановления организма, проводят следующие исследования:
- Через 3 суток после выписки больного осматривает терапевт или хирург. Следующий визит к врачу следует нанести спустя 1 неделю, а потом через 3 недели.
- Лабораторное исследование крови проводят через 14 дней, а потом спустя 1 год.
- При необходимости через 4 недели проводят УЗИ органов брюшного пространства. Через 1 год УЗ-диагностика обязательна для всех.
Послеоперационный период предполагает строгие ограничения:
- На протяжении 7–10 дней после выхода из клиники противопоказана чрезмерная физическая нагрузка.
- Нижнее бельё должно быть мягким, из натуральной ткани. На протяжении 2–4 недель запрещено вступать в половой контакт.
- Выполнять простые физические упражнения можно не раньше, чем через 1 месяц.
- На протяжении первых 12 недель пациент может поднимать тяжести не более 3 кг, а с 3 по 6 месяц – около 5 кг.
Чтобы укрепить мускулатуру брюшного пресса, нужно выполнять упражнение «велосипед», «ножницы», при этом нагрузку нужно увеличивать постепенно. Рекомендуется совершать пешие прогулки на свежем воздухе. Физиотерапия поможет ускорить заживление тканей. Чтобы реабилитация была успешной, нужно выполнять дыхательную гимнастику.
Правила питания:
- Нужно исключить из рациона жареную, жирную пищу, пряности.
- Еду рекомендуется готовить на пару, отваривать или запекать.
- Употреблять пищу нужно с интервалом 3 часа, чтобы нормализовать желчеотток.
- На протяжении 2-х часов после трапезы не рекомендуется наклонятся или ложиться.
- Пациент должен пить не более 1,5 л жидкости за сутки.
- Последний вечерний приём пищи нужно планировать за 3 часа до отхода ко сну.
Перед употреблением блюда рекомендуется перетирать до пюреобразного состояния. Расширять меню нужно постепенно. Фрукты и овощи перед едой рекомендуется тушить или запекать, чтобы они лучше усваивались, а также сохраняли полезные вещества.
На 2-й месяц больной может употреблять мелко нарезанные продукты. Рацион разрешено пополнить свежими фруктами, овощами.
За операционной раной нужно ухаживать. Душ можно принять только спустя несколько дней. Кожу живота моют без мыла и других гигиенических средств, тереть её мочалкой тоже запрещено.
Внимание. Болезненные ощущения могут присутствовать около 8 недель. Если боль становится более выраженной, появляются кровянистые следы, возникает тошнота, рвота, жар, то нужно срочно отправляться к врачу.
Нормализация пищеварения
Послеоперационный период часто осложняется запорами. Чтобы этого избежать, нужно пополнить рацион овощами, соблюдать умеренную физическую активность, каждый день употреблять кефир, натуральный йогурт, творог (с низким процентом жирности). Устранить запоры можно лекарственными средствами со слабительным эффектом, которые не угнетают моторику кишечника. Клизмы не нужно ставить часто, так как это грозит растяжением толстой кишки и дисбактериозом.

Для устранения расстройств пищеварения применяют лекарственные средства
При поносе рекомендуется употреблять овощи и фрукты после термической обработки, каши на воде. Чтобы нормализовать естественную бактериальную флору кишечника, назначают специальные добавки.
Некоторое время после лапароскопической холецистэктомии могут присутствовать следующие симптомы: жжение за грудиной, отрыжка, тошнота, горький привкус во рту. Если сопутствующие болезни отсутствуют и больной соблюдает диету, то эти симптомы исчезают самостоятельно через некоторое время.
Многих пациентов интересует вопрос о том, какие таблетки пить после удаления ЖП. Медикаментозное лечение проводится только по назначению врача, который принимает решение о выборе лекарственных средств.
При дуоденогастральном рефлюксе (заброс содержимого 12-перстной кишки в желудок) применяют антирефлюксные лекарства, например, Мотилиум. Лечение изжоги, боли проводят с помощью антацидных препаратов: Ренни, Маалокс, Алмагель. При язве желудка применяются медикаменты, которые подавляют выделение желчи (Омепразол).
При необходимости назначают магнитотерапию, ультразвуковое облучение.
Санаторно-курортное оздоровление
После лапароскопии ЖП врачи рекомендуют пациентам посещать санатории и профилактории. В лечебно-профилактических учреждениях можно пройти терапевтический курс и оздоровить организм.
В санатории назначают следующие процедуры:
- Пациенты пьют лечебную тёплую минеральную воду без газа четырежды за сутки по 100 мл.
- Назначается водолечение с добавлением экстракта хвои, радона, а также минеральной, углекислой водой. Курс состоит из 10 процедур по 10–12 минут.
- Чтобы ускорить восстановление организма, применяют электрофорез с раствором янтарной кислоты (2,5%).
- Каждый день проводится лечебная физкультура.
- Диета помогает разгрузить органы ЖКТ и нормализовать пищеварение.
Кроме того, проводится медикаментозное лечение. Препараты нормализуют метаболические процессы, восстанавливают работу пищеварительной системы.
Санатории и профилактории рекомендуется посещать спустя полгода после операции. Лечебные процедуры ускоряют восстановление организма и позволяют больному быстрее вернуться к полноценной жизни.
Особенности жизни после лапароскопической холецистэктомии
Пациенты, которым предстоит операция по удалению желчного пузыря лапароскопическим методом, обеспокоены вопросом о том, каким будет качество жизни и как долго живут после этого. Если хирургическое вмешательство прошло без осложнений и вовремя, то угрозы для жизни не существует. К тому же, если больной следует советам лечащего врача, то у него есть все шансы прожить до глубокой старости.

После операции по удалению желчного пузыря рекомендуется выполнять лечебный комплекс упражнений
Если период восстановления протекает легко, то человек может максимально расширить меню. Однако жареную, жирную пищу, копчёности и маринады стоит исключить из рациона до конца жизни. Чтобы кишечник функционировал нормально, нужно отказаться от продуктов, которые тяжело перевариваются. Кроме того, необходимо следить за температурой пищи. Оптимальный вариант – тёплая еда.
В постоперационный период пациент должен делать зарядку, ведь пассивный образ жизни провоцирует различные заболевания. Из-за недостатка движения возникает застой желчи, что может привести к повторному камнеобразованию. Рекомендуется регулярно ходить пешком, заниматься плаванием.
Осторожно. Физическую нагрузку нужно увеличивать постепенно. Травмоопасные виды спорта, такие как бокс, борьба, тяжёлая атлетика, противопоказаны.
Примерно через 12 месяцев после операции нормализуется работа гепатобилиарного тракта, печень выделяет необходимое количество желчи нормальной консистенции. Улучшается работа пищеварительных органов. Тогда пациент ощущает себя здоровым человеком.
По статистике, у 30–40% пациентов постоперационный период осложняется постхолецистэктомическим синдромом (ПХЭС). Он проявляется расстройствами пищеварения, болью, желтухой, зудом. При отсутствии грамотной терапии повышается вероятность опасных осложнений. Лечение ПХЭС должно быть комплексным. Это необходимо, чтобы нормализовать функциональность желчных путей, печени, поджелудочной железы.
Таким образом, реабилитация после лапароскопической холецистэктомии не менее важна, чем сама операция. В первую очередь пациент должен изменить пищевые привычки, заниматься лечебной физкультурой, принимать медикаменты. Кроме того, после операции рекомендуется посетить санаторий, чтобы ускорить восстановление организма и оздоровить его. Только в таком случае пациент вернётся к полноценной жизни.
Источник
Боль в животе и диспепсия остаются спутниками каждого 4-го больного после удаления желчного пузыря. Всему виной нарушения физиологических процессов, развивающиеся в ответ на исключение удаленного органа из билиарной цепочки. Несмотря на неприятные последствия, холецистэктомия остается единственным способом избавления от камней в желчном пузыре. Чтобы сохранить хорошее самочувствие, достаточно изменить образ жизни после операции.
Зачем удаляют желчный
Ежегодно в мире выполняется более 2,5 миллиона холецистэктомий. Наибольшая тенденция хирургической активности наблюдается в развитых странах. Высокий уровень заболеваемости связан с массовым пристрастием к фаст-фуду и перекусам на ходу, малоподвижному образу жизни. Если продолжать жить по таким принципам, это приведет к застою желчи и образованию камней.
Болезнь сопровождается образованием камней в желчном пузыре. Они бывают разные по составу, форме и количеству. При отсутствии противопоказаний, конкременты растворяют и выводят с желчью. Но химическое или механическое удаление камней не гарантирует отсутствие рецидивов. Если запущен обменный патологический процесс, конкременты будут появляться снова. Поэтому эктомия желчного пузыря – основной способ предупредить последствия ЖКБ, которые опасны для жизни пациента.
Изменения в организме после операции
Оперативное вмешательство не влияет на процесс образования желчи. Даже если удаляют желчный, она продолжает вырабатываться клетками печени. Только теперь секрет не задерживается в желчном пузыре, а поступает напрямую в 12-перстную кишку. В первое время после холецистэктомии, пока не произошла адаптация печени, и она не начала синтезировать ограниченный объем желчи, у человека будут наблюдаться симптомы нарушения пищеварения (жидкий стул, метеоризм, тошнота).
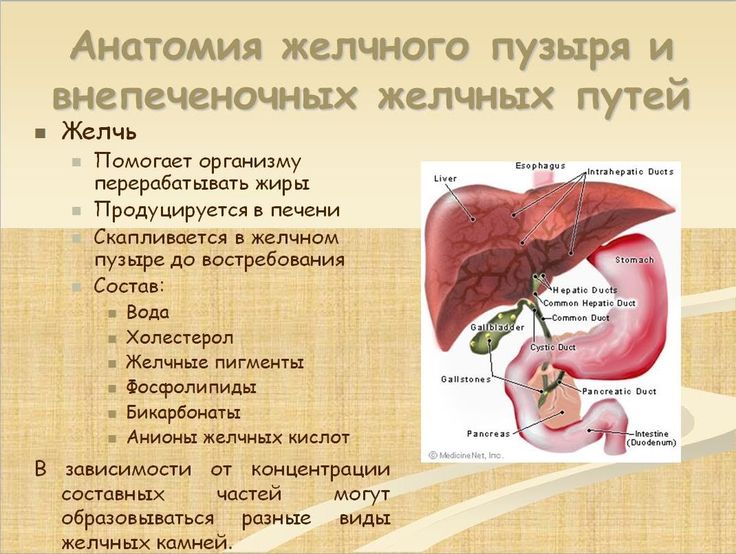
Если вырезали пузырь, меняется анатомия и физиология всего пищеварительного тракта:
- изменение структуры поджелудочной железы – выявляется на УЗИ, как повышение эхогенности;
- поджелудочная железа вырабатывает больше фермента трипсина и меньше липазы;
- повышается давление внутри желудка и дуоденального пространства;
- нарушается отток панкреатического сока;
- увеличивается количество Helicobacter pylori на слизистой оболочке желудка;
- расширение печеночных и желчных протоков (до 10 мм по УЗИ);
- меняется концентрация желчных кислот;
- нарушается тонус сфинктера Одди.
После холецистэктомии желчь сохраняет литогенность, качество ее химического состава не улучшается. С избавлением желчного пузыря утрачивается возможность ее концентрации и порционного выброса в дуоденальное пространство. В результате происходит нарушение поступления желчи в тонкий кишечник и расстройством пищеварения.
Бесконтрольный отток желчи в 12-перстную кишку и дисбаланс ее компонентов приводит к нарушению переваривания и всасывания жировых соединений. Вот почему ухудшаются антимикробные свойства секрета, что влечет повышение численного значения бактерий на слизистой 12-перстной кишки, нарушению микрофлоры кишечника, ухудшению циклического обращения желчных кислот в пищеварительном тракте.
Возможные осложнения
Несмотря на малоинвазивность современных хирургических методов, осложнения после операции по поводу удаления желчного пузыря возникают довольно часто. Полостная операция уже давно стала резервной, лапароскопическая холецистэктомия является предпочтительным способом в хирургии.
Специфика методики заключается в необходимости выполнения резекции под эндоскопическим контролем, наблюдая процесс с помощью двухмерного изображения. Хирург лишен тактильного контакта с тканями, орган удаляют без возможности объективно оценить их состояние в момент оперативного вмешательства.
Вырезают пузырь, манипулируя длинными хирургическими инструментами. Это затрудняет выполнение операции при наличии воспаления или рубцовых образований. Инструментальная пальпация «вслепую» грозит проколом стенки пузыря или протока, независимо от опытности хирурга.
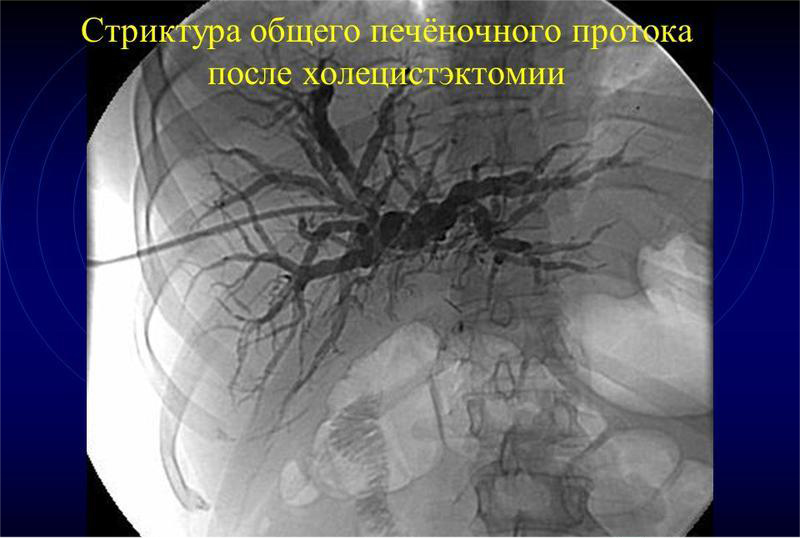
Осложнения после холецистэктомии по причине ятрогенных ошибок:
- перфорация (прокол) общего печеночного протока;
- нарушение целостности стенки 12-перстной кишки;
- инфицирование оперируемых тканей;
- внутреннее кровотечение из печени.
В момент вклинивания инструментов и прокола стенки пузыря происходит желчеистечение в брюшную полость, что грозит развитием перитонита. В случае операционных осложнений резко меняется тактика хирургического ведения пациента и выполняется экстренная лапаротомия (полостное удаление).
В первые дни после операции
Лапароскопия проводится под общей анестезией. На время выхода из наркоза пациент остается в заторможенном состоянии, у него пересыхают губы, сильно хочется пить, может появляться тошнота, в редких случаях рвота. В дальнейшем у оперированных женщин и мужчин появляются следующие признаки:
- боли в правом боку;
- сухость и зуд во рту, икота;
- ощущение жуткого голода;
- аллергические проявления – крапивница, отек Квинке, анафилактический шок, что особенно опасно для жизни;
- появление неврологической симптоматики – онемения, жжения, покалывания на коже.
Наркоз после эктомии желчного пузыря угнетающе действует на терморегуляцию. Вот почему у некоторых больных наблюдается резкое повышение или понижение температуры тела.
Послеоперационные осложнения
Первые 7 суток больной находится под постоянным наблюдением лечащего врача. Этот отрезок времени называется ранним послеоперационным периодом, в течение которого у человека могут появиться опасные осложнения:
- перитонит – воспаление брюшины, как следствие ранения пузыря во время его удаления;
- наружный желчный свищ – незаживающее отверстие, по которому желчь из протоков поступает наружу;
- абсцесс брюшной полости – нагноение стенки живота (может предшествовать перитониту);
- гематома послеоперационной раны – скопление крови в области оперируемого участка;
- инфильтрат – воспалительное уплотнение;
- правосторонний плеврит с выработкой экссудата – воспаление плевральных листков правого легкого со скоплением в полости жидкости;
- ранняя спаечная непроходимость – уменьшение просвета желчных протоков за счет рубцовых разрастаний, может приводить к механической желтухе.
При отсутствии профилактических мер, после полостной или лапароскопической холецистэктомии может развиться тяжелое осложнение – легочная тромбоэмболия.
Это заболевание, при котором тромбы, сформировавшиеся в венах нижних конечностей при застое крови во время операции, транспортируются с потоком крови к легочным артериям. Это грозит закупоркой сосуда и летальным исходом.
Последствия удаления
Несмотря на то, что желчный пузырь не относится к жизненно важным органам, его отсутствие приводит к серьезным переменам в физиологии всех составляющих пищеварительного тракта. К таким выводам пришли специалисты зарубежной и отечественной медицины, опираясь на результаты многолетних исследований, которые регулярно публикуются в статьях на авторитетном медицинском сайте.
Постхолецистэктомический синдром
Если удален желчный пузырь, самым распространенным последствием является дисфункция сфинктера Одди (это второе название постхолецистэктомического синдрома). Она встречается у 40 % больных и может развиваться:
- по гипертонусу – замыкательная мышца всегда находится в напряжении;
- по гипотонусу – когда сфинктер постоянно расслаблен.
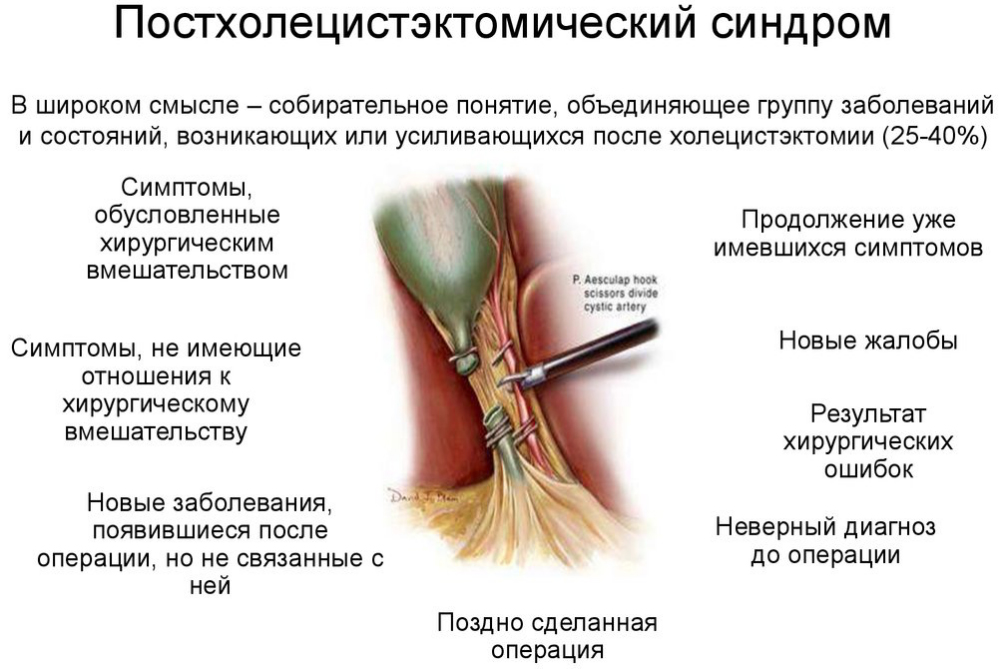
Проблемы обусловлены отсутствием желчного пузыря, который моделировал работу сфинктера желчевыводящих протоков путем передачи сигнала в виде нервных импульсов и стимуляции выработки холецистокинина. Отсутствие связи с желчным пузырем вызывает дискоординацию сфинктера Одди, что чревато появлением следующих симптомов:
- болевые ощущения в области удаленного пузыря;
- тяжесть и дискомфорт в желудке;
- тошнота, рвота;
- изжога, метеоризм;
- отрыжка, диарея.
Коррекция любого последствия после удаления заключается в медикаментозном лечении, соблюдении рекомендаций врача по поводу диеты, режима питания, жизненного уклада. При серьезных нарушениях проводится восстановление функции сфинктера путем оперативного вмешательства.
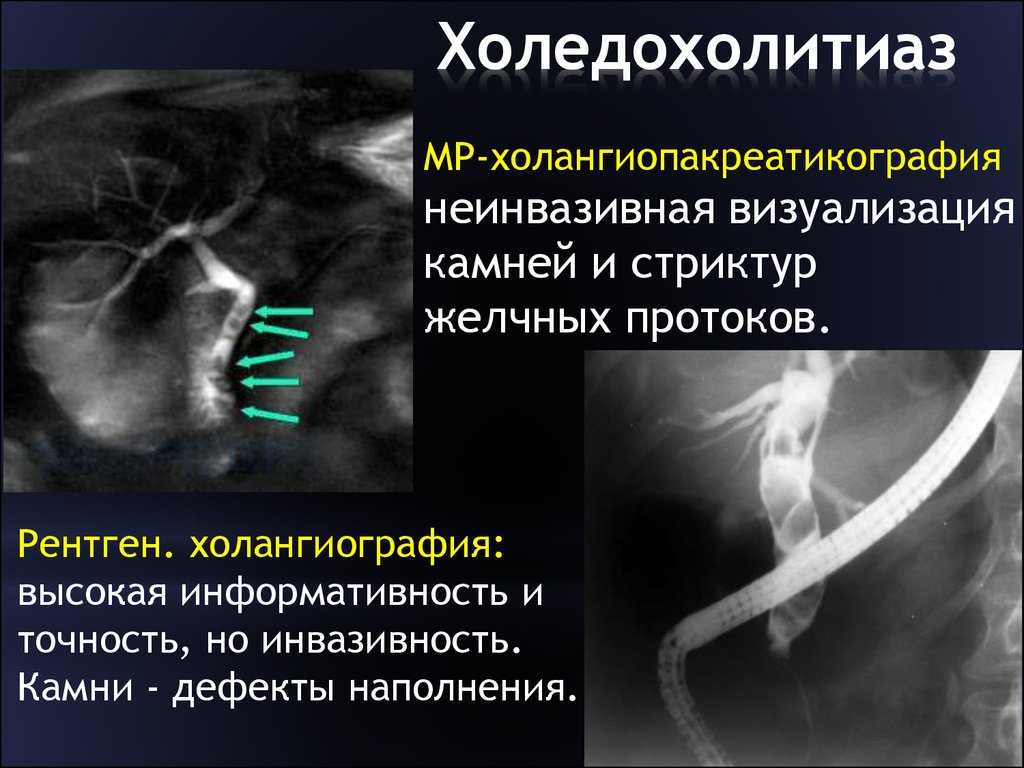
Холедохолитиаз
Обменные нарушения и литогенность желчи сохраняются после эктомии желчного пузыря, поэтому даже через несколько лет камни могут образоваться снова. Но на этот раз их локализация – холедох (общий желчевыводящий проток). Конкременты затрудняют отток желчи и приводят к появлению типичных признаков образования камней:
- холангит – воспалительное поражение стенок протоков;
- механическая желтуха – вследствие увеличения концентрации билирубина в крови;
- печеночная колика – приступообразная острая боль под правым ребром.

При развитии воспалительных процессов к болевому синдрому присоединяется тошнота, рвота, лихорадка с резким подъемом температуры тела до 39 градусов, повышенное потоотделение. Если камень перекрывает проток, появляются признаки желтухи – желтушность кожи и склер. В этом случае для нормализации состояния показано растворение или удаление камней.
Билиарный панкреатит
Жизнь после операции, а именно эктомия желчного пузыря омрачается проблемами с поджелудочной железой. Нарушение механизма выработки ферментов, задержка панкреатического сока приводит к воспалению органа. Заболевание может прогрессировать много лет и проявляется:
- приступами болей в правой и левой половине живота;
- иногда болевой синдром может носить опоясывающий характер;
- приступ провоцирует прием жирной, острой, жареной пищи;
- у некоторых пациентов болевой синдром может появиться ночью;
- в период обострения отмечается небольшое повышение температуры тела.
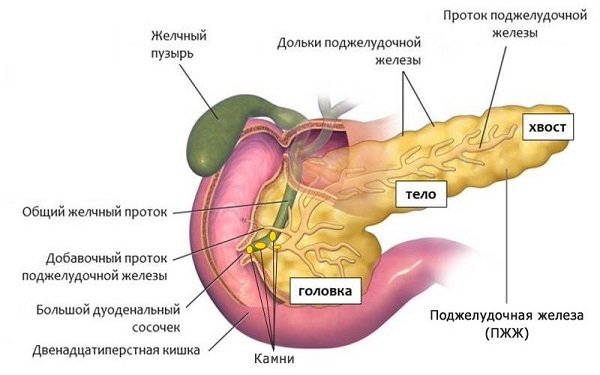
Главную роль в лечении билиарного панкреатита играет питание, которое снижает нагрузку на билиарную систему и способствует покою поджелудочной железы.
В период сильного обострения мужчинам и женщинам назначают 3-х дневный лечебный голод и употребление минеральной воды без газа. В дальнейшем даются рекомендации по соблюдению диеты №5 со строгим ограничением жиров. Последствия после удаления желчного пузыря напрямую зависит от питания, поэтому важно соблюдать диету.
Дуоденогастральный рефлюкс
После удаления желчного пузыря на фоне нарушения механизма работы сфинктера Одди происходит заброс содержимого из 12-перстной кишки в желудок. Патологическое явление сопровождается следующими симптомами:
- боль, распространяющаяся по всему животу;
- язык покрыт желтым налетом;
- отрыжка, изжога.

Рефлюкс подтверждается на ультразвуковом исследовании органов брюшной полости, лечится медикаментозно, в тяжелых случаях хирургическим путем. Длительное течение дуоденогастрального рефлюкса приводит к развитию язвы желудка и 12-перстной кишки за счет агрессивного воздействия желчи на слизистую ЖКТ.
Гастрит и эзофагит
Воспаление желудка и пищевода – частое явление после удаления желчного пузыря. Регулярный заброс едкой желчи раздражает стенки верхних отделов ЖКТ, разрушает защитный слой слизи и вызывает воспалительную реакцию. При поражении пищевода у человека появляется:
- ощущение кома в горле;
- боль во время глотания;
- жжение, изжога.
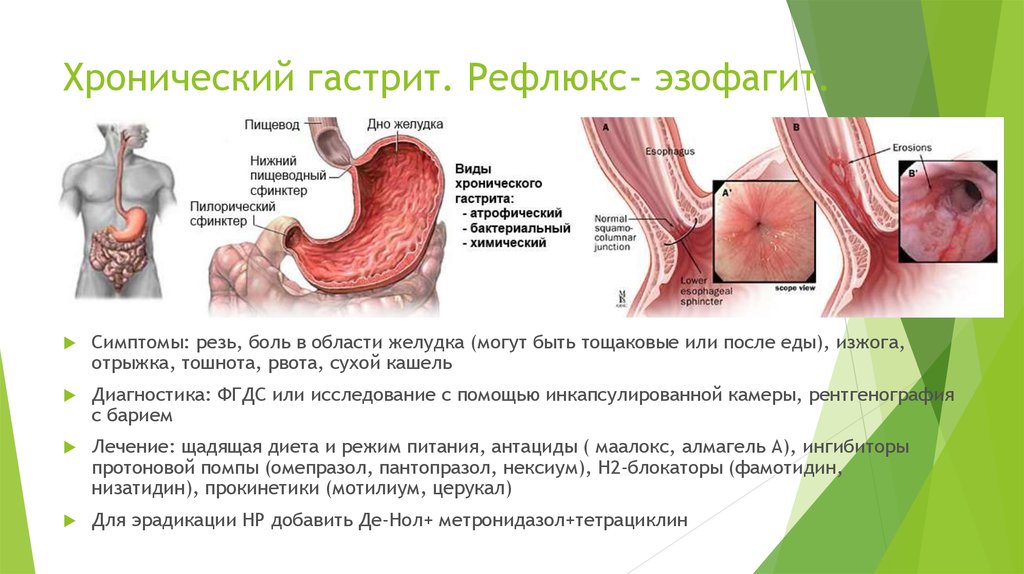
В осложненных случаях голос становится хриплым, образуются язвы во рту, неприятный запах изо рта, боль распространяется за грудину и отдает в спину. Обычно, если был удален желчный пузырь, такое последствие, как эзофарингит, сочетается с гастритом. Это чревато появлением:
- тупой ноющей болью в эпигастральной области;
- тяжестью в верхней части живота;
- изжогой, отрыжкой;
- рвотой с желчью и слизью;
- серым налетом на языке;
- ухудшением аппетита.
Патологический процесс распространяется и на кишечный отдел, вызывая урчание в животе, метеоризм, расстройство стула – чередование запоров и поносов. Чтобы улучшить состояние после удаления желчного пузыря, человеку рекомендуют придерживаться диетического питания. Важным советом является необходимость вести здоровый стиль жизни с отказом от алкоголя и других вредных привычек.
Кисты
После операции по удалению желчного пузыря часто выявляется кистозное расширение желчного протока. Оно напоминает небольшой мешочек и проявляется:
- болью в животе;
- окрашиванием кожи в желтый цвет;
- повышением температуры тела до 38,5 градусов;
- общее недомогание, слабость;
- потеря веса.
У каждого третьего пациента кисты прощупываются при пальпации. Лечатся такие осложнения после удаления желчного пузыря операцией, образования удаляются. При отсутствии адекватной терапии они могут переродиться в онкологические опухоли, что опасно для здоровья и жизни пациента.
Послеоперационная грыжа
Несмотря на малую травматичность после лапароскопии, грыжеподобные выпячивания в области шва наблюдаются довольно часто. Опасность частичного расхождения послеоперационного рубца появляется при несоблюдении рекомендаций врача в отношении физических нагрузок и необходимости ношения бандажа.
Жить с грыжей нельзя, это чревато ущемлением грыжевого мешка, некрозом его содержимого и последующим развитием перитонита.
Избежать проблем можно, если прислушиваться к советам доктора – поддерживать переднюю стенку живота послеоперационным поясом, не допускать запоров и дозировать физическую нагрузку.
Профилактика осложнений
В большинстве случаев после проведения холецистэктомии качество жизни улучшается. У больных проходят колики, тошнота, изжога, горечь во рту. Чтобы самочувствие было хорошим, важно проводить профилактику возможных нежелательных последствий еще до операции:
- полная предоперационная диагностика (УЗИ) для выявления хронических патологий, которы?
