Рак желудка и прободная язва желудка
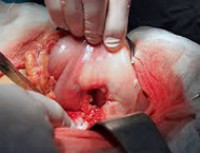
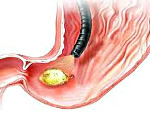
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.

Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
- этиологии (прободение хронической или острой язвы);
- расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
- клинической форме (классическая – прорыв в свободную брюшную полость; нетипичная – в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
- стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Источник
Хронические воспалительные заболевания пищеварительного тракта без адекватного лечения могут привести к серьезным проблемам со здоровьем. Злокачественное перерождение измененного участка кожи – это опаснейшее осложнение патологического процесса. Поверхность карциномы очень похожа на язву, и врачу порой бывает трудно различить их.
Чем отличаются эрозивные процессы в желудке от рака
При поражении слизистой больные часто ощущают дискомфорт или боль в животе и не всегда обращают внимание на другие симптомы, свидетельствующие о переходе заболевания в онкологическое. Узнать, что в верхних отделах пищеварительного тракта развивается опухоль, можно по изменению характера болей: они становятся продолжительными и менее выраженными. Должно насторожить резкое и необъяснимое снижение массы тела.
По теме
Другие симптомы, свидетельствующие о развитии в желудке рака (карциномы):
- резкое снижение содержание гемоглобина в крови;
- отвращение к некоторым продуктам питания;
- появление черного стула и рвоты с кровью.
Общие симптомы язвы
К основным симптомам поражения слизистой желудка относят боли в верхней части живота, тошноту, изжогу, рвоту, снижение аппетита, не приводящее к отвращению к еде. Обращают внимание на отрыжку кислым содержимым, повышенное образование кишечных газов, понижение массы тела. После рвоты человеку обычно становится легче.
В некоторых случаях болезнь никак себя не проявляет. Симптомы (боль, рвота, изжога, снижение веса) появляются на фоне осложнений.
Ранние симптомы рака
Злокачественная опухоль на первой или второй стадии не имеет специфических проявлений. Обращают внимание на общие для онкологических заболеваний симптомы – усталость, чрезмерную утомляемость, резкое снижение массы тела. 80% пациентов не замечают болезни на начальной стадии.
О наличии карциномы желудка говорит ощущение дискомфорта в этом органе. Большой часто жалуется на тошноту, рвоту, выделение большого количества слюны. Боли в животе имеют тянущий или ноющий характер и часто беспокоят после еды.
Если опухоль развивается в верхней части органа, то у больных возникает изжога. Они отмечают затруднение глотания. Характерный признак рака на запущенной стадии – рвота, напоминающая кофейную гущу, кровью, пищей, съеденной день или два назад.
Возможно ли озлокачествление язвы
Согласно результатам клинических исследований, частота перехода этого заболевания в раковую опухоль составляет 5 – 7 % случаев. Патология становится онкологической у людей, которые болеют ею продолжительное время.
Появлению рака способствует патологическая активность бактерии Helicobacter pylori. Этот микроорганизм способен выживать в кислой среде. Бактерия разрушает слизистую оболочку желудка, из-за чего кислота разрушает стенки органа. Это вызывает развитие эрозий. Длительное существование воспалительных процессов, атрофия слизистой оболочки являются благоприятной средой для роста злокачественных клеток.
Факторы перехода язвы в рак
Ускоряют развитие карциномы такие причины:
- длительное курение;
- продолжительное злоупотребление спиртными напитками;
- избыток в рационе жареной, копченой, соленой еды, маринадов;
- несоблюдение режима питания – т.е. переедание, перекусы, еда на ходу;
- попадание в организм нитратов;
- длительный и бесконтрольный прием нестероидных противовоспалительных препаратов;
- воздействие ионизирующей радиации.
Язвенная болезнь желудка и рак этого органа имеют много общих симптомов. Поэтому больные не придают особого значения признакам, свидетельствующим о перерождении участков эрозий. Своевременная диагностика воспалительных заболеваний органов пищеварения помогает выявить злокачественную опухоль на ранней стадии.
Источник
Специализированная онкологическая помощь www.OncoClinic.com
ЗАПИСЬ НА ЭНДОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ >>>
Прободение опухоли желудка — сравнительно частое осложнение, требующее неотложного хирургического вмешательства. Наиболее часто происходит прободение в свободную брюшную полость с развитием гнойного и нередко гнилостного перитонита. Описаны единичные случаи прободений рака в толстую кишку, двенадцатиперстную кишку, в полость плевры, желчный пузырь, брюшную стенку. Частота прободения рака желудка в свободную брюшную полость составляет от 0,4 до 7,6% от общего числа больных раком желудка. Прободение может встречаться не только при запущенных раках, но и в ранних стадиях опухолевого процесса и даже при I стадии.
Перфорации может способствовать тромбоз сосудов, питающих опухоль, что ведет к нарушению кровоснабжения опухоли, ее распаду и инфицированию ишемизированннх тканей гнилостной флорой из просвета желудка, весьма активной в условиях понижения кислотности желудочного сока. Этому способствуют и аутолитические процессы в опухоли, что характерно для злокачественных опухолей. Непосредственное наступление перфорации вызывает переполнение патологически измененного желудка содержимым и растяжение его газами, особенно при сужении выходного отдела, и резкое повышение внутрибрюшного давления в результате кашля, рвоты и т.д.
Перфоративное отверстие обычно неправильной формы, с неровными истонченными краями грязно-серого цвета. Встречаются и отверстия с плотными, утолщенными краями белесоватого цвета, имеющие вид извилистого свищевого хода, щели, канала или небольшого дефекта ткани опухоли. Нередко наблюдается большие прободные отверстия (до 1 см в диаметре). В запущенных стадиях рака возможна микроперфорация, которая может протекать как с выраженной картиной перфорации полого органа, так и в форме скрытого течения. Обычно перфорация бывает одиночной, но может быть двойной и множественной. Перфорация возможна при любой локализации злокачественного процесса, но чаще встречается при опухолях малой кривизны и пилорического отдела желудка.
Нередко раковая опухоль развивается из язвы, которая макроскопически имеет вид каллезной. В случае прободения такой опухоли перфоративное отверстие обычно находится на дне язвы. При инфильтративных или грибовидных формах рака и при пенетрирующих опухолях перфорация обычно наступает в периферической части опухоли. Обычно перфорация раковой опухоли наступает на фоне воспалительных изменений, связанных с гнойно-некротической деструкцией опухоли. В таких случаях стенка желудка и прилегающие к месту перфорации органы отечны, гиперемированы, покрыты фибрином, с явлениями регионарного лимфангоита и лимфаденита.
Нередко наблюдаются прикрытые и двухмоментные перфорации, сочетание их с такими осложнениями, как пенетрация, кровотечение, что изменяет клиническую картину прободения раковой опухоли. В большинстве случаев прикрытые перфорационные отверстия оказываются непрочными, что обуславливает двухмоментный характер перфорации.
Двухмоментный характер перфорации раковой опухоли вначале ведет к возникновению ограниченного перитонита или осумкованного гнойника в месте перфорации. При дальнейшем развитии воспаления гнойный процесс распространяется в свободную брюшную полость — развивается разлитой перитонит или происходит прорыв гнойника в другие органы с образованием внутреннего свища. Иногда клинически более выражен первый момент перфорации, а иногда второй, когда содержимое гнойника, возникшего на месте первичной перфорации, проникает в свободную брюшную полость.
Перфорация рака желудка может сопровождаться кровотечением, что затрудняет диагностику и несомненно ухудшает прогноз возникшего осложнения. Иногда кровотечение и развившаяся вследствие этого анемия становятся ведущими в клинической картине течения опухолевого процесса и затушевывают симптомы прободения. Профузные кровотечения чаще возникают одновременно с прободением. Наибольшие кровотечения часто предшествуют прободении. Кровотечение может происходить как в просвет желудка, так и в свободную брюшную полость.
Перфорация раковой опухоли желудка отличается разнообразием клинических проявлений, изменчивостью и непостоянством симптомов. Она может характеризоваться типичной клинической картиной перфорации полого органа, но может протекать атипично, скрыто, без обычных признаков прободения. Прободной рак желудка имеет много сходных черт с прободением язвы и в большинстве случаев так и расценивается.
Симптоматика прободения зависит от локализации и величины перфорационного отверстия, изменений местного характера, стадии развития опухолевого процесса, времени, прошедшего с момента перфорации, сочетания перфорации с другими осложнениями. Для острой формы прободения характерно внезапное появление резких болей, а в дальнейшем развитие клинической картины прободения полого органа и симптомов перитонита. В этих случаях обычно отчетливо выражены признаки прободения: резкое напряжение передней брюшной стенки, положительный симптом раздражения брюшины, разлитая болезненность по всему животу, симптом исчезновения печеночной тупости. При острой форме, как правило, легко диагностируют перфорацию, но не распознают раковый характер процесса. Нередко перед прободением возникают продромальные симптомы. Весьма характерными клиническими предвестниками перфорации являются усиление боли в эпигастральной области с иррадиацией в подреберье или надплечье, икота, тошнота, рвота, повышение температуры тела, озноб. Появление предвестников прободения связано с развитием воспалительно-деструктивных изменений в стенке желудка и прилегающих к нему органов. В этот момент могут опре¬деляться умеренное напряжение мышц передней брюшной стенки и даже симптомы раздражения брюшины при сохранении печеночной тупости и отсутствии признаков свободного газа в брюшной полости.
В запущенных случаях злокачественного процесса типичная картина перфорации полого органа может отсутствовать, или быть слабо выраженной, или напоминать таковую прикрытой перфорацией.
При этом обычно наблюдается атипичная клиническая картина перитонита (скрытые, стертые симптомы, особенно вначале), что обусловлено тяжестью общего состояния, истощением, раковой интоксикацией, преклонным возрастом больного, сопутствующими заболеваниями. Скрытая клиническая картина прободения может иметь место при перфорации задней стенки желудка или микроперфорации. В этих случаях прободение характеризуется умеренными болями или незначительным усилением наблюдавшихся ранее болей, отсутствием напряжения брюшной стенки и симптомов раздражения брюшины. Отсутствие или незначительная реакция брюшины связаны с тем, что при раке желудочное содержимое не является кислым. В поздних стадиях перитонита отмечаются вздутие живота, притупление в отлогих местах брюшной полости.
Диагностика прободного рака желудка затруднена. При диагностике существенное значение имеет тщательно собранный анамнез. Подтверждением злокачественного характера процесса являются пожилой возраст, выраженное похудание, серо-землистый цвет лица, наличие пальпируемой опухоли, низкое содержание гемоглобина, наличие крови в кале.
Характерным симптомом прободного рака желудка, как и прободной язвы, служит наличие свободного газа в брюшной полости, которое выражается в исчезновении печеночной тупости. В положении больного на спине на два пальца выше края реберной дуги по сосковой и парастернальной линиям справа на месте определяемого обычно перкуторно тупого звука выявляется отчетливый тимпанит. Более четкое представление об исчезновении печеночной тупости можно получить при перкуссии по правой среднеподмышечной линии в положении больного лежа на левом боку.
Объективным методом обнаружения свободного газа в брюшной полости является рентгенологическое исследование. Особенно важен этот метод исследования при скудной клинической картине прободения желудка раковой опухолью. Более информативно рентгенологическое исследование в положении больного на левом боку (латероскопия) и в вертикальном положении. При этом удается найти даже небольшое скопление свободного газа. Однако, из-за тяжести состояния больного исследование в вертикальном положении не всегда возможно, в таких случаях исследование проводят на трохоскопе.
При рентгенологическом исследовании в случае подозрения на прободение больной принимает внутрь 1-2 глотка водорастворимого вещества. Выхождение контраста за пределы контуров желудка является абсолютным признаком прободения его стенки.
Даже прикрытая перфорация может быть выявлена с помощью рентгенологического исследования, во время которого всегда можно обнаружить небольшое количество газа под куполом диафрагмы.
Если эндоскопически находят перфорацию стенки желудка, то независимо от причины ее появления показания к неотложной операции становятся несомненными.
Большую помощь в неясных случаях может оказать лапароскопия. Сочетанное применение лапароскопии и гастроскопии позволяет одновременно осмотреть желудок со стороны как слизистой оболочки, так и серозного покрова, особенно при заполнении желудка воздухом. Такое исследование целесообразно проводить под общим обезболиванием.
Нужно отметить, что при установленном диагнозе рака желудка и подозрении на перфорацию, если позволяет состояние больного, лучше склониться к экстренной операции и сократить время на дополнительные исследования.
Выбор метода оперативного вмешательства при прободном раке желудка является трудной задачей, особенно в III-IV стадии злокачественного процесса. Зачастую хирургу приходится решать ее непосредственно во время экстренного оперативного вмешательства, предпринятого по поводу предполагаемой прободной язвы желудка или двенадцатиперстной кишки.
Нередко злокачественный характер перфорации не распознается даже во время операции, поэтому производится типичное ушивание перфорационного отверстия, как при обычной язве. Особенно трудно установить истинный характер прободения в ранних стадиях ракового процесса, когда оно макроскопически не отличается от перфорации при язве желудка. Это связано с тем, что в I-II стадии рака желудка инфильтрация и уплотнение краев перфоративного отверстия имеет такой же вид, как при обычной язве. Только при гистологическом исследовании язвенных краев или лимфатических узлов в случае резекции желудка удается установить точный диагноз.
Выбор объема оперативного вмешательства при прободном раке желудка зависит от стадии злокачественного процесса, локализации опухоли, наличия или отсутствия перитонита, состояния больного, квалификации хирурга, владения им техникой резекции желудка, а также от наличия условий для проведения такой операции и прежде всего обязательного участия анестезиолога и ассистента. Операцией выбора при прободном раке желудка следует считать субтстальную резекцию желудка. Крайне редко в этих случаях осуществляют проксимальную резекцию или экстирпацию желудка, которые сопровождаются весьма высокой летальностью, особенно при выполнении по неотложным показаниям. Эти операции могут оказаться паллиативными в смысле соблюдения онкологических принципов и в то же время радикальными в отношении ликвидации патологического очага, являющегося непосредственной угрозой жизни. При распространенном раке желудка, но при наличии подвижной опухоли показана паллиативная резекция или даже экстирпация. При малоподвижной опухоли в некоторых случаях удается мобилизовать и выделить желудок вместе с опухолью и произвести резекцию. Однако, выполнение паллиативной резекции не всегда возможно из-за распространения злокачественного процесса на прилегающие органы и ткани. При общем тяжелом состоянии больного, разлитом перитоните и неподвижной опухоли, показано ушивание прободного отверстия с дренированием брюшной полости.
В отдельных случаях при невозможности произвести ушивание перфоративного отверстия выходом из положения является использование дефекта стенки желудка в качестве свища. С этой целью в перфоративное отверстие вводят катетер типа Нелатона или Фолея такого диаметра, чтобы он плотно примыкал к стенкам отверстия. Катетер обвертывают сальником, который сшивают с желудком и париетальной брюшиной и выводят через отдельный разрез на переднюю брюшную стенку.
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ по телефону +7 (812) 951 – 7 – 951
Источник
