Рак желудка переходом пищевод

Кардия, или кардиальный отдел желудка, представляет собой цилиндрический сегмент, охватывающий пищеводно-желудочный переход и пространство на 2 см выше и ниже его. Рак кардиального отдела желудка (кардиоэзофагеальный рак, КЭР) отличается анатомическими и клиническими особенностями, и требует особого подхода в лечении. Многие эксперты даже выделяют его в отдельную нозологию, и на это есть несколько причин:
- Опухоли данной локализации склонны распространяться на пищевод гораздо чаще, чем рак нижележащих отделов желудка.
- Такие опухоли метастазируют в абдоминальные и медиастинальные лимфоузлы.
- Кроме того, они отличаются более неблагоприятным прогнозом, чем рак желудка или пищевода.
Для кардиоэзофагеального рака характерны агрессивный рост и склонность к метастазированию в лимфатические узлы средостения.
Причины
Причины развития рака кардиального отдела достоверно неизвестны. В настоящее время принято говорить о факторах риска — обстоятельствах, при которых увеличивается вероятность развития той или иной патологии. При раке желудка они следующие:
- Инфицирование Helicobacter pylori.
- Наличие атрофического гастрита проксимальных отделов желудка.
- Наследственная предрасположенность.
- Курение и злоупотребление алкоголем.
Что касается гастроэзофагеального рефлюкса и пищевода Баррета, то эти состояния — главные предрасполагающие факторы развития эзофагеального рака, но они не влияют на частоту развития рака кардии.
Симптомы рака кардиального отдела желудка
Для рака кардии наиболее характерны снижение веса, отвращение к пище, боль и дисфагия. Боль обычно локализуется в области эпигастрия, носит постоянный, давящий характер и не зависит от приема пищи. Иногда она отдает в поясничную область или за грудину. В последнем случае болезнь может симулировать патологию сердца, например стенокардию.
Степень выраженности дисфагии зависит от размеров опухоли и обструкции пищеварительного тракта. В основном она проявляется нарушением питания, которое приводит к гиповолемии и изменению баланса электролитов.
Классификация
Классификация рака кардии ориентируется на локализацию центра опухоли. Точкой анатомического отсчета является Z-линия — линия пищеводно-желудочного перехода.
- Рак I типа — центр новообразования располагается на расстоянии 1-5 см выше Z-линии в сторону пищевода.
- Рак II типа — центр новообразования располагается в пределах 1 см орально и 2 см ниже Z-линии.
- Рак III типа — центр новообразования располагается на расстоянии 2-5 см ниже Z-линии.
Диагностика
- Эндоскопическое исследование желудка и пищевода. Позволяет осмотреть опухоль и взять биопсию для морфологического исследования.
- Эндоскопическое УЗИ. Проводится для определения степени инвазии опухоли, ее прорастания в соседние органы и структуры, а также для поиска регионарных метастазов.
- Абдоминальное УЗИ. Проводится для поиска метастазов.
- Рентгеноконтрастное исследование. Позволяет определить протяженность опухоли и оценить степень стеноза кардии и пищевода. Особенно актуален метод при диффузно-инфильтративных формах рака, когда из-за подслизистой локализации могут быть получены ложноотрицательные результаты биопсии.
- КТ — проводится для поиска отдаленных метастазов.
- Диагностическая лапароскопия. Позволяет обнаружить распространение опухоли на серозные оболочки, а также диагностировать интраперитонеальную диссеминацию.
- Определение онкомаркеров — РЭА, СА 19-9, СА 72-4.
Лечение рака кардиального отдела желудка
Лечение рака кардии требует комбинированного подхода и включает химиотерапию и операцию. При нерезектабельных опухолях основной метод лечения — химиотерапия, а операции выполняются по жизнеугрожающим показаниям.
Оперативное лечение
Выбор объема операции и оперативного доступа определяется исходя из типа рака и его местной распространенности. При КЭР I типа проводят проксимальную резекцию желудка
КЭР I типа Проксимальная резекция желудка, субтотальная резекция пищевода. | КЭР II типа Гастрэктомия (удаляется весь желудок), резекция нижнегрудного отдела пищевода | КЭР III типа Гастрэктомия, резекция нижнегрудного отдела пищевода. |
Минимальный объем лимфодиссекции подразумевает удаление лимфатических узлов 1 и 2 порядка (проводится расширенная лимфодиссекция в объеме D2). При КЭР I проводится билатеральная медиастинальная лимфодиссекция.
Химиотерапия
Химиотерапия проводится по одному из следующих вариантов:
- Периоперационная химиотерапия. Выполняется в режиме CF или ECF на протяжении 8-9 недель до операции и после.
- Адъювантная химиотерапия. Ее начинают через 4-6 недель после операции, если не было тяжелых осложнений, и проводят в течение 6 месяцев. Применяют схемы XELOX или CAPOX.
- Адъювантная химиолучевая терапия. В настоящее время применяется редко и только в случае нерадикальной операции.
Лечение нерезектабельных и диссеминированных опухолей проводится с помощью химиотерапии по схемам CF, CX, XELOX в режиме 6-8 трехнедельных курсов, или 9-12 двухнедельных курсов. После этого лечение прекращают и проводят наблюдение до прогрессирования заболевания. При HER2-положительном раке желудка возможно проведение терапии трастузумабом.
После прогрессирования заболевания химиотерапию возобновляют, схему лечения подбирают с учетом имеющегося анамнеза.
Метастазирование
При КЭР I и II типа метастазирование главным образом происходит в лимфатические коллекторы паракардиальной зоны, чревного ствола и малой кривизны желудка. При КЭР I типа в процесс могут вовлекаться и медиастинальные узлы. Такие особенности метастазирования учитываются при планировании операции и лимфодиссекции.
Осложнения и рецидивы
Главные осложнения кардиоэзофагеального рака:
- Распад опухоли и кровотечения. В этом случае требуется неотложное эндоскопическое обследование и остановка кровотечения. Если эндоскопически проблему решить не удалось, проводят хирургическое вмешательство.
- Опухолевый стеноз. Это осложнение приводит к дисфагии и, как следствие, к развитию алиментарных нарушений. Для его устранения применяются реканализация, баллонная дилятация, стентирование. В тяжелых случаях показано наложение обходного анастомоза или выведение гастростомы.
- Боль. Для уменьшения болевого синдрома применяют лучевую терапию, медикаментозное лечение и в ряде случаев локорегионарную анестезию.
- Асцит — скопление жидкости в брюшной полости. Для его устранения назначают диуретики и внутриполостную химиотерапию. При скоплении больших объемов жидкости показан лапароцентез — эвакуация содержимого посредством пункции.
Прогноз и профилактика
5-летняя выживаемость при КЭР любого типа в среднем составляет 23,6%. Наиболее неблагоприятно протекают опухоли III типа, поскольку они преимущественно представлены низко- или недифференцированными новообразованиями. 5-летняя выживаемость при данной локализации составляет около 14%. Существенно ухудшает прогноз наличие метастазов в лимфоузлах средостения.
В Европейской клинике работают врачи с большим опытом лечения рака желудка. Мы руководствуемся актуальными европейским стандартами. Для этого в клинике имеется все необходимое – от новейших лекарственных препаратов до современного оборудования, благодаря чему мы готовы оказать помощь в самых тяжелых случаях.
Источник
Рак пищевода 4 стадии диагностируется у каждого третьего больного, самое активное лечение оставляет этим пациентам немного шансов на долгую жизнь. Особенность пищеводной карциномы — высока агрессивность при запоздалом выявлении.
Рак пищевода
На рак пищевода среди всех злокачественных болезней приходится едва ли 3%, заболевает им 9-10 человек из 100 тысяч. В последнее десятилетие частота рака пищевода практически не увеличивается, но и не уменьшается. Опухоль, как правило, развивается у 65-летних мужчин, у женщин на 4 года позже. Это преимущественно мужская патология — женщины болеют в 3.5 раза реже, поскольку ведущая причина развития рака — небрежение собственным здоровьем.
Ранний опухолевый процесс без метастазов в лимфоузлы обнаруживается всего лишь у каждого пятого, подавляющее большинство приходит к врачу с распространенным процессом, когда радикальное лечение технически не выполнимо. Возможности хирургии ограничены даже при 1-2 стадии рака, потому что рядом с пищеводной трубкой располагаются трахея, дуга аорты, грудной проток и сердце, а сформированный из желудка или толстой кишки «новый» орган трудно приживается.

Причины развития опухоли
Доказана связь злокачественных процессов в слизистой оболочке пищевода с постоянным раздражающим действием горячей пищи или токсичных продуктов, к примеру, жевательных наркотиков — наса или бетеля. На пищеводном здоровье отражаются курение и алкоголь, под их влиянием поддерживается хроническое воспаление слизистой с усиленной пролиферацией и развитием дисплазии.
Высока вероятность злокачественного новообразования при частой сегодня ГЭРБ из-за грыжи пищеводного отверстия диафрагмы. симптом которой — заброс содержимого желудка в пищевод. Недостаточность замыкания пищеводно-желудочного мышечного жома приводит к постоянному забросу едкого из-за соляной кислоты желудочного содержимого и хроническому воспалению — эзофагиту с переходом через стадию дисплазии в рак.
Вероятность рака возрастает в 30 раз при смещении слизистой желудка в нижний пищеводный отдел, что именуется пищеводом Барретта и считается предраковым процессом.
Классификация и стадии
Самый частый морфологический вариант опухоли пищевода — плоскоклеточный рак, железистый или аденокарцинома встречается только в 3-5% случаев, другие клеточные варианты крайне редки.
Анатомически пищевод подразделяется на два отдела: шейный и грудной, последний дополнительно делят на верхний, средний и нижний. По частоте развития рака лидирует зона перехода пищевода в желудок — там формируется почти половина всех новообразований, в средней части — чуть больше трети карцином, остальное — в шейном отделе.
Разделение по стадиям рака следующее:
- 0 стадия — дисплазия высокой степени или уже карцинома in situ высокой степени дифференцировки;
- 1 стадия рака всегда без метастазов в лимфоузлы, подгруппа «1А» — малая агрессивность (высокая дифференцировка) клеток, при минимальном поражении слизистой оболочки, стадия усугубляется до «1В» при той же степени злокачественности с большей глубиной проникновения в толщу стенки или при такой же поверхностной опухоли, но большей злокачественности;
- 2 стадия «А» — это глубокое поражение стенки и низкая агрессивность в верхнем и среднем отделах грудной части пищевода или в нижней части рак умеренной и низкой дифференцировки. Высокая агрессивности при том же распространении карциномы в верхнем и среднем отделе пищеводной трубки — уже «2В» стадия, а также меньшая глубина вовлечения стенки с поражением 1-2 лимфоузлов;
- 3 стадия карциномы с тремя подкатегориями от «А» до «С» всегда предполагает метастазы в лимфоузлах или вовлечение в конгломерат рядом располагающихся органов;
- 4 стадия устанавливается при любом местном процессе разной агрессивности с прорастанием метастазов в другие органы.
Особенности рака пищевода на 4 стадии
Рак пищевода 4 стадии проявляется обширным опухолевым поражением пищевода и соседних органов при небольшом числе метастазов в других органах.
Злокачественный процесс в пищеводе распространяется поэтапно. Первоначально раковая опухоль разрастается по пищеводным стенкам, сужая просвет, затем проникает в средостение и вовлекает его органы. Далее присоединяется распространение по лимфатическим сосудам, довольно поздно клетки разносятся кровью, поэтому отдаленные метастазы находят, как правило, при существенном поражении органа и вовлечении соседних структур средостения. Отдаленные метастазы чаще появляются в печени, редко в легочной ткани, костях и мозге.
Симптомы
На ранней стадии рака симптомов практически нет, первые признаки болезни появляются при существенном сужении пищеводной трубки. Часто на симптом сужения — дисфагию не обращают внимания, проталкивая застревающие кусочки еды большим количеством жидкости. Трудности с прохождением пищи тянутся несколько месяцев, пациент ограничивает себя в еде и худеет. Дисфагии сопутствует обильная выработка слюны, позже присоединяется гнилостный запах изо рта из-за застоя пищи над сужением и рвота только что съеденным. Проходимость может улучшиться при распаде опухоли, сузившей просвет.
Прорастание в трахею проявится кашлем с мокротой, содержащей частички пищи. На этом этапе присоединяется высокая температура и симптомы воспаления бронхолегочной системы.
Диагностика
- Первое исследование — эндоскопия пищевода (ЭГДС) с биопсией опухоли.
- Эндо-УЗИ (эндосонография) позволит определить степень поражения пищеводной стенки и расположенных рядом органов и лимфатических узлов.
- Рентген пищевода с барием выявит свищи в трахею.
- КТ грудной полости покажет локализацию метастазов в лимфоузлах и вовлечение в конгломерат соседних структур.
- КТ брюшной полости поможет найти метастазы.
- Бронхоскопия показана при подозрении на вовлечении в опухолевый процесс трахеи и бронхов, во время исследования можно пропунктировать подозрительные на рак лимфоузлы.
- При любых сомнениях в распространенности заболевания необходима МРТ. Вся визуализация обязательно выполняется с контрастом.
Лечение
Без хирургии нет радикального лечения, дефект пищевода замещается отрезком толстой кишки или созданной из желудка трубкой, при метастазах в лимфоузлы до или после проводится химиотерапия.
При невозможности операции единственный выход — облучение с химиотерапией.
При 4 стадии основной метод воздействия — химиотерапия. При выраженной дисфагии до химиотерапии стентом или лазером восстанавливают проходимость пищевода. При плохом самочувствии ограничиваются активной симптоматической терапией.
Прогноз
При минимальном раке 100% выживаемость, при 1 стадии заболевания 5 лет проживает 85%.
Только каждый 5 пациент с 2-3 стадиями карциномы переживет пятилетку, дополнение операции химиотерапии увеличивает группу до 27%. Такие же результаты дает химиолучевое лечение.
Добиться положительных результатов лечения карциномы пищевода на поздних стадиях — крайне сложно, основное направление повышения выживаемости — раннее обнаружение опухоли при эндоскопическом обследовании, а также модификация образа жизни при эзофагите и ГЭРБ. Специалисты нашей Клиники знают, как повысить качество диагностики и помочь при предраковых процессах, какая химиотерапия даст наилучший результат.
Список литературы:
- Злокачественные новообразования в России в 2018 году (заболеваемость и смертность)/Под ред. Каприна А.Д., Старинского В.В., Петровой Г.В.// М.: МНИОИ им. П.А. Герцена, 2019.
- Трякин А.А., Бесова Н.С., Волков Н.М., и соавт./ Практические рекомендации по лекарственному лечению рака пищевода и пищеводно-желудочного перехода// Злокач. опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8).
- Kim T.J., Kim H.Y., Lee K.W., Kim M.S. /Multimodality assessment of esophageal cancer: preoperative staging and monitoring of response to therapy// Radiographics., 2009; 29.
- Molena D., Sun H.H., Badr A.S., et al./ Clinical tools do not predict pathological complete response in patients with esophageal squamous cell cancer treated with definitive chemoradiotherapy// Dis Esophagus, 2014; 27.
- Napier K.J., Scheerer M., Misra S./ Esophageal cancer: A Review of epidemiology, pathogenesis, staging workup and treatment modalities// World J. Gastrointest. Oncol.; 2014; Vol.6 (5).
- Pennathur A., Gibson M.K., Jobe B.A., Luketich J.D. /Oesophageal carcinoma // Lancet; 2013; Vol.381.
- Rice T.W., Rusch V.W., Apperson-Hansen C., et al./ Worldwide esophageal cancer collaboration// Dis Esophagus; 2009; 22:1
Источник
Рак желудка – злокачественная опухоль, которая развивается из клеток слизистой оболочки желудка. По распространенности он занимает пятое место среди всех видов рака. Как правило, болеют люди старше 40 лет. Основной метод лечения – хирургический, удаление всего желудка или его пораженной части.
Причины рака желудка
Точные причины рака желудка неизвестны. В слизистой оболочке органа возникают мутации ДНК, и получаются «неправильные» клетки, которые могут приобрести способность к неконтролируемому росту. Почему это происходит — не совсем понятно. Зато хорошо изучены факторы риска — условия, которые повышают риск рака желудка.
Наследственность и рак желудка
Некоторые люди носят в себе «бомбу замедленного действия», спрятанную в генах. Иногда даже не одну. Это подтверждается некоторыми фактами:
- Если у близкого родственника (родители, братья, сестры, дети) человека диагностирован рак желудка, его риски повышены примерно на 20%.
- Мужчины болеют чаще, чем женщины. Сложно сказать, с чем конкретно это связано, но можно предположить, что замешана разница между мужскими и женскими генами.
- Японцы, которые мигрировали в США, болеют раком желудка реже соотечественников, но чаще, чем «коренные» американцы. Это говорит о том, что дело не только в характере питания, но и в наследственности. Главный подозреваемый — ген под названием RNF43.
- Карцинома — самый распространенный тип рака желудка — чаще встречается у людей с группой крови A (II), которую они, конечно же, получили вместе с генами.
- Риски повышены при некоторых наследственных заболеваниях: злокачественной анемии (в 3-6 раз), гипогаммаглобулинемии, неполипозном раке толстой кишки.
- Заболеваемость раком желудка повышается после 70 лет: считается, что это происходит из-за того, что с возрастом в клетках тела накапливаются нежелательные мутации.
Рак желудка и характер питания
Роль питания в возникновении злокачественных опухолей желудка изучена хорошо. Риски повышает большое количество соли, крахмала, нитратов, некоторых углеводов. Чаще болеют люди, которые едят много соленых, копченых, маринованных продуктов, мало овощей и фруктов.

Рак желудка и вредные привычки
Курение повышает риск рака желудка примерно вдвое. Ученые в Великобритании считают, что примерно каждый пятый случай связан именно с курением. Когда человек вдыхает табачный дым, часть его попадает в желудок, и содержащиеся в нем вредные вещества повреждают клетки слизистой оболочки. Риски тем выше, чем больше стаж курильщика и ежедневное количество сигарет. Алкоголь тоже в списке подозреваемых, но прямых доказательств пока нет.
Хеликобактер пилори (H. Pylori) и рак желудка
H. Pylori — бактерия, которая способна вызывать язвенную болезнь и хронический атрофический гастрит. В настоящее время она считается важным фактором развития рака желудка. При хеликобактерной инфекции вероятность возникновения злокачественной опухоли в желудке повышается в 4 раза. В половине удаленных опухолей обнаруживают этого возбудителя.
Другие факторы риска
- Язвенная болезнь. Данные исследований по этому поводу противоречивы. Если язва находится в теле желудка, риск рака повышается почти в 2 раза. При язве нижнего отдела риски, видимо, не повышаются.
- Аденоматозные полипы слизистой оболочки.
- Семейный аденоматозный полипоз – заболевание, вызванное мутацией в гене APC и приводящее к возникновению множества полипов в желудке, кишечнике. При этом незначительно повышается риск рака.
- Перенесенные на желудке операции повышают риск рака в 2,5 раза. Это происходит из-за того, что желудок производит меньше соляной кислоты, и в нем активнее размножаются бактерии, продуцирующие нитриты, происходит обратный заброс желчи из тонкой кишки. Обычно злокачественные опухоли возникают спустя 10-15 лет после хирургического вмешательства.
- Социальное и материальное положение: риск увеличивается при низком уровне доходов, проживании в перенаселенной квартире, без удобств, в неблагоприятном районе.
- Другие онкологические заболевания: рак пищевода, простаты, мочевого пузыря, молочных желез, яичников, яичек.
- Болезнь Менетрие (гипертрофическая гастропатия) характеризуется разрастанием слизистой оболочки желудка, появлением в ней складок и снижением продукции соляной кислоты. Патология встречается редко, поэтому неизвестно, как часто она приводит к раку желудка.
- В группе повышенного риска работники угольной, металлургической и резиновой промышленности.
- Иммунодефицит повышает вероятность развития рака, лимфомы желудка.
Классификация рака желудка: каким он бывает?
Злокачественные опухоли желудка, согласно Международной гистологической классификации ВОЗ, делят на 11 типов, в зависимости от того, из каких клеток они происходят. Преобладает рак из железистых клеток, которые выстилают слизистую оболочку и вырабатывают слизь — аденокарцинома. Он составляет 90-95% всех случаев. Также встречаются опухоли из иммунных (лимфома), гормонпродуцирующих (карциноид) клеток, из нервной ткани.
Одна из старейших классификаций делит злокачественные опухоли желудка на 3 типа:
- Кишечный. Как следует из названия, в окружении опухоли имеется кишечная метаплазия, то есть слизистая оболочка желудка становится похожа на слизистую кишечника. Этот тип рака чаще встречается у пожилых людей, отличается более благоприятным прогнозом. Это типично «японский» тип рака.
- Диффузный. Опухолевые клетки расползаются по стенке желудка, они окружены нормальной слизистой оболочкой.
- Смешанный.
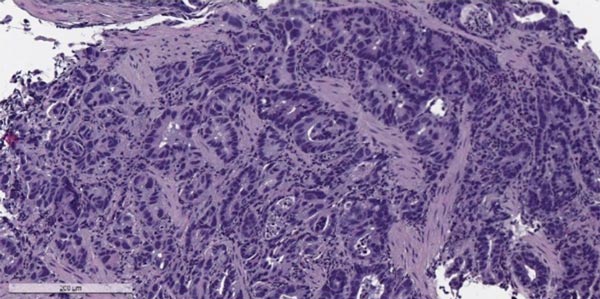
Аденокарцинома желудка
Стадии рака желудка
Рак желудка делят на ранний (начальный) и распространенный. При раннем опухоль не прорастает глубже слизистой оболочки и подслизистой основы. Такие опухоли проще удалить (в том числе эндоскопическим путем), при них лучше прогноз. Также используют классификацию TNM, которая учитывает размеры и прорастание в разные ткани первичной опухоли (T), метастазы в регионарных (близлежащих) лимфатических узлах (N), отдаленные метастазы (M).
Классификация в зависимости от состояния первичной опухоли (T):
- Tx – первичную опухоль невозможно оценить;
- T0 – первичная опухоль не обнаруживается;
- T1 – тяжелая дисплазия клеток слизистой оболочки, опухоль находится в поверхностном слое слизистой оболочки (“рак на месте”);
- T2 – опухоль проросла в мышечный слой стенки органа;
- T3 – рак достиг серозной (наружной) оболочки желудка, но не пророс в нее;
- T4 – опухоль проросла в серозную оболочку (T4a), в соседние структуры (T4b).
Классификация в зависимости от наличия поражения в регионарных лимфатических узлах:
- Nx – невозможно оценить метастазы в лимфатических узлах;
- N0 – метастазы в регионарных лимфоузлах не обнаружены;
- N1 – поражены 1-2 лимфоузла;
- N2 – опухолевые клетки распространились в 3-6 лимфоузлов;
- N3 – метастазы в 7-15 (N3a) или в 16 и более (N3b) лимфоузлах.
Классификация в зависимости от наличия отдаленных метастазов:
- M0 – отдаленные метастазы не обнаружены;
- M1 – обнаружены отдаленные метастазы.
Аденокарциному делят на 4 стадии:
- I стадия (T1M0N0 – стадия Ia; T1N1M0, T2N0M0 – стадия Ib). Опухоль находится в пределах слизистой оболочки и подслизистой основы, не прорастает вглубь стенки желудка. Иногда раковые клетки обнаруживают в близлежащих лимфатических узлах.
- II стадия (T1N2M0, T2N1M0, T3N0M0 – стадия IIa; T1N3aM0, T2N2M0, T3N1M0, T4aN0M0 – стадия IIb). Опухоль прорастает в мышечный слой стенки желудка и распространяется в лимфатические узлы.
- III стадия (T2N3aN0, T3N2M0, T4aN1M0, T4aN2M0 – стадия IIIa; T1N3bM0, T2N3bM0, T3N3aM0, T4aN3aM0, T4bN1M0 – стадия IIIb; T3N3bM0, T4aN3bM0, T4bN3aM0 – стадия IIIc). Рак пророс через всю стенку желудка и, возможно, распространился на соседние органы, успел сильнее поразить близлежащие лимфатические узлы.
- IV стадия (любые T и N, M1). Есть отдаленные метастазы.
Метастазы рака желудка
Раковые клетки могут отрываться от материнской опухоли и мигрировать в другие части тела различными путями:
- С током лимфы они могут попасть в лимфатические узлы брюшной полости, а из них — в лимфоузлы надключичной области — метастаз Вирхова. Метастаз в лимфоузлы, окружающие прямую кишку, называют метастазом Шницлера.
- С током крови раковые клетки чаще всего распространяются в печень, реже — в легкие.
- Также раковые клетки могут рассеиваться по брюшной полости. Если они оседают на яичниках, образуется метастаз Крукенберга, в пупке — метастаз сестры Марии Джозеф.Редко при раке желудка обнаруживают метастазы в головном мозге, костях.
Симптомы: как проявляется рак желудка?
На ранних стадиях рак желудка либо не имеет симптомов вообще, либо маскируется под другие заболевания: гастрит, обострение язвенной болезни. Ухудшение аппетита и боли под ложечкой редко заставляют людей сразу же подозревать онкозаболевание и бежать в больницу. Обычно ограничиваются диетой и приемом разрекламированных таблеток «от желудка». Если человек уже страдает язвенной болезнью, он может воспринять первые признаки рака желудка как очередное обострение язвы. И уже позже, когда диагностировано онкологическое заболевание, больной вспоминает, что проявления были «не такими, как всегда».
Существует так называемый «синдром малых признаков» — его сформулировал один из основоположников советской онкологии, Александр Иванович Савицкий. Если беспокоят похожие симптомы — это повод сходить к врачу и провериться:
- Необъяснимая слабость и повышенная утомляемость.
- Плохой аппетит.
- Снижение работоспособности.
- Потеря веса.
- «Желудочный дискомфорт»: неприятные ощущения, из-за которых даже любимая еда больше не радует.
В дальнейшем нарастают более яркие, «кричащие» признаки. Они зависят от того, в какой части органа находится опухоль:
- Дисфагия. Возникает, если новообразование сдавливает место перехода желудка в пищевод. Сначала становится сложно глотать твердую пищу, затем и жидкую.
- Рвота недавно съеденной пищей. Характерна для опухолей в нижней части желудка, в месте перехода в двенадцатиперстную кишку.
- Стойкая изжога.
- Постоянные боли в области желудка, которые отдают в спину. Они не проходят ни днем, ни ночью.
- Потеря веса.
- Увеличение живота. Возникает из-за асцита — скопления жидкости в брюшной полости.
- Под ложечкой можно почувствовать и нащупать жесткое выпирающее образование. Это — опухоль, которая срослась с передней брюшной стенкой.
Со временем в опухоли начинаются процессы изъязвления и распада, развивается желудочное кровотечение. Проявляется оно в виде черного дегтеобразного стула, рвоты, которая выглядит как «кофейная гуща» или содержит примеси алой крови. Если человек теряет много крови, он становится бледным, возникает слабость, головокружение. У некоторых людей рак диагностируется, когда их приводят в клинику в таком состоянии на машине «Скорой помощи».
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В Европейской онкологической клинике существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.

Какие методы диагностики может назначить врач?
Помимо гастроскопии, программа диагностики рака желудка может включать:
- Рентгенографию, перед которой пациенту дают выпить контрастный раствор. При этом контуры желудка хорошо видны на снимках.
- Компьютерную томографию, позитронно-эмиссионную томографию.
- Диагностическую лапароскопию. Это операция, во время которой в живот пациента через отверстия вводят лапароскоп с миниатюрной видеокамерой и специальные инструменты. Процедура помогает оценить, как далеко за пределы желудка успел распространиться процесс.
- Биопсию. Врач получает образец подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. Этот метод диагностики помогает максимально точно диагностировать онкологическое заболевание и установить тип рака. Биопсию можно провести во время гастроскопии, хирургического вмешательства.
Современные принципы лечения рака желудка
Основной метод лечения рака желудка — хирургический. Объем операции зависит от того, на какой стадии обнаружена опухоль. Если она не успела распространиться вглубь стенки органа, проводят эндоскопическую резекцию — удаление пораженного участка при помощи инструмента, введенного через рот, как во время гастроскопии.
При субтотальной гастрэктомии удаляют часть органа, пораженную опухолевым процессом. На более поздних стадиях орган приходится удалять целиком вместе с окружающими тканями. При этом пищевод соединяют с тонкой кишкой. Если лимфатические узлы в брюшной полости поражены метастазами, их также нужно удалить.
В запущенных случаях, когда излечение невозможно, проводят паллиативную операцию. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента.
Лучевая терапия при раке желудка бывает:
- неоадъювантной — проводится перед операцией, чтобы уменьшить размеры опухоли и облегчить её удаление;
- адъювантной — чтобы уничтожить раковые клетки, которые остались в организме после операции.
Наиболее распространенные побочные эффекты лучевой терапии при облучении области живота: тошнота, нарушение пищеварения, диарея.
Химиотерапия также бывает адъювантной и неоадъювантной. Часто её сочетают с лучевой терапией. Химиолучевая терапия может стать основным методом лечения при метастатическом раке на поздних стадиях, когда прогноз неблагоприятный, но есть возможность облегчить симптомы и продлить жизнь больного.
В некоторых случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но они подходят лишь в тех случаях, когда опухолевые клетки обладают определенными молекулярно-генетическими свойствами.
Какой прогноз при раке желудка?
Прогноз при раке желудка зависит от стадии опухоли, на которой был установлен диагноз и начато лечение. Шансы на стойкую ремиссию наиболее высоки, если опухоль не проросла за пределы слизистой оболочки и подслизистой основы. При метастазах прогноз, как правило, неблагоприятен.
В онкологии существует такой показатель, как пятилетняя выживаемость. Он показывает, какой процент больных остаются живы в течение 5-ти лет. Срок достаточно большой, в определенном смысле его можно приравнять к выздоровлению. Пятилетняя выживаемость при разных стадиях рака желудка составляет:
- I стадия — 57-71%;
- II стадия — 33-46%;
- III стадия — 9-20%;
- IV стадия — 4%.
Некоторые цифры и факты:
- Эксперты Всемирной организации здравоохранения (ВОЗ) утверждают, что ежегодно от рака желудка во всем мире погибают 754 000 людей.
- В XXI веке распространенность заболевания снижается, но в разных странах неодинаково. Так, на одного больного из Великобритании приходится двое из России и трое из Японии.
- По распространенности среди прочих онкозаболеваний рак желудка занимает пятое место, но среди причин смерти — третье.
- Одна из лидирующих стран по распространенности рака – Япония, во многом за счет характера питания.
В Европейской онкологической клинике применяются наиболее современные методы лечения рака желудка и других онкологических заболеваний. Даже если прогноз неблагоприятен, это не означает, что больному ничем нельзя помочь. Наши врачи знают, как облегчить симптомы, обеспечить приемлемое качество жизни, продлить жизнь
Цены на лечение рака желудка на 1-4 стадиях в Европейской онкологической клинике
- Консультация онколога — 5100 руб.
- Лечение рака желудка — от 60000 руб.
- Проведение внутриплевральной химиотерапии (инфузия, без стоимости лекарственных препаратов) — 21900 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 17200 руб.
Источник
