Схема метастазирования рака желудка по мельникову
Патологическая анатомия рака желудка: локализация рака в желудке: антральный отдел — 60—70%; малая кривизна тела желудка — 10—15%; кардиальный отдел — 8—10%; передняя и задняя стенки — 2—5%; большая кривизна — 1%; свод желудка— 1%; тотальное поражение желудка — 3—5%.
Внутриорганное распространение рака желудка происходит по типу инфильтрации, преимущественно по направлению к кардии, распространение за пределы привратника на двенадцатиперстную кишку происходит реже по лимфатическим сосудам подслизистого и мышечного слоев. Проникая через все слои стенки желудка, опухоль прорастает соседние ткани и органы.
По макроскопической форме роста выделяют три основные группы:
– опухоли с преимущественно экзофитным ростом (бляшковидный, полипообразный, блюдце-образный рак, рак из язвы и др.),
– опухоли с преимущественно эндофитным ростом (инфильтративно-язвенный, диффузный или фиброзный рак),
– смешанные опухоли, имеющие черты экзо- и эндофитного роста.
Последние две группы более злокачественны и чаще дают метастазы.
Макро- и микроскопические границы опухоли не совпадают, Экзофитно растущие в просвет желудка опухоли характеризуются очерченными границами, от видимого края опухоли раковая инфильтрация распространяется на 2—3 см.. Эндофитно (инфильтративно) растущие в толще стенки желудка опухоли распространяются от видимой границы опухоли на 5—7 см. Наиболее часто встречаются опухоли с эндофитной формой роста (у 70% больных), реже наблюдаются опухоли с экзофитной формой роста (15% больных) и опухоли, имеющие смешанный характер роста (у 15% больных).
Гистологическая классификация рака желудка (ВОЗ, № 18, 1977):
1. Аденокарцинома: а) папиллярная, б) тубулярная, в) муцинозная, г) перстневидно-клеточная.
2. Недифференцированный рак.
3. Аденоканкроид.
4. Плоскоклеточный рак.
5. Неклассифицируемый рак.
По микроскопической картине все виды рака желудка разделяют на две основные группы: дифференцированные и недиференцированные. Недифференцированные виды рака характеризуются большей злокачественностью, чем дифференцированные.
Рак желудка метастазирует преимущественно лимфогенно. Возможно гематогенное метастазирование, а также путем имплантации раковых клеток по брюшине.
Лимфатическая система желудка образована лимфатическими капиллярами слизистой оболочки, сплетениями лимфатических сосудов (подслизистым, межмышечным, серозно-подсерозным). В зависимости от направления тока лимфы поверхность желудка разделена на территории, связанные с лимфатическими узлами, расположенными вдоль сосудов желудка. Согласно схеме А. В. Мельникова выделяют четыре бассейна оттока лимфы от желудка (рис. 119).
Первый бассейн лимфооттока собирает лимфу от пилороантрального отдела желудка, прилежащего к большой кривизне.
1-й этап метастазирования—лимфатические узлы, расположенные в толще желудочно-ободочной связки по большой кривизне вблизи привратника;
2-й этап метастазирования — лимфатические узлы по нижнему краю головки поджелудочной железы и за привратником;
3-й этап метастазирования — лимфатические узлы, расположенные в толще брыжейки тонкой кишки;
4-й этап метастазирования — забрюшинные парааортальные лимфатические узлы.

Рис. 119. Схема бассейнов (I—IV) лимфооттока от желудка (по А. В. Мельникову). I : 1 — лимфатические узлы большого сальника по большой кривизне желудка. 2 — подпривратниковые и запривратниковые лимфатические узлы, 3 — лимфатические узлы брыжейки тонкой кишки, 4 — пара-аортальные лимфатические узлы; II: 1— лимфатические узлы в малом сальнике по малой кривизне желудка, 2 — лимфатические узлы в толще малого сальника, 3 — лимфатические узлы в толще печеночно-двенадцатиперстной связки, 4 — лимфатические узлы в воротах печени; III: 1 — паракардиальные лимфатические узлы, 2 — лимфатические узлы желудочно-поджелудочной связки, 3 — лимфатические узлы по верхнему краю поджелудочной железы, 4 — околопищеводные лимфатические узлы; IV: 1 — лимфатические узлы в большом сальнике по большой кривизне желудка, 2 — лимфатические узлы по верхнему краю поджелудочной железы, 3 — лимфатические узлы в воротах селезенки.
Во время радикальной операции возможо удаление лимфатических узлов 1-го и 2-го этапов метастазирования. Лимфатические узлы 3-го и 4-го этапов метастазирования удалить невозможно, при их поражении метастазами радикальная операция невыполнима.
Второй бассейн лимфооттока собирает лимфу от части пилороантрального отдела, прилежащей к малой кривизне, и от тела желудка.
1-й этап метастазирования — ретропилорические лимфатические узлы;
2-й этап метастазирования — лимфатические узлы в малом сальнике в дистальной части малой кривизны, в области привратника и двенадцатиперстной кишки, сразу же за привратником;
3-й этап метастазирования—лимфатические узлы, расположенные в толще печеночно-двенадцатиперстной связки. Эти лимфатические узлы удалить во время операции трудно, а чаще невозможно;
4-й этап метастазирования — лимфатические узлы в воротах печени.
Третий бассейн — самый большой и основной бассейн лимфатического оттока, имеет наиболее крупные лимфатические сосуды и лимфатические узлы. Мощный отводящий лимфатический сосуд расположен на малой кривизне желудка, в толще желудочно-поджелудочной связки, по ходу левых желудочных сосудов—артерии и вены. Собирает лимфу от тела желудка и малой кривизны, прилегающих отделов передней и задней стенок, кардии, медиальной части свода и абдоминального отдела пищевода.
1-й этап метастазирования — лимфатические узлы, расположенные в виде цепочки по ходу малой кривизны в клетчатке малого сальника. Верхние узлы этой цепочки называют паракардиальными, они поражаются метастазами в первую очередь при раке кардии.
2-й этап метастазирования — лимфатические узлы по ходу левых желудочных сосудов, в толще желудочно-поджелудочной связки;
3-й этап метастазирования — лимфатические узлы по верхнему краю поджелудочной железы и в области ее хвоста;
4-й этап метастазирования — лимфатические узлы в парааортальной клетчатке выше и ниже диафрагмы.
Четвертый бассейн собирает лимфу от вертикальной части большой кривизны желудка, прилегающих к ней передней и задней стенок, значительной части свода желудка.
1-й этап метастазирования — лимфатические узлы, расположенные в верхнелевом отделе желудочно-ободочной связки;
2-й этап метастазирования — лимфатические узлы по ходу коротких артерий желудка;
3-й этап метастазирования — лимфатические узлы в воротах селезенки;
4-й этапом метастазирования А. В. Мельников считал поражение селезенки. Однако при поражении селезенки происходит поражение ее паренхимы, а не лимфатических узлов.
Изложенная схема путей лимфотока не исключает метастазирования в самые разнообразные лимфатические узлы.
При радикальной операции по поводу рака желудка обязательно надо удалять не только ближайшие лимфатические узлы ближайшего лимфатического бассейна, но и регионарные лимфатические узлы третьего бассейна, содержащего наиболее мощные лимфатические узлы и магистральные лимфатические сосуды.
При блокаде отводящих лимфатических путей метастазами рака возникает ретроградный ток лимфы и метастазы появляются в области пупка.
Во внутренние органы метастазы рака попадают гематогенным путем (при прорастании опухоли в сосуды системы воротной вены) или лимфогематогенным путем через грудной проток, впадающий в венозное русло. Гематогенные метастазы чаще определяются в печени, значительно реже в легких, плевре, надпочечниках, костях, почках.
Имплатационные метастазы возникают при контактном переносе опухолевых клеток, а также при свободном их перемещении по брюшной полости. Раковые клетки оседают на поверхности большого сальника, образуют на брюшине мелкобугристые высыпания (карциноматоз брюшины), опускаясь в малый таз, образуют метастазы в прямокишечно-пузырной (у мужчин) и в прямокишечно-влагалищной (у женщин) складках (метастазы Шницлера), в яичниках (метастаз Крукенберга).
Комитетом международного противоракового союза предложена классификация рака желудка по системе TNM (в 1966 г.).
Эта классификация предусматривает разделение желудка на три отдела: проксимальный (верхняя треть), тело желудка (средняя часть), антральный (дистальная треть).
Опухоль следует относить к тому отделу, в котором расположена большая ее часть.
Классификация TNM основана на данных клинического, рентгенологического, эндоскопического исследований и патоморфологических исследований удаленного во время операции препарата.
Т — опухоль
ТIS — внутриэпителиальный рак.
Т1 —опухоль поражает только слизистую оболочку и подслизистый слой.
Т2 — опухоль проникает глубоко, занимает не более половины одного анатомического отдела.
Т3 — опухоль с глубокой инвазией захватывает более половины одного анатомического отдела, но не поражает соседние анатомические отделы.
Т4 — опухоль поражает более одного анатомического отдела и распространяется на соседние органы.
N — регионарные лимфатические узлы рр
N0 — метастазы в регионарные лимфатические узлы не определяются.
NХа— поражены только перигастральные лимфатические узлы. 1
NХb — поражены лимфатические узлы по ходу левой желудочной, чревной
общей печеночной, селезеночной артерий, по ходу печеночно-дуоденальной связки, т. е. те узлы, которые могут быть удалены хирургически.
NХс — поражены лимфатические узлы по ходу аорты, брыжеечных и подвздошных артерий, которые невозможно удалить хирургически.
М — отдаленные метастазы
М0 — отдаленные метастазы не определяются.
М1 —имеются отдаленные метастазы.
Р — гистопатологические критерии (глубина инвазии)
Р1 — опухоль инфильтрирует только слизистую оболочку.
Р2 — опухоль инфильтрирует подслизистый слой до мышечного.
РЗ — опухоль инфильтрирует мышечный слой до серозной оболочки.
Р4 — опухоль прорастает серозную оболочку или выходит за пределы органа.
Клиническая классификация рака желудка по стадиям, принятая в СССР
I стадия — четко отграниченная опухоль на слизистой оболочке. Опухоль не выходит за пределы подслизистого слоя. Метастазов в регионарные лимфатические узлы нет.
II стадия — опухоль больших размеров, прорастает мышечный слой, но не прорастает серозного покрова и не спаяна с соседними органами. Желудок подвижен. В ближайших регионарных лимфатических узлах единичные подвижные метастазы.
III стадия — опухоль значительных размеров, прорастает всю толщу стенки желудка, врастает в соседние органы и резко ограничивает подвижность желудка. Такая же опухоль или опухоль меньших размеров с множественными метастазами в регионарные лимфатические узлы.
IV стадия — опухоль любого размера при наличии метастазов в отдаленные органы.
Хирургические болезни. Кузин М.И., Шкроб О.С.и др, 1986г.
Еще статьи на эту тему:
– Предраковые заболевания: полипы и полипоз желудка
– Предраковые заболевания: хроническая язва желудка
– Предраковые заболевания: хронический гастрит, гигантский гипертрофический гастрит
Источник
Способность к метастазированию — одна из основных особенностей злокачественных опухолей, которая, собственно, и делает их смертельно опасными. Раковые клетки способны отделяться от первичного очага, проникать в кровеносные или лимфатические сосуды и распространяться в различные части тела, давая начало новым очагам.

Течение большинства онкологических заболеваний принято делить на пять основных стадий, их обозначают цифрами 0, I, II, III, IV. Рак желудка с метастазами — это рак четвертой стадии. В классификации TNM буква M обозначает отдаленные метастазы. Она может принимать два значения:
- M0 — отдаленных метастазов нет, в таких случаях будет диагностирован рак желудка 0, I, II или III стадии.
- M1 — отдаленные метастазы имеются. В таких случаях диагностируют рак IV стадии.
Как часто диагностируют рак желудка с метастазами?
Так как на ранних стадиях опухоль не имеет симптомов, либо маскируется под другие заболевания (например, гастрит), зачастую она диагностируется на поздних стадиях. Примерно у четырех пациентов из пяти на момент постановки диагноза опухоль уже успела распространиться в организме. Это американская статистика, в России дела обстоят не лучше.
Так как с появлением отдаленных метастазов прогноз резко ухудшается, крайне актуален вопрос ранней диагностики рака желудка. Для этого применяются скрининговые исследования, в частности, гастроскопия. Наиболее удачный пример массового скрининга можно наблюдать в Японии: при высокой распространенности рака желудка в этой стране смертность от него ниже, чем во многих западных странах. Этого удалось добиться благодаря тому, что у многих больных опухоль обнаруживают на ранних стадиях.
Почему рак желудка метастазирует?
В процессе метастазирования принимают участие многие молекулярные механизмы, в современных знаниях о них остается еще немало пробелов. Известно, что злокачественные опухоли желудка развиваются из особых стволовых клеток. Некоторые подтипы стволовых клеток делают рак более склонным к метастазированию.
В общих чертах процесс метастазирования происходит следующим образом:
- Первичная опухоль в желудке постепенно растет и вторгается в окружающие ткани.
- Некоторые раковые клетки отделяются от первичного очага и проникают в кровеносные или лимфатические сосуды.
- С током крови или лимфы опухолевые клетки мигрируют в другие органы, оседают в мелких кровеносных сосудах, проникают через их стенки в окружающие ткани.
- Такое «путешествие» опасно для раковых клеток, многие из них погибают. Но, если условия оказываются благоприятными, раковая клетка закрепляется на новом месте и образует микроскопический вторичный очаг.
- Метастазировавшие клетки могут длительно, годами, оставаться неактивными. В определенный момент времени они могут начать активно размножаться, выделять вещества, которые стимулируют образование новых кровеносных сосудов, необходимых для роста опухолевой ткани.
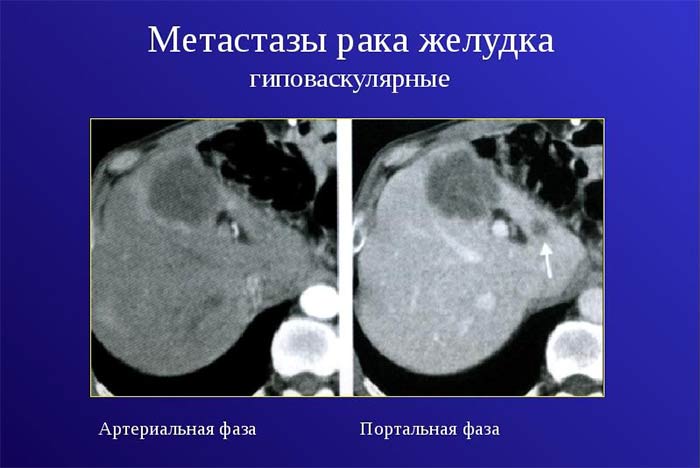
Даже после того как пациент прошел курс лечения, и наступила ремиссия, в организме могут остаться некоторые микроскопические метастазы. Со временем они способны стать причиной рецидива.
В какие органы метастазирует рак желудка?
В 2016 году группой ученых из Германии, Швеции и Финляндии было проведено исследование, по результатам которого были названы наиболее распространенные места локализации метастазов рака желудка:
- Печень — 48%.
- Брюшина — 32%.
- Легкие — 15%.
- Кости — 12%.
Локализация метастазов зависит от типа опухоли. Так, при раке кардии (места перехода пищевода в желудок) у мужчин опухолевые клетки чаще распространяются в легкие, нервную систему и кости. Опухоли в других частях органа склонны метастазировать в брюшину. Перстневидноклеточный рак чаще метастазирует в брюшину, кости и яичники, реже — в легкие и печень. В печени и брюшине обычно обнаруживают одиночные метастазы, в то время как метастазы в легких часто сочетаются с метастазами в печени.
Симптомы
Зачастую первые симптомы рака желудка появляются именно на поздних стадиях, когда уже произошло метастазирование. Симптомы зависят от того, в какой орган распространились раковые клетки:
- В брюшине: боли в животе, увеличение живота за счет скопления внутри жидкости (асцит), потеря аппетита, беспричинное сильное снижение веса.
- В печени: потеря аппетита и снижение веса, окрашивание мочи в темный цвет, увеличение живота, желтуха, боль в верхней части живота справа (под правым ребром), тошнота, рвота, повышенная потливость.
- В легких: боль в грудной клетке, упорный хронический кашель, примесь крови в мокроте, хрипы, одышка, снижение веса.
- В костях: боли, патологические (от небольшого усилия) переломы.
- В головном мозге: головные боли, тошнота, рвота, слабость, онемение в руках и ногах, нарушение координации движений, расстройства личности и поведения, речи, глотания, недержание мочи и стула.
Все эти симптомы могут быть вызваны другими заболеваниями.
Как диагностируют метастазы рака желудка?
Для поиска метастазов при раке желудка прибегают к следующим методам диагностики:
- Компьютерная томография хорошо обнаруживает метастазы в костях, но может также показать очаги и в мягких тканях.
- МРТ — безопасное исследование с применением магнитного поля, которое помогает обнаруживать метастазы в мягких тканях. В этом плане она точнее, чем КТ.
- Позитронно-эмиссионная томография — исследование, во время которого в организм вводят особую метку — безопасный радиоактивный сахар. Так как опухолевые клетки активно размножаются и нуждаются в большом количестве энергии, они накапливают этот сахар, благодаря чему становятся видны на снимках, сделанных специальным аппаратом. Существуют аппараты, с помощью которых можно одновременно выполнять ПЭТ и КТ, это помогает получить более детальную картину.
- Рентгенографию грудной клетки применяют для поиска метастазов в легких.
- Иногда возникает необходимость в диагностической лапароскопии — процедуре, во время которой врач делает прокол в стенке брюшной полости и вводит внутрь инструмент с видеокамерой (лапароскоп). Это помогает оценить степень распространения опухоли, обнаружить вторичные очаги в брюшине, внутренних органах.
Можно провести биопсию метастатического очага. При изучении ткани под микроскопом, в ней обнаруживают опухолевые клетки, характерные для рака желудка. Для того чтобы подобрать оптимальное лечение, проводят молекулярно-генетический анализ на некоторые вещества-маркеры:
- HER2 — рецептор на поверхности клеток, который стимулирует их размножение. При раке активность HER2 может быть повышена.
- PD-L1 — белок, который может взаимодействовать с иммунными клетками и подавлять их активность. Его относят к классу веществ, называемых контрольными точками.
Методы лечения
Если обнаружены отдаленные метастазы, ремиссия, как правило, становится невозможна. Лечение носит паллиативный характер, оно направлено на сокращение размеров и замедление роста опухоли, продление жизни пациента, борьбу с симптомами. Но рак с метастазами — это еще не приговор. Современные онкологи все чаще говорят о нем как о временно хроническом заболевании. На какой бы период времени ни удалось продлить жизнь пациента — это в любом случае небольшая победа.
Хирургическое лечение
Иногда удается удалить часть желудка с опухолью — провести субтотальную резекцию. Если такая операция невозможна, и опухоль создает препятствие для пищи, возможен один из следующих вариантов лечения:
- Шунтирование: верхнюю часть желудка соединяют отверстием с тонкой кишкой.
- Стентирование: в месте сужения устанавливают каркас с сетчатой стенкой, он помогает восстановить просвет желудка.
- Гастростомия или еюностомия: отверстие из желудка или тонкой кишки выводят на кожу, через него можно вводить пищу.
- Разрушение опухолевой ткани лазером с помощью эндоскопа, введенного через рот.
Химиотерапия
При раке желудка применяют препараты: 5-фторурацил, капецитабин, карбоплатин, цисплатин, доцетаксел, эпирубицин, иринотекан, оксалиплатин, паклитаксел. Их назначают в разных комбинациях.
Лучевая терапия
Облучение помогает сократить размеры опухоли, улучшить прохождение пищи, уменьшить боль. Применяются такие современные методы, как трехмерная конформная лучевая терапия, интенсивно-модулированная лучевая терапия. В них используются точные расчеты, которые помогают сконцентрировать излучение в области опухоли, минимально затрагивая здоровые ткани.
Иногда лучевую терапию сочетают с химиотерапией. Это помогает повысить эффективность лечения, но повышает риск серьезных побочных эффектов.
Таргетная терапия и иммунотерапия
При раке желудка с метастазами могут быть назначены некоторые таргетные препараты и иммунопрепараты:
- Если опухоль является HER2-позитивной, назначают трастузумаб (герцептин).
- Рамуцирумаб (цирамза) блокирует VEGF — вещество, которое раковые клетки синтезируют, чтобы стимулировать рост новых сосудов и обеспечить себя кислородом.
- Пембролизумаб (кейтруда) — иммунопрепарат, блокатор контрольной точки PD-L1. Он снимает блок с иммунных клеток, в результате чего те начинают атаковать опухолевую ткань.
Борьба с симптомами
На поздних стадиях онкологических заболеваний многих пациентов беспокоят сильные боли. Адекватное обезболивание помогает улучшить качество жизни. Применяются как ненаркотические, так и наркотические анальгетики. При желудочных кровотечениях развивается анемия. Если уровни эритроцитов и гемоглобина в крови сильно снижаются, приходится прибегать к переливанию эритроцитарной массы.
Важно оценивать нутритивный статус пациента. Если организм не получает нужных веществ, и проблему не удается решить с помощью диеты и гастростомии, назначают парентеральное питание: растворы питательных веществ вводят внутривенно, в обход пищеварительной системы.
Справиться с побочными эффектами и комфортно перенести курс лучевой терапии, химиотерапии помогает поддерживающее лечение.
Лечение метастазов в печени
Для борьбы с метастазами в печени при раке желудка существуют некоторые специальные методы:
- Интраартериальная химиотерапия, когда химиопрепарат вводят непосредственно в сосуд, питающий опухоль. При этом можно сильно увеличить дозировку и добиться положительного эффекта, не боясь серьезных побочных эффектов.
- Химиоэмболизация. В печеночную артерию вводят эмболизирующий препарат в сочетании с химиопрепаратом. Эмболизирующий препарат состоит из эмболов — микросфер, которые перекрывают просвет мелких сосудов и нарушают поступление к опухоли кислорода, питательных веществ.
- Радиочастотная абляция. В узел в печени вводят тонкий электрод в виде иглы и подают на него радиоволны, которые уничтожают раковые клетки. При необходимости процедуру можно повторять.
Лечение асцита
Асцит — скопление жидкости в брюшной полости — возникает при раке желудка в результате поражения метастазами печени и брюшины. Бороться с этим состоянием можно разными способами:
- Ограничение потребления жидкости и соли, мочегонные препараты.
- Лапароцентез — процедура, во время которой в брюшной стенке делают прокол и выводят избыток жидкости. Можно установить специальный перитонеальный катетер для оттока жидкости.
- Хирургические вмешательства, направленные на профилактику скопления жидкости в брюшной полости: оментогепатофренопексия, перитонеовенозный шунт, деперитонизация стенок брюшной полости.
- Внутрибрюшинная химиотерапия для борьбы с метастазами брюшины.
Прогноз при раке желудка с метастазами
Пятилетняя выживаемость на 4 стадии рака желудка составляет 5%. Это означает, что только пять из ста пациентов, у которых было диагностировано заболевание, останутся живы спустя 5 лет.
В среднем спустя 3 месяца с момента диагностики рака желудка с метастазами в живых остается половина пациентов. Прогноз хуже, если рак распространился в кости и печень: при таких метастазах половина пациентов погибает в течение 2 месяцев.
Источник
