Симптомы желчного пузыря по хирургии
Желчный пузырь, учитывая его небольшие размеры, достаточно важный орган пищеварительной системы. Он является вместилищем для поступающей в него желчи, выделяя ее в просвет кишечника.
Также в этом органе происходит резорбция (обратное всасывание) в кровь белка, важных солей, аминокислот, выделяется слизь и особый гормон – антихолецистокинин. Желчный пузырь может вмещать примерно 50 мл жидкости.
Желчь образуется в клетках печени, затем по специальным желчным протокам, которые образуют сложную сеть, поступает в желчный пузырь, где храниться вплоть до приема пищи человеком. После того, как еда попадает в 12-перстную кишку, происходит сокращение желчного пузыря, и желчь, вместе с поджелудочным соком движется в кишечник.
В сутки у здорового человека может образовываться от 500 до 1000 мл желчи. Состав ее довольно разнообразен: вода, желчные кислоты, неорганические вещества, витамины А, В, С, Д, аминокислоты, фосфолипиды, холестерин, билирубин, протеины, слизь и остатки лекарственных препаратов.
Функции желчи довольно разнообразны: 
- нейтрализует желудочный сок
- активирует кишечные и поджелудочные ферменты
- препятствует росту вредных бактерий в кишечнике
- улучшает перистальтику кишечника
- выводит токсические вещества и лекарственные препараты.
Характеристика основных патологий желчного пузыря
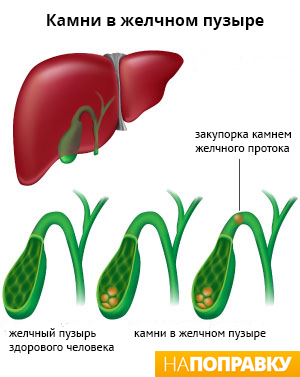
Желчекаменная болезнь
Это заболевание желчевыводящей системы, связанное с нарушением билирубинового обмена и холестерина, характеризующееся образованием камней внутри печени, в общем желчном протоке и в желчном пузыре. Существует 5F критериев людей, наиболее подверженных появлению ЖКБ: 
- Female – женщины
- Fat – с избыточным весом
- Fair – светловолосые
- Forties – старше 40 лет
- Fertile – рожавшие
По механизму образования выделяют 3 типа камней: холестериновые, пигментные билирубиновые коричневые и черные.
Желчекаменная болезнь может протекать длительное время бессимптомно, а клинически проявляться в виде приступа «печеночной колики», когда камень попадает в узкий желчевыводящий проток.
Хронический бескаменный холецистит
Это длительный воспалительный процесс, поражающий внутреннюю оболочку пузыря и не сопровождающийся образованием камней. Основные причины заболевания:
-
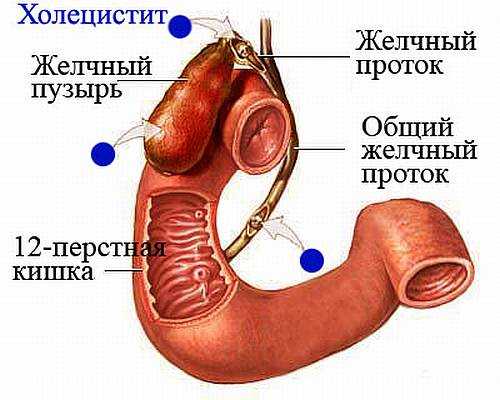 бактериальная инфекция – кишечная микрофлора (кишечная палочка, энтерококк), стафилококки и стрептококки, протей, палочки брюшного тифа и паратифа, анаэробная микрофлора;
бактериальная инфекция – кишечная микрофлора (кишечная палочка, энтерококк), стафилококки и стрептококки, протей, палочки брюшного тифа и паратифа, анаэробная микрофлора; - паразитарная инвазия – кошачий сосальщик, лямблии, аскариды;
- обратный заброс желчи из кишечника – опасен находящимися в нем поджелудочными ферментами, которые при поступлении в пузырь, начинают переваривать его стенку; данную патологию еще называют химический холецистит;
- аллергии – пищевые и аэрогенные аллергены;
- воспалительные заболевания органов пищеварения – в особенности отрицательно влияют гепатиты и панкреатиты;
- застой желчи.
Дискинезия желчевыводящих путей
Это функциональное заболевание желчевыводящих путей, связанное с изменением тонуса желчного пузыря или протоков, сопровождающееся периодической болью в правом подреберье и диспепсическими расстройствами.
Данная патология возникает обычно при постоянных стрессах, психоэмоциональных нагрузках, неврозах. В зависимости от изменения тонуса пузыря выделяют гиперкинетический (или болевой) и гипокинетический (диспепсический) типы заболевания.
Острый холангит
Это острый воспалительный процесс, поражающий желчевыводящие протоки. Возникает обычно как осложнение хронического холецистита, ЖКБ или после удаления желчного пузыря. Развитию инфекции способствует застой желчи, сдавливание протоков опухолями, камнями. Выделяют обструктивный, рецидивирующий, бактериальный, вторичный склерозирующий холангиты.
Рак желчного пузыря
В большинстве случаев рак исходом хронического воспалительного процесса в органе. Выделяют: аденокарциному, слизистый, солидный и плоскоклеточный рак. Для рака желчного пузыря характерна высокая злокачественность, раннее метастазирование и прорастание в соседние органы.
Основные симптомы
| Симптом | Желчекаменная болезнь (приступ печеночной колики) | Хронический холецистит | Дискинезия желчевыводящих путей | Острый холангит | Рак желчного пузыря |
| Описание боли | Острая приступообразная боль после нарушений в диете; больной находится на правом боку с прижатыми к груди ногами, любое движение только усиливает боль. | В основном больных беспокоят чувство тяжести, постоянные ноющие боли, усиливающиеся после употребления жирной, острой пищи, газированных напитков, алкоголя | Гиперкинетический тип: острые кратковременные приступообразные боли длительностью до 20 минут. Гипокинетический тип: тупые, ноющие, распирающие боли, ощущение тяжести в правом боку | Острая приступообразная нестерпимая боль вплоть до падения артериального давления | Длительное время может не вызывать болевых ощущений, затем появляются тупые боли, плохо купируемые анальгетиками |
| Локализация боли | В правом боку | В правом подреберье, иногда в подложечной области | В правом боку | ||
| Иррадиация боли | В правое плечо, лопатку, ключицу, спину, левую половину туловища | В правое плечо, лопатку, ключицу | В правое плечо, лопатку, ключицу, спину, левую половину туловища | В правое плечо, лопатку, ключицу, спину, левую половину туловища | В правое плечо, лопатку, ключицу |
| Диспепсия | Многократная рвота, не приносящая облегчения, тошнота | Может наблюдаться тошнота, рвота с примесью желчи, горечь во рту, отрыжка горьким, изжога, снижение аппетита, диарея, метеоризм | Гиперкинетический тип: тошнота, рвота.Гипокинетический тип: тошнота, рвота, нарушение стула | Многократная рвота, не приносящая облегчения, тошнота | Быстрая потеря веса, отвращение к еде, постоянная тошнота, периодические эпизоды рвоты |
| Кожный зуд | Характерен | Не характерен | Характерен | Не характерен | |
| Лихорадка, озноб | Высокая лихорадка до 40º С, сопровождающаяся ознобом, проливными потами | Непостоянный симптом, наблюдается у 40% больных | Невысокая лихорадка | Высокая лихорадка до 40º С, сопровождающаяся ознобом, проливными потами | Невысокая лихорадка |
| Признаки раздражения брюшины | Резко выражены в правом боку | Небольшое напряжение мышц живота в правом подреберье | Резко выражены в правом подреберье | Небольшое напряжение мышц живота в правом боку | |
Диагностика заболеваний желчного пузыря
Болевые симптомы патологии желчного пузыря:
- точка Кера – точка проецирования желчного пузыря на переднюю стенку живота – находится на пересечении правого края прямой мышцы живота с правой реберной дугой;
- симптом Георгиевского-Мюсси – боль при сдавливании между ножками грудинно-ключично-сосцевидной мышцы справа (ориентиром является внутренний край правой ключицы);
- симптом Ортнера-Грекова – возникновение болезненных ощущений в правом боку при поколачивании краем ладони по краю реберной дуги.
Изменения в лабораторных показателях при болезнях желчевыводящей системы
| Показатель | Норма | О чем говорит | На какие заболевания указывает |
| Увеличение уровня общего билирубина за счет несвязанного |
| Чаще свидетельствует о нарушении оттока желчи (механическая желтуха) | Желчекаменная болезнь, рак желчного пузыря, общего желчного протока, Фатерового сосочка, острый холангит, хронический холецистит и т.д. |
| Увеличение уровня общего билирубина за счет связанного |
| Указывает на сниженную конъюгацию (связывание) билирубина | Гемолитическая анемия, болезнь Минковского-Шоффара, синдром Жильбера, синдром Криглера-Найяра |
| Повышение уровня трансаминаз (АСТ и АЛТ) |
| Говорит о воспалительном процессе и разрушении печеночных клеток | Гепатиты, желчекаменная болезнь, хронический холецистит, рак желчного пузыря |
| Увеличение содержания холестерина в крови | 3,3-5,5 ммоль/л | Указывает на повышенный обмен жиров | Атеросклероз сосудов, ожирение, желчекаменная болезнь, хронический холецистит |
| Снижение содержания холестерина в крови | 3,3-5,5 ммоль/л | Свидетельствует о снижении строительной функции печени | Острые гепатиты, острый холангит, острый холецистит, цирроз печени, рак печени и желчного пузыря |
| Повышение активности щелочной фосфатазы | 0,5-1,3 ммоль/ч*л | Указывает на застой желчи в печени и пузыре | Желчекаменная болезнь, хронический холецистит |
| Появление С-реактивного белка | не выявляется | Говорит об остром воспалительном процессе | Острый холецистит, желчекаменная болезнь, острый холангит |
Инструментальные методы диагностики заболеваний желчевыводящей системы
| Метод диагностики | Желчекаменная болезнь | Хронический холецистит | Дискинезия желчевыводящих путей | Острый холангит | Рак желчного пузыря |
| УЗИ органов брюшной полости | Выявляются конкременты, желчный песок, «фарфоровый» желчный пузырь | Утолщение, деформация стенки желчного пузыря, признаки воспаления |
| Признаки гипертензии в желчевыводящих протоках, их расширение | Повышение плотности пузыря |
| Фракционное дуоденальное зондирование | Уменьшение количества пузырной желчи, изменение биохимического состава желчи, наличие бактерий |
| Уменьшение количества пузырной желчи, изменение биохимического состава желчи, наличие бактерий | В желчи обнаруживаются опухолевые клетки | |
| Рентгенография | Выявляются Кальций-содержащие камни | Утолщение, деформация стенки желчного пузыря, признаки воспаления | Изменений нет | Не используется | При использовании контраста выявляется дефект наполнения с неровными контурами |
| Компьютерная томография | Используется как дополнительный метод исследования для постановки диагноза | Используется для выявления метастазов и прорастания опухоли в соседние органы | |||
| ЭКГ | Проводится для исключения острого инфаркта задне-нижней стенки миокарда | ||||
| Фиброгастродудодено-скопия | Поверхностный гастрит | ||||
Принципы лечения
Диета №5 (см. более подробно, что можно есть при холецистите и камнях в желчном пузыре).
- пища принимается 4-6 раз в день небольшими порциями
- теплое питье: некрепкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника по 3-6 стаканов в день
- каши: манная, овсяная, рисовая
- овощные супы
- нежирные сорта рыбы и мяса
- молочные продукты: творог, сметана, ряженка, сливочное масло
- растительные жиры
Желчекаменная болезнь
- постельный режим
- диета №5 – с исключением жирной, высококалорийной и богатой холестерином пищи
- нормализация массы тела
- препараты урсодезоксихолевой кислоты: урсофальк, урсосан, урсолизин, холудексан (для улучшения оттока желчи)
- антибактериальная терапия – цефалоспорины 3-4 поколений (фортум, цефотаксим, цефазолин) или аминогликозиды (тобрамицин, амикацин) или фторхинолоны (ципрофлоксацин, левофлоксацин)
- миотропные спазмолитики (мебевердин, дуспаталин) – для снятия мышечного спазма при колике
- гепатопротекторы – для профилактики реактивного гепатита (эссенциале, гептрал, см. полный перечень лекарств для печени)
- наркотические и ненаркотические аналгетики – налбуфин, кетанов, промедол
При часто повторяющихся приступах печеночной колики показано хирургическое лечение – удаление желчного пузыря (холецистэктомия).
Хронический холецистит
- диета №5 – с исключением жирной, высококалорийной и богатой холестерином пищи
- постельный режим в течение 7-10 дней
- антибактериальные препараты широкого спектра действия: 3-4 поколений (фортум, цефотаксим, цефазолин) или аминогликозиды (тобрамицин, амикацин) или фторхинолоны (ципрофлоксацин, левофлоксацин)
- миотропные спазмолитики (мебевердин, дуспаталин) – для снятия мышечного спазма при колике
- ферментные препараты – Креон, Панкреатин, Фестал, Панзинорм, Энзистал, Пензитал, Эрмиталь, Мезим, Гастенорм, Микрозим, Пангрол и др.
- антисекреторные препараты: алмагель, маалокс, омез, контролок, ринит, квамател
Дискинезии желчевыводящих путей
- устранение стрессовых ситуаций, прием антидепрессантов и седативных препаратов (см. успокоительные средства для взрослых)
- диета №5
- препараты, которые устраняют спазм мышц пузыря – но-шпа, папаверин, дротаверин, мебевердин
- растительные препараты: арника, девясил, душица, бессмертник, аир и другие
- желчегонные препараты – магния сульфат, сорбит, холагол, аллохол, дигестал
- физиотерапевтические процедуры – индуктотермия, диадинамические токи, УВЧ
Острый холангит
- антибиотики широкого спектра действия: полузащищенные пенициллины (амоксиклав), цефалоспорины 3-4 поколений (цефтриаксон, цефепим), фторхинолоны (моксифлоксацин, гатифлоксацин)
- миотропные спазмолитики (мебевердин, дуспаталин) – для снятия мышечного спазма при колике
- ферменты – Фестал, Мезим, Креон и др. см. выше.
- жаропонижающие препараты – парацетамол, ацелизин, инфулган
- наркотические и ненаркотические аналгетики – налбуфин, кетанов, промедол
Рак желчного пузыря
Лечение рака зависит от распространенности опухолевого процесса. Обычно применяется удаление желчного пузыря, частичное удаление печени и соседних лимфатических узлов. Терапия обязательно должна быть комбинированной, то есть сочетать в себе как хирургическое лечение, так и химиотерапию, лучевую терапию.
Источник
Первое обращение больного к врачу по поводу желчных колик еще не означает, что у него имеется острый процесс. Почти всегда при тщательном обследовании выявляется наличие признаков хронического страдания этого органа. Другими словами, холецистит развивается постепенно и поэтому острый приступ холецистита представляет собой обострение хронического, латентно протекающего, заболевания желчного пузыря.
При хроническом холецистите наиболее частыми симптомами являются указания на болевые ощущения в правом подреберье, горечь во рту, плохой аппетит, тошноту, иногда по утрам рвоту желчью.
Обострение болезни сопровождается приступами невыносимой боли режущего характера в правом подреберье или в подложечной области. Боль имеет типичную иррадиацию (направление) – вверх, вправо и сзади – в область правой лопатки, в правое плечо, в правую половину шеи, иногда распространяется по всему животу, усиливается при глубоком вдохе, в положении на левом боку. Болевой синдром может сопровождаться тошнотой и повторной рвотой с примесью желчи, не приносящей облегчения. Отмечаются бледность и желтушность кожных покровов. Язык обложен желто-бурым налетом, суховат. Подвижность брюшной стенки в верхней части справа ограничена. Здесь же определяется зона повышенной кожной чувствительности, болезненность при пальпации (надавливании), иногда симптом мышечной защиты.
Необходимо подчеркнуть, что локализация болей в правой половине грудной клетки, правой лопатке в такой же степени характерна для заболеваний желчного пузыря, как для ишемической болезни сердца характерны боли за грудиной и в левой руке. Важно выяснить непосредственную, провоцирующую причину возникновения болевого синдрома. Приступ холецистита чаще всего связывают со злоупотреблением жирной пищей и другими погрешностями в еде. Рецидив приступа обусловлен чаще всего стрессовой ситуацией, нервным напряжением, психической травмой. У лиц же, страдающих желчнокаменной болезнью, перихолециститом, приступ чаще возникает в связи с физическим напряжением, верховой ездой, ездой на велосипеде, на машине по ухабистым дорогам.
Преходящая желтуха, развивающаяся после приступа, характерна для желчнокаменной болезни, но может быть и при гипермоторной дискинезии. В ряде случаев при нарушении оттока желчи больные отмечают появление обесцвеченного кала (бело-серого цвета) в течение 1-2 дней.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
При неосложненной желчнокаменной болезни приступ боли начинается внезапно и так же внезапно прекращается, больной уже на следующий день чувствует себя вполне удовлетворительно.
Чаще хронические заболевания желчевыводящих путей протекают с так называемыми малыми симптомами – общим недомоганием, субфебрилитетом, невыраженными диспептическими явлениями, болями или неприятными ощущениями со стороны сердца. Такие больные длительно, но безуспешно посещают врачей различных специальностей, которые иногда ошибочно диагностируют ревматизм, тиреотоксикоз, нейроциркуляторную дистонию, язвенную болезнь, гастрит, невралгии и т.д., в то время как причина всех этих симптомов заключена в латентно протекающем холецистите, дискинезии или холелитиазе. Может быть и наоборот, больной лечится от разных заболеваний желчного пузыря, на самом деле истинной причиной является язвенная болезнь двенадцатиперстной кишки.
У лиц пожилого и старческого возраста встречается безболевое течение холецистита, которое связано с изменением порога болевой чувствительности, ареактивности организма в старческом возрасте.
У больных с хроническими заболеваниями желчевыводящих путей в процесс может вовлекаться желудок, при этом часто отмечается отрыжка, горький вкус во рту, изжога, тошнота, анацидность. Возможны нарушения стула (поносы, запоры). Все эти нарушения отражаются на состоянии ЦНС, больные становятся нервными, раздражительными, страдают бессонницей. И, наоборот, у лиц, страдающих хроническими заболеваниями внутренних органов, могут развиваться дискинезии желчного пузыря.
Гипотоническая (атоническая) дискинезия
обычно характеризуется слабыми, тупыми болями (чувство тяжести) в правом подреберье. Боли, как правило, сопровождаются тошнотой при приеме пищи, неприятным привкусом во рту, плохой переносимостью запахов пищи.
Источник
Обзор
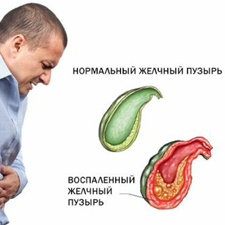
Острый холецистит — это воспаление желчного пузыря. Это потенциально тяжелое состояние, которое часто требует госпитализации в больницу.
Наиболее распространенным симптомом острого холецистита является острая, внезапная боль в правой верхней части живота, которая может усиливаться при глубоком дыхании или при прикосновении к животу, а также отдавать в правое плечо. В отличие от боли в животе при других состояниях, боль при остром холецистите обычно не проходит в течение нескольких часов.
Вы должны как можно скорее обратиться к врачу, если почувствовали боль описанного характера и продолжительности, особенно если она сопровождается желтухой и повышением температуры тела. Если чувствуете себя очень плохо, вызовите скорую помощь, позвонив с мобильного 911 или 112, со стационарного телефона 03.
Желчный пузырь
Желчный пузырь представляет собой небольшой грушеобразный орган, расположенный под печенью. Основная задача желчного пузыря — накапливать желчь.
Желчь — это жидкость, вырабатываемая печенью, которая помогает переваривать жиры. По канальцам, которые называются протоками, она течёт из печени в желчный пузырь и там хранится. Постепенно желчь становится более концентрированной, что повышает эффективность переваривания жиров. Желчный пузырь выпускает желчь в пищеварительную систему, когда туда поступает пища.
Желчный пузырь — важный орган, но не жизненно необходимый. Его удаление не опасно для жизни и после этого человек сохраняет способность к пищеварению.
Острый холецистит лечат антибиотиками. Потом часто требуется удаление желчного пузыря. Такая операция называется холецистэктомией. Необходимость в срочной операции возникает обычно только при тяжёлых осложнениях.
Острый холецистит — редкое осложнение желчнокаменной болезни. По статистике, камни в желчном пузыре обнаруживают у каждого десятого взрослого человека, а после 70 лет — у каждого третьего. Однако в большинстве случаев само наличие желчных камней не вызывает никаких симптомов.
Примерно 1 — 4% людей, у которых есть желчные камни, изредка испытывают эпизодические боли, так называемую желчную колику. Приблизительно у каждого пятого развивается острый холецистит, если желчный пузырь не был удален.
Симптомы острого холецистита
Проявления острого холецистита обычно начинаются с неожиданной резкой боли в верхней части живота, которая может распространяться в область правого плеча.
Вы можете ощутить подобную боль и при желчной колике, однако она обычно проходит в течение нескольких часов. Боль при остром холецистите длительная. Обычно болезненная часть живота становится напряженной, а глубокое дыхание усиливает боль.
Примерно в каждом четвёртом случае острого холецистита желчный пузырь распухает настолько, что вы сможете ощутить выпуклость на животе. Это происходит приблизительно через сутки после начала болей.
Другие симптомы острого холецистита включают:
- повышенную температуру тела (жар), обычно умеренную и не превышающую 38°C ;
- тошноту;
- рвоту;
- потерю аппетита;
- пожелтение кожи и белков глаз (желтуху).
Если острый холецистит не лечить, возрастает риск развития осложнений.
Причины острого холецистита
 Риск заболеть холециститом повышают некоторые факторы:
Риск заболеть холециститом повышают некоторые факторы:
- избыточный вес (ожирение);
- женский пол, так как шансы заболевания острым холециститом в три раза выше у женщин, чем у мужчин (хотя симптомы в общем проявляются у мужчин в более тяжёлой форме);
- средний возраст, так как чаще всего острый холецистит возникает в возрасте от 40 до 60 лет.
В зависимости от причин возникновения острого холецистита его можно отнести к одному из двух основных типов — калькулёзный холецистит и некалькулезный холецистит. Далее подробнее описываются оба типа.
Калькулёзный холецистит
Калькулёзный холецистит — самый распространённый и обычно менее тяжёлый тип острого холецистита. Он встречается примерно в 95% случаев заболевания.
При калькулёзном холецистите главное выходное отверстие желчного пузыря, называемое желчным протоком, блокируется желчным камнем или билиарным сладжем — это густая взвесь желчи и мелких кристалликов холестерина.
Закупорка желчного протока приводит к накоплению желчи в желчном пузыре, из-за которого давление в нём повышается, что становится причиной воспаления желчного пузыря. Примерно в 1 случае из пяти в развитии воспаления участвуют бактерии. Это может привести к более тяжёлым осложнениям острого холецистита, таким как гангренозный холецистит (отмирание ткани внутри желчного пузыря).
Некалькулезный холецистит
Бескаменный холецистит обычно является более тяжёлым случаем острого холецистита. Нередко он приводит к необходимости помещения больного в реанимационное отделение для лечения.
Бескаменный холецистит возникает обычно как осложнение тяжёлого заболевания, инфекции или травмы, затрагивающей желчный пузырь. Возможные причины бескаменного холецистита включают:
- случайное повреждение желчного пузыря при полостной операции;
- тяжёлую травму или ожог;
- заражение крови (сепсис);
- серьёзное недоедание;
- ВИЧ (вирус иммунодефицита человека) или СПИД (синдром приобретённого иммунодефицита).
Диагностика острого холецистита
Чтобы диагностировать острый холецистит, врач проведёт осмотр вашего живота. Если возникнет подозрение на острый холецистит, вас положат в больницу для дальнейшего обследования.

Ваш врач, скорее всего, проведёт простую проверку на так называемый симптом Мерфи: плотно приложив руку к вашей грудной клетке, он попросит вас глубоко вдохнуть. При вдохе желчный пузырь опускается. Если у вас холецистит, вы вздрогнете от резкой боли при соприкосновении желчного пузыря с рукой врача.
Кроме того, ваш врач отправит вас на анализ крови, чтобы узнать, не повышено ли у вас содержание лейкоцитов в крови по сравнению с нормой. Повышенное содержание лейкоцитов обычно указывает на наличие воспалительного процесса в организме.
Если обе описанные проверки указывают на заболевание, вас, вероятно, направят на УЗИ. Это исследование, при котором звуковые волны высокой частоты используются для получения изображения ваших внутренних органов.
Дополнительные исследования могут потребоваться только в том случае, когда на основании УЗИ нельзя сделать окончательный вывод или когда существует подозрение, что возникли осложнения (например, разрыв желчного пузыря).
Дополнительные исследования, которые могут потребоваться, включают:
- рентген брюшной полости (абдоминальную рентгенографию) или компьютерную томографию, которые используют рентгеновские лучи и компьютер для получения детального изображения того, что происходит внутри вашего тела;
- магнитно-резонансную томографию, при которой изображение органов внутри тела получается посредством сильных магнитных полей и радиоволн;
- магнитно-резонансную холангиопанкреатографию (МРХПГ), которая проводится при подозрении, что желчный камень вышел из желчного пузыря и закупорил желчный проток.
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
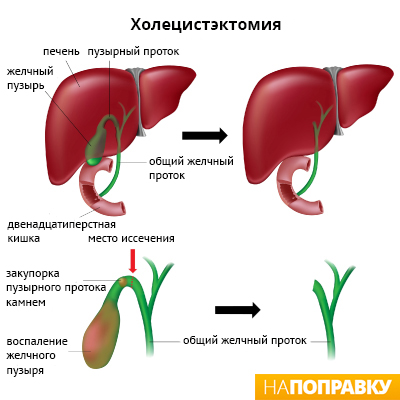
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.
Прочитайте подробнее о постхолецистэктомическом синдроме.
Осложнения острого холецистита
Гангренозный холецистит возникает тогда, когда сильное воспаление и отек тканей перекрывает доступ крови к желчному пузырю. Без постоянного притока крови ткань желчного пузыря начинает отмирать. Это может представлять серьёзную опасность, так как мёртвая ткань беззащитна перед серьёзной инфекцией, которая может быстро распространиться по всему телу.
В число известных факторов риска гангренозного холецистита входят:
- мужской пол;
- возраст более 45 лет;
- наличие диабета в истории болезни;
- заболевания сердца в истории болезни.
Неясно, почему эти факторы делают человека более подверженным гангренозному холециститу. За исключением учащенного сердцебиения (более 90 ударов в минуту), гангренозный холецистит обычно не проявляется заметными симптомами и чаще всего диагностируется на основании анализов.
Есть серьёзные основания подозревать наличие гангренозного холецистита, если:
- ваш пульс больше 90 ударов в минуту;
- у вас сильно повышено содержание лейкоцитов в крови;
- УЗИ показывает, что стенки желчного пузыря толще, чем 4,5 мм.
Если возникло подозрение на гангренозный холецистит, чаще всего производится холецистэктомия для скорейшего удаления желчного пузыря. Гангренозный холецистит развивается приблизительно в 30% случаев.
Разрыв (перфорация) желчного пузыря. В случае сильного воспаления стенка желчного пузыря может прорваться, и заражённая желчь выльется наружу. Это может привести к заражению брюшины, которое называется перитонитом.
Симптомы перитонита включают:
- внезапную очень сильную боль в животе;
- рвоту;
- озноб;
- повышенную температуру — 38ºC и выше;
- учащенное сердцебиение (тахикардию);
- жажду;
- отсутствие мочеиспускания или мочеиспускание менее обильное, чем в норме.
Перитонит лечится сочетанием инъекций антибиотиков и хирургического вмешательства. Прочитайте подробнее о перитоните.
Профилактика острого холецистита
Самый действенный способ предотвращения острого холецистита — снижение риска образования желчных камней. Для этого необходимо внести изменения в питание и снизить вес, если он избыточен.

Рекомендуется избегать употребления жирной пищи, содержащей много холестерина. Например:
- колбасные изделия и жирное мясо;
- масло и сало;
- мясные пироги;
- печенье и кондитерские изделия.
Рекомендуется питание с низким содержанием жиров и высоким содержанием клетчатки, которое предполагает употребление цельнозерновых продуктов и как минимум пяти порций свежих фруктов и овощей ежедневно.
Имеются также данные, указывающие на то, что регулярное потребление орехов (например, арахиса и кешью) помогает снизить риск возникновения желчных камней.
Избыточный вес или ожирение увеличивает содержание холестерина в желчи, что, в свою очередь, повышает риск возникновения желчных камней. Вы можете контролировать свой вес, придерживаясь здорового питание и регулярно занимаясь спортом.
Однако следует избегать жестких диет, приводящих к быстрой потере веса. Некоторые данные свидетельствуют о том, что такие диеты могут нарушить химический состав желчи и повысить риск образования желчных камней. Снижать вес рекомендуется постепенно.
