Точка желчного пузыря кера
Анатомические особенности желчного пузыря не позволяют пальпировать орган при жалобах больного. Однако это не означает, что нет способа определить патологию. Кроме проведения обследований можно воспользоваться несложной процедурой и вызвать симптом Мерфи.
Кто разработал методику
Врач, который разработал данную методику диагностики острого живота, родился в 1857 году в Чикаго. Имя его Джон Б. Мерфи. Симптом, закономерность проявления которого была установлена наблюдательным медиком, позволил определить причину болей у многих тысяч пациентов. По специальности Джон Б. Мерфи был хирургом и диагностом. Ему повезло учиться у блестящего специалиста тех лет – Бильрота. Работал Мерфи в родном Чикаго. Кроме хирургии врач занимался обучением специалистов, внедряя авторскую методику в жизнь. Джон Б. Мерфи также является автором практики лечения туберкулеза применением искусственного пневмоторакса.
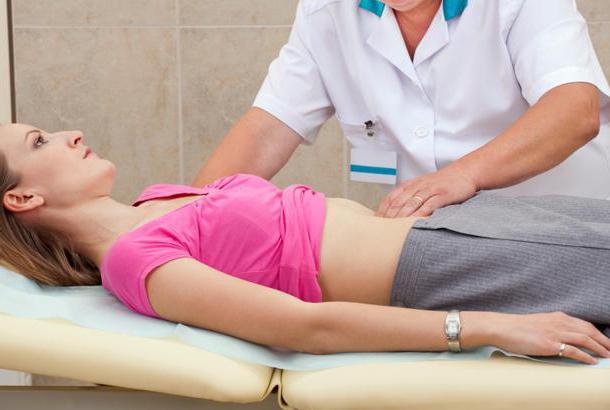
Как выглядит методика
По методу Мерфи симптом воспаления желчного пузыря определяется так:
- пациент ровно ложится на кушетку лицом вверх;
- врач размещает большой палец левой руки над зоной проекции желчного пузыря (свободные пальцы размещаются вдоль линии ребер);
- пациенту необходимо сделать глубокий вдох.
Если у больного воспален желчный пузырь, то глубокий вдох непроизвольно прервется, поскольку возникнет боль в точке, придавленной большим пальцем. К слову сказать, зона надавливания называется “точка Кера”. По медицинскому описанию, это место, где реберная дуга соединилась с наружным краем прямой мышцы живота (правой).
Эта простейшая манипуляция практически не дает сбоев. Она повсеместно используется современными врачами. Однако господин Мерфи симптом острого холецистита мог определить еще несколькими способами.

Первый дополнительный метод: захват
Кроме прерывистого дыхания в момент надавливания на точку Кера Мерфи ввел в практику метод захвата. Для этого врач пальцами прихватывал желчный пузырь и сдавливал его. Если орган был воспален, то пациент испытывал сильную резкую боль. В противовес выдвигались мнения, что желчный пузырь при захвате станет болезненным при любой патологии. Но Мерфи доказал, что при перегибе, опухоли или рубцах боли нет, только при воспалительном процессе.
При проведении захвата Мерфи симптом острого холецистита определял безошибочно. Но современные хирурги этот метод не используют.
Второй дополнительный метод: молоточковая перкуссия
Этот дополнительный метод выявления воспалительных процессов в желчном пузыре выдающийся хирург разработал для людей с избыточным весом. Из-за слоя подкожного жира пальпировать орган рукой просто не получалось. Мерфи предложил использовать метод перкуссии. Более понятный синоним слова – простукивание. То есть врач (в классическом случае) улавливает разницу звука, простукивая отдельные участки тела.
На практике по отношению к желчному пузырю это выглядит так:
- больной находится на кушетке;
- врач размещается справа от больного;
- указательный палец врача сгибается под прямым углом и размещается под правым подреберьем у брюшной стенки;
- пациент должен сделать полный вдох, чтобы желчный пузырь поднялся к стенке живота;
- врач, используя ребро левой ладони, ударяет по согнутой фаланге;
- если удар отозвался болью, то это симптом воспаления.
Подобное простукивание болезненно при холецистите, поскольку орган опутывает сеть нервных волокон, реагирующих на толчки.

Точность методики Мерфи
Основной метод определения прерывистого вдоха при надавливании в правом подреберье (точка Кера) довольно информативен. При правильном проведении пальпации при дальнейшей диагностике острый холецистит подтверждается почти у 80 % пациентов.
Дополнительно врач проводит опрос и выясняет наличие тошноты, рвоты и болей верхней правой части живота. Если при пальпации вдох прерывистый, но пациент жалуется на боль в пояснице, то это не холецистит, а, скорее всего, панкреатит или заболевание почек. Симптом Мерфи при панкреатите не показателен. При подозрении на воспаление поджелудочной отмечают симптом Мейо – Робсона (боль сосредоточена в реберно-позвоночном углу). Также информативными являются симптом Блисса, Воскресенского, Керте и многих других специалистов, исследующих поджелудочную железу.
Актуальность пальпации желчного пузыря (симптома Мерфи)
Достижения современной медицины позволяют определить острый холецистит аппаратными и инструментальными способами. Самым показательным можно считать МРТ и УЗИ. Симптом Мерфи при этом служит поводом назначения данной диагностики.

Несмотря на аппаратные методы, симптом Мерфи остается актуальным, поскольку часто лечение необходимо начинать в срочном порядке, времени или возможности доставить пациента на более точную диагностику просто нет. Например, больной находится в отдаленной деревне, на стоянке охотников или пастухов, куда невозможно доставить медицинское оборудование.
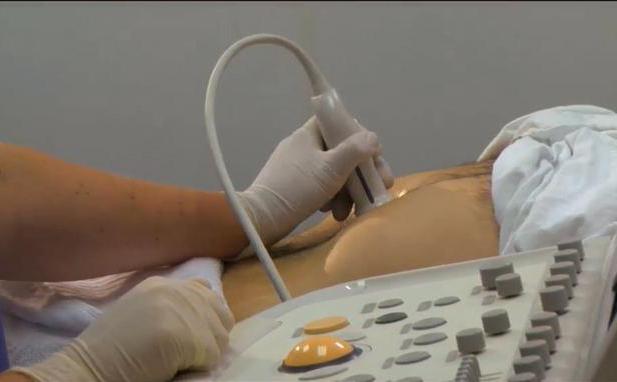
Современные методы позволяют определить болезнь (острый холецистит) ультразвуковым симптомом Мерфи. Точность этого метода превышает 90 %. Для проведения диагностики используют специальный зонд, которым определяют местонахождение желчного пузыря. Далее пациент должен глубоко вдохнуть, а врач резко надавить зондом на пузырь. Если пациент испытал боль в момент надавливания, значит острый холецистит налицо. Если боль не возникла, значит воспаления нет, просто присутствуют камни в желчевыводящем протоке.
Дополнительно о пузырных симптомах
Симптом Мерфи при холецистите не единственный метод определения заболевания. Целый ряд выдающихся врачей сделали свой вклад в медицину, разработав методики определения признаков проблем желчного пузыря. Так, например, хирург Василенко определил, что на ранней стадии холецистита при постукивании по правой реберной дуге в точке проекции желчного пузыря возникает болезненность.
Показательным считается симптом Ортнера. Он установил, что при холецистите болезненность возникает, если поколачивать по краю реберной дуги. Но проводить манипуляцию необходимо с двух сторон, чтобы сравнить ощущения пациента.
До сих пор используется симптом Мюсси – Георгиевского, также называемый френикус-симптомом. По этой методике определяются патологии органов верхней части живота. Проявлением симптома Мюсси – Георгиевского служит болезненное ощущение при выполнении пальпации в области ножек грудинно-ключично-сосцевидной мышцы. Болевые ощущения возникают при холецистите с правой стороны и отдаются вниз.
Врач Лепен установил зависимость болезненных ощущений в области желчного пузыря при холецистите, если выполнять поколачивание согнутым пальцем. Этот симптом получил название “симптом Лепена”.
Источник
Оглавление темы “Желчный пузырь. Желчные протоки.”:
- Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
- Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
- Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
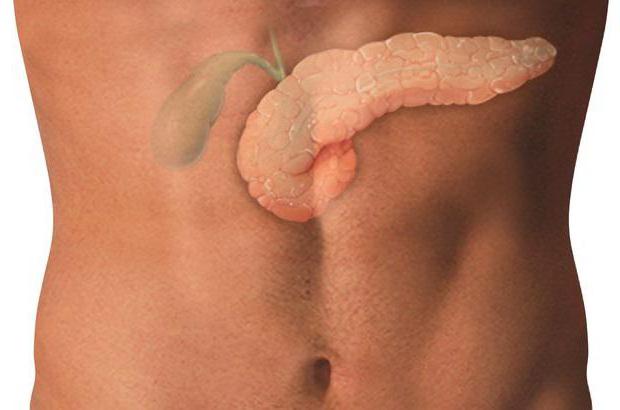
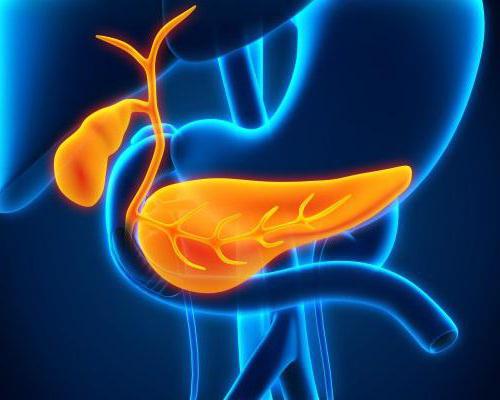
Желчный пузырь, vesica biliaris (fellea), грушевидной формы, располагается в fossa vesicae biliaris на нижней поверхности печени, между ее правой и квадратной долями.
Желчный пузырь подразделяется на три отдела: дно, fundus, тело, corpus, и шейку, collum. Шейка пузыря продолжается в пузырный проток, ductus cysticus. Длина желчного пузыря — 7—8 см, диаметр в области дна — 2—3 см, вместимость пузыря достигает 40—60 см3.
В желчном пузыре различают верхнюю стенку, прилегающую к печени, и нижнюю, свободную, обращенную в брюшную полость.
Проекции желчного пузыря
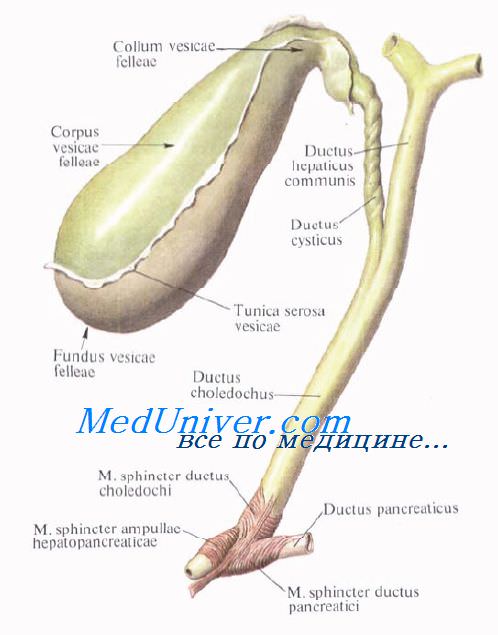
Желчный пузырь и протоки проецируются в собственно надчревной области.
Дно желчного пузыря проецируется на переднюю брюшную стенку в точке на пересечении наружного края прямой мышцы живота и реберной дуги на уровне слияния хрящей правых IХ—X ребер. Чаще всего эта точка находится на правой парастернальной линии. Другим способом проекцию дна желчного пузыря находят в точке пересечения реберной дуги линией, соединяющей вершину правой подмышечной ямки с пупком.
Синтопия желчного пузыря
Сверху (и спереди) от желчного пузыря находится печень. Дно его обычно выдается из-под передненижнего края печени примерно на 3 см и примыкает к передней брюшной стенке. Справа дно и нижняя поверхность тела соприкасаются с правым (печеночным) изгибом ободочной кишки и начальным отделом двенадцатиперстной кишки, слева — с пилорическим отделом желудка. При низком положении печени желчный пузырь может лежать на петлях тонкой кишки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
Брюшина желчного пузыря чаше всего покрывает дно пузыря на всем протяжении, тело и шейку — с трех сторон (мезоперитонеальное положение). Реже встречается интраперитонеально расположенный пузырь с собственной брыжейкой.
Такой желчный пузырь подвижен и может перекручиваться с последующим нарушением кровообращения и некрозом. Возможно и экстраперитонеальное положение желчного пузыря, когда брюшина покрывает только часть дна, а тело располагается глубоко в щели между долями. Такое положение называют внутрипеченочным.
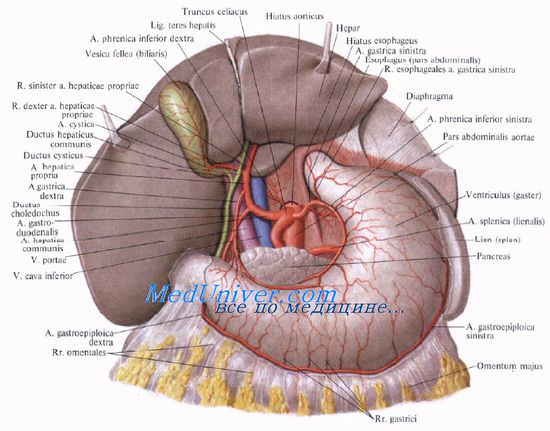
Кровоснабжение желчного пузыря
Кровоснабжает желчный пузырь желчно-пузырная артерия, а. cystica, отходящая, как правило, от правой ветви a. hepatica propria между листками печеночно-дуоденальной связки. Артерия подходит к шейке пузыря спереди от пузырного протока и делится на две ветви, идущие на верхнюю и нижнюю поверхность пузыря.
Взаимоотношения пузырной артерии и желчных протоков имеют большое практическое значение. В качестве внутреннего ориентира выделяют trigonum cystohepaticum, пузырно-печеночный треугольник Кало [Calot]: его двумя боковыми сторонами являются пузырный и печеночный протоки, образующие угол, открытый кверху, основанием треугольника Кало является правая печеночная ветвь.
В этом месте от первой печеночной ветви и отходит a. cystica, которая нередко сама образует основание треугольника. Часто это место прикрыто правым краем печеночного протока.
Венозный отток от желчного пузыря происходит через желчно-пузырную вену в правую ветвь воротной вены.
Иннервация желчного пузыря
Иннервация желчного пузыря и его протока осуществляется печеночным сплетением.
Лимфоотток от желчного пузыря
Лимфоотток от желчного пузыря происходит сначала в желчно-пузырный узел, а затем в печеночные узлы, лежащие в печеночно-дуоденальной связке.
Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Выходящие из печени правый и левый печеночные протоки в воротах печени соединяются, образуя общий печеночный проток, ductus hepaticus communis. Между листками печеночно-дуоденальной связки проток спускается на 2—3 см вниз, до места соединения с пузырным протоком. Позади него проходят правая ветвь собственной печеночной артерии (иногда она проходит впереди протока) и правая ветвь воротной вены.
Пузырный проток, ductus cysticus, диаметром 3—4 мм и длиной от 2,5 до 5 см, выйдя из шейки желчного пузыря, направляясь влево, впадает в общий печеночный проток. Угол впадения и расстояние от шейки желчного пузыря могут быть самыми разными. На слизистой оболочке протока выделяют спиральную складку, plica spiralis [Heister], играющую определенную роль в регулировании оттока желчи из желчного пузыря.
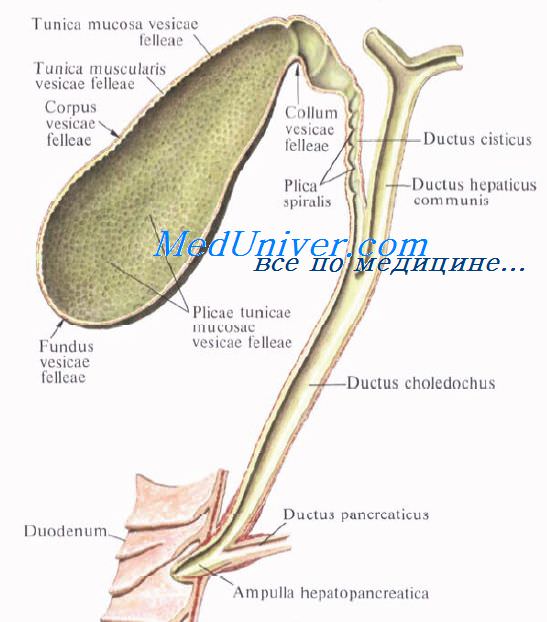
Общий желчный проток, ductus choledochus, образуется в результате соединения общего печеночного и пузырного протоков. Он располагается сначала в свободном правом крае печеночно-дуоденальной связки. Слева и несколько кзади от него располагается воротная вена. Общий желчный проток отводит желчь в двенадцатиперстную кишку. Его длина составляет в среднем 6—8 см. На протяжении общего желчного протока выделяют 4 части:
1) супрадуоденальная часть общего желчного протока идет до двенадцатиперстной кишки в правом крае lig. hepatoduodenale и имеет протяженность 1—3 см;
2) ретродуоденальная часть общего желчного протока длиной около 2 см располагается позади верхней горизонтальной части duodenum примерно на 3—4 см правее привратника желудка. Выше и слева от него проходит воротная вена, ниже и справа — a. gastroduodenalis;
3) панкреатическая часть общего желчного протока длиной до 3 см проходит в толще головки поджелудочной железы или позади нее. В этом случае проток прилегает к правому краю нижней полой вены. Воротная вена лежит глубже и пересекает панкреатическую часть общего желчного протока в косом направлении слева;
4) интерстициальная, конечная, часть общего желчного протока имеет длину до 1,5 см. Проток прободает заднемедиальную стенку средней трети нисходящей части двенадцатиперстной кишки в косом направлении и открывается на вершине большого (фатерова) сосочка двенадцатиперстной кишки, papilla duodeni major [Vater]. Сосочек расположен в области продольной складки слизистой оболочки кишки. Чаще всего конечная часть ductus choledochus сливается с протоком поджелудочной железы, образуя при вхождении в кишку печеночно-поджелудочную ампулу, ampulla hepatopancreatica [Vater].
В толще стенки большого дуоденального сосочка ампулу окружают гладкие кольцевые мышечные волокна, образующие сфинктер печеночно-поджелудочной ампулы, m. sphincter ampullae hepatopancreaticae.
Видео урок топографической анатомии и оперативной хирургии печени
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Желчный пузырь – грушевидное образование, располагающееся справа в нижней части доли печени. Его дно (более толстый край) прилежит к передней стенке брюшины занимая угол между правым и нижним краем ребер. Мышечный слой желчного пузыря состоит из гладких волокон, лежит под серозной оболочкой. Слизистая оболочка образует многочисленные складки, содержащие слизистые железы. Форма пузыря помимо грушевидной бывает яйцевидной или цилиндрической. Это зависит от степени заполнения его желчью. Положение пузыря определяется размерами печени, колеблется между XI и XII позвонками.
Основная функция органа- место для хранения желчи, выработанной печенью.
Таблица размеров желчного пузыря взрослого человека.
| Исходные размеры | Длина ,см | Ширина, см |
| min | 6 | 5 |
| max | 10 | 5 |
Показания для пальпации желчного пузыря
Одним из методов диагностики при обследовании больных является ощупывание пациента. Этот действие называется пальпация. Доктор непосредственно контактирует с телом пациента, проводит ощупывание органа и реагирует на отзывы. Диагностирование болезни сопровождается субъективной оценкой и осязательными ощущениями врача. Для специалиста, обладающего большим опытом, не составит труда определить габариты внутреннего органа, форму, расположение, подвижность. Выявить первые признаки патологии.
Здоровый желчный пузырь не пальпируется. Плотное или эластичное новообразование, с правой стороны, занимающее область между нижним краем печени и наружным краем прямой мышцы живота, дает основание для ручного обследования.
Увеличение размеров связывают с гнойным воспалением, водянкой, хроническим (острым) холециститом, раком. Другие показания для проведения пальпации:
- тупые боли в правом подреберье;
- плохая переносимость жирной пищи («билиарная диспенсия»);
- «желчный» понос;
- метеоризм;
- горечь во рту;
- приступообразные острые боли в области печени;
- желтушный покров кожи;
- ригидность мышц правого подреберья.
Больные испытывают слабость, повышенную раздражимость, плохой сон, нарушение аппетита. Наблюдается субфебрильная температура.
Поверхностную пальпацию следует проводить удаленно от зоны локализации боли. Если она безболезненная, ригидность мышц не обнаруживается, пальпация повторяется более глубоко и интенсивно, перемещаясь к болевому центру.
Техника проведения
Процедура пальпации проводится через три часа после еды или на голодный желудок. Так как исследуемый орган близко расположен к печени, пальпация производится по единой методике.
Классический метод пальпации
Больной принимает позицию сидя, наклонившись вперед. Правая рука обследующего помещается в исходное положение для пальпации: 4 пальца с указательного по мизинец смыкаются вместе, слегка согнув их так, чтобы указательный, средний и безымянный пальцы располагались на одной линии. Руку кладут плоско на правую сторону живота, 2 см ниже печени. Врач указывает: «Сделайте вдох». Рука поднимается вверх вместе с брюшиной. Следующее указание: «Сделайте выдох». Рука проходит вглубь под ребра. После слов: «Сделайте глубокий вдох» пальцы полностью входят в брюшную полость до самого конца вдоха.
При увеличенном желчном пузыре, во время вдоха он опустится вниз, станет прощупываться пальпирующими пальцами. Доктор определяет размер, плотность, болезненность.
Пальпация в положении лежа
Больной расположен на кушетке животом вверх. Специалист старается прощупать желчный пузырь большим пальцем во время вдоха. Печень и желчный пузырь приподнимаются, и палец врача проникает как можно глубже в подреберье.
Очень сложно говорить об эффективности данной диагностики, когда пальпация проводится у больного с мощным мышечным каркасом брюшной полости или толстым жировым слоем.
Болевые точки
Гораздо продуктивнее при пальпации найти болевые точки, чем прощупывать желчный пузырь. Такие точки обнаруживаются на проекции органа, желчных протоков, других местах тела больного:
- При симптоме Захарьина обследуемый лежит на спине. Специалист наносит перкуторные удары по животу средним пальцем точно над желчным пузырем. При ощущении боли, закрепляется положительный результат.
- Симптом Василенко отличается от предыдущего тем, что простукивание происходит на вдохе. Больной способен чувствовать боль на пике вдоха.
Болезненные ощущения сопровождающие заболевание наблюдаются по всему телу. Давление на X-XII грудные позвонки с правой стороны или простукивание позвоночника на уровне IX-XI позвонков (болевая точка Боаса), сопровождающиеся болезненными ощущениями, говорят о наличии воспалительных процессов правосторонней части брюшной полости.
При коротких ударах ребром руки ниже правой лопатки обследуемый чувствует болезненные ощущения вглубь пространства желчного пузыря (симптом Айзенберга 1).
Болевые симптомы при пальпации проявляются посреди внутреннего края правого бедра (точка Лапинского), на середине горизонтальной линии, проходящей по центру края правой лопатки (точка Харитонова), точка размещенная у правой подколенной ямки, точка на тыле правой стопы. Давление в этих местах производят указательным пальцем.
Болевые приемы
Болевой симптом Кера
Обследуемый лежит на спине. Пальпация проводится большим пальцем правой руки. Вдох. Кожа поверх желчного пузыря перемещается вниз. На выдохе палец смещается к подреберью. На следующем глубоком вдохе палец, сопротивляясь выталкиванию, надавливает на желчный пузырь. При повышенной болезненности симптом Керри положительный.
Врачи рекомендуют немедленную госпитализацию таких больных, так как данный симптом диагностирует острую форму холецистита и дифференцируется с острой формой патологии брюшной полости (язва двенадцатиперстной кишки, аппендицит, почечная колика).
Схожая клиническая картина способна обмануть даже опытных специалистов.
Болевой симптом Образцова-Мерфи
Пальпацию проводят в положении сидя. Врач стоит позади больного. Четыре пальца правой руки при выдохе занимают позицию над проекцией желчного пузыря. Пациент прерывает вдох при достижении пальцами до пузыря. С нарастанием боли на вдохе констатируют положительный симптом.
Болевой симптом Грекова-Ортнера
Пациент лежит. Болезненность при легком поколачивании по краю правой реберной дуги. При этом симптоме обычно сравнивают ощущения от постукивания с обеих сторон тела. Данный симптом диагностирует преимущественно желчекаменную болезнь. Перекрытие камнем желчных протоков вызывает воспалительный процесс. Постукивание по реберной дуге раздражает нервные окончания, расположенные на воспаленных участках протоков, вызывая боль.
Определение болевого симптома Мюсси
Симптом Мюсси- Георгиевского (френикус-симптом) обозначается болезненностью при нажимании между ножками грудино-ключично-сосцевидной мышцы с правой стороны. Пальпацию проводят вторыми пальцами обеих рук надавливая одновременно с правой и левой стороны. Симптом возникает при прогрессивном периоде воспаления. В области ключицы переплетаются нервные волокна сосцевидного типа не только органов области шеи, но и органов, расположенных в области брюшины. При пальпации нервные сплетения начинают раздражаться, локализуясь болью в том месте, где проходит воспалительный процесс.
Положительный френикус-симптом говорит о серьезных патологических изменениях в организме больного.
Все рассмотренные выше симптомы свидетельствуют о наличие холецистита (острого или хронического).
При хроническом течении болезни данные осмотра и пальпации непродуктивны: френикус- симптом, симптомы Ортнера, Мерфи и другие в большинстве случаев совершенно невыражены. За исключением небольших периодов болевых приступов при гипертонической дискинезии. Иногда отмечается умеренная болезненность с правой стороны подреберья.
Выявленные нарушения
Перечень отклонений, обнаруживаемых при пальпации:
- Жидкостные образования внутри органа (гной, экссудат).
- Острая боль при надавливании.
- Нестандартная форма пузыря.
- Увеличение размера.
- Наличие конкрементов.
При прогрессирующих воспалительных процессах печень несколько увеличена. Ее края становятся плотными и болезненными. Желчный пузырь может не пальпироваться, потому что под действием болезни он сморщивается, развивая рубцово-склерозирующий процесс тканей.
К образованию воспалительного процесса желчевыводящей системы приводят следующие факторы:
- изменение рН пузырной желчи;
- повышение концентрации Ca в желчи;
- повышенная абсорбция желчнокислых солей;
- заброс панкреатического сока в желчный пузырь;
- выделение перенасыщенной холестерином желчи самой печенью.
Немаловажную роль играет рацион питания (жирная, высококалорийная пища), малоподвижный образ жизни.
Пальпация желчного пузыря не ставит окончательный диагноз. С ее помощь констатируют лишь факт наличия некоего воспалительного процесса. Для уточнения диагноза необходимо сделать УЗИ, сдать ряд анализов.
Видео
Источник
