Удаление желчного пузыря от дна
Этапы и техника холецистэктомии
а) Показание для холецистэктомии:
– Плановое: симптоматическая желчнокаменная болезнь.
– Альтернативные операции: лапароскопическая операция.
б) Предоперационная подготовка:
– Предоперационные исследования: ультразвуковое исследование, гастроскопия, возможна внутривенная холангиография, рентгеноконтрастное исследование желудка (исключение язв и грыжи пищеводного отверстия диафрагмы).
– Подготовка пациента: назогастральный зонд при остром холецистите или холедохолитиазе, периоперационная антибиотикотерапия при холецистите, холедохолитиазе, а также у пациентов старше 70 лет.
в) Специфические риски, информированное согласие пациента:
– Желчеистечение, желчный свищ (0,5% случаев)
– Перитонит (0,1% случаев)
– Пропущенный камень (1% случаев)
– Повреждение желчного протока (0,3% случаев)
– Повреждение печени, двенадцатиперстной или ободочной кишки (0,1% случаев)
– Повреждение сосудов (воротной вены, печеночной артерии; 0,1% случаев)
– Абсцесс (0,2% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине (может потребоваться рентгенопрозрачный стол).
е) Доступ при холецистэктомии. Правый подреберный разрез, правый верхний поперечный разрез.
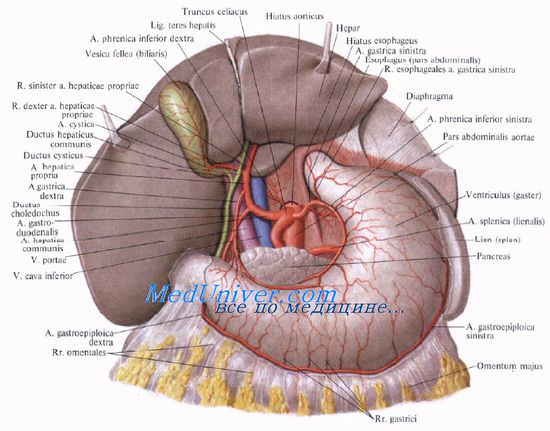
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
ж) Этапы холецистэктомии:
– Кожный разрез
– Диссекция треугольника Кало
– Обнажение пузырного протока
– Пересечение пузырного протока
– Пересечение пузырной артерии
– Ретроградная диссекция желчного пузыря
– Гемостаз ложа желчного пузыря
– Дренирование ложа желчного пузыря
– Антеградная («от дна») диссекция желчного пузыря
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Ход желчного протока очень вариабелен.
– Предупреждение: не путайте общий или правый печеночный проток с пузырным протоком, а правую печеночную артерию с пузырной артерией.
– Мелкие желчные протоки могут впадать непосредственно в желчный пузырь, их необходимо перевязать с прошиванием.
и) Меры при специфических осложнениях:
– Послеоперационное выделение желчи по дренажу: обычно из-за мелкого дополнительного желчного протока в ложе желчного пузыря. Оставьте дренаж и придерживайтесь выжидательной тактики; может потребоваться назобилиарное дренирование желчных протоков или эндоскопическая установка временного стента.
– При неясных послеоперационных ситуациях выполняйте ЭРХПГ.
к) Послеоперационный уход после холецистэктомии:
– Медицинский уход: удалите назогастральный зонд через 1 день, удалите дренаж на 2-3 день.
– Возобновление питания: жидкости перорально с 1-го дня, затем быстрое расширение диеты.
– Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 1 неделя.
л) Оперативная техника холецистэктомии.
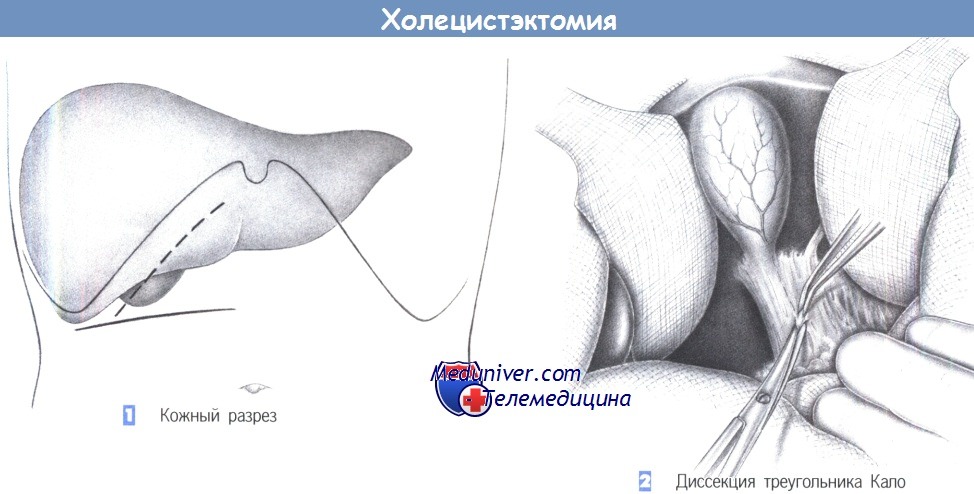
1. Кожный разрез. Сегодня открытая холецистэктомия является исключением. Тем не менее, определенные обстоятельства все еще требуют выполнения обычной открытой холецистэктомии (примерно 10% случаев) даже в эпоху лапароскопии. Лучше всего зарекомендовал себя поперечный разрез в правом подреберье. Традиционным доступом является правый подреберный разрез, но он дает менее благоприятный косметический результат.
2. Диссекция треугольника Кало. После вскрытия брюшной полости и введения двух печеночных ретракторов начинается диссекция под желчным пузырем в треугольнике Кало. Общий желчный проток и пузырный проток выделяются по направлению к желчному пузырю. Для этого рассекается покрывающая их брюшина, что позволяет ясно увидеть эти структуры.
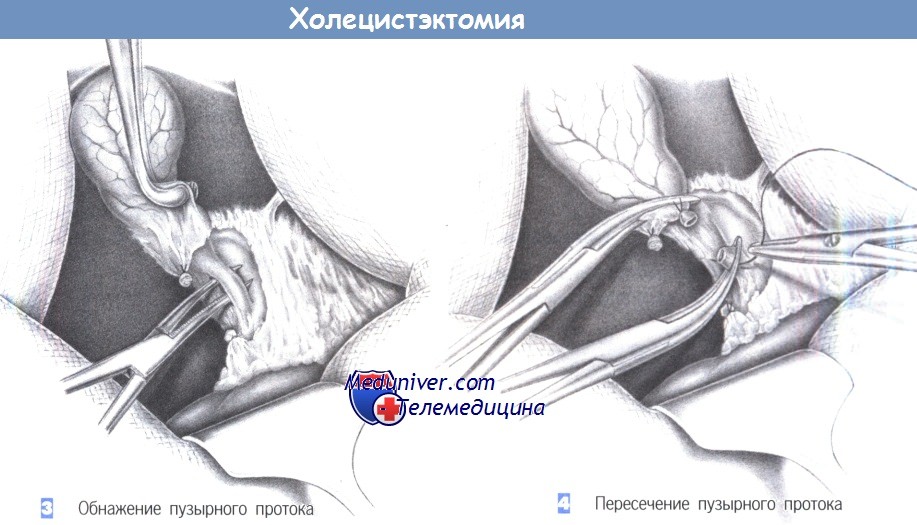
3. Обнажение пузырного протока. После рассечения брюшины рекомендуется захватить желчный пузырь щипцами для тупфера и отвести его вентрально. Это способствует натяжению пузырного протока. Мелкие сопровождающие вены (часто впадающие в пузырный проток) пересекаются между лигатурами. Пузырный проток точно идентифицируется только тогда, когда общий печеночный проток будет четко виден выше места его слияния с пузырным протоком.
Идентификация основана на выявлении разницы диаметров протоков, прослеживании общего печеночного протока в краниальном направлении и отчетливой визуализации места слияния с пузырным протоком. Только после этого за пузырный проток можно провести зажим Оверхольта.
4. Пересечение пузырного протока. После уверенной идентификации пузырного протока его следует пересечь близко к общему желчному протоку между зажимами Оверхольта. Дистальная часть перевязывается с прошиванием; проксимальную часть можно просто перевязать. Если анатомическая ситуация неясна, или если есть признаки наличия камня в общем желчном протоке, то перед пересечением пузырного протока выполняется холангиография, чтобы рентгенологически увидеть общий желчный проток на всем его протяжении до двенадцатиперстной кишки.
Холангиография выполняется во всех случаях, когда интраоперационные данные не определенные или подозревается холедохолитиаз.
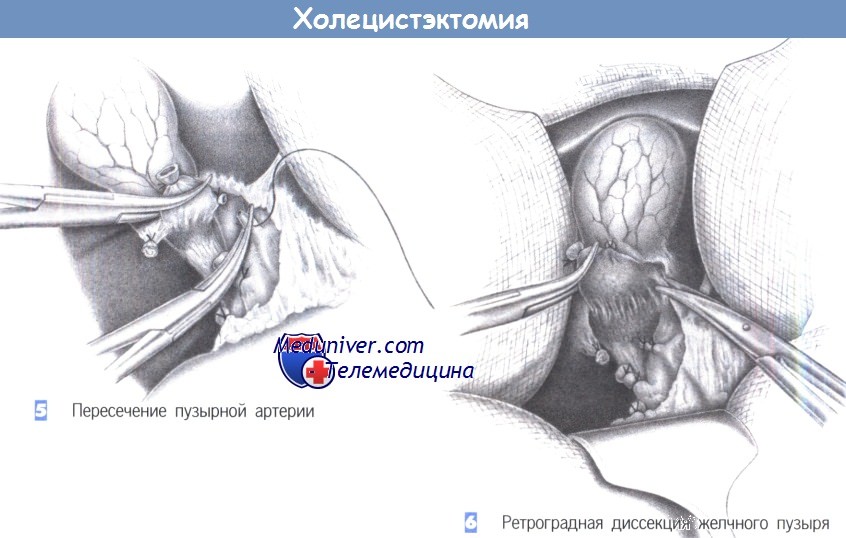
5. Пересечение пузырной артерии. Пузырная артерия обычно лежит в цефалическом направлении от пузырного протока, хотя бывают существенные отклонения, особенно связанные с ходом правой печеночной артерии и ее атипичным отхождением от общей печеночной артерии. Важно выявить ветвь, которая идет к желчному пузырю и перевязать ее в максимальной близости от него.
Перевязка выполняется между зажимами Оверхольта, с проксимальной стороны сосуд перевязывается с прошиванием.
6. Ретроградная диссекция желчного пузыря. После пересечения пузырного протока и пузырной артерии следующим этапом выполняется ретроградное отделение желчного пузыря от его ложа в печени, которое производится при осторожном потягивании за шейку пузыря в краниальном направлении. Фиброзные соединения с печенью пересекаются ножницами, а гемостаз выполняется диатермией. Отделение желчного пузыря от ложа может приводить к значительному кровотечению, особенно при тяжелых воспалительных изменениях, что потребует дополнительных мер для надежного гемостаза в паренхиме печени (швы, коагуляция и т.д.).

7. Гемостаз ложа желчного пузыря. Отделение желчного пузыря от его ложа производится постепенно ножницами и диатермией. Для того чтобы добиться надежного гемостаза ложа, необходимо потратить время. Это не всегда возможно при наличии тяжелых воспалительных изменений, и хирург может прибегнуть к местному прижатию и наложению гемостатических материалов (швы, тампонада марлевыми тампонами и т.д.).
8. Дренирование ложа желчного пузыря. После достижения гемостаза и повторного осмотра культей пузырного протока и пузырной артерии можно прибегнуть к дренированию подпеченочного пространства в тех случаях, когда это кажется необходимым. Идеальная холецистэктомия должна выполняться без дренажа. Дренажи показаны только в осложненных случаях.
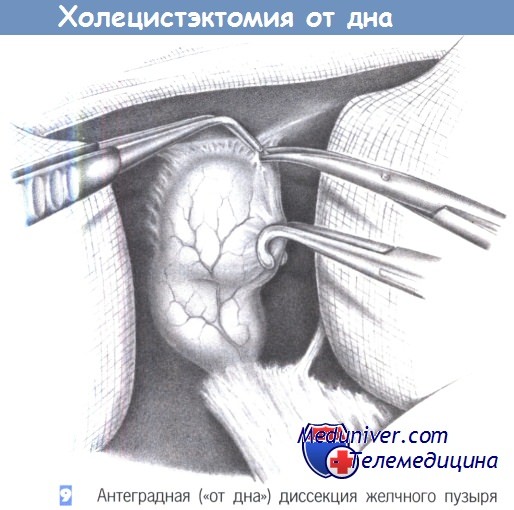
9. Антеградная («от дна») диссекция желчного пузыря. В случаях плотных фиброзных сращений в области треугольника Кало лучшее представление об анатомии можно получить, выполняя антеградную диссекцию желчного пузыря (то есть, обнаруживая пузырный проток и пузырную артерию антеградно). Для этого желчный пузырь постепенно отделяется от ложа в печени, начиная от дна, в вентральном направлении, пока не будет полностью обнажен треугольник Кало. Здесь важно точно идентифицировать печеночный проток и правую печеночную артерию, чтобы избежать повреждения этих структур при выделении и отделении желчного пузыря.
– Также рекомендуем “Этапы и техника лапароскопической холецистэктомии”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
Холецистэктомия показана при наличии камней в желчном пузыре и в большинстве случаев бескаменного острого холецистита. Она может быть показана и при хроническом бескаменном холецистите, но недостаточно строгий отбор в указанной группе пациентов ведет к увеличению частоты возникновения постхолецистэктомического синдрома.
Никто не сомневается, что холецистэктомия подразумевает удаление желчного пузыря. Однако хирург, выполняющий холецистэктомию, должен всегда производить ревизию желчных путей. Холецистэктомия рассматривается как неполная операпия. если одновременно не произведена ревизия желчных протоков и коррекция имеющихся патологических изменений.
Несколько вопросов в отношении холецистэктомии до сих пор являются предметом обсуждения среди хирургов. Вот некоторые из них:
1. Показана ли холецистэктомия при бессимптомном камненосительстве (холелитиазе)?
2. Выполнять ли интраоперационную холангиографию систематически, выборочно или вообше отказаться от нее?
3. Производить ли холецистэктомию от пузырного протока к дну или от дна к пузырному протоку?
4. Нужно ли перитонизировать ложе желчного пузыря?
5. Всегда ли необходимо дренирование после холецистэктомии?
Преобладающее большинство хирургов рекомендуют оперировать пациентов с бессимптомным камненосительством. Многие исследования показали, что бессимптомное камненосительство в любой момент может дать клинические проявления и привести к серьезным осложнениям и даже к смертп. У пожилых пациентов и диабетиков часто развивается острый перфоративный и/или гангренозный холецистит и острый холангит из-за повышенной частоты холедохолптпаза. У некоторых пациентов клинические проявления заболевания могут отсутствовать даже при развитии таких осложнений, как билиобилиарные или билиоинтестинальные свищи, хронический холецистит с уверичением кармана Гартмана, хронический холецистит, симулирующий опухоли, и других, осложняющих холецистэктомию и усугубляющих тяжесть заболевания. Патологический процесс может прогрессировать бессимптомно, являясь причиной вышеописанных осложнений.
Было показано, что рак желчного пузыря обычно развивается при наличии камней. В 1—2% желчных пузырей, удаленных по поводу желчнокаменной болезни, обнаруживают карциному желчного пузыря. Чем дольше присутствуют камни, и чем старше пациент, тем выше вероятность малигнизации. При плановых холецистомиях послеоперационная летальность составляет от 0.1 до 0.5%. Смертность при холецистэктомии по поводу острого холецистита намного выше.
Автор полагает, что холецистэктомия, с учетом достигнутого снижения смертности при проведении операции, — лучшая профилактика осложнений и рака желчного пузыря. Много лет тому назад, когда осложнения были частыми, а послеоперационная летальность — высокой, было неразумно рекомендовать плановую холецистэктомию при бессимптомном камненосительстве, но в настоящее время ситуация изменилась.
Не рекомендуется выполнять холецистэктомию при бессимптомном камненосительстве пациентам старше 70 лет или имеющим серьезную патологию со стороны сердечно-сосудистой, дыхательной систем или патологию почек.
Некоторые авторы не считают, что необходимо оперировать пациентов с бессимптомным камненосительством, полагая, что вероятность осложнений и развития рака в этих случаях преувеличена. Другие авторы считают, что операция показана в следующих случаях:
1. При наличии мелких конкрементов, которые могут стать причиной острого панкреатита.
2. При наличии крупного конкремента диаметром более 2 см, который повышает вероятность развития острого холепистита. желчного свиша или обтурационной кишечной непроходимости.
3. Пациентам, страдающие сахарным диабетом, потому что острые осложнения у них случаются чаще и протекают тяжелее.
4. При кальцификации стенокжелчного пузыря (фарфоровый желчный пузырь), так как эта патология часто сочетается с раком.
5. Пациентам, проживающим в отдаленных районах, где нет возможности оказания им экстренной хирургической помощи.
6. Пациентам, которые много путешествуют.
Показания к интраоперационной холангиографии.
Интраоперационная холангиография, предложенная Mirizzi в 1931 г. — наиболее эффективный и объективный метод исследования желчевыводящих путей. Ее нужно использовать во всех случаях. Холангиография дает хирургу возможность получить полное представление о строении желчных протоков до вмешательства. Он может видеть их калибр, анатомические варианты, патологические изменения, наличие камней, их количество, размеры и локализацию. Холангиографиядает достаточную гарантию того, что все камни будут успешно удалены. Она позволяет оценить состояние сфинктера Одди. Выборочное проведение интраоперационной холангиографии повышает вероятность ошибок в диагностике и лечении.
Желательно ограничить время проведения холангиографии 5—6 минутами. Хирург должен хорошо интерпретировать интраоперационныс холангиограммы, не нуждаясь в присутствии рентгенолога в операционной. Тренировка упрощает выполнение. Если имеется электронно-оптический усилитель с передачей рентгеноскопического изображения на экран монитора, хирург может наблюдать заполнение, функционирование протока и пассаж контраста в двенадцатиперстную кишку. Важно, тем не менее, получить снимки для контроля в динамике и изучения деталей, нечетко видимых при рентгеноскопии.
– Также рекомендуем “Техника холецистэктомии. Обработка ложа желчного пузыря.”
Оглавление темы “Хирургия желчных путей.”:
1. Хирургическая анатомия желчного пузыря и пузырного протока.
2. Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.
3. Анатомия фатерова сосочка. Хирургическая анатомия сфинктера Одди.
4. Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
5. Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
6. Техника холецистэктомии. Обработка ложа желчного пузыря.
7. Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.
8. Холецистостомия. Показания к холецистостомии. Холецистостомия под местной анестезией.
9. Техника традиционной холецистостомии. Методика обычной холецистостомии.
10. Исследование общего желчного протока. Методы исследования без холедохотомии.
Источник
Оглавление темы “Лапароскопические операции на желчном пузыре и желчных путях”:
- Показания для лапароскопической холецистэктомии
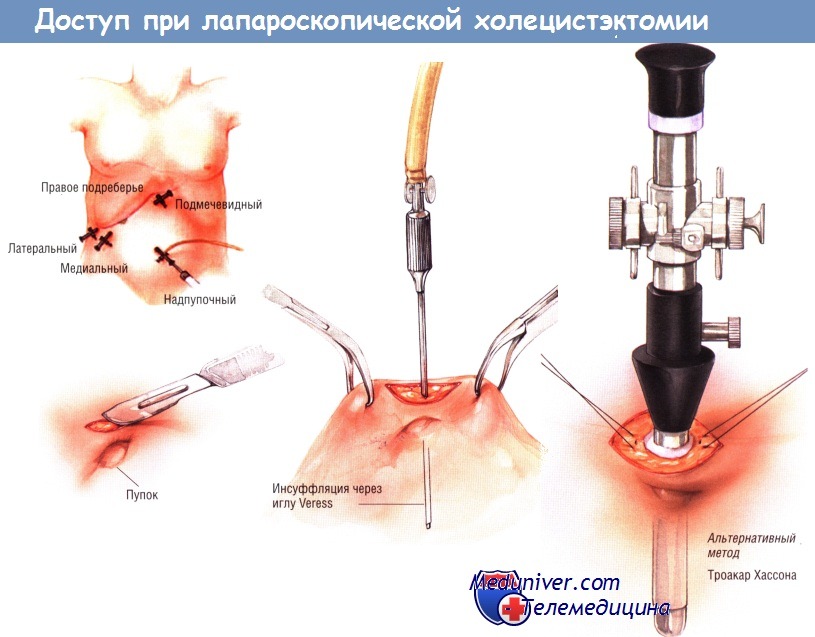
- Какой доступ при лапароскопической холецистэктомии? Методика
- Ход операции лапароскопического удаления желчного пузыря – холецистэктомии
- Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ
- Ход операции ревизии желчных путей через холедох при лапароскопии
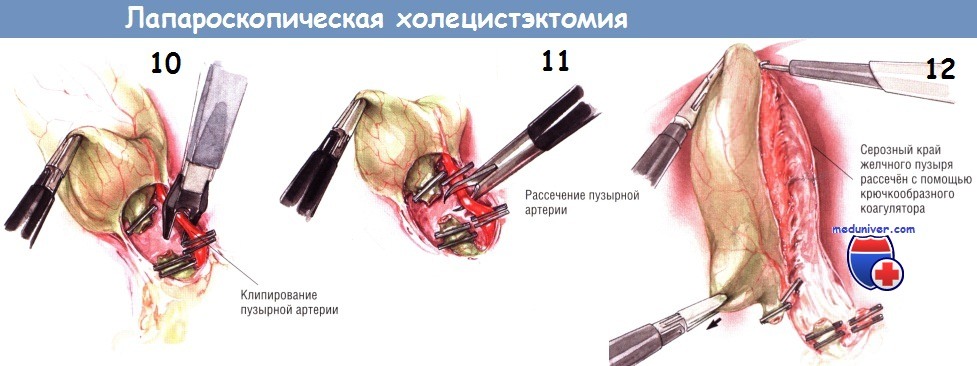
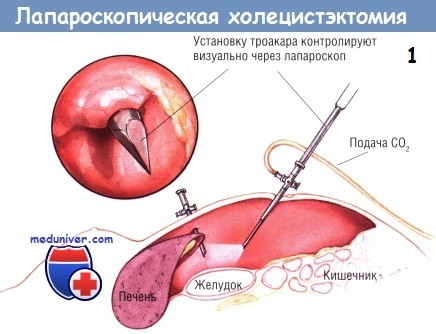
Ход операции лапароскопического удаления желчного пузыря – холецистэктомии
При минимальном воспалении желчного пузыря лучше использовать зажимы без зубчиков, поскольку они менее склонны перфорировать истончённую стенку этого органа. Однако при воспалении, приводящем к утолщению стенки желчного пузыря, для её захвата и ретракции удобнее зубчатые зажимы. Самый латеральный зажим обычно применяют для захватывания дна желчного пузыря. У некоторых больных возникают трудности при осмотре желчного пузыря.
В этих случаях через троакар под мечевидным отростком проводят диссектор, которым можно приподнять край печени и создать экспозицию дна желчного пузыря. После надёжного захватывания дна желчного пузыря его приподнимают кверху, в сторону правого плеча.
У многих больных встречают плащевидные спайки между сальником, двенадцатиперстной кишкой и поперечной ободочной кишкой, прикрепляющиеся к нижней границе желчного пузыря. Эти спайки отодвигают вниз тупым путём, используя либо диссектор, либо крючок диатермокоагулятора, либо ножницы. После обнажения всей брюшинной поверхности желчного пузыря второй зажим накладывают на тело желчного пузыря около шейки. Ретракцию этим инструментом направляют латерально, по направлению к брюшной стенке.
Такой манёвр обеспечивает экспозицию пузырного протока и позволяет оттянуть его от общего желчного протока. Однако следует избегать форсированных манипуляций, чтобы не порвать желчный пузырь и предупредить попадание желчи и конкрементов в брюшную полость. Если же разрыв возникнет, его можно закрыть зажимом либо клипсой, либо швом, завязываемым лапароскопическими инструментами.
Плёнчатые спайки над пузырным протоком лучше всего устранять тупым путём при помощи диссектора с небольшой кривизной, введённого через троакар под мечевидным отростком. Обычно эти спайки бывают бессосудистыми. Если кровотечение всё же возникнет, его можно остановить диатермокоагулятором, подключённым к зажиму. Диссекцию начинают около желчного пузыря и постепенно продвигаются к месту слияния пузырного и общего желчного протоков. Продолжают циркулярную препаровку пузырного протока, пока он не обнажится полностью.
Бранши диссектора раскрывают как параллельно, так и перпендикулярно пузырному протоку, очищая необходимое пространство. Обычно это удаётся сделать, вводя и выводя диссектор из этого пространства несколько раз для того, чтобы в последующем не возникли трудности при манипуляциях клипатором.
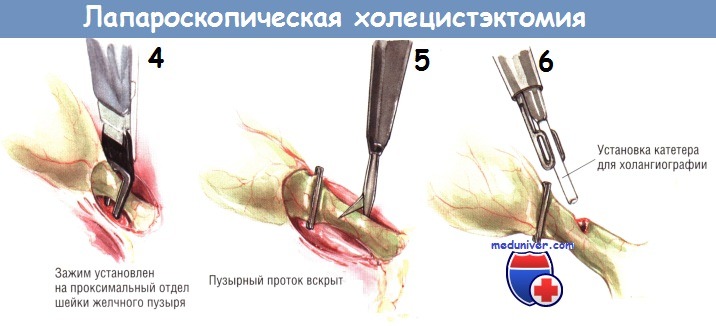
Показания к холангиографии во время лапароскопической холецистэктомии — те же, что и при открытой холецистэктомии. Некоторые хирурги считают, что рутинная холангиография необходима при выполнении лапароскопической холецистэктомии. Такое мнение возникло в связи с увеличением количества ранений желчных путей во время этих операций. Однако, по мнению авторов, показания к холангиографии во время лапароскопической холецистэктомии не отличаются от таковых при открытой операции и возникают при подозрении на холедохолитиаз или неясности анатомии протоков.
Чтобы выполнить интраоперационную холангиографию во время лапароскопической холецистэктомии, шейку желчного пузыря клипируют одиночной скобкой в области её перехода в пузырный проток. Эту клипсу накладывают для предупреждения подтекания желчи из пузыря при рассечении пузырного протока.
После наложения клипсы через троакар под мечевидным отростком проводят небольшие тонкие ножницы, ими делают маленькую насечку на передневерхней поверхности пузырного протока.
О попадании в просвет протока свидетельствует вытекание небольшого количества желчи из образовавшегося отверстия. В него вводят катетер для холангиографии, который в большинстве случаев легко удаётся провести по пузырному протоку до места его слияния с общим желчным протоком. После этого выполняют холангиографию. При лапароскопической холецистэктомии адекватное контрастирование возможно лишь под контролем флюороскопа, поскольку на одиночной рентгенограмме на тень желчных протоков могут наслаиваться тени от множества металлических инструментов. На хорошей холангиограмме должно быть видно не только заполнение дистальной части общего желчного протока и пассаж контраста в двенадцатиперстную кишку, но и тень проксимальных отделов желчного дерева.
Самая частая ошибка, приводящая к ранению общего желчного протока при лапароскопической холецистэктомии, — неверная идентификация общего желчного или общего печёночного протока как пузырного протока. В этом случае при холангиографии ошибочно наложенная клипса будет пережимать общий желчный или печёночный проток и потому контрастирования проксимальных отделов желчного дерева не произойдёт. Исходя из вышесказанного, можно считать, что отсутствие изображения проксимальных желчных путей при интраоперационной холангиографии может быть признаком их окклюзии клипсой.
Если при холангиографии видно неизменённое желчное дерево, холангиографический катетер извлекают. Дистальнее насечки на пузырном протоке накладывают две клипсы. Чтобы предупредить такое осложнение, как просачивание желчи из пузырного протока, очень важно правильно наложить клипсы. При наложении клипсы задняя бранша клипатора должна быть видна полностью, выступая из-за пузырного протока.
Только в этом случае можно быть уверенным, что клипса полностью пережмёт пузырный проток. Обе клипсы должны располагаться параллельно и никоим образом не зажимать друг друга, поскольку это может помешать герметичному закрытию пузырного протока.

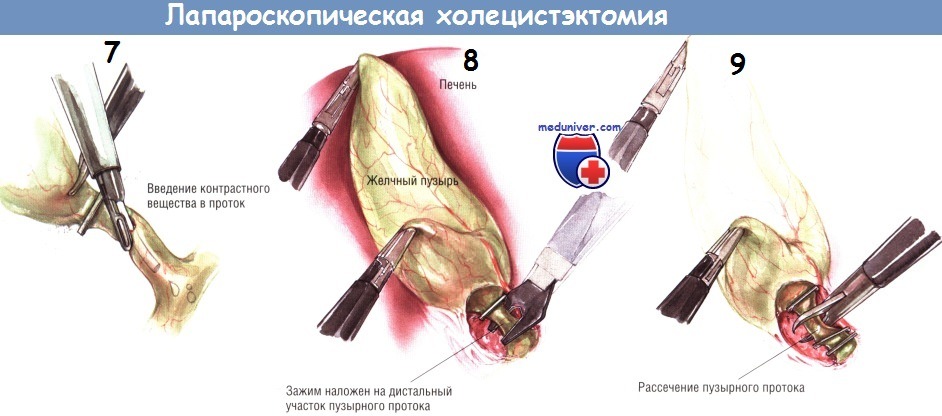
После успешного наложения двух дистальных клипс пузырный проток пересекают крючковидными ножницами. Заднюю неподвижную браншу ножниц заводят за пузырный проток. После захватывания протока крючком его следует слегка приподнять над остальными структурами, чтобы предотвратить повреждение нижележащих тканей ножницами. После пересечения пузырного протока продолжают тупую препаровку, пока не становится видна пузырная артерия. Обычно она хорошо видна как отдельное образование, расположенное в нескольких миллиметрах от пузырного протока, идущее параллельно ему. В некоторых случаях пузырная артерия может разделяться на переднюю и заднюю ветви на различном расстоянии от стенки желчного пузыря. Следует быть осторожным и убедиться в том, что артерия идёт непосредственно к желчному пузырю.
Если не сделать этого, можно пересечь извилистую правую печёночную артерию. Препарировать пузырную артерию нужно осторожно, поскольку она может порваться, тогда возникнет трудно останавливаемое кровотечение. При таком осложнении недопустимо накладывать клипсы на кровоточащую область «вслепую», поскольку это может привести к повреждению желчных путей. Если кровоточащая артерия видна, наложение на неё зажима для её отведения от структур в воротах печени обычно позволяет установить клипсу поперёк сосуда и обеспечить гемостаз.
После двойного клипирования пузырной артерии ткани разделяют крючковидными ножницами. Необходима осторожность, чтобы не поранить нижележащие структуры браншами ножниц. Пузырный проток и пузырную артерию следует осмотреть вновь, а зону манипуляций — промыть, чтобы удостовериться в отсутствии источников кровотечения или подтекания желчи. В этот момент нужно проверить клипсы, поскольку позднее (после мобилизации желчного пузыря из его ложа) осмотр этих структур может быть затруднён.
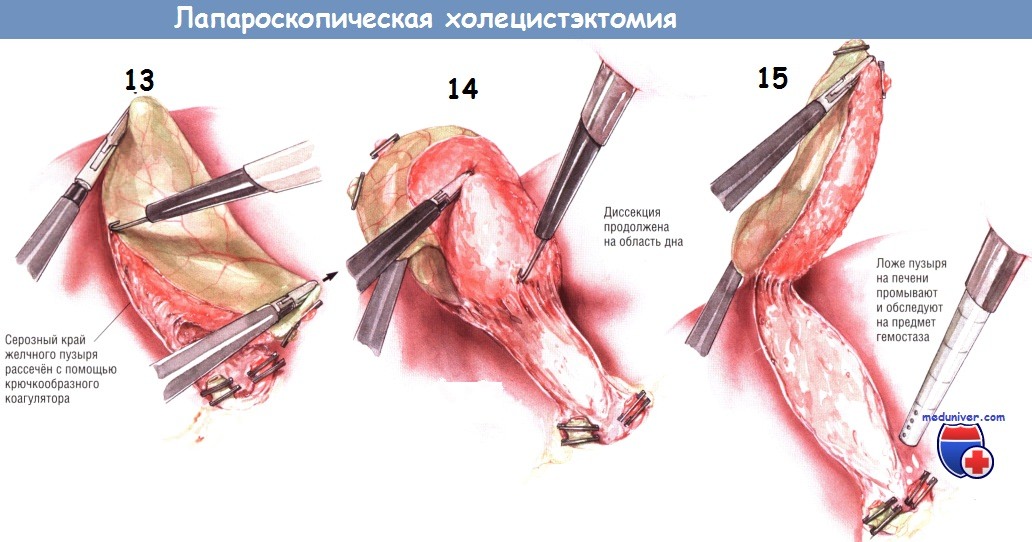
При диссекции желчного пузыря из ложа используют два латеральных зажима, совместным действием которых обеспечивают сначала экспозицию верхней, а потом нижней переходных складок между серозным покровом желчного пузыря и капсулой печени. Зажим на дне пузыря оттягивает его медиально, в то время как зажим, расположенный около пузырного протока, тянет в латеральную сторону. Так открывается верхняя переходная складка серозной оболочки между желчным пузырём и печенью, по которой брюшину рассекают по направлению от шейки к дну. Диссекцию можно выполнять как крючком, так и шпателем диатермокоагулятора.
Прижигание крючком безопаснее, поскольку им можно оттягивать брюшину от стенки желчного пузыря, тем самым предупреждая сквозную её перфорацию и желчеистечение. Брюшинную складку по краю желчного пузыря рассекают вверх, насколько это возможно. Затем два латеральных зажима перемещают таким образом, чтобы дно пузыря оттягивалось больше в латеральную и верхнюю стороны, а зажим на пузырном протоке толкал инфундибулярный отдел медиально. Так обнажают нижнюю переходную складку между желчным пузырём и печенью, по ходу которой брюшину также рассекают как можно дальше.
После рассечения брюшины по верхней и нижней сторонам желчного пузыря зажим с инфундибулярной части перекладывают на нижнюю поверхность пузырного протока. Это позволяет приподнять шейку пузыря над его ложем. Поскольку ткани в этой зоне обычно бессосудистые, тракция желчного пузыря позволяет легко разделить этот слой как крючком, так и лопаточкой электроножа. Когда эта диссекция достигнет дна пузыря, желчный пузырь будет прикреплён к печени лишь фундальной частью.
В это время вводят аспиратор/ирригатор для промывания ложа желчного пузыря и контроля гемостаза. Необходимо, чтобы проверка была выполнена именно в этот момент. Когда желчный пузырь будет полностью отсечён от печени, её край упадёт вниз, после чего отведение края печени и экспозиция ложа желчного пузыря станут затруднительными.
После того, как хирург убедится в качественности гемостаза, он пересекает коагулятором оставшиеся ткани между дном пузыря и печенью. Лапароскоп с камерой извлекают из супраумбиликального порта и заменяют на 5-миллиметровый лапароскоп, который вводят через порт под мечевидным отростком*. После этого в супраумбиликальный порт устанавливают зажим с большими «клешнями» и проводят его в правый верхний квадрант. Желчный пузырь захватывают в области шейки за клипсу на пузырном протоке или рядом с ней.
Желчный пузырь подтягивают к супраумбиликальному порту и извлекают через отверстие на фасции вместе с троакаром. Если желчь была аспирирована или вытекла, спавшийся пузырь обычно легко выходит через фасцию из брюшной полости. Однако если пузырь всё ещё заполнен конкрементами и желчью, извлечение его через небольшое отверстие в большинстве случаев невозможно. Троакар извлекают из брюшной полости, в то время как желчный пузырь остаётся плотно захваченным зажимом. Рекомендуют использовать зажим Келли, установленный на шейку пузыря. После этого начинают вытягивать зажим.
Разрез фасции по каналу от супраумбиликального троакара можно расширить, либо разводя зажим Келли, либо разрезая фасцию малым скальпелем между браншами зажима.

Этот процесс контролируют видеоскопом, находящимся в троакаре под мечевидным отростком. После извлечения желчного пузыря из брюшной полости пневмоперитонеум уже не удастся сохранить, поскольку отверстие в фасции будет открыто. Дефект в фасции закрывают простыми одиночными швами, проведёнными через его верхний и нижний края. После зашивания фасции брюшную полость вновь заполняют углекислым газом и проверяют качество закрытия раны над пупком. Также проверяют ложе желчного пузыря, орошают диафрагмальную поверхность печени и подпечёночное пространство раствором антибиотика. После завершения ирригации аспирируют как можно большее количество жидкости. Если брюшная полость была загрязнена желчью или камнями, ирригацию продолжают до тех пор, пока не исчезнут все следы желчи в промывной жидкости. Во многих случаях камни, попавшие в брюшную полость, удаётся удалить отсосом или зажимом.
P.S. *Перед удалением желчного пузыря считаем целесообразным через отверстие латерального порта ввести силиконовую дренажную трубку диаметром 6 мм, которую следует ориентировать к области ложа желчного пузыря и культи пузырного протока. В течение ближайших суток дренаж обеспечит отток воспалительного экссудата, крови и желчи. Дренаж следует фиксировать к коже швом.
После окончания промывания выпускают газ из брюшной полости, прекращают инсуффляцию и удаляют троакары. Дефекты в фасции, созданные троакарами, закрывать не обязательно. Кожные раны следует закрывать подкожными рассасывающимися швами и стерильной повязкой.
Видео техники и этапов лапароскопической холецистэктомии
Посетите раздел других видео уроков по хирургии.
– Также рекомендуем “Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ”
Источник
