Узи дисхолия желчного пузыря
Желчному пузырю в организме отведена важная роль. Он накапливает в себе биологическую жидкость – желчь, вырабатываемую печенью, и порциями забрасывает ее в кишечник при переваривании пищи. Если этот механизм сбивается, страдает вся пищеварительная система. Нарушается процесс расщепления продуктов, отток желчи, появляются боли в правом подреберье.
Что это такое дисхолия желчного пузыря
Дисхолия желчного пузыря – это отклонения от нормы в составе желчи. Эта биологическая жидкость состоит из множества компонентов – воды, билирубина, холестерина, жирных кислот, пищеварительных ферментов, аминокислот и других веществ. Увеличение или уменьшение количества одного или нескольких компонентов может привести к образованию камней и вызвать нарушение пищеварения.
Роль желчи важна – она способствует переработке пище и всасыванию питательных веществ, регулирует работу кишечника. При нарушениях состава жидкость частично теряет свою функцию. Повышается содержание холатов (желчных кислот), которые могут раздражать пищеварительный тракт.
Дисхолия может возникнуть как у мужчин, так и у женщин. От возраста заболевание не зависит, хотя чаще встречается у пожилых людей, злоупотребляющих тяжелой пищей.
Причины развития дисхолии
Предпосылок изменения состава может быть много. Одни связаны с образом жизни человека (неправильное питание, гиподинамия), другие – с имеющимися заболеваниями (сахарный диабет, холецистит, инфекционные болезни, анемия). Обычно возникновение дисхолии происходит под воздействием сразу нескольких факторов.
Чаще всего на состав влияет повышенный холестерин. Он оседает на стенках пузыря и способствует образованию камней. Избыток холестерина может возникнуть в результате:
- неправильного питания (нерегулярные приемы пищи, употребление вредных продуктов, алкоголя);
- лишнего веса;
- генетической предрасположенности;
- заболеваний эндокринной системы (сахарный диабет и т.д.).
К увеличению количества билирубина в составе желчи приводит гемолитическая анемия, питание при этом никак не влияет на состояние. Инфекционные болезни вызывают повышенное образование литохолевой кислоты, которая негативно влияет на состав.
В результате патологий ЖКТ или малоподвижного образа жизни сократительная способность желчного уменьшается. Желчь подолгу застаивается в нем, что тоже приводит к изменениям в ее составе и образованию камней. Во время УЗИ при дисхолии желчного пузыря, как правило, всегда выявляется застой и тенденция к образованию камней.
На состав биологической жидкости способны повлиять заболевания печени, глистная инвазия, патологическое строение желчного от рождения. Причиной болезни могут быть стресс, который вызывает гипо- или гипертонус органа, сбои в работе пищеварительной системы.
Симптомы заболевания
Любые нарушения работы печени и желчного проявляются тупыми болями с правой стороны живота, под ребрами. Если уже образовались камни, боль может быть острой. Симптомы зависят от того, какие компоненты в составе желчи находятся в избыточном или недостаточном количестве. Их интенсивность может быть разной, но при возникновении патологии неприятные ощущения посещают заболевшего регулярно.
Помимо болевого синдрома, периодически могут появляться:
- тяжесть в животе, ощущение распирания (особенно при застое желчи);
- горький привкус во рту из-за заброса желчи в желудок;
- тошнота;
- расстройства стула – запор, диарея;
- рвота (редко) с прожилками желчи;
- общая слабость, вялость из-за плохого переваривания пищи и наличия воспалительного процесса.
После приема высококалорийной, жареной и жирной пищи симптомы обычно усиливаются.
Для более точной диагностики проводится ультразвуковое исследование желчного пузыря, при необходимости – и других органов брюшной полости. Выполняется анализ состава жидкости, взятой при зондировании пузыря, а также исследование крови и мочи. В крови часто обнаруживается повышение холестерина и щелочной фосфатазы, в моче – билирубина. Для выявления паразитов исследуется кал больного.
Часто дисхолия выявляется уже на стадии образования камней. Очень важно вовремя обратить внимание на боли и другие симптомы, чтобы начать терапевтическое лечение. Это поможет избежать образования крупных конкрементов, которые могут привести к необходимости удаления желчного.
Небольшие камни и песок при проведении соответствующего лечения могут раствориться самостоятельно, а вот с крупными справиться консервативными методами уже не удастся.
Лечение дисхолии желчного пузыря
Терапия в первую очередь должна быть направлена на причину изменений в составе жидкости(снижение холестерина, избавление от паразитов и инфекций, лечение эндокринных заболеваний и т.д.). Помимо этого, обязательно используются:
- желчегонные средства, способствующие сокращению пузыря и устранению застойных явлений в нем (Холесас, Фламин и другие);
- холеретики, усиливающие выработку желчи и нормализующие ее состав;
- препараты, способствующие пищеварению, – при недостаточной выработке ферментов;
- спазмолитики для облегчения боли (Дротаверин, Но-Шпа);
- противовоспалительные средства.
Быстро снять болевой синдром во время приступа поможет приложенная к правому боку горячая грелка или ванна с теплой водой. Высокая температура способствует более интенсивному оттоку желчи. Но при некоторых заболеваниях (инфекционных или опухолевых) тепло может навредить, поэтому нужно убедиться в их отсутствии перед тем, как использовать такой метод лечения.
Диета при дисхолии исключает употребление:
- жирных блюд, особенно мясных;
- жареного, копченого;
- острых специй;
- кислых продуктов;
- бобовых;
- алкоголя;
- газированных напитков;
- чая и кофе в больших количествах.
Принимать пищу нужно небольшими порциями, но часто и в определенные часы, пить достаточно жидкости. Полезна минеральная вода с повышенным содержанием щелочи. Все продукты желательно готовить на пару, отваривать, запекать в фольге без масла или тушить.
Основное меню должны составлять:
- каши на воде или обезжиренном молоке;
- кисломолочные продукты;
- нежирное мясо и супы на его основе;
- вареные и тушеные овощи;
- фруктовые компоты.
Поможет улучшить пищеварение и облегчить боль настой овса, который можно заваривать в термосе утром или вечером и пить понемногу в течение дня. Снижению холестерина и улучшению работы ЖКТ способствуют заваренные кипятком пшеничные отруби. Можно употреблять до 30 г продукта в сутки.
При заболеваниях желчного пузыря желательно больше двигаться, избегать стресса, который тоже может являться одной из причин его неправильной работы.
Особенности развития и лечения ДЖП у детей
Дисхолия может возникнуть в любом возрасте. Причины, вызывающие нарушения в работе желчного пузыря у детей, примерно те же, что и у взрослых:
- нарушения питания и обмена веществ;
- паразиты;
- инфекционные заболевания;
- врожденные патологии.
Дети, особенно маленькие, не всегда понимают, что у них болит. Если ребенок жалуется на боли в животе, метеоризм, нарушения стула и тошноту, проводят полную диагностику и УЗИ органов пищеварительного тракта.
При обнаружении отклонений в работе желчного пузыря назначают безопасные препараты. Многие врачи рекомендуют Гепабене как наиболее эффективное растительное средство на основе расторопши. Курс его приема составляет 1-2 месяца.
Эффективны при терапии заболеваний печени и желчного пузыря отвары лечебных растений – тысячелистника, бессмертника, кукурузных рылец, шиповника, корня дягиля. Напитки способствуют оттоку желчи, повышению тонуса органа. Не стоит забывать о соблюдении диеты, умеренных физических нагрузках.
Для профилактики дисхолии в первую очередь нужно придерживаться правильного питания. Не только во время болезни, но и после выздоровления стоит соблюдать облегченную диету. Она поможет избежать и других нарушений в работе пищеварительной системы.
Видео
Источник
Автор Admin На чтение 6 мин. Просмотров 448 Опубликовано 27.09.2019
Дисхолия желчного пузыря – это изменение химического состава желчи. Оседая на стенках, она в дальнейшем провоцирует образование камней и воспаление органа (холецистит). Когда именно возникнут изменения в пузыре, зависит от образа жизни. Устранить дисхолию можно, если удастся убрать факторы, ее спровоцировавшие. Пациент должен соблюдать меры предосторожности, чтобы не развились более опасные болезни желчного пузыря.
Виды и причины дисхолии
Основная причина дисхолии – изменение состава синтезируемой печенью желчи. В зависимости от причины, спровоцировавшей патологию, дисхолия бывает:
- Экзогенная. В этом случае нарушение спровоцировано внешними факторами.
- Метаболическая. Возникает из-за сбоев в работе организма, наследственных факторов.
Точной причины дисхолии не установлено. Как правило, у пациентов с дисхолией в анамнезе присутствуют:
- Наследственная предрасположенность к образованию взвеси в желчном. Частая причина дисхолии в детском возрасте.
- Желудочно-кишечные и печеночные болезни.
- Эндокринные нарушения, затрагивающие пищеварительную систему, например, сахарный диабет.
- Паразитарные инфекции.
- Нарушения в режиме питания, дисбаланс в рационе.
Группа риска
Дисхолия желчного пузыря у детей встречается реже, чем у взрослых, поскольку за рационом ребенка, как правило, следят. Вдобавок у детей нет вредных привычек и лучше работают все системы.
Образованию сгустков в желчном пузыре подвержены люди, которые:
- Злоупотребляют жирной и жареной едой, алкоголем.
- Часто подвергаются психоэмоциональным нагрузкам.
- Перенесли желудочно-кишечное заболевание либо патологию печени, поджелудочной железы.
- Имеют проблемы с оттоком желчи, вызванные дискинезией или перегибом желчного пузыря.
- Обладают наследственной предрасположенностью к патологиям желчного. Если у обоих родителей есть проблемы с этим органом – высок риск, что с течением времени они появятся и у ребенка.
Как проявляется дисхолия
У патологии нет специфических симптомов. Сама взвесь в желчном пузыре видна только при УЗИ органа. Если взвесь провоцирует воспаление стенок желчного или появление конкрементов, возникают негативные симптомы:
- Горечь во рту. Вызвана выбросом желчи в пищевод.
- Тошнота, рвота, метеоризм, понос. Из-за смены состава желчи нарушаются пищеварительные процессы, что и приводит к таким симптомам.
- Повышение температуры. Возникает только при воспалительном процессе, вызванном травмой стенок желчного или реакцией на паразитов.
- Боль в животе справа, в районе нижних ребер. Чаще всего она возникает после еды, особенно при употреблении жирных и поджаренных блюд.
Эти симптомы могут быть признаком других болезней печени или желчного пузыря, паразитарных инвазий, гормональных нарушений. Поэтому ставить диагноз на основании собственных ощущений нельзя – после появления неприятных симптомов стоит записаться к врачу для уточнения диагноза.
Методы диагностики
С проблемами пищеварения пациенты обращают к врачам – гастроэнтерологам, гепатологам, терапевтам. При подозрении на патологию пищеварительного тракта врач назначает УЗИ органов живота. Диагностика показывает взвесь в желчном пузыре, а также конкременты, если они уже образовались.
Также пациентов опрашивают устно на предмет злоупотребления алкоголем, жирной едой, других нарушений пищевого поведения.
Сложней с выяснением причин появления дисхолии. Для этого применяют методы дифференциальной диагностики, а именно:
- Биохимический анализ крови на печеночные ферменты, некоторые белки (альбумин). Результаты указывают на проблемы с конкретными органами и системами.
- Анализ кала на частицы паразитов при подозрении на глистные инвазии.
- УЗИ желчного с целью исключить дискинезию как причину патологического состояния.
- Зондирование желчного.
Принципы лечения
Дисхолия сама по себе не нуждается в лечении. Проблемы возникают, когда патология приводит к различным болезням. В этом случае лечение будет симптоматическим, а выбранные препараты и методы зависят от болезни.
Диетическое питание
Еда не должна чрезмерно нагружать желчный и печень. Поэтому пациентам с дисхолией рекомендована диета №5 с некоторыми поблажками. При дисхолии необязательно полностью отказываться от запрещенных в диете продуктов, но ограничить их употребление стоит. К такой еде относятся:
- жирные и жареные блюда;
- крепкий кофе, какао, чай;
- сладости, сдоба;
- тяжелая пища – грибы, бобовые.
Питаться 4-5 раз в день, маленькими порциями. Блюда из запретного списка нельзя включать в рацион более 2 раз в неделю, нежелательно употреблять их на ночь.
Препараты
Перечень лекарств при дисхолии зависит от тяжести спровоцированной болезни и ее симптомов. Могут назначить:
- Обезболивающие – Но-шпа, Дротаверин, Папаверин при воспалении стенок желчного.
- Желчегонные препараты – Урсодезоксихолевая кислота, Бетаин, Фенипентол.
- Антибиотики при бактериальной инфекции – подбираются в зависимости от ее типа.
- Гепатопротекторы для улучшения работы печени – Эссенциале, Гептрал, Фосфоглив.
Операция
При дисхолии хирургическое вмешательство не требуется. Его проводят, когда возникают неотложные состояния, например, перекрытие желчного протока конкрементом. Во всех остальных случаях врачи предпочитают консервативное лечение, поскольку убрать взвесь из желчного хирургическим путем невозможно.
Другие методы
При дисхолии и патологиях, к которым она приводит, важно изменить свой образ жизни. Обязательно:
- Избегать нервных ситуаций, особенно перед едой. Психоэмоциональное возбуждение нарушает выработку желчи.
- Отказаться от курения, алкоголя, наркотиков. Они травмируют ткани и органы, что приводит к усилению негативного влияния дисхолии.
- Предотвратить застойные явления в организме. Сидячий образ жизни пользы не принесет, поэтому стоит включить в режим дня занятия спортом. Это может быть ходьба, бег, плавание, аэробика и др. Лучше всего перед выбором спорта проконсультироваться с лечащим врачом. Он даст рекомендации с учетом всех имеющихся болезней и противопоказаний.
Опасно ли заболевание
Сама по себе опасна не дисхолия, а те патологии, которые провоцирует отложение взвеси на стенках желчного. При неправильном образе жизни взвесь может привести к таким заболеваниям:
- Холецистит – воспаление стенок желчного пузыря.
- Желчекаменная болезнь – образование крупных конкрементов, которые перекрывают желчные протоки, нарушая отток жидкости из пузыря.
- Иногда возникает перегиб желчного пузыря из-за его деформации конкрементами.
Прогноз и профилактические меры
Изначально при дисхолии прогноз благоприятный, особенно если ее причина – неправильное питание. В этом случае достаточно скорректировать рацион, чтобы взвесь в желчном исчезла.
При дисхолии как следствии других болезней ситуация немного сложней. Как правило, требуется полностью вылечить острое состояние или привести к ремиссии хроническую болезнь, чтобы выработка желчи и ее состав пришли в норму.
Не установлено точных сроков, при которых дисхолия вызывает те или иные нарушения. Поэтому пациенты с диагностированной патологией должны дважды в год проходить УЗИ желчного. Эта мера профилактики своевременно выявит воспаление и конкременты, если они появятся.
Источник

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Ультрасонография является одним из самых информативных и доступных инструментальных методов диагностики заболеваний желчного пузыря. Акустические свойства ультразвука позволяют выявлять мельчайшие эхогенные структуры, выступающие из стенки желчного пузыря в его просвет [1,2,3].
Ультразвуковое заключение “полипы” или “полипоз желчного пузыря ” – собирательное понятие, которое объединяет разнообразные гистологические формы доброкачественных опухолей и опухолеподобных изменений этого органа. Эхографические характеристики неспецифичны для различных морфологических вариантов новообразований желчного пузыря. Благодаря широкому внедрению ультразвуковой диагностики частота эхографического обнаружения полипов желчного пузыря, которые раньше считались относительно редким заболеванием и были случайными находками при холецистэктомиях, составляет в настоящее время при массовых скрининговых исследованиях 3-5,6 % [6]. Наиболее частой гистологической формой его полиповидных структур является холестероз. Другие морфологические варианты включают гиперпластические, фиброзные полипы, аденомиоматоз, аденому, гетеротопию слизистой, аномалии эпителия. К злокачественным новообразованиям желчного пузыря относят аденокарциному (наиболее часто), карциносаркому, карциноид, метастатическое поражение. Они составляют около 1 % всех полиповидных образований этого органа [11].
Холестероз – это накопление чистого холестерина, его эфиров и желчных кислот в подслизистом слое стенки желчного пузыря в виде выростов [3, 7,10]. Существуют две формы холестероза: диффузная и полиповидная [10]. В настоящем сообщении рассматриваются результаты оценки эхографической картины различных вариантов холестероза желчного пузыря.
Материал и методы
Нами проведен сравнительный анализ результатов ультразвукового, операционного и морфологического исследований, направленных на холецистэктомию с клиническим диагнозом “полипы” или “полипоз желчного пузыря” у 98 пациентов. После операции были получены следующие заключения патоморфологического исследования удаленного желчного пузыря: холестероз желчного пузыря (диффузная и диффузно-полиповидная формы) – 42 % (41 пациент), аденома – 11,5 %, аномалии эпителия (гипертрофия или гиперплазия слизистой на фоне хронического холецистита) – 9 %, аденомиоматозная гиперплазия – 5 %, полипы (фиброзные и гиперпластические) – 26,5 %. В 6 % случаев диагноз при направлении на операцию оказался ложноположителъным. Были обнаружены мелкие конкременты, фиксированные к стенке желчного пузыря (4 %), либо деформации стенки желчного пузыря в результате перихолецистита (2 %). Ни в одном из 98 случаев не было выявлено гистологических признаков злокачественного роста.
В задачу настоящей публикации входит анализ результатов обследования группы пациентов (41 человек), у которых имел место холестероз желчного пузыря. Среди них было 23 женщины и 18 мужчин в возрасте от 31 до 70 лет (средний возраст – 49,6 года). Ультразвуковое исследование органов брюшной полости было выполнено по общепринятой методике с использованием стандартной аппаратуры. Часть ультрасонографий выполнена на УЗ-сканере Medison SonoAce-9900. При анализе результатов были оценены следующие акустические признаки полипов желчного пузыря: количество, размеры, форма, эхогенность, наличие или отсутствие акустической тени, структура, контуры, характер ножки. В 10 случаях дополнительно проводилось цветовое допплеровское картирование.
Результаты исследования
Эхографические размеры полипов желчного пузыря оказались: 2-5 мм у 49 % пациентов, 6-10 мм – у 41 %, 11-22 мм – у 10 %. В 82 % случаев форма полипов была округлая. Эхогенность полипов в 70 % случаев определена как средняя, в 7 % – как низкая и в 23 % – как высокая. По сонографическим характеристикам полипы обычно соответствовали акустической плотности печени. Образования малых размеров (2-5 мм), как правило, были значительно более эхогенными по сравнению с крупными (16-22 мм).
Полиповидные образования имели однородную структуру (100 %) и в 98 % случаев не давали акустической тени. Ровный контур был у холестериновых полипов небольших размеров и выявлен в 80 % случаев, неровный отмечен у 10 % пациентов. Полипы размерами более 11 мм имели бугристую поверхность, которая обуславливала фестончатый контур при ультразвуковом исследовании.
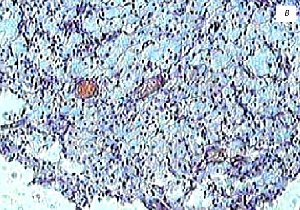
Узкая ножка визуализировалась у 85 % пациентов, широкое основание – у 15 %. Иногда можно было выявить эхографический симптом “пламени свечи”, при этом наблюдалось дрожание полипа. Такой феномен имел место при наличии полипов небольших размеров и вытянутой формы и свидетельствовал об их тонкой ножке. Холестерозные полиповидные выросты размерами 2-4 мм исходили как бы непосредственно из-под слизистого слоя и имели широкое основание. В нашей выборке все холестериновые полипы больших размеров (16-22 мм) имели тонкие ножки, хотя в части случаев эхографически создавалось впечатление о наличии широкого основания (рис. 1).
Рис. 1. Пациентка К., 36 лет.
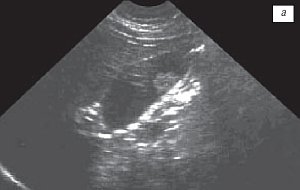
а) Полип размером 22 мм, с фестончатыми контурами, пониженной эхогенности, ложноположительная диагностика широкого основания из-за ограниченной смещаемости в просвете желчного пузыря.
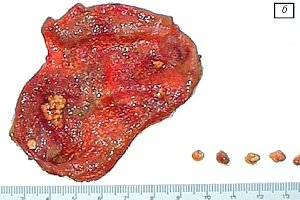
б) Макропрепарат, рыхлое строение, фрагментировался при отмывании желчи.
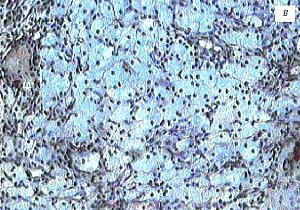
в) Микропрепарат, в структуре пенистые клетки, накопившие кристаллы холестерина, эфиры и желчные кислоты путем фагоцитоза, окраска гематоксилином и эозином.
Холестерозу чаще соответствовали множественные (3 и более) полипы желчного пузыря, которые встречались, по нашим данным, в 78 % случаев, 5 % – 2 полипа, одиночный – у 17 % пациентов.
При использовании в 10 случаях допплеровских методов ни внутри полипа, ни в его ножке кровоток зарегистрировать не удалось (рис. 2). Дрожание полипов в виде пламени свечи, свидетельствующее об их тонкой ножке, вызывает движение расположенных рядом с полипом слоев желчи. В результате этого около полипа регистрируется цветовой сигнал.
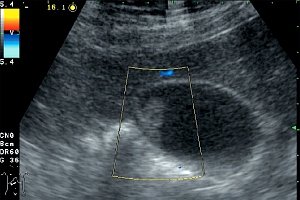
Рис. 2. Холестериновый полип размером 22 мм, в режиме цветного допплеровского картирования кровоток не регистрируется.
При непосредственном исследовании макропрепарата желчного пузыря после холецистэктомии обычно хорошо различались признаки холестероза (рис. 3) в виде желтой сеточки и полиповидных выростов, исходящих непосредственно из подслизистого слоя, а также полиповидных образований на тонкой ножке, окрашенных в желтый цвет. Полипы размерами более 11 мм по внешнему виду напоминали ягоду ежевики, имели рыхлое строение и при отмывании желчи могли фрагментироваться. При морфологическом исследовании была выявлена полиповидная и диффузно-полиповидная (полиповидно-сетчатая) формы холестероза желчного пузыря.
Рис. 3. Пациентка В., 54 года.
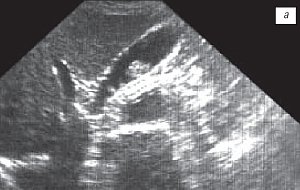
а) Полип, размер более 11 мм.
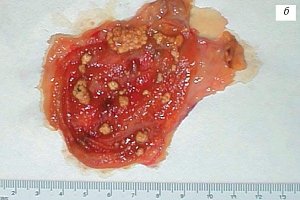
б) Макропрепарат, поверхность бугристая, подобна ягоде ежевики.
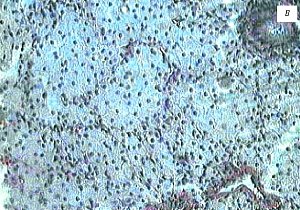
в) Микропрепарат, множественные пенистые (ксантомные) клетки. Окраска гематоксилином и эозином.
Мы сравнили результаты эхографического исследования желчного пузыря группы пациентов с наличием холестероза и 11 больных, у которых были обнаружены аденомы желчного пузыря. Проанализированы следующие ультразвуковые признаки: количество полиповидных образований, размеры, форма, эхогенность, наличие или отсутствие акустической тени, структура, контуры, характер ножки. При обработке данных применялись методы непараметрической статистики с определением U-теста Манна-Уитни и критерия X² (хи-квадрат) Пирсона для таблиц сопряженности. Достоверных различий в ультразвуковой картине пациентов с холестерозом и аденомой желчного пузыря по указанным признакам не обнаружено, за исключением одного. Аденома достоверно чаще была одиночной, в то время как при холестерозе имело место множественное поражение (р
Анализ ультразвуковой картины холестероза желчного пузыря позволил выделить эхографические признаки, характерные для различных его морфологических вариантов.
- Мелкие холестериновые включения, образующие диффузную сеточку в толще подслизистого слоя размерами 1-2 мм, выглядят как локальное утолщение или уплотнение стенки желчного пузыря и в некоторых случаях вызывают реверберацию (эхографический симптом “хвост кометы”).
- Полиповидная форма холестероза может быть представлена выростами, исходящими непосредственно из подслизистого слоя. Они имеют следующие улътрасонографические признаки: диаметр не более 2-4 мм, широкое основание, ровный контур. Эти полипы, как правило, гиперэхогенные (рис. 4).
- Чаще всего встречаются холестериновые полипы желчного пузыря размерами 4-10 мм. Эти полипы, как правило, расположены на тонкой ножке, контур их ровный, эхогенность соответствует ткани печени, и они не дают акустической тени.
- Крупные полипы – более 11 мм – гипоэхогенны, имеют фестончатый контур.
Рис. 4. Пациент С., 63 года.
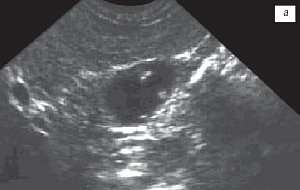
а) Множественные полипы, картина “земляничного” желчного пузыря.
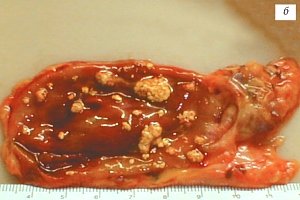
б) Макропрепарат, полипы исходящие непосредственно из подслизистого слоя, полипами на тонкой ножке окрашены в желтый цвет.

в) Микропрепарат, большое количество пенистых клеток в строме полипа. Окраска гематоксилином и эозином.
Из-за относительно больших размеров смещаемость их в просвете желчного пузыря ограничена, вследствие чего они представляются широким основанием, хотя фактически располагаются на тонкой ножке.
Обсуждение
Таким образом, по нашим данным, холестероз достаточно часто встречается среди пациентов, направленных на операцию с клиническим диагнозом “полипы” или “полипоз желчного пузыря “, что соответствует мнению многих авторов [3, 4, 7,10]. В нашем исследовании о данном варианте патологии речь идет в 42 % случаях. По данным Gebel холестериновые полипы встречаются еще чаще и составляют 95-99 % всех случаев [11].
Ультрасонография является эффективным средством выявления полиповидной формы холестероза [1, 2, 3, 8]. Традиционной считается следующая сонографическая характеристика холестериновых полипов: неподвижные гиперэхогенные структуры, которые не дают акустической тени и прикрепляются к стенке желчного пузыря, размеры их не превышают 1 см [2, 3, 10]. Однако в нашем наблюдении у 10 % пациентов размеры холестериновых полипов составили от 11 до 22 мм. Кроме того, полипы больших размеров (в 7 % от общего числа) имели пониженную эхогенность, что соответствует данным Sugiyama и соавт. [9].
При распространенном холестерозе визуализируются множественные гиперэхогенные образования, дающие картину “земляничного” желчного пузыря (рис. 5) [2]. Множественный характер полипов желчного пузыря, чаще встречающийся при холестерозе, не считают угрожающим признаком [2,10,11]. Характер ножки полипа традиционно учитывается в онкологической практике как признак, ассоциированный со злокачественной природой образования. Вероятность возможной малигнизации больше, если у него имеется широкое основание [3, 10, 11]. Однако, как следует из представленных результатов, необходимо принимать во внимание возможность ложноположительной диагностики широкого основания при полипах больших размеров из-за их ограниченнои смещаемости в просвете желчного пузыря. Дрожание, напоминающее пламя свечи, наблюдается у полипов небольших размеров и вытянутой формы и указывает на их тонкую ножку [5].
Рис. 5. Пациентка К., 65 лет.
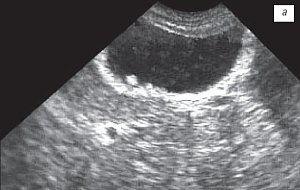
а) Полиповидно-сетчатая форма холестероза, полипы размерами 2-5 мм, повышенной эхогенности.
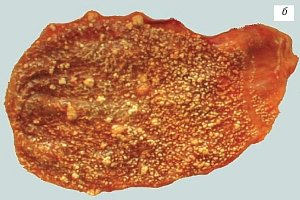
б) Макропрепарат, множественные выросты из подслизистого слоя и мелкие полипы на тонких ножках на фоне диффузной холестерозной сеточки.
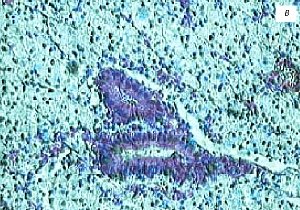
в) Микропрепарат, пенистые клетки в подслизистом слое. Окраска гематоксилином и эозином.
Диффузная форма холестероза, по мнению Me Gahan и Goldberg, иногда не имеет сонографическх признаков [10]. С целью диагностики этого варианта предложены различные методики. При обнаружении регионарного уплотнения стенки желчного пузыря Р.А. Иванченкова с соавт. рекомендуют проведение исследования в условиях снижения режима работы аппарата до 8-10 дБ [4]. B.C. Савельев с соавт. определяет гистографическую плотность и коэффициент гомогенности стенки, а также сократимость желчного пузыря [8].
Таким образом, существуют характерные ультразвуковые признаки, свидетельствующие о различных вариантах холестероза, который занимает значительное место в структуре полиповидных образований желчного пузыря. Холестероз включают в группу доброкачественных, ненеопластических, невоспалительных заболеваний и случаи малигнизации при нем не описаны [3, 5, 10, 11]. Вместе с тем с практической точки зрения врач должен иметь в виду необходимость дифференциального диагноза холестероза с другими гистологическими вариантами изменений желчного пузыря – полипами, аденомиоматозом, доброкачественными опухолями и в редких случаях злокачественными поражениями органа. Наблюдение пациентов указанного профиля предполагает ультразвуковой мониторинг, позволяющий выявлять быстрорастущие полипы, а также прогрессирующие изменения стенки желчного пузыря, с последующей коррекцией тактики ведения данной группы больных в зависимости от полученных результатов сонографического исследования.
Литература
- Бурков С.Г., Кохненко Т.Ю. Ультрасонография органов брюшной полости // Sonoace International. 1998. N 3. С. 63.
- Дергачев А.И. Атлас клинических ультразвуковых исследований гепатобилиарной системы и поджелудочной железы. М.: Фирма СТРОМ, 1998.168с.
- Клиническое руководство по ультразвуковой диагностике: В 5 т. / Под редакцией В.В. Митькова. М.: Видар, 1996-1998. Т. 1. 388 с.
- Липопротеиды высокой плотности при холестерозе желчного пузыря / Р.А. Иванченкова, А.В. Свиридов, И.Н. Озерова и др. // Клиническая медицина. 2000. N 4. С. 27-31.
- Никитина М.Н., Пиманов С.И., Луд Н.Г. Ультразвуковое исследование и тактика ведения пациентов с полипами желчного пузыря // Мед. новости. 2002, N 9. С. 62-64.
- Рощинский С.М., Федору к A.M. Внутрипросветные образования желчного пузыря: результаты ультразвуковых исследований // Материалы науч.-практ. конф., посвящ. десятилетию Минск, диагностич. центра. Минск, 1999. С. 77-78.
- Розанов Б.С., Пенин В.А. Холестероз желчного пузыря. М.: Медицина, 1973. 119 с.
- Савельев B.C., Петухов В.А., Болдин Б.В. Холестероз желчного пузыря. М.: ВЕДИ, 2002.192 с.
- Large cholesterol polyps of the gallbladder: diagnosis by means of US and endoscopic US / M. Sugiyama, Y. Atomi, A. Kuroda e.a. // Radiology. 1995. Vol. 196, N 2. P. 493-497.
- Me Gahan J., Goldberg B. Diagnostic ultrasaund. Lippicott-Raven, 1997. 134 Mb.
- Ultrasound in Gastroenterology and Hepatology / M. Gebel (Ed.). Berlin, Wien: Blackwel-Wiss.-Verl, 1999. 269 p.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Источник
