Желчь в желчном пузыре при беременности
На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
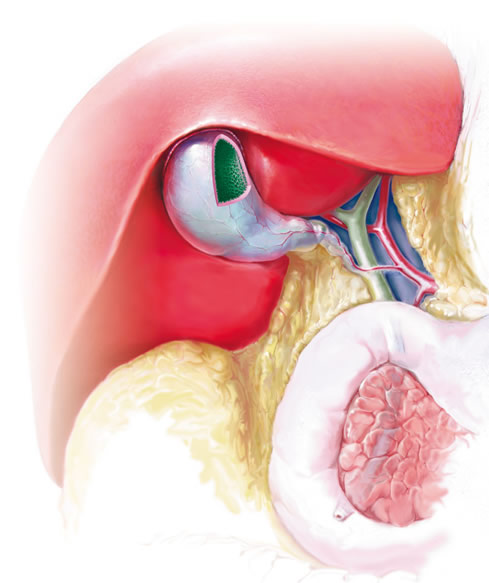 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Источник
Холестаз беременных – это заболевание желчевыделительной системы, развивающейся на фоне застоя печеночного секрета в желчевыводящих каналах. Нарушение желчеобразования выражается в усиленной выработке печенью этого вещества. Болезни печени хорошо поддаются терапии на ранних этапах заболевания. При отсутствии своевременно начатой терапии возможны развития тяжелых осложнений для организма будущей мамы и малыша.
Как проявляется болезнь
Печеночное заболевание развивается на фоне повышенной нагрузки на внутренние органы, которая провоцирует нарушение их функций. Также провоцирующим фактором выступают гормональные перепады в теле будущей мамы. При холестазе беременных симптомы связаны с работой пищеварительной системы и состоянием эпидермиса.
Часто внутрипеченочный холестаз беременных формируется на последних неделях беременности. Это связано с дистрофическими изменениями печеночного органа в результате нарушений обмена билирубина и холестерола в тканях внутреннего органа.
Так как гормоны вырабатывает печень, любые гормональные сбои приводят к нарушениям в работе этого органа. Прогестерон, эстроген и другие вещества в больших количествах отрицательно воздействуют на выработку желчного секрета.
Холестаз при беременности проявляется в форме аллергических высыпаний, кожного зуда, расстройства пищеварения. Изменяется состояние кожи – она приобретает желтоватый оттенок.
Основные симптомы холестаза:
- заметное ухудшение состояния эпидермиса;
- пожелтение кожных покровов;
- снижение массы тела;
- высыпания желтого цвета в области лица, плеч, верхней части спины;
- зуд кожи;
- ухудшение качества зрения;
- неприятные, болезненные ощущения в боку;
- запоры, диарея;
- снижение уровня иммунитета;
- темный цвет мочи, обесцвечивание каловых масс.
Холестаз беременных проявляется на 37-40 неделе, реже на протяжении 2 триместра. Желтуха развивается спустя 1-2 недели после первых признаков заболевания. Симптомы выражаются в виде интенсивных головных болей, приступов головокружения, тошноты, изжоги, вздутия живота. Женщины, страдающие патологиями печени, часто жалуются на вялость, слабость, апатию и упадок сил.
Причины холестаза беременных
Холестаз при беременности развивается из-за нарушения желчного оттока в полости внепеченочных и внутрипеченочных протоков. Усиленная выработка прогестерона, эстрогена и других гормонов замедляет обменные процессы в печеночных тканях, итогом которого становится застой желчи.
Основной фактор, приводящий к печеночным заболеваниям – неблагоприятная экологическая обстановка, которая наносит огромный вред малышу и женщине.
Печеночные заболевания у любого человека провоцируют:
- алкогольное поражение органа;
- инфекционные процессы в области печени;
- сердечная недостаточность;
- негативное воздействие химических веществ, лекарственных препаратов и различных токсинов на состояние печени;
- цирроз;
- нарушения кроветворения;
- неприятие органа после его имплантации;
- злокачественные новообразования;
- наследственная предрасположенность;
- воспалительные процессы в области желчного пузыря и печени.
Также выделяются факторы, которые вызывают внутрипеченочный холестаз беременных:
- многоплодная беременность;
- глистные инвазии;
- гормональные перемены в организме будущей матери;
- воспалительные процессы в желчном пузыре;
- авитаминоз;
- смещение внутренних органов из-за роста плода;
- ЭКО;
- ослабленный иммунитет на фоне развивающейся беременности.
Холестаз при беременности на поздних сроках наблюдают у женщин, предыдущие беременности которых заканчивались замиранием плода или непроизвольным абортом.
Разновидности
От степени интоксикации организма будущей матери и течения заболевания желчными пигментами и кислотами, застой желчи при беременности разделяют на две группы.
- Внутрипеченочный – этот тип холестаза сопровождается застоем желчного секрета в полости печеночных канальцев.
- Внепеченочный – заболевание, при котором желчь скапливается в полости пузыря или желчевыводящих протоков.
Печеночный холестаз при беременности бывает острым или хроническим. При остром типе симптомы проявляются резко и неожиданно, при хроническом – чередуются с регулярными периодами ремиссии. Заболевание сопровождается окрашиванием эпидермиса и слизистых поверхностей в желтоватый оттенок, а также может развиваться без изменений цвета кожи.
Осложнения и последствия
Холестаз при беременности на поздних сроках несет серьезную опасность для организмов матери и ребенка. Происходит повышение риска предварительного родоразрешения, развития цирроза, печеночной дисфункции, желчекаменной болезни и рецидива заболевания при последующих беременностях.
Холестаз беременных, симптомы и лечение которого зависят от особенностей развития заболевания, ведет к серьезным осложнениям для плода:
- задержка умственного развития;
- асфиксия;
- ухудшение слуха;
- расстройства психики;
- патологии в развитии костного мозга;
- дисфункция органов желудочно-кишечного тракта;
- внутриутробная смерть плода.
Если обнаружен холестаз беременных, лечение на сроке после 36 недель проводится посредством искусственных родов.
Последствия для ребенка
Если у беременной обнаружен холестаз, последствия для ребенка могут быть самыми плачевными – от умственного развития плода до летального исхода для ребенка. Развитие плода на ранних сроках беременности при заболевании сопровождается нарушениями в формировании центральной нервной системы, патологиями общего развития.
Диагностика
Холестаз у беременных необходимо своевременно диагностировать, чтобы подобрать оптимальную и наиболее эффективную тактику лечения, предупредить развитие тяжелых осложнений.
Диагностические мероприятия:
- УЗИ;
- компьютерная томография печени и желчного пузыря;
- МРТ внутренних органов;
- общий и биохимический анализ крови;
- взятие биопсии;
- печеночные пробы.
Дополнительно исследуются желчевыводящие протоки методом эндоскопической холангиографии. Смысл методики заключается в рентгенологическом изучении желчных каналов посредством введения контрастного вещества в полость желчевыделительной системы.
Лечение
При холестазе беременных лечение проводится консервативным путем. Часто будущим мамам категорически не рекомендуется принимать лекарственные препараты. В лечении используют безопасные гепатопротекторы, методы физиотерапии, а также соблюдают специальную лечебную диету.
Терапию проводят при помощи поливитаминных комплексов и антиоксидантов, которые направлены на повышение защитных сил организма и ускоренное выведение шлаков и токсинов из него.
Безопасные препараты
Медикаментозный метод предполагает использование лекарственных препаратов, которые не нанесут вред организмам будущей матери и малыша.
Желчегонные препараты при беременности:
- таблетки с желчегонным действием – Хофитол, Магниевый сульфат;
- производные урсодезоксихолевой кислоты – Делурсан, Уролит;
- энтеросорбенты – Мультисорб, Энтеросгель;
- средства-ферменты – Креон, Панкреатин.
Если у женщины обнаружен холестаз при беременности на поздних сроках, лечение сопровождается приемом поливитаминных комплексов и иммуномодуляторов.
Диета при холестазе
Здоровье печени напрямую зависит от продуктов, которые употребляет будущая мама. Кушать рекомендуется каждые 2-3 часа маленькими порциями.
Рекомендуемые продукты:
- постные сорта мяса;
- супы с овощами;
- блюда из яиц;
- кисломолочные продукты;
- овощи в свежем, запеченном или тушеном виде;
- каши (гречневая, рисовая и овсяная каши полезны при холестазе будущим мамам);
- хлеб с отрубями.
Для выздоровления из рациона женщины исключают:
- перченные, острые и жареные блюда;
- жирные сорта мяса и рыбы;
- свеклу;
- фасоль и другие бобовые;
- грецкие орехи;
- апельсины.
Также под запрет попадают шоколад, газированные напитки, свежеиспеченная сдоба.
Народные средства
Народные средства для беременных применяют с осторожностью, т.к. растительные средства часто становятся причиной аллергических реакций и вызывают побочные действия.
Важно! Любые средства используются только после предварительной консультации с врачом.
Желчегонные препараты для беременных готовятся из следующих лекарственных растений:
- ягоды шиповника;
- листья крапивы;
- крушина;
- корневище одуванчика;
- полынь;
- листья перечной мяты;
- цвет ромашки.
При повышенной чувствительности к растительным ингредиентам от применения народных средств лучше отказаться.
Профилактика
Чтобы предотвратить развитие холестаза, будущим мамам необходимо соблюдать правила:
- придерживаться принципов рационального питания;
- употреблять не менее 2-3 л чистой негазированной воды в сутки;
- внимательно следить за массой тела;
- заниматься любимыми видами физической активности;
- совершать регулярные прогулки на свежем воздухе.
Холестаз будущих матерей – заболевание, которое можно излечить при обнаружении на ранних стадиях. Обратиться к врачу необходимо при выявлении первых признаков патологии – это сохранит здоровье маме и малышу.
Источник
Холестатический гепатоз или холестаз беременных – нарушение, к которому стоит отнестись с ответственностью, ведь в отдельных случаях оно представляет серьезную угрозу для матери и будущего ребенка. Даже если проявления болезни выражены слабо, состояние беременной с холестазом следует тщательно контролировать.
Причины нарушения
Холестазом в медицине называют застой желчи. Причины этого явления у будущих мам до конца не ясны. Нарушение связывают с гормональным дисбалансом, наблюдающимся при беременности. Кроме того, холестаз может быть симптомом серьезных нарушений работы печени.
Главный признак холестаза беременных – кожный зуд, который сначала наблюдается на ладонях и стопах
На последних сроках беременности у женщин повышается выработка эстрогенов, которые усиливают образование холестерина и вызывают дисбаланс уровня желчных кислот. Одновременно угнетается активность транспортных белков печени, из-за чего желчные кислоты в значительных количествах попадают в кровь.
Также на работу печени и желчных протоков иногда влияет гормон прогестерон. Это вещество вырабатывается в организме женщины для сохранения беременности и угнетает работу мускулатуры внутренних органов, в том числе желчного пузыря и протоков, вызывая застой желчи. Снижение перистальтики кишечника провоцирует обратное всасывание желчных кислот, из-за чего их уровень в крови растет.
Повышают риск развития холестаза беременных следующие факторы:
- многоплодная беременность;
- холестаз во время предыдущих беременностей;
- холестаз беременных в анамнезе у близких родственниц;
- прием гормональных оральных контрацептивов до зачатия;
- болезни желудочно-кишечного тракта;
- гормональные нарушения;
- непереносимость антибиотиков – макролидов и эритромицина.
Изменение состава желчи происходит у каждой будущей мамы, однако холестаз развивается только у женщин с повышенной чувствительностью клеток печени к эстрогенам. Эту особенность связывают с наследственностью.
Симптомы болезни
Главный признак холестаза – кожный зуд, который сначала наблюдается на ладонях и стопах, а далее распространяется на живот, спину и другие участки тела. Помимо этого к симптомам холестаза у будущих мам относятся:
- потемнение мочи;
- осветление кала;
- желтушность кожи и слизистых;
- тошнота, изжога и другие диспепсические расстройства;
- снижение аппетита;
- болезненность в правом боку;
- апатия и заторможенность.
Проявления болезни исчезают через 1–2 недели после родов.
Патогенез
Холестаз у будущих мам развивается, как правило, на 30–40 неделе беременности. Реже – на последних неделях второго триместра. Это относительно редкая патология, обнаруживающаяся только у 2% беременных женщин. Чаще нарушение выявляют в северной части России, Китае, Чили, скандинавских странах.
Главное проявление в виде зуда при застое желчи возникает из-за раздражения кожных рецепторов желчными кислотами, которые в повышенной концентрации присутствуют в крови. Холестаз характеризуется нарушением биохимических реакций в печени, разрушением клеток органа, попаданием в кровь токсинов, которые не были обезврежены в гепатоцитах.
Симптомы холестаза неспецифичны и требуют дифференциальной диагностики
В результате нарушения работы печени в крови повышается уровень билирубина и желчных кислот, а в просвете кишечника развивается недостаток желчи. Эти явления вызывают характерные симптомы холестаза у будущих мам.
Диагностика
Поставить диагноз, основываясь только на клинических проявлениях холестаза, невозможно, так как его симптоматика схожа с признаками других болезней. Для выявления нарушения применяются следующие методы исследования:
- Анализ крови на содержание желчных кислот. Исследование проводится у всех будущих мам для выявления холестаза на этапе бессимптомного течения. При общем повышении концентрации желчных кислот для холестаза характерно снижение уровня хенодезоксихолиевой и выраженное повышение холиевой кислот в крови.
- Печеночные пробы – анализ крови на содержание ферментов печени. При холестазе наблюдается повышение холестерина, прямого биллирубина и увеличение активности печеночных ферментов.
- УЗИ печени и желчных протоков. При холестазе беременных печень имеет нормальные размеры и однородную структуру. Желчный пузырь увеличен, желчные ходы расширены. При исследовании иногда наблюдается билиарный сладж – присутствие взвеси кристаллов холестерина в желчевыводящих органах.
При необходимости будущей маме рекомендуется диагностика у дерматолога, гастроэнтеролога, токсиколога и других врачей узкого профиля
На этапе обследования важно исключить такие серьезные патологии, как поздний токсикоз беременных, вирусные гепатиты, желчнокаменную болезнь, рак печени и другие. Эти патологии схожи с холестазом симптоматикой и отличаются высоким риском развития тяжелых последствий для матери и плода.
Классификация холестазов беременных
Классифицируют нарушение в зависимости от изменений в составе желчи и степени тяжести патологического состояния.
Провести диагностику холестаза только по симптомам невозможно
В первом случае выделяют 2 вида холестаза:
- Билирубиновый. Отличается благоприятным прогнозом. Характеризуется изменением количества билирубина в желчи при нормальной выработке остальных ее составляющих.
- Парциальный холеацидный. Считается наиболее опасным. В этом случае изменяется выработка желчных кислот при нормальном синтезе других компонентов желчи.
Для определения степени тяжести состояния учитывают выраженность симптомов, показатели крови, наличие или отсутствие изменений в печени, желчном пузыре и протоках. Выделяют 3 возможных варианта течения болезни:
- Легкая степень. Наблюдается слабовыраженный зуд и незначительное повышение концентрации ферментов-трансаминаз в крови. Вероятность развития осложнений для матери и ребенка мала.
- Средняя степень. Характеризуется сильным зудом, повышением концентрации ферментов и билирубина в крови, нарушением ее свертываемости. При проведении УЗИ в желчных протоках или желчном пузыре наблюдаются взвеси из холестериновых кристаллов.
- Тяжелая степень. Характеризуется выраженными расстройствами пищеварения и серьезными нарушениями, связанными со свертываемостью крови.
При легкой степени холестаза беременность сохраняют. При тяжелой форме из-за высокого риска негативных последствий для плода и матери рекомендуют досрочное родоразрешение.
Лечение
Независимо от стадии и типа холестаза будущей маме назначается специальная диета, подразумевающая повышение доли белковой пищи в рационе.
Беременной рекомендуется в достаточном количестве употреблять говядину, курятину, индейку и другие сорта нежирного мяса. Блюда тушат, отваривают или готовят на пару. В рацион включают продукты, содержащие клетчатку и витамин Е. Ограничить или исключить следует острое, жирное и жареное.
Легкая степень холестаза при беременности не требует серьезного лечения. С помощью регулярных обследований за состоянием будущей мамы и плода ведется тщательное наблюдение. В отдельных случаях женщине назначаются следующие препараты:
- урсодезоксихолиевая кислота – безопасное для беременных желчегонное средство, восстанавливающее клетки печени;
- разрешенные во время беременности гепатопротекторы – средства, восстанавливающие клетки печени;
- дезинтоксикационные препараты, выводящие токсичные вещества из организма;
- витамины Е и С;
- противоаллергические средства для устранения зуда.
При тяжелой форме холестаза в условиях стационара проводятся плазмаферез или гемосорбция – процедуры, направленные на очистку крови от токсинов.
В зависимости от срока и особенностей течения беременности при выраженном, тяжело текущем холестазе показано досрочное родоразрешение с помощью стимуляции или кесарева сечения.
Возможные осложнения
Чаше холестаз не вызывает осложнений у беременных ни со стороны будущей мамы, ни со стороны плода. При обнаружении нарушения в легкой степени и отсутствии каких-либо акушерских патологий беременной показаны естественные роды в соответствии со сроком.
В отдельных случаях холестаз у женщины во время беременности становится причиной следующих негативных последствий для плода:
- фетоплацентарная недостаточность – комплекс нарушений со стороны плаценты и плода из-за гипоксии и повреждения клеток;
- задержка внутриутробного развития;
- внутриутробная гибель плода;
- преждевременные роды.
Холестаз может серьезно сказаться и на здоровье будущей мамы.
Для беременной болезнь повышает риск следующих осложнений:
- акушерские кровотечения;
- отек легких;
- послеродовое воспаление слизистой оболочки матки;
- болезни печени и поджелудочной железы в отдаленном периоде.
Чтобы избежать тяжелых последствий холестаза, следует как можно раньше встать на учет в женскую консультацию, не пренебрегать плановыми обследованиями и выполнять рекомендации гинеколога, наблюдающего за беременностью.
Профилактика
Для предупреждения холестаза беременных женщинам, относящимся к группе риска, назначаются плановые консультации гастроэнтеролога, регулярный анализ крови на содержание желчных кислот и печеночных ферментов.
При использовании оральных контрацептивов планировать зачатие следует не раньше, чем через 3 месяца после окончания их приема. Также важно на протяжении беременности принимать соответствующие витаминно-минеральные комплексы и придерживаться принципов правильного питания.
Холестаз беременных – далеко не самая страшная патология. При соответствующем контроле и сознательности будущей мамы беременность и роды пройдут без серьезных последствий для женщины и ребенка.
Читайте в следующей статье: симптомы и лечение холецистита у женщин
Источник
