Желчный пузырь лечение во время беременности
На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
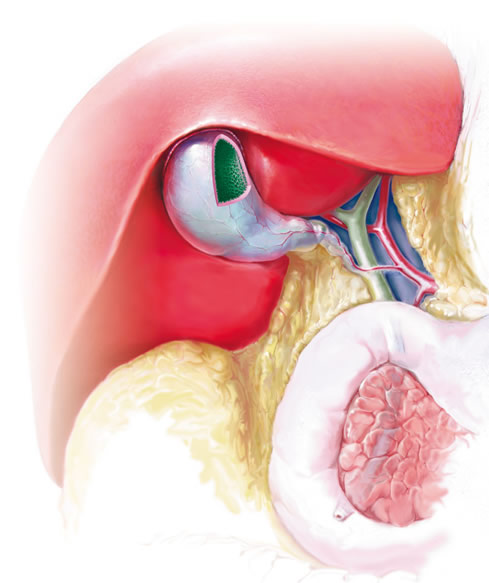
 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Источник
Для беременной женщины многое в ее состоянии оказывается сюрпризом: это не только первые толчки малыша в утробе, но и возможные отеки ног, изжога, внезапно появившийся варикоз и далее по списку в зависимости от степени «везучести» (врачи подразумевают имеющуюся предрасположенность к возникновению того или иного патологического состояния). К числу возможных неприятностей относится возникновение симптомов, вызванных затруднением оттока желчи (по-научному, билиарный сладж, сгущение желчи) и формированием камней в желчном пузыре.
У многих беременных эти состояния протекают бессимптомно, но некоторым женщинам даже приходится делать хирургическую операцию. Известно, что удаление желчного пузыря (холецистэктомия) у беременных по частоте уступает лишь аппендэктомии, а в течение первого года после родов около 3% женщин также будут вынуждены лечь на операционный стол для удаления желчного — а это почти каждая 30-я женщина! Кто в группе риска и как этот риск минимизировать? Расскажет портал MedAboutMe.
Как часто у беременных случаются неприятности с желчным пузырем?

Достаточно часто. В России желчнокаменной болезнью страдает до 25% населения. Причем женщины детородного возраста заболевают значительно чаще — в 2-4 раза. Виновными оказываются женские половые гормоны, с наступлением менопаузы различия нивелируются. Естественно, состояния, при которых гормональный фон сдвигается, провоцирует развитие как билиарного сладжа, так и образование камней:
- использование гормональных контрацептивов,
- заместительная терапия женскими гормонами в период менопаузы,
- наступление беременности.
В период гестации линейно повышаются уровни эстрогенов и прогестерона, достигая максимума в третьем триместре. Именно в этот период у предрасположенных женщин может появиться весьма болезненная желчная колика: по разным данным, до 1,2% случаев всех беременностей.
Некоторые женщины особенно подвергаются риску серьезных проблем с желчным пузырем, но своевременная профилактическая терапия поможет избежать осложнений и, соответственно, хирургической операции — весьма нежелательной в период беременности.
В чем корень проблемы
Сочетание эффектов эстрогенов и прогестерона ведет к тому, что, с одной стороны, снижается сократительная активность желчного пузыря — гормоны расслабляют все мышцы и связки организма, в первую очередь для избежания тонуса матки, но и пищеварительной системе «достается» — ведь в организме невозможно точечно воздействовать на одно звено, не затронув другое. С другой стороны, эстрогены способствуют накоплению холестерина в полости желчного пузыря. Так как холестерин является почти не растворимым элементом, он кристаллизуется — так формируются камни.
Над кем нависает угроза?

В большинстве случаев указанные процессы возникают временно и бесследно проходят после родов. Однако исследования первого медицинского университета имени И. М. Сеченова под руководством Ю. Б. Успенской позволили выявить группы пациенток в зоне риска по развитию осложнений желчной колики. У всех испытуемых до беременности отсутствовали признаки сгущения желчи и камней по данным ультразвукового исследования.
Факторы, способствующие развитию сгущения желчи и формированию камней в желчном пузыре:
- Достоверно чаще возникают проблемы с желчным пузырем у повторнородящих женщин: так, риски возрастают в 12 раз! Стоит уточнить, что для этого повторная беременность должна наступить менее чем в трехлетний срок.
- Лечение по поводу угрозы невынашивания беременности, а именно прием препаратов эстрогенов совместно с прогестероном.
- Использование вспомогательных репродуктивных технологий (ЭКО, ИКСИ).
- Диагностированный синдром поликистозных яичников на этапе планирования беременности.
- Возникновение раннего токсикоза беременных средней, а также тяжелой степени.
- Многоплодная беременность.
- Имеют значение выявление нарушение обмена липидов: повышение уровня фракции холестерина, триглицеридов в сыворотке крови.
- Растут риски у женщин с клинически значимым ожирением (1-2 степени согласно индексу массы тела) и избыточной массой тела.
- Низкая физическая активность беременной женщины.
- Имеет значение наличие патологии желчевыводящих путей у ближайших родственников.
Наличие трех и более факторов риска весьма увеличивает вероятность возникновения сгущение желчи и развития симптомов желчнокаменной болезни.
В чем будет заключаться профилактика и лечение?
Женщинам, имеющим несколько факторов риска, а также испытывающим дискомфорт, тяжесть в правом подреберье и расстройства стула, необходим ультразвуковой контроль состояние желчного пузыря как минимум один раз в месяц или в 2 месяца.
Лечение включает в себя прием щелочных минеральных вод в течение одного месяца, а также прием препаратов урсодезоксихолевой кислоты — которая предотвращает образование холестериновых камней, а также препаратов, улучшающих реологические свойства желчи (ее текучесть) — холеретики, холекинетики.
Урсодезоксихолевая кислота относится к классу препаратов с высокой безопасностью при применении у беременных (класс В), согласно данным FDA — американского управления по контролю за лекарственными средствами. Дозировка и комбинация препаратов, а также длительность применения подбираются для каждой женщины индивидуально.
Источник
Я всегда хотела большую и счастливую семью. Озорного сынишку и красавицу доченьку. Стремление иметь детей всегда жило во мне, я именно из тех женщин, которые считают своим главным предназначением произвести на свет новую жизнь! Насколько это волшебно и невероятно! Всегда с неким трепетом и восторгом смотрела на пузатиков. Смущала их наверно… Простите меня, но это искреннее восхищение!
С мужем у нас с самого начала наших отношений были общие цели, стремления и мечты. Это касалось и планирования расширения нашей семьи. Добившись определенных результатов, когда наконец закончились мои “хочу”, в мои 26 лет мы решили, что пора!
На этапе финишной прямой к рождению моего малыша, я решила поделиться всем, через, что я прошла. Потому что в начале этого пути я себя ощущала слепым щенком, который интуитивно учится справляться со всеми сложностями, а их не так мало. А врач-гинеколог не живет с тобой в одной квартире или не всегда на телефоне, чтобы ответить на все твои вопросы и коммуникация с ним проходит в режиме “Квест”: сделай вот это, а потом я скажу что делать дальше! А я хотела, чтобы этот период в моей жизни протекал безоблачно, легко и спокойно! Чтобы я и мой ребенок себя чувствовали замечательно. Что из этого у меня получится, я не знаю, когда я начала вести этот дневник, срок моей беременности был 2 недели. Судить о чем-то рано, но я уже безмерно счастлива!
Мы с Колей планировщики до мозга кости, поэтому мы поставили дату беременности на февраль-март месяц. Не поверите, хотели, чтобы ребенок унаследовал характер скорпиона, или лук стрельца. На минуточку, мы оба не особо вникаем в гороскоп, но точно знаем, что нет лучше знака стрельца и скорпиона.
За полгода я усердно подобрала имена для малышей. Где-то подслушано, где-то подглядела, но у меня на руках уже есть список имен, которые мне нравятся точно.
Может кому-то будет интересно:
Имена мальчика:
Максим (величайший)
Богдан (богом данный)
Стас (Станислав)
Роман (римский) – имя святого в декабре
Ярослав (Ярик) – яркий, сильный, славный своей жизненной силой
Дамир (Мир) – железный, настойчивый
Демид – мысль Зевса
Мирослав (Мир) – прославляющий мир
Имена девочки:
Мирослава (Мир) – прославляющая мир
Вероника (Ника) – приносящая победу
Эвелина (Эва) – благая весть
Николь – победительница народов
Ариана – непорочная, священная
Майя
Ярослава – Яра
Есения
Не судите строго, это именно мои предпочтения.
В итоге мы сошлись на имени Максим – для сыночка, а для доченьки подобрали имена: Майя и Мира.
Планирование беременности заключается не только в подборе имени, но еще и подготовке своего тела к новой жизни. Так получилось, что у меня не было своего врача-гинеколога. Была в постоянном поиске. Кто-то либо жадничал поделиться таким кладом, а кто-то и сам не удел. Но, на мою радость, коллега посоветовала мне прекрасного врача Середа Наталья Борисовна, мц Инномед. Замечательный, грамотный специалист. Но резкая, прямолинейная, поэтому, если вы хотите, чтобы с вами сюсюкались, проходим мимо.
Сдала огромный список анализов, гормонов и всего всего! На обследование ушло порядком 15 тыс. рублей, зато я была полностью уверена в своем женском здоровье и в здоровье своего мужа. И девочки, не забывайте в медицинских учреждениях брать чек и договор на оказание медицинских услуг, это вам пригодится для подачи документов на возврат налогового вычета.
Что касается результатов. Не пугайтесь, не расстраивайтесь, не паникуйте! Все лечится, все контролируется! Главное знать с чем имеешь дело, чтобы во время не было сюрпризов. Что обо мне? Так у меня обнаружили врожденную патологию, которая могла сыграть злую шутку. Проблема зачатия, проблема вынашивания (предупредили, что возможен постельный режим в период всей беременности), проблема во время родов. В общем, ничего хорошего. Но я была настроена оптимистично! В конце концов все лечится, правда ведь? Но, предупрежден – вооружен! В дальнейшем, если эта патология даст о себе знать, я буду называть ее “особенность” (так назвала ее мой гинеколог).
После я приступила к анализу своего здоровья в целом, вспомнила что меня когда-то что-то беспокоила, и “подлатала” все болячки, по крайней мере, о которых я знала). Но что то осталось, например: патология С-образный желудок, желчный пузырь с перетяжкой. Все это также могло повлиять на мое общее самочувствие во время беременности.
По итогу складывается не лучезарная перспектива протекания беременности.
Так же мой врач прописал мне прием препарата Femibion1 для планирующих беременность и беременных до конца 12 недели. В состав входит многими известная фолиевая кислота. Стоимость ощутимо выше обычных таблеток ФК, но в состав Фемибион входит огромный комплекс дополнительных витамин для женского здоровья.
Перед предстоящим важным событием в нашей жизни, мы с Колей решили хорошенько отдохнуть и набраться сил в Таиланде. Все было великолепно.
Ну все, я была полностью готова и с нетерпением ожидала выполнения нашего плана!
Я полностью отказалась от алкоголя, дав себе обещание, беречь свой организм ради здоровья ребенка! Правильному питанию придерживалась не всегда, иногда гамбургер, или пироженка соблазняли меня. Но я старалась. Параллельно училась не реагировать на внешние раздражители, ведь это очень важно для ребенка, для которого мама целая вселенная! Тяжело было. Сначала перестала демонстрировать свое внешнее раздражение, но внутри я горела. Но постепенно приспособилась. Честно сказать, я не ожидала, что быть счастливой так просто.
Как прилежная ученица проштудировала весь интернет, прослушала вебинары известных гинекологов, один из них замечательная Ирина Жгарева на Yutube. В основном она продает свои авторские полезные курсы, но я отслеживала бесплатные вебинары, которые были для меня очень полезными.
Первые попытки. Просчитала овуляцию, все как положено! Прислушивалась к своему организму, как мне показалось были позывные. Первые тесты. Мимо. Расстройства. Поход к гениколу. Оказывается в этом месяце, в связи с перелетами и болезнью (переболела пневманией в декабре), овуляция так и не и не было! Оказывается такое возможно. Как америку открыла! Ну да ладно.
Также мне НБ дала важный совет: “Не занимайся ерундой, не нужно тебе отслеживать эту овуляцию. Вы любите друг друга, вот и любите! 2р. в неделю и вы точно попадете в цель!”. Я прислушалась к ее совету и действительно, стало проще. Сдала еще анализ. Результаты хорошие. Ждем.
Источник
Период вынашивания плода сопряжен со многими трудностями со стороны организма матери, так как все системы подвергаются грубой перестройке, из-за чего слабые органы могут страдать. Один из наиболее уязвимых внутренних органов – желчный пузырь.
Растущая матка давит на него, из-за чего работа гепатобилиарной системы сильно осложняется. Поэтому у многих женщин возникает холецистит во время беременности – воспаление стенок желчного пузыря. Следует узнать, что делать, если возник холецистит при беременности.
Причины возникновения холецистита у беременных
У беременных женщин часто наблюдается нарушение функциональности и активности желчного пузыря. Данное явление связано с особенностями гормонального фона и механическим давлением растущей матки на внутренние органы. Болевой синдром при воспалении желчного пузыря может протекать остро или в хронической форме. В первом случае болезнь проявляется яркой и болезненной симптоматикой, а во втором – боли слабые, тянущие, не интенсивные либо вовсе не ощущаются.
Если у беременной был хронический холецистит еще до начала зачатия, то в 99% случаев он обострится на поздних сроках. Что может спровоцировать воспалительный процесс в желчном пузыре:
- Нарушение питания. Если женщина злоупотребляет жирной, жареной, копченой, сладкой и соленой пищей, то это негативно отражается на работе гепатобилиарного тракта.
- Особенности гормонального фона. В период беременности во много раз увеличиваются концентрации гормонов эстрогена и прогестерона. Первый гормон делает желчь густой, из-за чего ее тяжелее эвакуировать из резервуара хранения. Прогестерон снижает тонус гладкой мускулатуры и внутренних органов, что замедляет их работу. В результате желчный пузырь уже не может эффективно сокращаться, поэтому эвакуация содержимого происходит с трудом. Это приводит к хроническому желчному застою.
- Механическое давление растущей матки и плода. По мере роста живота беременной происходит постепенное смещение внутренних органов. Места становится мало и гепатобилиарный тракт уже не может полноценно работать. Этот фактор еще больше усугубляет течение болезни.
- Наличие инфекционных поражений в анамнезе.
- Низкая физическая активность, гиподинамия, чреватая ожирением и гестационным сахарным диабетом у беременных.
- Наличие врожденных патологий печени.
- Генетическая предрасположенность к заболеваниям желудочно-кишечного тракта.
- Ожирение или стремительный рост массы тела при беременности, что создает дополнительную нагрузку на желчный пузырь.
Помимо физических факторов, может стать причиной обострения стресс и нервное напряжение в период вынашивания ребенка.
Почему у беременных может возникнуть обострение холецистита
Ухудшения обычно возникают во второй половине беременности. С этого момента матка начинает усиленно расти, достигая уровня пупка. На этом же этапе и возникает смещение внутренних органов. Основную опасность представляет перекручивание желчного пузыря, что приведет к полному застою желчи. В результате женщину придется срочно оперировать, извлекая пораженный внутренний орган.
Менее опасные состояния – частичное сдавление органа, приводящее к формированию желчнокаменной болезни. Данное явление называется вторичным калькулезным холециститом, который также провоцирует возникновение воспаления. Гормональные сдвиги также снижают функциональную работу всего гепатобилиарного тракта, что ухудшает качество консервативной терапии.
Еще один неприятный момент, возникающий во время беременности – нарушение работы пищеварительной системы, что приводит к плохой эвакуации переваренной пищи. В результате женщина страдает от запоров, накапливаются токсины и вредоносные бактерии.
Во время беременности иммунитет подавлен, а это приводит к усиленному размножению патогенных микроорганизмов, что может привести к инфицированию желчевыводящих путей. Такое явление часто провоцирует обострение имеющейся болезни.
Симптомы холецистита при беременности
Если у женщины возникают проблемы, связанные с нарушением желчного оттока, то признаки могут напоминать токсикоз, что спутывает клинические проявления. При избыточном накоплении желчи наблюдается тошнота и рвота. Если симптомы возникли еще в первом триместре, то обычно на них не обращают внимания, но если рвота и тошнота до 2 триместра не прекращаются – это повод записаться к врачу на обследование.
Характерный признак – тошнота в утреннее время или натощак, по несколько раз в день. Если возникает рвота, то ощущается привкус горечи, а рвотные массы имеют зеленоватый оттенок, что указывает на избыточное скопление и нарушение оттока желчи.
Иногда наблюдаются проблемы с пищеварением, проявляющиеся чередованием поносов и запоров. Возможно появление признаков дискинезии желчных путей. При обострении сильные боли отдают в лопатку, поясницу.
После приема пищи появляется часто тяжесть в правом боку, которая сопровождается спазмами и постоянными ноющими ощущениями. Дискомфорт усиливается после употребления жирной еды. Неправильное питание усугубляет симптоматику.
Дополнительные симптомы воспаления желчного у женщин при беременности, которые не следует игнорировать, включают:
- Усиленное газообразование, вздутие желудка.
- Боль с правой стороны, в области подреберья.
- Сильные головные боли и головокружение.
- Повышение температуры тела без признаков ОРВИ – симптомы интоксикации.
- Пожелтение кожи и склер.
- Сильный зуд в области брюшной полости.
При появлении первых признаков обострения холецистита необходимо срочно обращаться к врачу. Чем раньше женщина начнет лечиться, тем проще будет купировать приступы холецистита.
Формы болезни
Течение заболевания носит индивидуальный характер и зависит от поставленного диагноза еще до зачатия. Обычно возникает острый, хронический и калькулезный холецистит. Первичный острый процесс возникает во время вынашивания плода редко, так как до этого не было предрасположенности к инфицированию, если у женщины не было патологий желчного пузыря. Если такое состояние возникает, пациентку срочно направляют на операцию.
Более распространенная картина – течение хронической формы болезни. В этом случае пациентка вынуждена страдать до самого момента родов. Симптоматика болезни слабая и обычно проявляется тошнотой, горьким привкусом во рту и тяжестью в правом боку. Эти неприятные признаки могут беспокоить женщину всю беременность, они не требуют оперативного вмешательства.
По возможности назначают лечебную диету и выписывают медикаменты для коррекции состояния. Если же возникает обострение и наблюдаются признаки отравления с повышением температуры тела, то требуется срочное оперативное вмешательство.
Иной вариант течения болезни – развитие приступа калькулезного обострения. Эта патология протекает остро и тяжело. Наблюдается сильная боль и недомогание в области желчного пузыря. Возникновение боли связано с образованием в нем камней, которые сформировались из густой желчи либо уже были у будущей мамы до момента зачатия.
Если камень начинает раздражать стенки желчного пузыря, возникает острая печеночная колика, связанная с закупоркой протоков и инфицированием стенок органа. При обнаружении такого диагноза в период обострения пациентке срочно проводят оперативное лечение. Данное состояние является жизнеугрожающим как для матери, так и плода.
В каждой ситуации тактику терапии подбирают индивидуально, в зависимости от поставленного диагноза и течения клинической картины. Рекомендуется заранее провести полное обследование организма и сдать анализы в период планирования беременности, чтобы исключить риски возможных осложнений. Все имеющиеся болезни должны тщательно контролироваться врачом.
Приступ может возникнуть на любом сроке, но чаще обострение холецистита проявляется в третьем триместре беременности. На поздних сроках беременности матка очень большая и сильно сдавливает орган, поэтому хронический воспаленный желчный пузырь не функционирует нормально и холецистит обостряется.
Диагностика холецистита при беременности
При появлении настораживающих признаков важно вовремя обратиться за диагностикой, чтобы точно поставить диагноз и узнать причину недомогания. Какие виды исследований при подозрении на холецистит назначают:
- Общий анализ крови. Если у беременной обострилось воспаление пузыря, то на развитие воспалительного процесса укажут следующие признаки – повышение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы и повышение уровня лейкоцитов выше нормы. Отдельно сданный ОАК не указывает на конкретную болезнь. Эти показатели – признак острого инфекционного процесса в организме. Дополнительно можно сдать С-реактивный белок, уровни которого также повышаются в период обострения.
- Биохимический анализ крови. Это более специфический анализ, с помощью которого можно выявить нарушения функции организма со стороны гепатобилиарной системы. При нарушениях со стороны желчного пузыря наблюдается увеличение показателей билирубина, щелочной фосфатазы. Если же печеночные ферменты в норме, то патологию со стороны печени можно исключить.
- Не менее важно провести инструментальную диагностику патологии. Наиболее простой и одновременно точный способ – ультразвуковая диагностика. При проведении УЗИ желчный пузырь хорошо визуализируется, что позволяет рассмотреть наличие конкрементов, скопление желчи и признаки воспаления. При остром холецистите через ультразвуковой датчик видно утолщение стенок органа, что указывает на воспаление. Если видны включения, то ставят диагноз калькулезный холецистит. При обнаружении изгибов, как врожденных, так и полученных, наблюдаются симптомы функциональных нарушений.
Любые нарушения со стороны женского организма могут негативно повлиять на состояние здоровья плода, поэтому нужно обследовать ребенка методом кардиотокографии. С помощью специального прибора устанавливают частоту сердечных сокращений, скорость движений, наличие или отсутствие схваток, мышечный тонус матки. Метод позволяет выявить признаки преждевременных родов, которые часто возникают на фоне приступов острого холецистита.
Влияние воспалительного процесса на плод при беременности неоднозначное, так как зависит от сроков и степени запущенности состояния. Своевременное решение проблемы не вызовет серьезные изменения со стороны здоровья плода.
Важно выбирать методы лечения воспаления пузыря при беременности так, чтобы они не могли влиять на состояние ребенка в утробе. На поздних сроках лечить медикаментозно холецистит проще, так как организм плода полностью сформирован, и можно применять средства для устранения инфекции, желчегонные препараты.
Лечение холецистита при беременности
При возникновении воспаления желчного при беременности подбирают тактику лечения индивидуально. Если женщину беспокоят признаки хронического холецистита, то требуется подбор медикаментов и соблюдение щадящей диеты. Если же возникает обострение хронического холецистита, то терапию проводят в стационаре.
В тяжелых случаях, если срок беременности перешел за 30 недель, проводится экстренное кесарево сечение, чтобы спасти мать и плод. На фоне угрожающих состояний может развиваться эклампсия, что способствует выкидышу.
Как проводят лечение хронического холецистита:
- Основное действие – купировать признаки выраженного болевого синдрома.
- С помощью медикаментов нужно создать положительное влияние на желчевыводящие органы – снять спазмы сфинктеров и улучшить отток желчи.
- Важный этап – ликвидация очага инфекции с помощью антибактериальных средств.
Лечение бывает медикаментозным и немедикаментозным. Стоит рассмотреть оба варианта терапии холецистита при беременности, которые работают в комплексе.
Холецистит у беременных – какие лекарства помогают
Для купирования болезненного состояния используют такие фармакологические группы препаратов:
- Желчегонные средства. Существует два типа желчегонных препаратов – холеретики и холекинетики. Первая группа средств оказывает влияние на концентрацию желчных кислот в крови, делая желчь менее вязкой. За счет качественного улучшения состава происходит профилактика желчнокаменной болезни. Если имеется сдавление органа, холеретики не помогут. Холекинетики ускоряют эвакуацию желчи за счет увеличения тонуса желчного пузыря. Если орган лучше сокращается, то происходит эвакуация содержимого, и устраняются застойные явления. Желчегонные средства запрещено использовать при наличии конкрементов в полости желчного пузыря. Примеры лекарственных средств – Хофитол, Урсосан, Аллохол, кукурузные рыльца (сбор желчегонный).
- Если женщину мучают сильные боли, связанные со спазмом гладкой мускулатуры, то для этих целей используют спазмолитики. Это группа средств, направленная на расслабление мышц внутренних органов – кишечника, гепатобилиарной системы. Хорошими спазмолитическими свойствами обладают препараты Дротаверин (Но-шпа) и Папаверин. Эти лекарства редко вызывают побочные эффекты и разрешены для использования при беременности на любом сроке.
- Антибактериальные средства или антибиотики. Эти группы препаратов должны обязательно назначать при обострении холецистита, так как они угнетают активность болезнетворных микроорганизмов. Существует ограниченный перечень антибиотиков, разрешенных к применению в период вынашивания плода, поэтому их назначают по строгим показаниям. Согласно общедоступной информации из медицинских источников, беременным допустимо назначать антибактериальные препараты из группы полусинтетических пенициллинов, макролидов и некоторых видов цефалоспоринов. Под запретом лекарства из группы тетрациклинов и аминогликозидов. Примеры допустимых антибактериальных медикаментов – Амоксиклав, Азитромицин, Цефтриаксон.
Курс лечения, дозы и длительность приема назначает врач индивидуально. Самолечение недопустимо, так как может оказаться неэффективным и навредить плоду.
Холецистит при беременности – немедикаментозное лечение
Помимо медикаментозной коррекции важно соблюдение щадящего рациона, направленного на облегчение работы желудочно-кишечного тракта и гепатобилиарной системы. Из рациона устраняют продукты, провоцирующие сгущение желчи и гипотонию желчного пузыря.
От какой еды необходимо отказаться, рекомендации по питанию:
- Под запретом – жирная, жареная, острая, копченая и пряная пища.
- Полностью исключают алкогольные и газированные напитки.
- Еду нужно готовить на пару, запекать в духовке без добавления масла или варить.
- Поваренную соль ограничивают. Максимально допустимое количество – 3 грамма.
- Рекомендуют дробный режим питания – часто с небольшими порциями.
- Пища должна быть натуральной и богатой витаминами, минералами.
Временно из рациона исключают свежую выпечку, маринады, сырые овощи и фрукты, кофе или чай, орехи. Эти продукты могут раздражать желудок и провоцировать сгущение желчи.
Принимать пищу важно только в теплом виде, запивая 50 – 100 мл воды. Холодная еда способна спровоцировать дискинезию желчевыводящих путей, что чревато желчным застоем. В течение нескольких дней, с момента начала ухудшений, рацион должен состоять из легких супов и бульонов. По мере облегчения состояния возвращают другие продукты. Диету требуется предварительно согласовать с лечащим врачом.
Заключение
При воспалении желчного пузыря в период вынашивания плода назначают консервативные методы лечения, заключающиеся в соблюдении диеты и приеме медикаментов. Если возникает тяжелое и жизнеугрожающее состояние, то женщину срочно оперируют. На поздних сроках могут провести экстренное кесарево сечение.
Источник
