Желчный пузырь удаление сколько
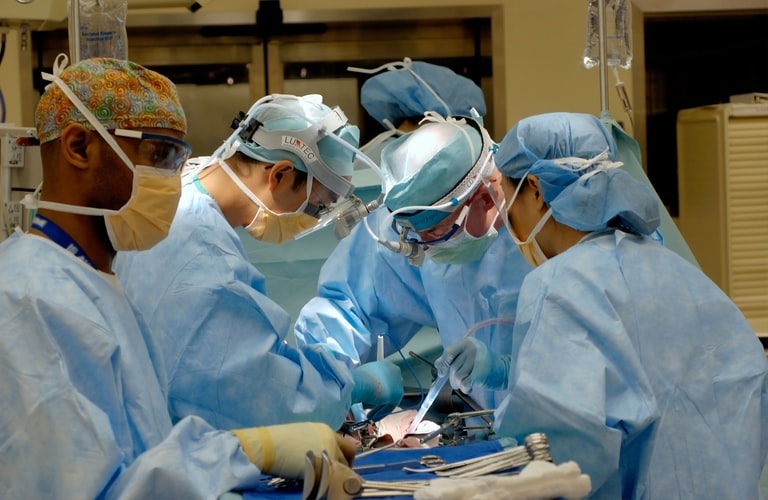
Желчный пузырь является важным органом пищеварительной системы человека. Воспалительные процессы, возникающие в данном органе, во многих случаях не поддаются традиционному медикаментозному лечению. В таких ситуациях желчный пузырь удаляют. Операцию холецистэктомии проводят в том случае, если в органе обнаружено множество твердых и мелких камней. Полостная операция проводится при выявлении воспалительного процесса и при наличии противопоказаний для проведения лапароскопии.
Операция по удалению желчного пузыря
Существует несколько способов операции по удалению желчного пузыря. Одним из них является лапароскопия. Этот вид операции проводится специальным аппаратом, который называется лапароскоп. Лапароскопия относится к современному и щадящему методу удаления желчного пузыря.
Преимущества лапароскопии
Данный вид хирургического вмешательства имеет ряд положительных сторон в сравнении с обычной полостной операцией. К ним относится:
- При проведении процедуры разрез в брюшной полости делаться не будет. Проводят ее методом нескольких проколов, которые по размерам не превышают одного сантиметра.
- Отсутствие последствий после проведенной операции.
- Реабилитационный период в стационаре длится три дня.
- После операции пациент не ощущает сильной боли, поэтому отсутствует необходимость употребления сильного наркотического болеутоляющего препарата.
- Организм восстанавливается полностью за две недели, при проведении полостной операции этот период может занять два месяца.
Недостатки лапароскопии
Операция по удалению желчного пузыря методом лапароскопии имеет некоторые противопоказания проведения. Лапароскопический метод не рекомендуется проводить тем людям, которых беспокоят различные заболевания органов дыхательной системы.
Ряд противопоказаний при проведении лапароскопии:
Заболевания сердца
- Сбои в работе сердца и легких.
- Беременность. Операция противопоказана на последнем триместре.
- Неспособность крови к свертыванию.
- Лишний вес.
Больному рекомендуется пройти тщательное медицинское обследование. Это необходимо для определения возможных причин, которые могут негативно сказаться на организме после операции.
Длительность операции по удалению желчного пузыря
Чтобы определить, сколько времени будет занимать операция от начала (подготовительного этапа) и до завершения (заключительного этапа), необходимо тщательно исследовать всю последовательность проведения хирургического вмешательства. Лапароскопия – это современный способ удаления желчного пузыря. Сколько лежать в больнице после проведения такой операции, определяет врач, ориентируясь на индивидуальные особенности организма пациента.
Сколько длится операция по удалению органа? Операция проводится в среднем один час. Многие факторы влияют на ее длительность: комплектация больного, особенности печени и желчного пузыря, наличие сопутствующих патологий, выраженность воспалительных и рубцовых процессов брюшной полости. Точно определить, сколько будет длиться операция, врач не сможет заранее. Объем операции расширяется, и время для ее проведения требуется больше из-за наличия конкрементов в желчном протоке и признаков желтухи. Для пациента будет лучше, если период действия наркоза продлится недолго, а операция пройдет максимально быстро. По времени проведения операция может затянуться. Бывают случаи, когда продолжительность хирургического вмешательства длится больше пятнадцати часов. В зависимости от качества проведенной операции зависит результат и длительность восстановления в послеоперационный период.
Подготовительный этап
Пациент сдает необходимые анализы и проходит диагностику перед началом проведения операции.
Этап включает следующие мероприятия:
Общий анализ крови
- Консультирование у таких врачей, как стоматолог и терапевт.
- Сдача общего анализа крови и мочи.
- Определение уровня мочевины и билирубина, их показатели получают путем сдачи биохимического анализа крови.
- Пройти такие обследования, как коагулограмма, флюорография, электрокардиограмма.
- Необходимо пройти исследование на обнаружение ВИЧ-инфекции, сифилиса, гепатита, для этого сдают кровь на анализ.
После проведенного обследования, врач анализирует результаты, осматривает больного и направляет его в предоперационную палату.
Наркоз
Проводят операцию по удалению желчного пузыря пациенту под общим эндотрахеальным (газовым) наркозом. Больному подключают аппарат искусственной вентиляции. Под наркозом дыхание человека осуществляется через специальную трубку, подсоединенную к аппарату искусственного вентилирования. Если у больного бронхиальная астма, то возможность данного виды наркоза не представляется возможной. В таком случае применяют наркоз внутривенного вида, сочетаемый с искусственной вентиляцией.
Проведение операции
Лапароскопия
Лапароскопия
Для визуальной оценки состояния внутренних органов, в брюшной полости делают четыре разреза и вводят прибором специального вида газ. Через эти же разрезы вводят медицинский прибор и видеокамеру, которая позволяет визуально наблюдать ход выполнения операции.
При помощи клипс перекрывают проток органа – артерию. Затем извлекают желчный пузырь, скопившуюся желчь в протоках удаляют, а вместо органа ставят дренаж, который производит постоянный отток жидкостей из раны. Далее каждый надрез зашивают. Длительность такой операции зависит от возникших сложностей при проведении и опытности доктора. В среднем этот период занимает от одного часа до двух. Стационарное пребывание занимает сутки после проведенной операции. Привычный образ жизни человек начинает вести через 24 часа, следуя рекомендациям врача. Длительность реабилитационного периода составляет примерно двадцать дней.
Полостная операция
Данный вид хирургического вмешательства проводится также под действием общего наркоза. Правый бок разрезают скальпелем. Длина разреза пятнадцать сантиметров. Далее принудительно смещают соседние органы, чтобы получить доступ к желчному пузырю и непосредственно его удаляют. После контрольного осмотра, участок, на котором проводилась операция, зашивают. После операции больной в течение нескольких дней применяет средства, снижающие болевые ощущения. Пациент пребывает в больнице под наблюдением специалистов на протяжении четырнадцати дней. Полостная операция длится намного дольше лапароскопии, в среднем по времени охватывает 3–4 часа.
Послеоперационный период
После удаления желчного пузыря пациенту рекомендовано соблюдать постельный режим на протяжении шести часов. По прошествии этого времени можно садиться, вставать, поворачиваться.
На вторые сутки после проведенной операции разрешено употребление легкой пищи – некрепкие бульоны, творожки с низкой жирностью, йогурты, нежирное мягкое мясо. На третьи сутки рацион питания можно расширить, исключая те продукты, которые приводят к метеоризму и желчевыделению. После операции боль будет проходить постепенно в течение двух дней. Она возникает после травматического повреждения ткани.
Послеоперационный период длится примерно десять дней. В это время запрещено проводить разного рода физические силовые упражнения. На десятые сутки шов снимается и заканчивается послеоперационный период.
Рекомендации врача по истечении десяти дней после операции:
- Не посещать солярий, баню и сауну в течение трех месяцев.
- Занятия спортом исключить на один месяц.
- Носить специальные чулки в течение трех недель.
Больничный при лапароскопии желчного пузыря
В больничном листе, который выдается пациенту при выписке, указываются все дни его пребывания в больнице. К этим дням прибавляют еще двенадцать дней. Так как больного выписывают из стационара на седьмой день после хирургического вмешательства, то итоговое количество дней – девятнадцать.
Если возникнут последствия или осложнения, больничный лист продлевают.
Длительность проведения операции зависит от ее сложности, квалификации врача и индивидуальных особенностей человека. В зависимости от сложности проведенного хирургического вмешательства, врач определяет, сколько дней пациенту находиться в больнице.
Источник
Просмотров: 3714 Время на чтение: 3 мин.
Как проходит операция по удалению желчного пузыря?

При лапароскопической холецистэктомии врач делает больному от одного до четырёх проколов размером всего 5-10 мм. Фото: Unsplash
Хирурги называют лапароскопическую холецистэктомию одной из самых простых операций. Пациенту нужен всего один день в стационаре, чтобы удалить желчный пузырь и вернуться к обычной жизни.
«Золотым стандартом» лечения желчнокаменной болезни (в случае если камни нельзя растворить лекарствами) является лапароскопическая холецистэктомия. Эта операция относится к числу малотравматичных, так что восстановление после неё максимально быстрое. Как проходит удаление желчного пузыря и нужно ли к нему специально готовиться? Об этом читайте далее.
Что такое лапароскопическая холецистэктомия
Это операция по удалению желчного пузыря, которую проводят при остром холецистите и/или желчнокаменной болезни. Лапароскопия проходит для человека практически бесследно, в отличие от классической полостной операции, после которой у пациента в области живота остаётся внушительных размеров шрам. Здесь врачу нужно сделать лишь небольшие проколы – от одного до четырёх размером 5-10 мм!
Удаление желчного пузыря необходимо в двух случаях: если у больного холестериновые камни и ему не помогает лекарственное лечение или у него обнаружили пигментные камни (те, которые нельзя растворить).
Лапароскопическую холецистэктомию выполняют при помощи специального оборудования: через проколы в брюшной стенке в брюшную полость вводят специальные трубки (их называют троакарами) и подают углекислый газ – CO2 «расширяет» пространство для работы. Дальше под контролем видеокамеры через троакары специальными зажимами и электродами выделяют пузырную артерию и пузырный проток, накладывают на них специальные металлические скобки (клипсы) и пересекают. Желчный пузырь отделяют от печени и удаляют через один из проколов. Это и есть вся операция: пациенту требуется провести в стационаре всего один день.
Плюсы лапароскопии:
- Минимальная травматизация;
- Короткое пребывание в больничном стационаре;
- Практически отсутствующий болевой синдром;
- Быстрое восстановление после операции.
Наиболее безопасной считается 3D-лапароскопическая холецистэктомия, но она выполняется только в профильных медицинских центрах.
Как готовиться к холецистэктомии?
Специальная подготовка к лапароскопической операции не требуется. Нужно соблюсти стандартные правила:
- Не есть и не пить за 6 часов до операции;
- В стационаре пройти очищение кишечника;
- Настроиться психологически на то, что операция пройдёт успешно.
При планировании холецистэктомии необходимо пройти обследование для выявления хронических заболеваний либо их коррекции. Это стандартный список анализов, он может расширяться, в зависимости от имеющихся у человека патологий:
- Общий анализ крови;
- Биохимический анализ крови;
- Коагулограмма;
- ВИЧ, гепатиты B и C, реакция Вассермана (диагностика сифилиса);
- Группа крови и резус-фактор;
- УЗИ органов брюшной полости;
- Гастроскопия;
- ЭКГ;
- Функция внешнего дыхания;
- Рентгенологическое исследования органов грудной клетки;
- УЗДГ сосудов нижних конечностей;
- Консультации терапевта, кардиолога, анестезиолога и для женщин – гинеколога.
При отсутствии сопутствующих заболеваний и высокой квалификации хирурга осложнения практически исключены. Но, по данным разных авторов, у 15-45% пациентов появляется боль или дискомфорт в области живота, метеоризм, тошнота и/или горечь во рту. В таких случаях вероятно развитие постхолецистэктомического синдрома. О нём мы расскажем в следующей статье.
Автор статьи:
Карина Тверецкая
- Редактор сайта
- Опыт работы — 11 лет
Источник
Процесс удаления желчного пузыря – самая часто встречающаяся операция на органах брюшной полости. Основные причины для удаления – это холецистит хронической формы и наличие камней в желчном, реже по причине опухоли или наследственной патологии.
Давайте теперь разберемся, каким образом проводят такую операцию, как удаление желчного пузыря, последствия какого характера могут проявиться в послеоперационный период, сколько длится процедура и дальнейшее восстановление.
На сегодняшний день врачи применяют различные методы избавления от камней в желчном пузыре:
- Основная традиционная операция (полостная) при которой проводится широкий надрез стенки брюшной полости – это метод открытой холецистэктомии. Такую операцию используют при наличии инфекции или воспаления в оперируемом органе, а также при образовании в нем крупных конкрементов (камней);
- Еще одним распространенным методом удаления является лапароскопическая холецистэктомия – это способ удаления через небольшие проколы в брюшной области. Операция проводится хирургом с использованием специальных обработанных инструментов, поэтому риск последствий в виде занесения инфекции минимальный;
- Бывает, что для удаления камней используют метод дробления лазером, а для того чтобы добраться им до желчного пузыря, делается небольшой прокол, как при лапароскопической холецистэктомии. При этом врач воздействует лазером на сами камни. Длится такая процедура где-то 20-30 минут. Но, как и при любой процедуре, есть противопоказания. Запрещено применять лазер при лечении людей старше 65 лет, пациентам весом более 120 кг и при тяжелом общем состоянии. Стоит отметить, что такое лечение имеет свои минусы. Во-первых, больной может получить ожог слизистой оболочки, которой по истечении времени может перерасти в язву. Во-вторых, раздробленные камни могут поранить пузырь изнутри или забить протоки;
- Также можно отметить метод ультразвука, который основан на том, что камни измельчаются с помощью ударной волны и выводятся по желчным протокам.
«Удалять желчный пузырь или нет?» – этот вопрос не раз становился поводом врачебных дискуссий.
Давайте рассмотрим некоторые показания для удаления:
- Наличие у пациента болевых спазмов в правом боку, процесса инфицирования в желчном, которые не исчезают даже после терапевтического курса;
- Увеличение пузыря по причине воспаления;
- Желтуха;
- Наличие холангита, не подающегося лечению, особенно при закупорке путей;
- Различные функциональные изменения;
- Вторичный панкреатит.
Все это только общие показания и, конечно, врач будет опираться на индивидуальные особенности пациента. Для этого больному назначается полное диагностическое обследование. Назначается ультразвуковое исследование, которое позволяет узнать состояние желчного пузыря и других, рядом расположившихся органов (поджелудочной железы и печени).
УЗИ помогает увидеть новообразования в пузыре, их количество и объем. МРТ все это визуализирует (с помощью него можно обнаружить различные воспаления, рубцы). Также назначают КТ, но только когда нужно изучить ткани, находящиеся около желчного пузыря.
Анализы на трансаминазы, билирубин, тимоловую пробу и щелочную фосфатазу необходимо сдавать для изучения состояния печени и поджелудочной. Обследование перед операцией необходимо, чтобы избежать осложнений и решить, стоит ли удалять орган.
Удаление желчного делится на этапы;
Первый этап – подготовка, он необходим для снижения различных рисков во время проведении операции. Поэтому за неделю-две нужно прекратить прием любых лекарственных средств, которые снижают свертываемость крови. За сутки до операции употреблять в пищу нужно только легкие продукты, а перед сном вообще не стоит есть;
Для полного очищения кишечного тракта можно пропить специальные препараты и клизму. Утром нужно перед процедурой принять душ с использованием антибактериального мыла;
Удаление выполняют методом лапароскопии, когда врач делает несколько разрезов в брюшине, через них вводятся устройство и инструменты.
На сегодня врачи признают превосходство такого метода над традиционными по следующим причинам:
- основной плюс такого метода в том, что он закрытый, это значит, что врач воздействует на орган с помощью инструментов, поэтому риск получить инфекционные последствия минимальный;
- такая операция является малотравматичной;
- реабилитация в госпитале после операции всего два-три дня;
- разрезы оставляют незаметные следы, поэтому шрамы будут практически незаметными;
- трудоспособность возвращается уже через две-три недели;
- больному всегда легче согласиться на закрытую операцию, чем на открытую;
Отметим, что наряду с такими преимуществами, лапароскопия имеет и свои недостатки. Например, доктор во время процедуры вводит в брюшную полость больного углекислый газ для лучшего обзора. В результате этого давление в венах и диафрагме повышается, таким образом, работа сердце и легких затрудняется. Также врачу труднее осмотреть орган, по причине закрытого типа операции.
Делать такую процедуру нельзя в таких ситуациях:
- общее тяжелое состояние;
- проблемы в работе сердца и легких;
- желтуха;
- несвертываемость крови;
- наличие спайки в брюшной полости;
- беременность на последних сроках;
- панкреатит;
- перитонит.
Теперь рассмотрим метод открытой холецистэктомии, которую назначают в случаях отказа от лапароскопии. Бывает даже, что в 7% случаев лапароскопия заканчивается открытой операцией при возникновении непредвиденных обстоятельств. Или же открытая назначается по причине отсутствия специалиста или инструментов.
Но бывает, что операция проведена, а боли в правом боку не проходят.
Это может возникать из-за наличия следующей причины:
- Нарушения функций сфинктера Одди – это недостаток вещества, которое входит в состав слизистой оболочки желчного пузыря, оно нужно для повышения тонуса сфинктера;
- Несоблюдение диеты, нужно учиться жить, употребляя полезные продукты;
- Воспалительный процесс в протоках или возникновение камней в желчных путях;
- Холелитиаз.
После операции по удалению пациента перемещают в палату, где он около часа отходит от общего наркоза. В этот период некоторые могут чувствовать легкое головокружение и тошноту. Первые неприятные болевые ощущения возникают после нескольких часов.
Употреблять пищу можно будет только на вторые сутки, при этом только врач определяет сколь и когда. После 3-4 дней больному можно уже будет самостоятельно передвигаться.
В стационарных условиях больной находится около одной недели, после чего его выписывают при условии, если нет температуры, болевых ощущений, плохих анализов.
Иногда могут возникнуть следующие осложнения: резкие боли в правом боку, высокая температура, запоры и другие нарушения в работе кишечного тракта. Боли в этом случае появляются после употребления жирной жареной пищи. Поэтому очень важно в послеоперационный период следить за своим питанием.
При появлении таких симптомов врачи прописывают лекарственные препараты, которые направлены на снятие болевых спазмов и вздутия, а также которые помогают работе кишечника. Можно в этот период использовать и народные средства: отвары, настойки, улучшающие пищеварение.
Запор или, наоборот, диарея может возникнуть из-за наличия бактерий в тонком кишечнике. А желчь печени намного слабее, чем желчного пузыря, и она не может справиться должным образом с патогенами. В связи с этим микрофлора в кишке нарушается.
Для того чтобы справиться с таким недугом, нужно меньше есть сладкого. Кроме этого, специалисты рекомендуют пропивать препараты с про- и пребиотиками, улучшающие и восстанавливающие микрофлору.
Итак, после проведенной операции следует обратить внимание на следующие правила:
- Во-первых, лечение медикаментами должно помочь пациенту приспособиться к новым условиям переработки пищи. Для этого врач назначают гепатопротекторы;
- Во-вторых, нужно следить за своим питанием, оно должно быть щадящим, диетическим, дробным, постоянным. Индивидуально доктор решает, какой будет диетический режим, а также прописывает упражнения для гимнастики брюшной полости, которые улучшают общее состояния и помогают избежать различных осложнений. Курсы диеты и гимнастики определяет лечащий специалист.
Реабилитация – это очень долгий период. Могут возникать боли, тошнота, рвота, температура, поэтому важно помнить, что при любых неприятных симптомах следует немедленно обратиться за помощью к врачу.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник

_100x100_d63.webp)