Болит ли желчный пузырь при раке
Рак желчного пузыря (РЖП) – одна из редко встречающихся патологий. По статистике, диагностируется у 2 пациентов на 100 тыс. населения. Среди всех опухолей органов пищеварительного тракта по распространенности рак желчного занимает шестую позицию, на нее приходится только 0,5%. Причиной развития болезни принято считать перерождение клеток, расположенных в слизистой оболочке органа.
Опаснее всего заболевание для людей старше 70 лет, причем на долю мужчин приходится в 1,5 раза меньше, чем женщин. Факторами риска возникновения принято полагать несбалансированное питание, насыщенный стрессами и вредными привычками образ жизни, а также травмы, создаваемые камнями в желчном пузыре. ЖКБ присутствует в 100% случаев.
Что это такое?
Рак желчного пузыря – планомерно развивающаяся мутация, когда клеточные структуры слизистой меняются в ДНК. Они перестают делиться, как это в них заложено природой, но куда стремительнее размножаются. В итоге формируется злокачественная опухоль.
На III-IV стадиях онкология желчного пузыря переходит из локализации в печени на другие органы. Женщины от 50 лет составляют до 75% от всех выявленных случаев этого типа рака.
Жизненно необходима своевременная диагностика, но из-за бессимптомного протекания на начальной стадии в брюшной полости только 25% диагнозов приходится на начало болезни. Предотвратить переход на тяжелую стадию может лишь регулярная профилактическая диагностика.
Причины развития
Нельзя сказать, что какая-то причина является на 100% онкогенной, поскольку перечень предпосылок рака желчевыводящих путей включает:
- Наследственность. Вероятность онкопатологии, если в семье рак желчного пузыря или других органов пищеварительного тракта был у кого-то из кровных родственников, возрастает до 60%.
- Возраст. Большая часть диагнозов поставлена людям от 50 лет.
- Воздействие канцерогенов.
- Кисты и полипы, камни в желчном пузыре.
- Токсичные условия труда, например, на химических или сталеплавильных заводах.
- Глистная инвазия (описторхоз).
- Хроническое воспаление того или иного органа пищеварительного тракта (болезнь Крона, неспецифический язвенный колит).
- Несбалансированный рацион: употребление продуктов с повышенным содержанием канцерогенов, алкоголя, а также фастфуда с большой концентрацией консервантов и прочих химических добавок.
- Курение.
- Ослабленный иммунитет.
Если пациента уже имеется та или иная патология печени, он входит в группу риска. В 60% случаев хронический холецистит завершается появлением опухоли желчного пузыря. Точно так же желчнокаменная болезнь при отсутствии адекватного лечения и нарушении пациентом рекомендованного лечащим врачом курса ведет к новообразованиям в желчном пузыре (опухоли) в 4 случаях из 10.
Виды и симптоматика патологии
Подразделение рака желчного пузыря – это его разновидности:
- Аденокарцинома – развивается из эпителиальных клеток.
- Скирр – отличается плотными фиброзными новообразованиями.
- Низкодифференцированный рак – отличается злокачественностью и стремительным характером распространения.
- Слизистый рак, его еще называют перстневидноклеточным, отличается высоким полиморфизмом.
- Солидный рак – агрессивная форма эпителиального новообразования.
- Плоскоклеточный рак – быстроразвивающаяся патология слизистой желчного пузыря и желчевыводящих путей.
На I стадии любого рака желчного пузыря наблюдаются симптомы и проявления:
- Вздутие живота.
- Распирающие ощущение справа сразу под ребрами.
- Тошнота приступами.
- Тупая боль справа в животе.
- Расстройство перистальтики: запоры, диарея.
- Слабость.
- Повышенная температура.
- Потеря массы тела.
Насколько долго болезнь будет протекать без внешнего проявления в виде желтухи, определяется типом онкопатологии и ее расположением в печени. При локализации около поджелудочной железы дожелтушный период и выявление признаков рака желчного пузыря растягиваются по времени. Как только происходит прорастание раковых клеток в поджелудочную, появляются признаки желтухи, состояние пациента резко ухудшается.
На последующих стадиях опухоли желчного пузыря возникают симптомы:
- желтушность склер и кожи, сигнализирующая о проникновении пищеварительного фермента в кровь;
- температура выше 38°с;
- светлый кал (до белого цвета), темная моча;
- зуд кожных покровов;
- заторможенность, слабость;
- горечь во рту;
- анорексия;
- болевой синдром.
С пережатием желчных протоков из-за разросшейся опухоли развивается гнойное воспаление. На III-IV стадиях у человека наступает сильное истощение. Изредка онкопатология развивается столь стремительно, что возникают мощнейшая интоксикация и сепсис. Первые симптомы рака желчного пузыря зачастую пропускают, считая их признаками других болезней печени.
Стадии заболевания
| 0, или Tis | Раковые клетки находятся преимущественно во внутреннем слое желчного пузыря |
| I, или Т1 | Опухоль разрастается в слизистую желчного пузыря (Т1a), а после – в мышечную ткань (Т1b). В это время обычно новообразование имеет овальную форму, а локализуется на внутренней стенке пузыря или в пораженном протоке |
| II, или Т2 | Рак проникает в так называемый серозный слой, покидая границы мышечной ткани. Это затрагивает уже висцеральную брюшину, но пока инфильтрация в область печени не происходит |
| III, или Т3 | Патологические клетки захватывают серозный слой, а далее переходят уже на смежные органы, печень. Метастазы типичны для этой стадии, поскольку вовлечены уже сосуды. Раковые клетки кровь быстро разносит по телу |
| IV, или Т4 | Завершающая, когда область печени поражена более чем на 20 мм, а онкообразование охватывает желудок, двенадцатиперстную кишку, поджелудочную |
От того, на какой стадии (какова степень) рак желчного пузыря, напрямую зависит прогноз. Врач оценивает объективную картину на основании современных методов диагностики.
Начальная стадия
Эту стадию чаще называют дожелтушной. Пациент уже испытывает проблемы с перистальтикой, часто наблюдается вздутие живота, слабость. Возникает тошнота, аппетит пропадает, вес уменьшается.
Насколько долго будет длиться начальная стадия, напрямую зависит от того места, откуда начинается разрастаться опухоль. Чем ближе к головке поджелудочной железы или внепеченочным протокам, тем быстрее.
Дальнейшее развитие
На смену дожелтушному периоду приходит стадия механической желтухи. Главная причина ее развития – сужение желчных протоков, из-за чего пищеварительный фермент не попадает полностью в двенадцатиперстную кишку. Печень разрастается, опорожнения желудка становятся постоянными, кожа краснеет и зудит, кал и моча резко меняют свой цвет.
Из-за частичной или полной непроходимости желчных протоков развиваются водянка, вторичный билиарный цирроз и т.д. Пациент становятся все более вялым, ему трудно сосредоточиться, организм постепенно истощается.
Метастазы
На III стадии онкология переходит в смежные органы и системы – дает метастазы. Для их проникновения имеются три пути:
- Прорастая во все смежные ткани.
- Проникая в лимфу.
- Распространяясь по крови.
Болезнь не выбирает какой-то один путь, но пользуется всеми, чем и представляет опасность для жизни и сложность в лечении.
Как диагностировать?
Для определения жизнеспособности печени, ее дезинтоксикационной работы делают печеночные пробы. С их помощью определяют показатели билирубина, концентрацию щелочной фосфотазы, содержание альбумина, а также протромбиновое время. Второй анализ – индикация маркера СА 19-9, свидетельствующего о том, что развивается онкология. Также проверяют кровь на биохимию и сдают тест на раково-эмбриональный антиген (РЭА).
Самый эффективный инструментальный метод диагностики – УЗИ печени, в ходе которого замеряют ее размер, и желчного пузыря.
Когда полученные данные свидетельствуют об увеличении, это дает основания предположить наличие онкообразования. УЗИ покажет уплотнение в стенках пузыря, а также его измененную и неоднородную структуру. Для того чтобы уточнить стадию рака, потребуется проведение сонографии брюшной полости.
Если предыдущие анализы показали, что основания для тревоги имеются, врач назначает дополнительную инструментальную диагностику:
- Холецистография. Так называют рентгенографию желчного пузыря, когда оценивают состояние стенок, а также выявляют патологические процессы.
- Биопсия.
- ЧЧХ (чрескожная чреспеченочная холангиография) – после введения контрастного вещества пациенту прокалывают брюшину и печень, чтобы детально изучить состояние желчных протоков.
- Лапарскопия. Проводится для определения операбельности онкообразования.
- Компьютерная томография.
Лечение
На I стадии вырезают желчный пузырь, чтобы не дать раку распространиться. Прогноз в данном случае – до 60% пациентов излечиваются полностью. Гораздо чаще из-за бессимптомного течения I стадии к врачу пациент обращается на более поздних сроках. Вырезать полностью хирургическим путем пораженные ткани уже не удается.
Осложняет процесс лечения риск рецидива. У пациента с удаленным желчным пузырем может развиться рак желчных протоков, лечить который еще сложнее. Рецидив почти всегда завершается летальным исходом.
С помощью малоинвазивного лапараскопического хирургического вмешательства операция по удалению желчного пузыря со злокачественным образованием представляет собой выполнение небольших по размеру проколов в стенках брюшной полости. Через них специальными инструментами под контролем видеокамер и УЗИ происходит удаление пораженного органа. Риск осложнений и длительность реабилитационного периода после применения хирургического метода сокращаются в несколько раз.
На III и последующих стадиях лечение рака желчного пузыря включает:
- Химиотерапию. В организм вводятся препараты, обладающие способностью уничтожать раковые клетки. Это позволяет уменьшить размер новообразования. Симптоматика ослабевает, пациент получает облегчение. Поскольку все эти препараты высокотоксичны, самочувствие остается тяжелым. Рвота, аллопеция, слабость, скачки массы тела – норма при таком лечении. Проводят химиотерапию курсами, подбираемыми онкологом индивидуально.
- Лучевую терапию. Позволяет при помощи рентгеновского облучения коагулировать перерожденные клетки. Проводят процедуру наружным и внутренним методами.
- Радиационную терапию. Пациенту вводят сенсибилизаторы, которые повышают восприимчивость клеток к облучению радиацией. Метод позволяет продлить жизнь пациенту на несколько лет.
Дальнейший прогноз
Если рак удалось выявить на I или II стадиях, прогноз самый благоприятный. Длительное лечение позволяет добиться полного выздоровления в 90% случаев. Но так бывает редко, гораздо чаще болезнь выявляют поздно. Процент выживаемости с аденокарциномой, как и при терапии рака молочной железы и лечении рака двенадцатиперстной кишки, стремится к 0. Если выявлена IV стадия, вероятно, пациенту осталось не больше 3 месяцев. Только 15% больным удается продлить жизнь до 1 года.
Видео
Источник

время чтения: 8 мин.
Выработка желчи в
организме очень важна, чтобы ускорить процесс переваривания жиров,
стимулировать активность желудочно-кишечных ферментов, выводить токсические
вещества. Эти функции выполняет желчный пузырь, находящийся под печенью,
который активно участвует в пищеварительном процессе. Однако зачастую работа
органа дает сбои, которые приводят к желчнокаменной болезни, холециститу
(воспалению внутренней оболочки), дискинезии, холангиту (поражению
желчевыводящих протоков). Самый тяжелый из недугов – рак желчного пузыря.
Особенности
развития
Эта редкая форма онкологии встречается в основном у людей в возрасте старше 40 лет, причем женщины болеют в 4 раза чаще, чем представители сильного пола.
Предрасполагающие
факторы:
- плохая
экологическая обстановка; - повышенный радиационный
фон; - нерациональное
питание (чрезмерное употребление жирного мяса и другой животной пищи); - склонность к
алкоголизму; - наличие
сопутствующих хронических заболеваний; - ожирение;
- женский пол;
- наследственность;
- сахарный
диабет; - накопление
кальция в стенках пузыря и камней в желчевыводящих протоках.
Рак желчного пузыря имеет высокий уровень метастазирования. Метастазы распространяются по лимфатическим путям в клетки печени, переходят в брюшину, поджелудочную железу. При этом медики отмечают неблагоприятный прогноз.
Если имеет место доброкачественная опухоль (аденома, папиллома, липома, фиброма), остается вероятность (хотя достаточно малая) ее озлокачествления. Такие новообразования представляют некую опасность из-за возможности перерождения. Их выявление может являться поводом для холецистэктомии.
Классификации
По Международной
классификации болезней (МКБ-10) данные новообразования относятся к
«Злокачественному новообразованию желчного пузыря» (С23), «Злокачественному новообразованию
других и неуточненных частей желчевыводящих путей» (С24).
Рак желчного пузыря
имеет ряд стадий, характеризующихся тяжестью течения болезни:
- Преинвазивная (предраковая, нулевая) – клетки поражают слизистую органа и далее под влиянием этиологических (способствующих развитию) факторов трансформируются в злокачественную опухоль. На указанном этапе симптомы не выражены.
- Начальная (первая, А, В) – процесс распространяется со слизистой на мышечную ткань. Ранние признаки рака могут проявиться, но не всегда. Если недуг диагностирован на этой стадии, есть шанс полного выздоровления.
- Средней тяжести (вторая) – метастазы переходят в печень, почки и другие органы. Симптомы рака могут быть приняты за признаки других недугов. Шансы выздороветь снижаются.
- Тяжелая (третья) – болезнь поражает региональные и отдаленные лимфатические узлы. Состояние человека резко ухудшается. В лечении используют методы снижения интенсивности симптоматики и пытаются предотвратить распространение заболевания.
- Осложненная (четвертая) – метастазы поражают отдаленные органы: яичники, плевру, брюшную полость, сальник. Может одновременно развиться рак печени. Доктора назначают поддерживающую терапию, чтобы на определенный период продлить жизнь больного.
Виды рака желчного
пузыря по гистологии:
- аденокарцинома (она развивается в более чем 80% случаев в железах клеток, выстилающих желчный пузырь);
- плоскоклеточный (по частоте распространения стоит на втором месте, прорастает в периневрий или лимфатические сосуды);
- скиррозный (с плотной соединительнотканной основой);
- солидный (опухоль состоит из клеток, расположенных пластинами);
- низкодифференцированный (раковые клетки имеют неправильные ядра и аномальное строение).
Самый
распространенный вид – аденокарцинома желчного пузыря – обычно возникает в
участке шейки или дна органа и может прогрессировать по внутрипеченочным
желчным протокам.
По сосредоточению
опухоли желчного пузыря рак бывает локализованный (начальная степень, когда его
можно побороть оперативным путем, полностью удалив пораженную часть),
неоперабельный (метастазы поражают другие органы – почки, печень) и рецидив
(появление вторичной опухоли после проведенного лечения).
Почему
возникает болезнь
Согласно статистическим данным, среди злокачественных опухолей желудочно-кишечного тракта рак желчного пузыря занимает пятое место. В двух случаях из трех он развивается из протекающей длительное время желчнокаменной болезни или хронического холецистита. Зачастую опухоль возникает при наличии камней, особенно опасных, если они большого размера. Перемещаясь внутри, они травмируют слизистую органа, способствуя канцерогенезу.
К сопутствующим
заболеваниям, которые способствуют развитию недуга, относятся полипы и кисты,
кальциноз, сальмонеллез, инфицирование бактерией Хеликобактер пилори.
Вероятность болезни
увеличивают встречающиеся врожденные аномалии поджелудочной железы и желчных
протоков: наросты, неправильное соединение железы и протоков.
В 50 процентах
случаев наличие небольшой аденокарциномы желчного пузыря (диаметром 5-10 мм)
сочетается с желчнокаменной болезнью и является дополнительным поводом для
хирургического вмешательства.
Группа американских и индийских ученых называет еще одну причину болезни: виды генов АВСВ1 и АВСВ4, ответственных за движение липидов через печень, желчные пузырь и каналы, увеличивают риск появления раковых клеток.
Первые
симптомы
Сразу после начала
болезни пациента ничего не беспокоит. Специфические признаки начинают
проявляться, когда клетки опухоли выходят за пределы пораженного органа.
Ранние симптомы, благодаря которым можно диагностировать рак, к сожалению отсутствуют. Конкретные проявления онкологии выделяют лишь на поздних стадиях.
Первые симптомы рака
желчного пузыря:
- общая
слабость в теле; - горький
привкус во рту; - тошнота;
- отсутствие
аппетита; - тянущая боль
в правом боку.
Если заблокирован
желчевыводящий проток, боль может быть резкой. На этом фоне пациент начинает
худеть, терять килограммы.
Вторая стадия характеризуется рвотой, желтизной кожи, глазных белков, зудом. Моча становится более темной, а кал – светлеет.
Рак третьей стадии известен тем, что опухоль переходит на клетки печени, развивается печеночная недостаточность, появляются чувство апатии, сильная вялость, заторможенность. Опухоль может закупорить желчные протоки, это заканчивается скоплением жидкости в желчном пузыре, воспалением желчных протоков (холангиту), циррозом печени.
Полное истощение
жизненных сил (кахексия), злокачественное поражение брюшной полости
(канцероматоз), водянка (асцит), тяжелая интоксикация вплоть до сепсиса –
таковы признаки рака желчного пузыря четвертой стадии.
Онкопатологические
стадии
Выделение этапов
заболевания позволяет доктору выбрать правильные и своевременные
терапевтические процедуры.
Для
дифференцирования степени распространения опухоли медики чаще всего используют
систему TNM
(аббревиатура от англ. Tumour (первичная опухоль), Nodes (лимфоузлы), Metastases (отдаленные метастазы), разработанную во Франции
Международным противораковым союзом. T – указывает на величину и распространение
опухоли; N –
поражение лимфатических узлов; M – проникновение опухоли в другие органы.
TNM-классификация
Первичная опухоль:
- Tx – нельзя определить размеры и местное
распространение первичной опухоли; - ТО – признаки
первичной опухоли не проявляются; - Ta – преинвазивная папиллярная карцинома;
- Tis – плоская опухоль;
- T1-Т4 – прорастание через слои и ткани желчного пузыря;
- T4a –
попадание в другие органы: предстательную железу, влагалище, матку; - T4b –
прорастание в брюшину или тазовую стенку.
Лимфоузлы:
- Nx – невозможно дать оценку региональных лимфоузлов;
- NO – отсутствие метастазов;
- N1 – наличие метастазов в единичном лимфоузле малого таза;
- N2 – присутствие метастазов в нескольких лимфоузлах малого таза;
- N3 – метастазы в подвздошных лимфоузлах.
Отдаленные метастазы:
- Mx – нельзя дать оценку отдаленным метастазам;
- MO – метастазы отсутствуют;
- М1 – имеются
отдаленные метастазы.
Иная классификация рака данного органа
Согласно другой системе, медики выделяют 4 стадии:
- Первая. Самая
ранняя, когда злокачественный процесс еще не проник в ближайшие ткани и органы,
а локализуется лишь внутри желчного пузыря. По классификации TNM, соответствует ТО, NO, MO; - Вторая. Рак в
желчном пузыре прорастает через мышечный слой его стенки в соединительную
ткань, но остается в пределах органа. Идентичен T2, NO, MO; - Третья.
Подразделяется на 2 подгруппы:
• 3A –
опухоль проросла через стенки желчного пузыря, злокачественных клеток в
лимфоузлах нет. Соответствует 3, NO, MO;
• 3B –
новообразование располагается в границах внешнего слоя или поразило лимфоузлы.
Идентификация с T1, T2 или
T3, N1 или MO; - Четвертая.
Метастатический рак. Делится на 4A, 4B:
• 4A –
процесс поражает ведущую к печени артерию, распространяется в нескольких
органах. Затрагиваются лимфоузлы. Соответствие T4, NO или N1, MO;
• 4B – рак,
поразивший лимфоузлы и давший метастазы (T, N2, MO; T, N, M1).
Методы диагностики заболевания
В связи с
бессимптомным протеканием болезни о раке желчного пузыря пациенты зачастую
узнают слишком поздно – когда наступает его поздняя неоперабельная стадия. Это
происходит в 70% случаев.
При обращении
пациента онколог собирает анамнез, осматривает больного, прощупывает живот,
чтобы определить, не увеличен ли он. Может иметь место патологическое
увеличение печени – гепатомегалия; селезенки – спленомегалия; желчного пузыря,
иногда – инфильтрат в брюшной полости. Особое внимание доктор обращает на белки
глаз и оттенок кожи – при наличии заболевания должна присутствовать желтизна.
Шейные и паховые лимфатические узлы при осмотре могут быть увеличены.
После
предварительного вердикта специалист назначает дополнительные обследования:
- специальные
анализы крови – печеночные пробы (тесты, проверяющие функционирование печени и
желчного пузыря), билирубин (высокий уровень которого указывает на проблемы с
печенью или желчным пузырем); - ультразвук
(УЗИ-диагностика устанавливает, не распространился ли рак на стенки желчного
пузыря); - компьютерную
томографию (КТ), которая показывает наличие или отсутствие опухоли желчного
пузыря и желчных протоков, лимфоузлов и печени.
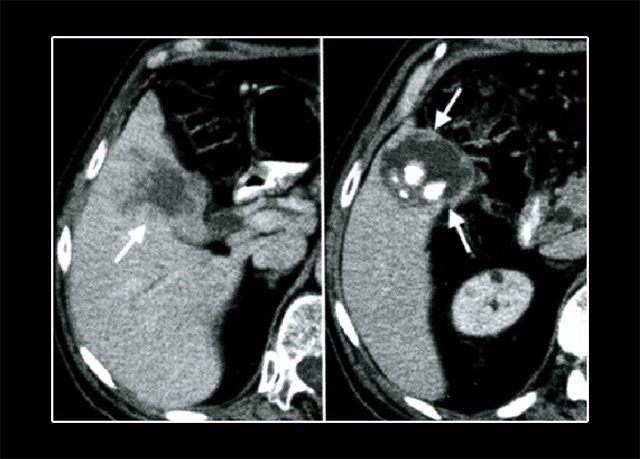
 Компьютерная томография пораженного органа.
Компьютерная томография пораженного органа.С помощью специфического
лабораторного теста можно определить в крови маркер – раковый антиген 19-9.
Если в результате
сканирования выявлены аномальные области в желчном пузыре или вокруг него,
назначают рентген с помощью эндоскопа (обследование ЭРХПГ), которым врач обследует
внутреннюю часть тонкого кишечника и берет биопсию с подозрительных участков.
Магнитно-резонансная
холангиопанкреатография (МРХПГ) позволяет получить детальное изображение
обследуемых органов. На сегодняшний день это лучший метод диагностики и определения
стадии онкологического заболевания.
Определить, доброкачественная опухоль или злокачественная, поможет биопсия – взятие образцов тканей и их изучение под микроскопом. Процедуру выполняют разными способами: в момент лапароскопии, ЭРХПГ, путем тонкоигольной аспирационной биопсии.
Образцы клеток
изучаются в лаборатории. Для выяснения, не распространился ли опухолевый
процесс на печень или лимфоузлы, могут дополнительно взять пробы ткани.
Диагностика желчного пузыря может выявить наличие заболевания. Возникает необходимость дальнейших исследований для определения степени распространения процесса. В 80 процентах случаев диагностика показывает развитие онкологии.
Для назначения
дальнейшей терапии могут быть показаны:
- МРТ с холангиографией, которые определят, блокируется ли поток желчи новообразованием, распространяется ли опухоль на воротную вену. Этот тест имеет противопоказания для тех, у кого в организме есть металл (например, кардиостимулятор);
- эндоскопическое УЗИ показывает рак желчного пузыря, его стадию, прорастание опухоли в стенку пузыря или печень. Это способствует облегчению планирования операции;
- холангиография – исследование желчных протоков при помощи красителей, рентгеновских лучей и эндоскопа. Помогает выявить опухоль протока, наличие или отсутствие блокировки (если она есть, ставят стент);
- диагностическая лапароскопия, при которой аппарат, оснащенный светом и камерой, вводят через небольшие разрезы в брюшную полость, чтобы проверить признаки онкологии. Манипуляция проводится под анестезией. В ее результате можно определиться с методом лечения.
Лечебная
тактика
Выбирая оптимальные
варианты терапии, доктор учитывает стадию онкозаболевания, активность
распространения метастаз, возраст пациента, его самочувствие и общее состояние.
Если имела место желчнокаменная болезнь, и диагноз «рак» поставлен после
проведения операции, врачи дают положительные прогнозы. Опухоль, проросшую в
соседние органы, удалить практически невозможно.
При начальной стадии рака проводят простую или расширенную холецистэктомию – хирургическим путем удаляют желчный пузырь. Рак желчного пузыря и печени (если имеются единичные метастазы) оперируют, подвергая резекции пораженной доли, дополнительно могут сделать резекцию правой части печени, удалить 12-перстную кишку и поджелудочную железу. Возможно удаление пораженных региональных лимфоузлов.
Альтернативный метод
лечения представляет применение рентгеновского излучения (или других видов
лучевой терапии), которое позволяет не только удалить пораженные части органа,
но и уменьшить рост опухоли. Внешняя лучевая терапия – когда аппарат расположен
в непосредственной близости к пациенту. Внутренняя – радиоактивные вещества
вводятся в организм с помощью игл, трубок, катетеров. В последнее время
применяют радиосенсебилизаторы, повышающие чувствительность злокачественной
опухоли к лучам. Это позволит ликвидировать больше метастазированных клеток.
Если рак вошел в
неоперабельную стадию, назначают паллиативные хирургические вмешательства,
чтобы облегчить состояние больного и продлить ему жизнь. Для нормализации
оттока желчи устанавливают трубки в желчные ходы, иногда формируют
искусственный свищ для вывода желчи.
После удаления
опухоли желчного пузыря и при неоперабельном раке проводят дополнительные
мероприятия:
- химиотерапию,
при которой курсом вводят лекарственные препараты, уничтожающие онкологические
клетки. Болевой синдром уменьшается, но появляются побочные эффекты: общее
недомогание, отсутствие аппетита, рвота); - лучевую
терапию – уничтожение патологических клеток рентгеновскими лучами и подавление
их роста; - радиационную
терапию, которая в комплексе с лучевой дает положительный результат и
увеличивает продолжительность жизни пациента на несколько лет.
К вспомогательной
терапии можно отнести народную медицину, средства которой не заменяют основного
лечения, но в отдельных случаях могут облегчить состояние заболевшего.
Популярными в народе считаются рецепты с использованием настоя рылец кукурузы
(стакан кипятка на 10 г сырья, пьют в течение 45 суток); черной белены (бутылка
водки на 20 г сырья, настаивают 2 недели, принимают по 2 капли однократно
ежедневно перед едой); меда и сока из редьки в одинаковых пропорциях (по 50 г
два раза в день перед едой).
Метастазы
При раке в желчном
пузыре метастазы часто распространяются в печень, желудок, брюшную полость,
желудочные, брызжеечные и забрюшинные лимфоузлы, в поясничный лимфатический
ствол, ткани поджелудочной железы, селезенку, а также в плевру и яичники.
Отдаленные метастазы проникают в паховые лимфоузлы и образуют вторичные
злокачественные новообразования в легких.
Метастазы могут
распространяться:
- через
лимфоузлы (лимфогенный путь); - с пораженного
органа (путем прорастания в прилежащие органы – поджелудочную железу, печень,
кишечник, лимфатические сосуды); - с кровью по
сосудам (гематогенный путь).
Если метастазы имеют
место, излечение от недуга невозможно. Паллиативная терапия должна быть
направлена на поддержание работы жизненно важных органов, облегчение симптомов,
замедление развития заболевания, улучшение (насколько это возможно) качества
жизни пациента.
Прогноз
выживаемости
Если на ранней стадии выявлен рак желчного пузыря, лечение в 80 процентах случаев даст благоприятный результат после удаления пораженного органа (холецистэктомии). Онкологи настаивают на операции, убеждая, что удаление опухоли – единственный шанс продлить годы существования.
Если рак проник в
мышечную ткань (первая раковая стадия), общий прогноз – не очень благоприятный.
По статистике, лишь 50 процентов пациентов живут после поставленного диагноза 5
и более лет. Результат напрямую зависит от прогрессирования опухоли и ее
стадии. Обычно в связи с поздно поставленным диагнозом вылечить болезнь тяжело.
Из имеющих вторую стадию рака 25 процентов людей проживают 5 и более лет после поставленного диагноза.
Третья и четвертая стадии – это проникновение метастазов в окружающие ткани и лимфоузлы. При их удалении можно получить контроль над карциномой в течение некоторого времени. На этой стадии около 5 лет живут менее 10 процентов заболевших.
После установления точного диагноза, но при несвоевременном лечении, выживаемость составляет не больше 3 месяцев.
Если заболевание
возвращается после проведенного лечения, речь идет о рецидиве. Агрессивная
форма – рецидив рака желчных протоков – быстро развивается и трудно поддается
лечению. В большинстве случаев пациент с таким диагнозом живет не больше года.
Профилактические
меры
Специфической
профилактики заболевания не существует. Общие врачебные рекомендации включают
советы по нормализации массы тела, правильному рациону с уменьшением доли
животной пищи и увеличением количества витаминов и питательных элементов.
Рекомендуется регулярно заниматься спортом, отказаться от пагубных пристрастий,
закаливать организм.
Чтобы избежать
формирования рака желчного пузыря, необходимо придерживаться правил:
- полноценно и
рационально питаться; - проходить
регулярные медицинские осмотры, в том числе УЗИ; - проводить
очищение печени (по назначению врача).
Помните, что своевременное обнаружение рака — залог вашего скорейшего выздоровления и возврата к обычной, полноценной жизни! При любых неприятных симптомах следует немедленно обращаться к врачу.
Источник
