Холецистит желчного пузыря узи

Холециститом называется воспаление желчного пузыря. Это заболевание занимает одну из лидирующих позиций среди патологий ЖКТ, поэтому при болях в животе справа в первую очередь проводится диагностика холецистита. Холецистит часто сочетается с патологией поджелудочной железы (панкреатитом) и гепатитом, эти заболевания имеют схожие симптомы.
Комплексное УЗИ брюшной полости — 1000 руб. Комплексный анализ на билирубин — 350 руб.
Почему начинается холецистит
Заболевание характеризуется воспалением стенок желчного пузыря, вызванным затруднением оттока желчи. Чаще всего эта болезнь встречается у женщин в возрасте старше 40 лет, имеющих избыточный вес.

Причины этой болезни могут быть разными:
- Инфекции. В 60% случаев в желчи высевается микробная флора (кишечная палочка, сальмонелла, стрептококк, стафилококк, клостридии), что показывает прямую связь этого заболевания с проникновением патогенных микроорганизмов.
- Заболевания поджелудочной железы. При ферментативной форме патология возникает из-за заброса секрета поджелудочной железы в желчевыводящие пути.
- Камни в желчном пузыре. Примерно 85% случаев этого заболевания сопровождается образованием камней (калькулезный холецистит).
- Спазм и сдавливание желчевыводящих протоков. Коллагенозы из-за сужения желчных протоков могут вызывать гангренозную форму болезни. В некоторых случаях причина воспаления желчного пузыря — сдавливание опухолью.
Провоцируют возникновение заболевания:
- нерегулярные приемы пищи, диета;
- преобладание в рационе жирного, жареного и копченого;
- атония (слабость) или дистония (спазм) желчевыводящих путей;
- нарушение положения органов брюшной полости (опущение) связанные с травмами, давлением других органов и беременностью;
- глистные инвазии (аскаридоз, описторхоз);
- злоупотребление алкоголем, приводящим к спазмам, отравлению и другим проблемам с печенью и органами ЖКТ.
Симптомы холецистита
Холецистит может протекать как в острой, так и в хронической форме и нередко имитирует симптомы других заболеваний.
Признаки острого холецистита
Острый холецистит — первичная стадия заболевания. Ранняя симптоматика патологии часто неопределенная. Пациенты жалуются на тупую боль, локализующуюся в эпигастрии и области пупка. В этот период еще нет напряжения мышц, выраженного болевого синдрома и изменений картины крови.
В дальнейшем при прогрессировании острого холецистита возникает острая боль, которая появляется чаще всего спустя час-полтора после употребления в пищу тяжелой пищи, газированных напитков, яиц. После рвоты, во время которой происходит отхождение желчи, неприятные ощущения немного стихают, но остается тяжесть или дискомфорт в области правого подреберья.
Холецистит можно определить по следующим симптомам:
- С-м Мерфи — если на лежащем на спине больном разместить левую кисть так, чтобы большой палец упирался в точку желчного пузыря, а остальные – по реберной дуге, человек не сможет глубоко вздохнуть из-за боли.
- С-м Керра — болезненность при нажатии на область правого подреберья, усиливающаяся при вдохе. Этот симптом сопутствует и другим заболеваниям печени и желчного пузыря.
- С-м Мюсси — неприятные ощущения, возникающие при давлении на надключичную область между кивательными мышцами.
- С-м Ортнера — болезненностью при легком постукивании краем ладони или пальцем по области правой реберной дуги.
Признаки хронического холецистита
Хронический холецистит может быть следствием острой формы при отсутствии грамотного лечения и диетотерапии. В некоторых случаях процесс хронизируется даже если меры были приняты.
Зачастую заболевание сразу развивается в хронической форме, вызывая тошноту, рвоту, дискомфорт в правом подреберье, сухость и горечь во рту, изжогу и отрыжку. Болезнь чаще всего обостряется в весенний и осенний период, а также при погрешностях в диете.
В отличие от острой формы ярко выраженных симптомов, хронический холецистит не дает. При пальпации печень часто увеличена и имеет жесткий край, симптомы Мерфи, Керра, Мюсси и Орнетра чаще всего положительны.
Диагноз ставится на основании:
- сбора анамнеза;
- данных УЗИ или МРТ;
- клинических показателей мочи и крови;
- дуоденального зондирования.
Эффективная диагностика холецистита: с чего начать обследование
Как было сказано выше, симптомы воспаления желчного пузыря не всегда ярко выражены. Болезнь часто маскируется под другие патологии, поэтому выявить ее простым опросом и осмотром с пальпацией нельзя. Для дифференциальной диагностики холецистита с дуоденитом, панкреатитом, язвенной болезнью желудка и 12-перстной кишки, псевдотуберкулезным пастереллезом, аппендицитом, неспецифическим мезаденитом, онкологическими заболеваниями данной локализации и холестазом применяется целый ряд разнообразных методик.
Аппаратные методы исследования: начните обследование с УЗИ
Если у Вас болит живот, возникают неприятные ощущения после еды или присутствуют другие симптомы заболеваний желудочно-кишечного тракта, не ждите пока станет совсем плохо. Начать обследование можно и без направления гастроэнтеролога. В первую очередь нужно пройти УЗИ брюшной полости с детальным обследованием желчного пузыря и его протоков. Кстати УЗИ желчного пузыря в данном случае настолько эффективно, что выявляет не только холецистит, но даже и рак!

При ультразвуковом исследовании, если присутствует воспаление в желчном пузыре отмечаются:
- Деформация желчного пузыря и утолщение его стенок, иногда этот орган бывает «сморщен» и уменьшен в размере.
- Слоистость структуры органа, хорошо заметная на снимках УЗИ, сделанных на хорошем аппарате;
- Наличие затемнений, связанных с застоем желчи (наличие светлых и темных пятен связана с эхогенностью тканей и жидкостей — подробно об этом читайте здесь);
- При калькулезной форме на УЗИ видны тени от конкрементов — камней.
Обычно УЗ-исследования вполне достаточно, чтобы поставить диагноз и выявить сопутствующие нарушения. Например, в УЗИ брюшной полости входит обследование поджелудочной железы, желудка и селезенки, поэтому в расшифровке результатов указан весь комплекс патологий.
Такое обследование обойдется недорого, и самое главное, не заставит мучиться от боли и неприятных ощущений, что всегда сопровождает эндоскопические методы и зондирование, когда пациент вынужден глотать трубку с видеокамерой на конце. Ещё одно преимущество УЗИ желчного пузыря — абсолютная безвредность, тогда как рентген всегда связан с облучением, а гастроскопия с травмированием гортани и пищевода.
Лабораторные методики диагностики холецистита
Дополнить обследование нужно биохимическим анализом крови с анализом на билирубин — печеночный фермент, превышающий нормы в крови, моче и кале при опасных заболеваниях печени. Биохимическое исследование крови показывает наличие у больных диспротеинемии, выражающейся увеличением глобулинового уровня, особенно выраженное при «отключении» желчного пузыря. Иногда наблюдается увеличение СОЭ и лейкоцитоз.
Наличие холецистита влияет на биохимические желчные показатели. При этой патологии повышается уровень иммуноглобулина G, A, R-белков, увеличиваются. С-реактивный протеин, S-нуклеотидаза, щелочная фосфатаза и малоновый диальдегид. Показатели лизоцима и билирубина обычно снижены.
Другие методы обследования при холецистите
Если нет возможности сделать УЗИ брюшной полости, врач может направить пациента на рентген.
При проведении рентгенодиагностики с беллетристом и яичным желтком можно увидеть деформированный орган. Если заболевание связано с дискинезией желчевыводящих путей гипотонического типа, наблюдается замедленное опорожнение пузыря и, нередко, снижение тонуса желудка. В случае гипертонической дискинезии пузырные размеры уменьшены, а процесс опорожнения ускорен.
Эндоскопическая диагностика
Эти виды исследований позволяют рассмотреть эту область более детально, но соглашается глотать трубку не каждый больной. Кроме этого такое обследование стоит дорого, поэтому некоторые врачи намеренно направляют пациентов именно на эндоскопию.
Наиболее востребованы следующие методики:
- Ретроградная панкреатохолангиография — сочетание эндоскопического метода и рентгена применяется для диагностики патологий желчного пузыря и протоков.
- Лапароскопия с использованием миниатюрных передающих камер. Дает возможность детально рассмотреть различные участки органа и определить наличие камней, опухолей или воспаления. Это обследование применяется для диагностики запущенного хронического холецистита с осложнениями.
Диагностика холецистита — зондирование
Это классический метод обследования пациентов с холециститом и другими заболеваниями печени. Суть методики — получение 3-х порций желчи (А, В и С). Полученный материал отправляют на лабораторное исследование.
В образцах могут обнаруживаться лейкоциты различного происхождения, поэтому этому показателю при диагностике острого и хронического холецистита придается второстепенное значение. Более достоверно о наличии холецистита говорит наличие в порции В лейкоцитоидов, клеточного эпителия, слизи, микролитов, кристаллов холестерина, сгустков, состоящих из билирубинатов и желчных кислот, а также фрагментов пленчатых отложений со стенок пузыря.
При посеве желчи в ней могут обнаруживаться патогенные микроорганизмы, что говорит о бактериальной природе заболевания. Присутствие лямблий свидетельствует о наличии паразитарной инвазии, которая усугубляет течение болезни. У здоровых людей эти простейшие в желчном пузыре не выживают, но при холецистите желчь теряет свои защитные свойства. В результате простейшие поселяются на слизистой оболочке, усугубляя проявления воспаления и дискинезии.
Только полное аппаратное и лабораторное обследование дает возможность точно диагностировать холецистит и назначить верное лечение.
Консервативное лечение острого холецистита
Острый холецистит может вызвать разрыв желчного пузыря и перитонит, поэтому лечение нужно начать немедленно:
- Строгая диета. Обязательное условие — 5-7 дней должен соблюдаться голод и щелочное питье. Кислое содержимое желудка стимулирует моторику (работу) желчного пузыря и производство ферментов поджелудочной, что приводит к переполнению желчного пузыря желчью. Минеральная щелочная вода снижает кислотность, а минимальное потребление пищи приостанавливает процесс желчевыделения. При холецистите назначается диета №5, при которой нельзя есть жирное, жареное, пить газировку и т.д..
- Снятие боли и спазма. Для снятия боли можно принимать анальгетики, спазмолитические препараты или их комбинированные формы. Хорошо помогают от боли при холецистите спазган, пенталгин, спазмалгон. Доктор может прописать холинолитические средства — атропин или платифиллин. Острую боль снимает комплексная инъекция препаратов, состоящая из 2 % р-ра но-шпы, папаверина и 0,2% р-ра платифиллина — по 2 мл с добавлением 1 мл 0,1% р-ра атропина.
- Холод в область печени. В область, где болит живот (боль в животе справа) помещают ледяной пузырь. Греть живот нельзя, тепло усиливает приток крови к желчному пузырю, стимулируя воспаление.
- Снятие симптомов интоксикации. Лечение холецистита дополняется капельницами с введением от 2,5 л растворов за сутки.
- Противомикробные и противопротозойные препараты. Какие именно лекарства потребуются зависит от результатов анализов.
Операция при холецистите
Если болезнь запустить, не избежать оперативного вмешательства — холецистэктомии или лапароскопии. Последний метод применяется для лечения калькулезного холецистита. Доктор удаляет из пузырной полости камни и слизь. Классическая операция проводится при разрыве желчного пузыря, разрушении органа или перитоните — гнойном воспалении органа.
Больным показана диета №5, исключающая жирное, жареное, копченое, газированные напитки, печеное, острые приправы и ограничивающая употребление яиц.
Лечение хронического холецистита
- Диета №5. Соблюдать строгий режим питания придется пожизненно.
- Антибиотики широкого спектра, сульфаниламидные препараты, противопротозойные средства. Пропить лекарства от лямблий придется даже если их не обнаружили.
- Холецистокинетики. Эти препараты улучшают отток желчи. Доктор назначает магнезию, гипофизин, карлварскую соль. Чтобы лечение лучше работало, пищу дополняют растительным маслом, а сахар заменяют ксилитом и сорбитом.
- Спазмолитики. При гипертоническом типе (спазм протоков) применяют но-шпу, атропин, платифиллин.
Дополнить лечение можно отваром лекарственных растений: кукурузных рылец, шиповника (можно купить сироп холосас), желчегонных сборов.
Важно понимать, что при хроническом воспалении в желчном пузыре диагностика холецистита должна проводиться регулярно.
Где пройти обследование при холецистите в Санкт-Петербурге
При наличии признаков холецистита обязательно пройдите УЗИ. Сделать это можно в клинике Диана в СПБ, Здесь можно сдать все анализы и пройти информативные диагностические процедуры в любой удобный вам день, в том числе и в выходные.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Утолщение стенки желчного пузыря. УЗИ признаки холецистита
При сканировании желчного пузыря у пациентов натощак необходимо измерить толщину стенки органа. Неизмененная стенка должна быть тонкой (3 мм или меньше). Если толщина стенки желчного пузыря превышает 3 мм, необходимо подозревать наличие патологических изменений. Утолщение стенки желчного пузыря является неспецифическим признаком и может быть вызвано его сокращением после приема пищи, холециститом, асцитом, СПИДом, гипоальбуминемией, гепатитом, застоем при сердечной недостаточности, аденомиоматозом или опухолью.
Поскольку утолщение стенки является неспецифическим признаком, то устанавливать диагноз холецистита только по одному этому признаку клиницист должен с осторожностью. Врач должен получить ультразвуковое изображение желчного пузыря как натощак, так и после приема пищи, который вызывает сокращение желчного пузыря, чья стенка при этом может выглядеть утолщенной.
Сонографический вид утолщенной стенки желчного пузыря зависит от степени утолщения и от степени выраженности отека. Ультразвуковое изображение утолщенной стенки имеет среднюю или низкую эхоплотность. Иногда изображение является исчерченным, например стенка может одновременно содержать беспорядочно расположенные анэхогенные поля или эхогенные включения.
При оценке желчного пузыря следует отличать диффузное утолщение его стенки от локального. Как уже было отмечено, диффузное утолщение стенки желчного пузыря может наблюдаться при широком спектре патологических изменений, в то время как локальное утолщение может быть вызвано опухолью.
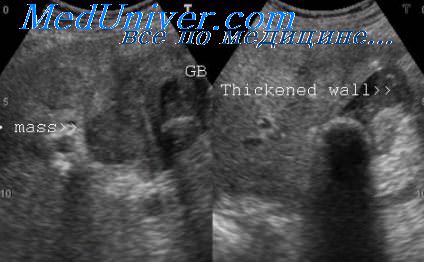
УЗИ признаки холецистита
При осмотре пациента, жалующегося на боль в животе, хирург должен предполагать наличие острого холецистита. В большинстве случаев острого холецистита выявляются желчные камни (камни часто располагаются в пузырном протоке или шейке желчного пузыря). Острое воспаление желчного пузыря вызывается обструкцией желчного протока. Стенка желчного пузыря считается утолщенной, если она толще 3 мм. Ультразвуковая плотность стенки при холецистите колеблется от средней до гипо- или анэхогенной (расслоенной).
При проведении исследования сканирование должно выполняться в положении пациента на спине и на левом боку. Как уже было отмечено, поворот пациента на бок создает условия для перемещения мелких камней, находящихся в шейке желчного пузыря, в сторону дна. Если камень не перемещается из шейки желчного пузыря, это указывает на то, что он может оказаться «вколоченным».
Ультразвуковые данные, характерные для острого холецистита, включают в себя: а) утолщение стенки (более 3 мм); б) желчные камни; в) положительный сонографический симптом Murphy; г) возможное наличие сгустков желчи; д) возможное расширение желчного пузыря (до 5 см или более в поперечном размере); е) возможное наличие перипузырной жидкости.
Если во время УЗИ выявлены желчные камни и утолщение стенки желчного пузыря, попробуйте оказать умеренное давление на переднюю брюшную стенку датчиком, расположенным непосредственно над дном желчного пузыря. Возникновение локального напряжения мышц брюшной стенки свидетельствует, скорее всего, о наличии острого холецистита. Врачи обозначают местное мышечное напряжение как ультразвуковой симптом Murphy.
Видео техники определения симптомов воспаления желчного пузыря – пузырных симптомов
– Также рекомендуем “Гангренозный холецистит. Сгустки желчи на УЗИ”
Оглавление темы “УЗИ желчного пузыря”:
1. Заболевания желчного пузыря и холелитиаз. Признаки холелитиаза
2. Утолщение стенки желчного пузыря. УЗИ признаки холецистита
3. Гангренозный холецистит. Сгустки желчи на УЗИ
4. Перихолецистит и сокращенный желчный пузырь. Полипы желчного пузыря на УЗИ
5. Рак желчного пузыря. Двенадцатиперстная кишка или желчные камни на УЗИ
6. Билиарная система на УЗИ. Ультрасонографический вид билиарного тракта
7. Измерение желчных протоков на УЗИ. Размер общего желчного протока и употребление жирной пищи
8. Техника узи желчного пузыря. Последовательность сканирования желчного пузыря
9. Сканирование левой ветви воротной вены. Визуализация желчного пузыря
10. УЗИ желчного пузыря на боку. Измерение общего печеночного протока
Источник
Заболевания желчного пузыря приносят много неприятных минут пациентам, при этом на начальных этапах они эффективно лечатся даже народными методами. Чтобы выявить проблему, достаточно сходить на УЗИ желчного пузыря. Это неинвазивный, эффективный и безопасный метод выявления нарушений и аномалий развития органа. Как правило, для постановки более точного диагноза процедура проводится в комплексе с исследованием печени и поджелудочной железы.
УЗИ брюшной полости в комплексе с УЗИ желчного пузыря – 1000 руб. Консультация врача по результатам анализов или УЗИ — 500 руб.
Показания к УЗИ желчного пузыря
Ультразвуковое исследование – наиболее доступный и эффективный способ диагностики заболеваний. С его помощью можно выявить практически все многообразие патологий желчевыводящей системы. Назначение на прохождение ультразвукового исследования желчного пузыря дают гастроэнтеролог или терапевт, но многие пациенты приходят на обследование самостоятельно.

Пройти УЗИ в обязательном порядке нужно, если есть:
- частые боли в правом подреберье;
- дискомфорт, распирание или чувство тяжести в области печени (справа, под ребром);
- симптомы острого или хронического холецистита — пожелтение кожи, тошнота;
- ощущение горечи во рту;
- желтоватый цвет кожи и слизистых, могут желтеть склеры глаз;
- тошнота, рвота с примесью желчи;
- желчнокаменная болезнь — боли, «ворчливое» настроение;
- травмы брюшной полости;
- панкреатит — диагноз ставится врачом, но симптомы также связаны с тошнотой, «тихими» болями в животе;
- интоксикация (отравление) организма различного характера;
- неудовлетворительный анализ крови;
- излишняя масса тела — ожирение практически всегда сопровождается проблемами с желчным пузырем и другими органами ЖКТ;
- нарушения питания (злоупотребление острой, жирной, жареной, копченой пищей; сбои в режиме питания; частые низкокалорийные диеты).
Также УЗИ желчного пузыря нужно будет пройти при осуществлении контроля за состоянием больного или после хирургического вмешательства.
Гинеколог направит на процедуру при выборе и назначении оральных контрацептивов для предупреждения зачатия или в качестве гормонозаместительной терапии (противозачаточные препараты могут спровоцировать обострение некоторых заболеваний желчевыводящей системы).
Также процедура рекомендуется при комплексной диагностике новорождённых. Для более старших детей показанием к УЗИ может являться рвота, частые поносы, беспричинная потеря массы тела, плохой аппетит, боль в брюшной полости с нечётким местом расположения и др.
Что может выявить узи, при сканировании желчного пузыря
Ультразвуковое обследование незаменимо в выявлении множества заболеваний:
- воспаление желчного пузыря (острый и хронический холецистит);
- холестаз — застой желчи;
- желчнокаменная болезнь — хорошо видны камни, песок и даже осадок;
- злокачественные и доброкачественные образования;
- холестероз – накопление холестерина на стенке пузыря;
- эмпиема – гнойный воспалительный процесс;
- врождённые аномалии развития;
- водянка – расширение пузыря, вызванное частичной или полной закупоркой протока;
- гангрена – отмирание тканей стенок;
- билиарный сладж – наличие песка в желчном пузыре (осадок);
- дискинезия – нарушение моторики органа и оттока желчи;
- перфорация – нарушение целостности.
Однако, УЗИ не может выявить небольшие камни. На их присутствие указывает расширенная желчевыводящая протока выше места закупорки.
Врожденные патологии, видимые на УЗИ
- Агенезия желчного пузыря — органа. Аномалия встречается редко — в 0.01-0.04 %.
- Эктопия желчного пузыря — размещение не там, где положено (за брюшиной, между правой долей печени и диафрагмой).
- Двойной желчный пузырь — 1 случай на 3000 – 4000 пациентов.
- Множественные перегородки в органе — часто путают с острым холециститом или полипозом.
- Дивертикулы (выпячивание стенок) желчника.
- Аномальный размер – слишком большой или слишком маленький желчный пузырь. Орган шириной более 4 см часто путают с острым холециститом, обтурацией желчных проходов. Желчный пузырь менее 2 см симулирует холецистит и вирусный гепатит.
При желчекаменной болезни
Камни и песок в желчном пузыре есть у каждого шестого человека. Развитие конкрементов увеличивается с возрастом из-за ожирения, резкого похудения, неправильной пищи. Также камни образуются при приеме цефалоспориновых антибиотиков.
В основном конкременты состоят из холестерина и кальция (билирубината, карбоната). 10% камней содержат только холестерин. На УЗИ желчного пузыря любые конкременты отлично видны, в том числе доктор видит и флотирующие камни (легкие, трассирующие в желчи). А вот их количество часто остается загадкой.
Сладж
Сладж — это осадок холестерина и билирубина на слизистой стенок желчного пузыря. Он возникает при голодании, спазмах (обструкции) желчевыводящих путей и при гемолитической анемии. При кровоизлиянии, скоплении гноя и отмирании тканей наблюдается картина, схожая с наличием сладжа. Поэтому, если доктор подозревает такие проблемы, проводится дополнительная диагностика, в первую очередь нужно будет сдать кровь..
УЗИ при остром и хроническом холецистите
Этот диагноз связан с воспаление желчного пузыря и является спутником желчекаменной болезни в 20% случаев. Болезнь связана с закупоркой протоков камнями и присоединением инфекции. У большинства пациентов при холецистите заметно утолщены стенки органа. Симптом Мерфи (боль при надавливании датчиком) — положительный.
В диагностике острого холецистита часто используют доплеровское сканирование артерии желчника — кровоток будет повышен. С помощью УЗИ желчного также выявляются осложнения острого холецистита — эмпиема желчного пузыря, перфорация (разрыв), свищ и гангрена органа, эмфизематозный и геморрагический холецистит.
При хроническом холецистите врач видит утолщенную стенку пузыря с нечеткими контурами.
Полипы желчного пузыря
УЗИ желчного пузыря выявляет 2 типа полипов — аденоматозные и холестериновые. Особенно опасные аденоматозные, так как они могут перерождаться в рак. Полипы желчника не дают симптомов и выявляются только УЗ-методом. Полипы до 1 см сразу же стявятся под подозрение на озлокачествление, поэтому требуют серии повторных УЗИ (через 3 месяца и полгода) с динамикой роста новообразования. Полипы от 1 см удаляют, независимо от их типа, так как идентифицировать холестериновый полип от аденоматозного сложно.
УЗИ желчного пузыря при подозрении на рак
Чаще всего поражает орган – аденокарцинома. Считается что ее причина — желчекаменная болезнь, так как она выявляется параллельно с онкологией у 80% пациентов. В группе риска женщины старше 70 лет. Выглядит раковая опухоль как подпеченочное образование, совместно отмечаются утолщение стенок желчника, камни, полипы, поражение лимфатических узлов.
ПРи подозрении на патологию нужно сдать анализы на онкомаркеры.
Как подготовиться к процедуре
Подготовка к УЗИ желчного пузыря не представляет собой ничего сложного. Главное, выполнить два обязательных условия – очищенный кишечник без скопления газов и последний приём пищи и напитков за 7-8 часов до процедуры, чтобы дать время желчному пузырю наполниться желчью.
Для успешной подготовки к УЗИ и наиболее точных его результатов необходимо следовать специальной диете. За 2-3 дня до обследования придется:
- Отказаться от употребления алкоголя и продуктов, вызывающих метеоризм (газированные напитки, свежие овощи и фрукты, молочная продукция, зерновой хлеб и дрожжевые изделия, бобовые). Больным сахарным диабетом разрешается утром легкий перекус – чай с сухарем.
- Во время еды 2-3 раза в день принимать пищевые ферменты (мезим, панкреатин и т.д.) и специальные адсорбенты (смекта, эспумизан, активированный уголь, мотилиум).
В пищу рекомендуется употреблять творог (невысокой жирности), рыбу (вареную или приготовленную на пару), говядину или мясо курицы, каши на воде.
Накануне обследования:
- Ужин должен быть легким и питательным, при этом не позднее 19.00.
- Очистить кишечник естественным путём. Если есть проблемы со стулом, можно воспользоваться клизмой, микроклизмой (продается в аптеке) или принять слабительное средство, не содержащее сенну. Лучше всего взять гутталакс или др. средство контролируемым по времени действием.
- Запрещается курение и пользование жевательной резинкой. Любое действие, связанное с глотанием, слюноотделением, вызывает выработку желчи.
Главное требование – проведение процедуры строго натощак. Если УЗИ назначено на утреннее время, завтракать и даже пить воду нельзя, если на послеобеденное время – разрешается легкий утренний перекус (последний приём пищи должен быть за 7-8 часов до процедуры).
Грудным младенцам сделайте паузу в кормлении. Прекратить кормление нужно за 3-3,5 часа до процедуры.
Подготовка к функциональному УЗИ с пищевой нагрузкой
Такое обследование назначается, если доктор хочет проследить качество выработки и движения желчи по желчным путям. Обследование очень информативно и ему нет альтернативы.
Если назначено функциональное УЗИ с пищевой нагрузкой, то все рекомендации по подготовке сохраняются. Дополнительно пациенту необходимо принести, так называемый, желчегонный завтрак: 200-300 мл сливок, сметаны или творога (20-25% жирности) и 2-3 яйца (вареных или сырых). Специалист осмотрит желчный пузырь до еды, затем после завтрака, когда желчь начнет активно вырабатываться и перемещаться.
Как проводится исследование
Гастроэнтеролог может направить на два вида УЗИ желчного пузыря: простое и функциональное. Процедуры будут несколько различаться и по длительности, и по методике обследования, и по результатам.
Простое УЗИ желчного пузыря
Для исследования применяется ультразвуковой наружный датчик, поэтому процедура совершенно безболезненная и безопасная. Пациент ложится на кушетку спиной и оголяет живот. На исследуемый участок тела врач наносит специальный проводящий гель, чтобы улучшить контакт кожи с датчиком и проходимость ультразвуковых волн вглубь тканей.
Если полноценному обследованию желчного пузыря мешают петли кишечника, врач попросит пациента глубоко вдохнуть с задержкой дыхания, лечь на левый бок или занять коленно-локтевую позу. Также пациента могут попросить встать и несколько раз наклониться вперед, чтобы была возможность выявить камни и песок в пузыре.
Функциональное УЗИ желчного пузыря — эхохолесцинтиграфия
Такой вид исследования ещё называется динамической эхохолесцинтиграфией. Он позволяет оценить не только норму желчного пузыря, но и проверить его сократительную функцию.
Изначально проводится обыкновенное исследование натощак. После этого пациенту необходимо съесть желчегонный завтрак, включающий 2 яичных желтка (вареные или сырые), 200-300 г сметаны, творога или сливок. Затем исследование повторяют три раза (спустя 5, 10 и 15 минут) для функциональной оценки органа и его протоков.
УЗИ желчных протоков при удалённом желчном пузыре (динамическая эхохоледохография)
Изначально специалист проводит обыкновенное УЗИ. После этого пациент принимает некоторую пищевую нагрузку – раствор сорбита. Спустя 30 минут и 1 час проводится повтор процедуры.
Расшифровка УЗИ желчного пузыря
Желчный пузырь находится в нижней части правой доли печени. Орган в нормальном состоянии имеет грушевидную (эллиптическую) форму. Состоит из 3-х отделов: дна, тела и шейки. У желчного пузыря без патологий ровная гладкая стенка толщиной до3 мм. Длина органа — до 10, ширина – до 3 см.

Орган имеет простое строение. Шейка желчника переходит в желчный проток, впадающий в печеночный проток. Соединение протока желчного пузыря с общим печеночным протоком преобразуется в общий желчный проток. Общий проток выходит из ворот печени и пересекая толщу желудочно-двенадцатиперстной связки проходит к задней стенке двенадцатиперстной кишки. Далее он попадает в головку поджелудочной железы, где протоки двух органов соединяются. Далее объединенные протоки открываются благодаря Фатерову соску на внутренней стенке нижнего отдела двенадцатиперстной кишки.
Объем желчника у взрослого человека до 50 мл. При деформации (перерастяжении органа) образуются складки слизистой желчного пузыря вогнутые вовнутрь. Исследование предусматривает оценку нескольких главных параметров, таких как форма, размер органа, толщ

