Можно ли делать колоноскопию после удаления желчного пузыря
10174 просмотра
9 мая 2018
Здравствуйте, уважаемые доктора! Пять лет назад мне удалили лапароскопом желчный пузырь. После операции три месяца соблюдала строгую диету, все было хорошо. А через три года началась мука. Стал болеть правый бок, под ложечкой, расписание живота после еды, метеоризм, отрыжка, понос, боли в кишечнике, появился панкреатит, доуденит, атрофический гастрит.каждые три месяца идёт воспаление всего ЖКТ. После еды сразу кислоты во рту. Затем через час- два горько. Язык обложен, белым налетом.боли в районе пупка и правее срединной линии. Изжоги нет, рвоты нет. Иногда подталкивает не сильно. Что со мной такое происходит и как это лечить? Особенно меня донимает кислый привкус после еды. Язык иногда горит. Буду благодарна за ответ.
Хирург
Здравствуйте Галина, обследуйтесь для начала, чтобы поставить точный диагноз. На постхолецистэктомический синдром не похоже. Рекомендую ФГДС, УЗИ органов брюшной полости и колоноскопию. Также необходимо сдать анализы: полный анализ крови, полный анализ мочи, полный анализ кала, биохимию крови (АЛТ, АСТ, билирубин, ЩФ, ГГТ).
Лишь по “голому” Вашему описанию бездоказательно диагнозов и жалоб диагноз не поставить. Обследуйтесь. Результаты можете прислать мне в личку или на почту. Проконсультирую, помогу разобраться.
Если есть результаты исследований и анализов любой давности (не старше года) присылайте, хотя бы предварительные выводы сделаем.
Всего доброго.
Галина, 9 мая 2018
Клиент
Михаил, спасибо за ответ. ФГДС ДЕЛАЛА ГОД НАЗАД, заключение:рефлюкс- эзофагит1 ст. Недостаточной кардии. Очаговой гастрит с участками атрофии слизистой.реактивный дуоденит. УЗИ органов брюшной полости тоже делала заключение: УЗИ признаки диффузных изменений поджелудочной железы. Печень и селезенка в норме. Желчный удален. Холедок в норме, портальная вена тоже. Вот только подж.железа была увеличена в размерах, точнее её головка. Колоноскопию не делала. Робею перед этой процедурой. Давно ещё делала рентген кишечника с контрастировал тем. Спайки есть после операционные. Общ,ан крови в норме, биохимия тоже вся в норме. Меня интересует МОЖНО ЛИ ПРИМЕНЯТЬ ЖЕЛЧЕГОННЫЕ ПРЕПАРАТЫ, ПОСЛЕ УДАЛЕНИЯ ЖЕЛЧНОГО ПУЗЫРЯ? При эндоскопической исследовании желудка в нем была желчь и в 12 персоной кишке тоже.
Невролог, Терапевт
Добрый день! Кислота во рту, обложенный язык, жжение указывают на выраженный гастрит, скорее всего, с повышенной кислотностью. Когда проводилось ФГДС? Пробовали ли препараты типа Омепразола, Фамотидина? Чем вообще пользуетесь из медикаментов?
Галина, 9 мая 2018
Клиент
Виктория, я была на приёме у гастроэнтерологов, в прошлом году, он мне приписал принимать нольпазу, я её принимала, было значительное улучшение и маалокс. Но вот не уточнил до еды его принимать или после. Нольпазу долго принимать не могу. Начинают повышаться печеночные ГГТП, ЩФ.
Галина, 9 мая 2018
Клиент
Виктория, можно ли мне принимать желчегонное препараты? У меня постоянная тяжесть в правом подреберье. Через пару дней иду на УЗИ брюшной полости по записи.
Хирург
Еще раз пишу, Галина, не похожи Ваши жалобы на ПХЭС (состояние после удаления желчного пузыря) – не сходятся жалобы. Там как минимум панкреатит явный, с оттоком желчи, соглашусь есть проблемы. Вышеуказанные в вопросе жалобы Вас 3 года беспокоят, я правильно понял?
Анализы нужны для точного диагноза (я бы даже сказал диагнозов).
Уже как минимум атрофический гастрит и панкреатит хронические вырисовались. А это Вы недообследованная.
Рекомендую мой список сдать. ФГДС и УЗИ свежие сделать конечно. И обратитесь к хорошему гастроэнтерологу (по отзывам ориентируйтесь). Лучше который консультирует хоть и платно, но в гос.учреждении. Тут нужно индивидуальное составление диеты и комплексное медикаментозное лечение. Желчегонные погоды не сделают. Вот таков мой совет.
Хирург
Мое мнение, что никто из специалистов здесь на сайте хорошего комплексного лечения Вам не назначит. Не хватает информации плюс нет очного осмотра. Ко мне обращались пациентки за помощью с “не одним” заболеванием желудочно-кишечного тракта, но они хотя бы были всесторонне обследованы и присылали протоколы исследований, а не перепечатывали (это слишком субЪективно и возможны опечатки).
Очная консультация гастроэнтеролога – единственный выход.
Галина, 9 мая 2018
Клиент
Михаил, спасибо большое. Я поняла Вас. Дообследуюсь. А колоноскопию можно заменить чем то? МРТ или ещё что то. Уж очень не хочется её делать, больно.
Хирург
Есть вариант виртуальной колоноскопии – накачивают воздух в толстый кишечник и делают серию снимков по КТ (не болезненная процедура). Весьма информативно, но никогда не заменит колоноскопию (реальную видеосъемку слизистой кишечника). Как вариант можно пройти колоноскопию под обезболиванием или даже наркозом. К тому же, если на виртуальной колоноскопии обнаружат новообразование (полип или опухоль) – онкологи все равно попросят пройти колоноскопию (виртуальной они не доверяют). Решать опять же Вам.
Все же лучше колоноскопия.
Хирург
Забыл упомянуть о том факте, что, если обнаружат какое либо новообразование – биопсию для точного гистологического исследования опять же только в ходе колоноскопии можно взять.
Галина, 9 мая 2018
Клиент
Михаил, хорошо. Я поняла Вас. И ещё вопрос. Скажите гастрит с участками атрофии слизистой это опасно? Предраковое заболевание, я правильно поняла? Как с этим бороться? У меня от глотка красного вина начинается дикая боль под ложечкой , минут 5 потом проходит. Именно от вина, на водку такой реакции нет. Это все гастрит?
Терапевт
Уважаемая Галина! У вас постхолецистэктомический синдром, это частое состояние после удаления желчного пузыря. Вам необходимо: один раз в полгода проводить деконтаминацию кишечника, которая заключается в следующем: ципрофлоксацин 250 мг*2р/сут (5 дней)+альфанормикс 200 мг, по 2 таб*3р/сут (14 дней!)+дюспаталин или спарекс 200 мг*2р/сут, за 20 мин до еды (14 дней). Далее через 14 дней нормобакт по 1 саше*2р/сут, во время еды 10 дней. Это вы должны повторять каждые 6 месяцев.
Кроме того, Урсосан в дозе соответствующей весу (напишите какой вес, я расчитаю дозу) сначала в насыщающей дозе, затем постоянно в малых дозах. И пектин, лучше яблочный, постоянно добавлять в пищу. Это сорбент.
Сейчас во время обострения возвращаетесь к диете №5 , и около месяца принимаете фестал по 1 таб во время еды. Пейте больше воды, она тоже будет способствовать движению желчи путем увеличения ее текучести.
Галина, 9 мая 2018
Клиент
Лариса, спасибо за ответ. Мой вес сейчас 72 кг, но я сейчас на строгой диете номер 5 и вес продолжает снижаться.а из ферментов я пью сейчас микразим 10000. Что лучше фестал или микразим?
Галина, 9 мая 2018
Клиент
Лариса, можно ли мне употреблять чай с мятой? Не навредить ли она?
Терапевт
Лучше фестал, в нем желчные кислоты, которых не хватает из-за нарушения поступления желчи в двенадцатиперстную кишку.
Урсосан 250 мг, по 1 капсуле утром во время еды и две капсулы на ночь. Так 1 месяц, далее постоянно по 1 капсуле на ночь.
Мяту можно.
Галина, 9 мая 2018
Клиент
Лариса, спасибо большое Вам за ответ. Прошла 5гастроэнтерологов. Вы третий человек кто ставит мне постхолецистэктомический синдром. У меня обострения повторяются раз в 6-10 месяцев. И то сама виновата, иногда ,,сбегают,, с диеты и могу чего нибудь покушать такого, что мне нельзя. Спасибо Вам! Буду лечиться по Вашим рекомендациям.
Терапевт
Терапевт
Здравствуйте,Галина!К назначенным выше обследованиям добавлю: кровь на альфа-амилазу(панкреатит?),к назначениям-капсулы Пепсан-Р по 1 на ночь,(минимум через 2 часа после еды) в течение месяца-заживляет эрозии, защищает слизистую.
А вообще-первый Ваш друг-это диета. Понятно, что это скучно,трудно. Но, поверьте, если Вы поищете не просто “стол№5”,а именно меню ( в виде кулинарных рецептов блюд с распределением в течение дня) при ПХЭС,панкреатите,гастрите-то жизнь после удаления ЖП покажется намного “вкуснее” и интереснее)))
Галина, 9 мая 2018
Клиент
Альфира, спасибо большое! Я попробую обязательно, потому что уже бросает из крайности в крайность. А вдруг поможет.
Галина, 9 мая 2018
Клиент
Альфира, кровь на альфа- амилазы сдавала совсем недавно, все в норме. Похоже проблема кроется в неправильном поступлении желчи в кишечник. От этого все мои проблемы
Терапевт
Галина,забыла один препарат.Омепразол 20 мг,по 1 капсуле за 30 мин до еды *2 р/сут 2 недели,потом 1р/сут по утрам ещё 2 недели.
Галина, 9 мая 2018
Клиент
Невролог, Терапевт
Галина, верните Омепразол курсами по 2 недели 2-3 р/год. Принимается по 1 капсуле (20 мг) х 2 р/д за 20-30 мин ДО еды. Желчь прежде всего расщепляет жиры, потому при употреблении жиров любого происхождения у Вас получается недостаток своих ферментов для пищеварения. Препараты, замещающие свои ферменты, обязательны при употреблении соответствующей пищи. Препарат выбора в Вашем случае- Фестал. По поводу желчегонных вопрос сложный, я бы заочно не рискнула их назначать. От жжения хорошо помогает Урсосан.
Терапевт
Здравствуйте, Галина. Ваши заболевания: хронический панкреатит, хронический гастрит,рефлюкс- эщофагит. Лечение,положительно влияющее на симптомы всех заболеваний: омепразол 20мг 2раза в день до еды ( если плохо переносить,можно заменить на фамотидин в той же дозе); фестал по 2т 3 раза в день во время еды, тримедат 1т 3 раза в день, всё это на месяц. При кислом привкусе во рту примите антарейт( или релцер). И,конечно,постоянно соблюдайте диету 5. Атрофический гастрит- не предрак. Предрак- если обнаружится дисплазия,особенно тяжёлая.
Галина, 9 мая 2018
Клиент
Ирина, спасибо большое за грамотный ответ!) Буду лечиться!
Гематолог, Терапевт
Сдайте анализ на хеликобактер, пцр на протозойные инфекции и гельминтозы, копрограмму, бак посев кала, принимайте курсом дюспаталин, омез, наладьте питание. Антибиоитки и ферменты по необходимости назначит врач.
Галина, 9 мая 2018
Клиент
Анастасия, хорошо, спасибо! Омез переношу не очень, потому мне его и заменили на нольпазу. Но, омез, наверное, эффективнее бороться с кислотой?
Педиатр, Терапевт, Массажист
Добрый день. Как – то с желчным пузырём это все не вяжется. Обследовать нужно весь кишечник у грамотного гастроэнтеролог.
Галина, 10 мая 2018
Клиент
Наталья, а как боль под ложечкой и тяжесть там же связаны с кишечником? Я думала кишечник болит в животе, а не под ложечкой.То, что надо обследоваться, в этом Вы правы.
Педиатр, Терапевт, Массажист
Описанные Вами симптомы , все, кроме локализации боли и горечи во рту не совсем походят на проблемы с желчным. Больше данных за кишечную и желудочную патологию. Болеть под ложечкой может и желудок и кишечник и поджелудочная железа.
Галина, 10 мая 2018
Клиент
Гинеколог, Кардиолог, Венеролог
Здравствуйте. Похоже на гастрит с повышенной кислотностью и затруднение оттока желчи.для уточнения диагноза обратитесь на прием к гастроэнтерологу вас дообслелуют и назначат лечение
Галина, 10 мая 2018
Клиент
Татьяна, спасибо большое за ответ!
Психолог, Сексолог
А вы что отменили диету? Вам нужно полное и доскональное обследование жкт у опытного гастроэнтеролога. Только после этого можно будет назначить лечение.
Галина, 11 мая 2018
Клиент
Тарас, спасибо за ответ!)
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
30 Января 2004 г.
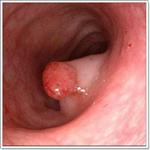
Если Вы наблюдаетесь у врача-проктолога, он может направить Вас на эндоскопическое исследование кишечника – колоноскопию. Колоноскопия – это современный эндоскопический метод диагностики, помогающий обнаружить различные заболевания толстого кишечника. Несомненным плюсом колоноскопии является своевременная диагностика воспаления, опухолей, язвенных образований и полипов на ранней стадии развития.
Однако, по отзывам пациентов, прошедших это исследование, колоноскопия – далеко не безболезненная и не самая приятная процедура. Такие пациенты охотно делятся своим опытом на различных форумах в Интернете, описывая страхи и отрицательные эмоции пациентам, которым только предстоит пройти колоноскопию. В итоге многие из них откладывают визит к врачу из-за страха перед возможной болью, тем самым серьезно затрудняя диагностику заболеваний толстой кишки. Возможна ли колоноскопия без боли, под наркозом – вот главный вопрос, который прежде всего волнует таких пациентов.
Как проводится колоноскопия
Колоноскопия проводится с помощью специального эндоскопического аппарата – колоноскопа – устройства с длинным и гибким кабелем, оснащенного подвижной частью, позволяющей не только видеть внутреннюю стенку кишечника, но при необходимости произвести забор ткани слизистой оболочки кишечника для дальнейшего гистологического исследования.
При обнаружении подозрительного участка слизистой у врача есть возможность сфотографировать его, чтобы затем рассмотреть выбранную область более внимательно. Это позволяет избежать повторной колоноскопии и поставить более точный диагноз благодаря высокому качеству цифровой фотографии.
Колоноскопия проводится при положении больного лежа на левом боку, с подогнутыми коленями. Эндоскопист осторожно вводит колоноскоп, продвигая объектив глубже в толстый кишечник. Воздух, подаваемый через колоноскоп, расправляет петли кишечника, облегчая продвижение аппарата и позволяя врачу лучше рассмотреть труднодоступные участки кишечника. Если колоноскопия выполняется без обезболивания, чаще всего она вызывает у пациента неприятные ощущения в животе. В зависимости от индивидуальной болевой восприимчивости, боль может быть различной интенсивности – от умеренной до довольно сильной.
Зачем нужна колоноскопия
Не секрет, что многие заболевания толстого кишечника, и в особенности это касается онкологических заболеваний, могут протекать бессимптомно, ничем не выдавая своего развития. Чем раньше будет пройдена колоноскопия, тем более точным будет диагноз, и тем быстрее врач-проктолог сможет назначить Вам лечение для решения Вашей проблемы.
Иногда разные заболевания имеют одинаковые симптомы и для дифференциальной диагностики и назначения эффективного лечения врачу требуется «увидеть» проблему, что сделать при других методах исследования толстого кишечника бывает затруднительно. Кроме того, во время колоноскопии при необходимости можно выполнить сразу требующиеся лечебные манипуляции – например, удалить полип. Колоноскопия в этом случае – идеальный вариант диагностики.
Показания к колоноскопии
- Слизь или кровь в стуле.
- Хронические запоры или диареи, их чередование.
- Полипы прямой кишки.
- Подозрения на неспецифический язвенный колит (НЯК) и болезнь Крона.
- Железодефицитная анемия.
- Боль в кишечнике.
- Подозрение на экстрагенитальный эндометриоз с поражением толстого кишечника.
- Необходимость биопсии слизистой толстого кишечника.
Подготовка к колоноскопии
Для проведения колоноскопии необходимо, чтобы в просвете толстого кишечника не было кишечного содержимого и жидкости. Это позволит эндоскописту продвинуть колоноскоп на нужное расстояние и выполнить необходимый объем диагностических исследований внутренней поверхности кишечника.
Для подготовки кишечника к исследованию Вам необходим прием препарата FORTRANS («Beaufour Ipsen») французского производства. Прием данного препарата избавляет Вас от необходимости очищения кишечника с помощью клизм и других методов.
Мы рекомендуем принимать FORTRANS не ранее чем через 2 часа после еды. 1 пакетик требуется растворить в 1 литре воды, можно добавить для вкуса немного сока без мякоти. В течение часа Вам необходимо выпить 1 литр раствора. Прием препарата необходимо закончить самое позднее за 3 часа до процедуры. Полное очищение кишечника достигается при приеме 4 литров раствора (4 пакетика). Вам необязательно голодать: не разрешается прием только твердой пищи, но Вы можете пить воду, чай, сок без мякоти, выпить чашку бульона.
Колоноскопия без боли в ГУТА КЛИНИК
Не хотите терпеть боль? И не надо! В ГУТА КЛИНИК колоноскопия проводится без боли и дискомфорта на современном аппарате Olympus, позволяющем получить подробную информацию о состоянии толстого кишечника.
Колоноскопия во сне – процедура, которой не боятся наши пациенты, т.к. обладают всей полнотой информации по ее проведению. Колоноскопия во сне – не просто диагностическая, но и лечебная процедура. При необходимости во время колоноскопии возможно удалить полип или инородное тело, взять образец ткани опухоли для анализа, провести другие лечебные манипуляции.
Колоноскопия во сне – абсолютно безопасная процедура, какие-либо осложнения или последствия после ее проведения исключены. Во время колоноскопии рядом с Вами находятся врач-эндоскопист, анестезиолог и медицинская сестра, наблюдающие за Вашим состоянием. Для погружения больного в медикаментозный сон специалисты ГУТА КЛИНИК используют ненаркотические препараты, не оказывающие вредного воздействия на организм пациента.
Благодаря применяемым препаратам пациент полностью избавлен от боли и страха перед проведением исследования. Колоноскопия под наркозом проводится в течение 15-25 минут, хорошо переносится большинством пациентов.
Врачи ГУТА КЛИНИК рекомендуют в обязательном порядке пройти колоноскопию:
- Пациентам в возрасте 50 лет и старше.
- Пациентам, имеющим близких кровных родственников с диагностированными опухолями толстой кишки, полипами, миомами матки.
- Пациентам, перенесшим операцию по удалению желчного пузыря.
- Пациентам с диагнозами «хронический язвенный колит», «рак желудка», «рак молочной железы», «рак матки».
Источник
Лапароскопия – один из методов хирургического вмешательства в полость живота. Процедура может проводиться как с целью диагностики, так и для удаления органов частично или полностью, и для извлечения конкрементов, в них содержащихся. Так, например, удаление камней из жёлчного пузыря, или удаление самого органа происходит, чаще всего, именно во время лапароскопического вмешательства. Лапароскопия органа считается более безопасным для пациента оперативным вмешательством, нежели полноценная полостная операция, а точность и успешность её проведения напрямую зависят от уровня квалификации хирурга.
Как работает жёлчный пузырь, чем опасны заболевания и патологии органа
Жёлчный пузырь является полым органом в виде мешочка грушевидной формы. Он располагается в брюшной полости, в специальной выемке на поверхности печени, с которой образует тесную функциональную взаимосвязь. Орган непосредственно принимает участие в процессе переваривания пищи: он отвечает за накопление жёлчи. В свою очередь, жёлчь вырабатывается печёночной паренхимой. Пока печёночные структуры производят жёлчь, она собирается в пузыре.
Когда в организм поступает еда, жёлчный выбрасывает в двенадцатиперстную кишку собранную жидкость, где она, вместе с ферментами кишечника и поджелудочной железы, начинает процесс переваривания пищевого комка, поступившего из желудка. Кроме того, стенки пузыря продуцируют слизь и вырабатывают антихолецистокинин – гормон, отвечающий за расслабление мышечной мускулатуры пузырных стенок. Вместительность органа составляет около 60-80 миллилитров.
Структурно жёлчный пузырь представлен дном, стенками (средней частью) и шейкой. Последняя переходит в узкий пузырный проток. В области шейки органа присутствует функциональный перегиб, поэтому шейка расположена под некоторым углом по отношению к телу.
Ненормированный рацион, врождённые нарушения строения и общие отклонения в работе пищеварительного тракта нередко становятся катализатором развития ряда заболеваний жёлчного пузыря. Проявляющиеся их последствия опасны не только сбоями в процессах переваривания пищи. Так как все элементы пищеварительной системы тесно связаны между собой, нарушения в работе пузыря, в первую очередь, негативно сказываются на печени. В некоторых случаях, застойные процессы в органе становятся причиной воспалений ткани печени, вплоть до билиарного цирроза.
Жёлчный пузырь и жёлчевыводящие пути подвержены развитию таких болезней:
- холелитиаза: желчнокаменной болезни, когда в полости пузыря или протоков образуются камни-конкременты;
- дискинезии: нарушений сократительной функции мышечной мускулатуры органа и протоков;
- холецистита: воспалительных и некротических процессов в стенках и полости пузыря;
- холангита: острого или хронического воспаления жёлчных протоков;
- раковых опухолей, доброкачественных новообразований.
Суть метода лапароскопии: как и для чего проводится
Медики, описывая операцию лапароскопии, акцентируют внимание на том, что она является малотравматичной, безопасной, эффективной и достаточно быстрой, если сравнивать её с полостными операциями в области живота.
Лапароскопия, в данном случае, может пониматься как операция по удалению пузыря, или как процесс удаления камней, находящихся в его полости и протоках, который проводится в процессе лапароскопического доступа в полость живота. Именно особенность доступа, которым пользуется медик в процессе, и отличает эту операцию от иных видов хирургических вмешательств. Такой доступ становится возможным благодаря использованию специфического инструмента – лапароскопа.
Обычные полостные операции проводятся через надрез передней брюшной стенки, сделанный скальпелем или иным специальным инструментом, то есть лапаротомическим способом. При этом, величина рассечения может быть довольно значительной, вплоть до десятка и более сантиметров. После подобной операции на надрез накладываются хирургические швы, и остаётся заметный шрам.
Лапароскоп представляет собой миниатюрную видеокамеру, оборудованную подсветкой, которая вводится в полость живота пациента. Для этого хирургу нет необходимости проделывать крупные разрезы стенки живота – достаточно нескольких небольших проколов. Картинка, фиксируемая камерой, выводится на монитор аппарата. Медик получает возможность проводить операцию, ориентируясь только на это изображение. Длина прокола обычно составляет не более 20 миллиметров. Кроме лапароскопа, в полость живота вводятся специальные трубки – троакары или манипуляторы. Через полости этих трубок хирург вводит медицинские инструменты в брюшную полость, и может ими управлять.
Троакары имеют особые приспособления, которые дают врачу возможность разрезать спайки, прижигать кровеносные сосуды, накладывать зажимы, и совершать другие необходимые хирургические манипуляции.
В общем, для осуществления лапароскопии, хирургу потребуется 3 небольших прокола. Сами операции, их методика и суть, как при лапароскопии, так и при лапаротомии никак не отличаются.
Для чего может назначаться лапароскопия камней и жёлчного пузыря? Лечащий врач направляет пациента на операцию, если есть необходимость:
- удалить желчный пузырь;
- вылущить камни-конкременты, находящиеся в нём;
- проконтролировать качество проделанной ранее операции.
В последнее время термин “лапароскопия жёлчного пузыря” чаще употребляется в значении именно удаления органа. Как утверждают медики, если камней в полости слишком много, и они имеют мелкий размер, имеет смысл удалить весь орган, так как он уже подвергся патологическим изменениям, и не сможет далее работать в нормальном режиме. Более того, если удалить только камни, существует большая вероятность, что пузырь будет в дальнейшем периодически воспаляться, провоцируя другие болезни. Если камней немного, и они имеют небольшой размер, имеет смысл использовать другие способы избавления от них, например, дробление ультразвуком или рассасывание препаратами с урсодезоксихолевой кислотой.
Преимущества лапароскопического вмешательства перед лапаротомией
Общая полостная операция на брюшной полости назначается, в основном, в тех случаях, когда при помощи лапароскопии решить проблему пациента не представляется возможным.
Лапароскопия – более предпочтительный способ инвазивного лечения, так как:
- в процессе её проведения требуется незначительное нарушение целостности тканей передней стенки живота, обычно три-четыре прокола длиной до 20 миллиметров;
- боли после лапароскопии утихают в течение суток, при условии, что операция была проделана квалифицированно;
- пациент может ходить и двигаться через 4-6 часов после окончания процедуры (речь не идёт о физических нагрузках или сложных движениях);
- пребывание в стационаре после лапароскопии длится от 1 до 10 дней;
- реабилитационный период длится значительно меньше, чем после лапаротомии;
- рубцы, остающиеся от проколов, малозаметны;
- риск появления послеоперационной грыжи минимален.
Показания к процедуре: в каких случаях назначают лапароскопию
Хирургическое вмешательство, пусть даже и такого щадящего уровня, обязательно должно быть обосновано объективными причинами. Лечащий врач может назначить операцию при наличии у больного таких показаний к ней:
- при наличии конкрементов в полости пузыря, без сопутствующих симптомов;
- в случае обострения холецистита, в первые двое суток приступа;
- если у больного обнаружены камни в жёлчных протоках, и диагностирована механическая желтуха;
- установленный хронический калькулёзный холецистит;
- выявленные полипы и новообразования в пузыре.
Когда запрещено осуществлять операцию на жёлчном пузыре
Противопоказания лапароскопии имеют специфический характер, обусловленный нетипичной методикой проведения самой операции. Так, например, больным, которым уже проводились полостные операции в полости живота, лапароскопия не назначается, так как есть высокий риск задеть и повредить инструментами спайки на внутренних органах, что может повлечь и повреждение самих органов.
Среди других противопоказаний:
- нарушения дыхательной функции, дыхательная недостаточность: во время нагнетания в брюшную полость воздуха, может смещаться диафрагма, что создаёт дополнительные трудности с дыханием;
- тяжёлые сердечные и лёгочные патологии;
- перитонит;
- беременность в третьем триместре;
- ожирение второй и третьей стадии;
- нарушение функции свёртываемости крови, если оно не поддаётся коррекции;
- острый панкреатит;
- наличие свищей между кишечником и жёлчными протоками;
- установленный кардиостимулятор.
Требования по подготовке к процедуре
Хирургическое вмешательство такого характера требует особенной подготовки больного.
За 2 недели до даты операции необходимо сдать целый перечень анализов:
- общий анализ крови;
- коагулограмму;
- биохимию крови;
- анализ для определения резус-фактора и группы крови;
- женщинам – мазок на флору влагалища;
- ПЦР на ВИЧ, сифилис, гепатиты А, В, С.
Кроме того, врач, который будет проводить операцию, обязательно потребует результаты электрокардиографии.
Все анализы должны быть в пределах нормы. Если какие-либо показатели имеют отклонения, операция не может проводиться, пока больной не пройдёт курс лечения. Если повторные анализы показывают норму, значит, пациента можно допускать к следующим этапам подготовки.
Человек должен сообщить доктору обо всех имеющихся у него хронических заболеваниях, особенно болезнях дыхательных органов, эндокринной и пищеварительной систем. Приём любых лекарственных препаратов за 2-3 недели до назначенной операции нужно согласовать с хирургом. За 10 дней до назначенной даты прекращается употребление витамина Е, антикоагулянтов, Аспирина.
В день до операции, позже 18 часов запрещено кушать, а после 22 – употреблять жидкость. В течение 3-4 дней перед процедурой следует отказаться от жирной, жареной, острой и пряной пищи, копчёностей и солений. Перед сном необходимо сделать очищающую клизму, утром – повторить манипуляцию.
Операция проводится строго натощак, поэтому завтракать или пить жидкость с утра запрещается.
До начала процедуры, хирург рассказывает пациенту в общих чертах, как будет происходить лапароскопия, сколько длится операция. В среднем, удаление камней занимает от 40 минут до часа, удаление пузыря – 1,5-2 часа.
Как происходит удаление камней из полости пузыря
Процедуру осуществляют под общим наркозом – благодаря этому удаётся не только обеспечить отсутствие болевых ощущений у пациента, но и добиться максимального расслабления мышц брюшного пресса.
Введя больного в состояние медикаментозного сна, доктор-анестезиолог помещает в его желудок специальный зонд, позволяющий удалить содержимое органа – жидкость или газы. Этот этап обязателен, так как позволяет исключить возможность случайной рвоты, при которой содержимое желудка может попасть в дыхательные пути и вызвать удушье.
После того, как установлен зонд, пациенту прикладывают ко рту и носу маску, которая подключена к системе аппарата искусственной вентиляции лёгких – в течение всей операции он будет дышать с её помощью. Проведение лапароскопии без использования искусственной вентиляции практически невозможно, так как нагнетаемый в брюшную полость газ давит на диафрагму, а она, в свою очередь, поджимает лёгкие, и самостоятельное дыхание пациента становится затруднено.
Успешно проведя все описанные подготовительные мероприятия, хирург с ассистентами начинают лапароскопическое удаление камней. В складке пупка проделывается прокол, через который в брюшную полость сначала нагнетается стерильный газ для расправления складок органов и расширения объёма полости, а далее вводится лапароскоп.
По линии правого подреберья проделывается ещё 2-3 прокола, куда вводятся троакары с инструментами. Затем доктор осматривает расположение и вид пузыря, при необходимости рассекает спайки между ним и окружающими органами. Далее рассекается стенка пузыря, внутрь его вводится кончик отсоса, которым и изымается содержимое органа. Стенка зашивается, полость живота промывается антисептиком. Доктор извлекает троакары и лапароскоп, накладывает швы в местах надрезов на коже.
Лапароскопия жёлчного пузыря: как удаляется орган
Операция по удалению пузыря требует соблюдения аналогичных подготовительных мероприятий перед началом – пациента также погружают в медикаментозный сон, в желудок ему вводят зонд, его подключают к аппарату искусственного дыхания.
Через надрез в области в брюшную полость вводится лапароскоп, а сквозь проколы по линии правого подреберья вставляются 2 или 3 троакара. Определив расположение пузыря, врач, при наличии спаек, рассекает их. Далее хирург оценивает степень зажатости и наполненности органа. Если он сильно напряжен, хирург сначала рассекает его стенку и, используя специальный отсос, убирает часть жидкости из полости пузыря.
На пузырь накладывается зажим, после чего жёлчный проток – холедох, высвобождается из тканей, и перерезается. Следующей из тканей выдел?
