Признаки острого гастрита желудка симптомы
Острым гастритом называют воспаление слизистой оболочки желудка, которое может случиться впервые или повторно, но не на фоне хронической болезни. Симптомы острого гастрита у взрослых достаточно отчетливы, хотя больной может спутать их с признаками отравления или другого патологического состояния.
Заболевание проявляется в отрыжке, навязчивой тошноте, иногда – обильной рвоте. Больной ощущает выраженный дискомфорт в подложечной области (верхняя часть живота по центру), острые режущие или стреляющие боли в эпигастральной зоне (верхняя часть живота левее), «кручение» в нижней части живота. Боли склонны к иррадиации – распространению от основного очага, в связи с чем определить их точную локализацию трудно. К косвенным признакам острого гастрита относят повышенное газообразование и диарею.
Основные симптомы острого гастрита
Болезнь является полиэтиологической, то есть, спровоцировать ее может множество факторов. С момента, когда один из триггеров спровоцировал воспалительный процесс, проходит порядка 6-10 часов, прежде чем человек чувствует первые признаки.
Острая форма, в отличие от хронической, характеризуется соответствующим «бурным» течением. Больной, который ранее не ощущал явных диспепсических явлений, обязательно обратит на них внимание в данной ситуации.
К общим признакам патологии относят:
- Приступообразные или схваткообразные боли в эпигастральной области;
- Режущее, жгучее, колющее ощущение в подложечной зоне живота;
- Отрыжка (иногда с неприятным, резким, «тухлым» запахом);
- Кисловатый или горьковатый привкус во рту;
- Тошнота;
- Рвота (в рвотных массах присутствуют частицы непереваренной пищи, а также слизистые и желчные включения);
- Метеоризм;
- Диарея;
- Утрата аппетита или отвращение к определенной пище (в случае пищевой инфекции).
Приступ болезни может сопровождаться субфебрильной или фебрильной температурой (в зависимости от тяжести и обширности воспаления). Если рвота и дефекация аномально частые, это способно привести к обезвоживанию организма, которое ведет к слабости, сонливости, головной боли, головокружению, упадку сил.
Симптоматика глубокого и поверхностного гастрита

Воспалительный процесс может затрагивать как поверхностный слой слизистой оболочки желудка, так и более глубокий. Обычно это происходит хронологически. Если больной не обращает внимания на тревожные признаки, заболевание естественным образом прогрессирует, а симптомы становятся все более очевидными. При отягченных формах заболевания в рвотных и каловых массах появляются кровянистые примеси. Температура тела достигает стойких фебрильных значений. Больного мучает лихорадка и озноб. Также вероятны признаки общей интоксикации организма.
Клиническая картина острого гастрита в зависимости от типа
У болезни существует несколько форм, и каждая из них отличается специфической симптоматикой.

Аллергическая форма – реакция организма на пищевые аллергены (обычно молочные белки и жиры).
Она проявляется следующим образом:
- Интенсивные боли в эпигастрии;
- Сильная тошнота и рвота;
- Запор или диарея;
- Вздутие живота;
- Зловонная отрыжка;
- Кожная сыпь;
- Жжение в области пищевода;
- Обильное и интенсивное слюноотделение;
- Изжога, усиливающаяся при незначительной физической нагрузке;
- Бледность кожных покровов;
- Асцит (скопление жидкости в брюшной полости и / или забрюшинном пространстве, визуализируемое в стойком увеличении живота).
Некротическая форма – еще одна специфическая разновидность заболевания, которая, к счастью, встречается редко. Ее катализирует проникновение в желудочно-кишечный тракт ядовитых веществ (концентрированных токсинов). Довольно часто это происходит при самостоятельной попытке отравления, либо при попытке отравления человека третьими лицами. Этот тип острого гастрита крайне опасен и ведет к губительным последствиям, вплоть до образования перфорированных язв, обширного желудочного некроза и т.д.
Симптомы некротического гастрита явны:
- Общие признаки диспепсии в усиленном виде;
- Неукротимая рвота с включением крови красного, бурого или черного цвета, слизи и участков слизистых оболочек внутренних органов;
- Жжение и раздражение слизистой ротовой полости после рвоты (обусловлено попаданием токсинов);
- Резкое снижение артериального давления;
- Затрудненное дыхание.
Данное состояние – критическое. При малейшем подозрении на развитие патологии экстренно обратитесь к врачу!
Флегмонозная (гнойная) форма обусловлена постепенным поражением глубоких структур органа. Заболевание часто является осложнением другого (язвы, опухоли, абдоминальной травмы и т.д.), но в ряде случаев встречается и самостоятельно, особенно при проникновении в пищеварительную систему стафилококков. Эта разновидность острого гастрита, как и предыдущая, является потенциально опасной для жизни. Игнорирование ее симптомов ведет к перитониту и сепсису.
Признаки гнойного течения болезни:
- Интенсивные стреляющие боли в верхних отделах живота;
- Озноб и «холодный пот»;
- Сильная лихорадка;
- Повышение температуры тела до 38-39 градусов;
- Периодическая рвота с включением гноя и серозного экссудата в рвотных массах.
Фибринозная форма отличается образованием язвочек – эрозий, покрытых мутной сероватой пленкой. Данная разновидность заболевания не так опасна, как некротическая и флегмонозная, но она также ведет к осложнениям, поэтому требует своевременного и качественного лечения. Она почти никогда не появляется сама по себе, и часто является следствием обширных инфекций. Поэтому при выработке терапевтической тактики врачи опираются на этиологию и лечат первопричину фибринозного гастрита.
Отличается следующими симптомами:
- Тупая сковывающая боль в верхней части брюшной полости;
- Слюнотечение;
- Приторный привкус во рту;
- Сильная тошнота, сочетанная с обострением болей после принятия пищи;
- Рвота с кровянистыми и фибринозными (пленочными) включениями в рвотных массах;
- Сокращение объемов отделяемой мочи.
Самая частая форма – катаральная. Она же является самой простой. Клиническая картина при ней может быть размытой, а слабо выраженные дискомфортные ощущения со стороны желудочно-кишечного тракта списываются больными на что угодно – от вредного перекуса до длительного (свыше 4 часов) голода.
Помимо типичных диспепсических явлений, патология сопровождается следующими признаками:
- Плотный белесый или желто-серый налет на языке и слизистых оболочках рта;
- Сухость во рту и чувство ложной жажды;
- Малопродуктивная рвота;
- Кислый привкус во рту;
- Неприятный запах изо рта.
Симптомы очень похожи на симптомы антрального гастрита (хронического воспаления антрума). Поэтому при подозрениях на него следует обратиться к гастроэнтерологу для эффективной диагностики и дифференциации болезни.
Острый атрофический гастрит, или предраковое изменение желудка: симптомы
Острый атрофический гастрит не бывает первичным, поскольку само заболевание является хроническим.
Термин «острый» применяется здесь условно и указывает на обострение заболевания. Эта патология коварна бессимптомным течением, и лишь при обострении появляется вероятность ее обнаружения.
Подозрение на болезнь должно возникнуть при следующих признаках:
- Отрыжка с рыбным или тухлым запахом;
- Горьковатый привкус во рту;
- Постоянная тошнота без рвоты (или с незначительными рвотными позывами);
- Вздутие живота и повышенное газообразование;
- Урчание в животе;
- Переливы, кручение, бурление в кишечнике;
- Стойкий запор.
К диспепсическим явлениям присоединяются такие симптомы, как анорексия (потеря аппетита), резкое и стремительное снижение веса, язвочки на слизистых оболочках ротовой полости, желтушность или землистость кожи, покалывание в области языка. Также возможны признаки гормональных нарушений.
Прогрессирование обострения приводит к сильным болям в левом подреберье, жару с ознобом и тремором, обильной рвоте и жидкому стулу, в тяжелых случаях – обморочным и коматозным состояниям. Обострение атрофического гастрита крайне опасно для здоровья и жизни. Непреднамеренное воздействие патогенных раздражителей на пораженную стенку в этом случае приводит к смертельному исходу вследствие обширной интоксикации, а также легочной или сердечной недостаточности.

Если у вас диагностирован хронический атрофический гастрит, и вы почувствовали усиление его симптомов, в срочном порядке обратитесь к врачу.
Диагностика острого гастрита
К сожалению, патология остается вне внимания больных до усиления симптоматики, говорящего о ее активном прогрессировании. Своевременно обращаются к врачу лишь 30% больных.
При специфических формах болезни пациенты чаще попадают к гастроэнтерологу на скорой помощи, когда жар доходит до 39 градусов, а обезвоживание стремительно нарастает.
Оптимальный вариант для склонных к гастриту – регулярное превентивное обследование у гастроэнтеролога и профилактическая борьба с Helicobacter Pylori.
Диагностика начинается с консультативного приема. На нем врач изучает клинический анамнез, опрашивает больного на предмет давности и выраженности жалоб, проводит осмотр.

В ходе осмотра при действительном гастрите обнаруживаются следующие факторы:
- Присутствие серого или желтого налета на языке;
- Сухость и побледнение кожи на лице и теле;
- Плохой запах при дыхании ртом;
- Повышение чувствительности и усиление болей при пальпации живота;
- Вздутие, увеличение, плотность брюшной полости;
- Приступы тошноты при нажатии на живот.
Подозревая острый гастрит у пациента, врач назначает дополнительные исследования. Это необходимо для окончательного подтверждения или исключения диагноза, а также его дифференциации.
При нормальном течении болезни (обычного катарального гастрита) выздоровление практически гарантировано в течение 2-5 дней, если человек обратился за профессиональной помощью своевременно и соблюдает назначения лечащего врача.
На консультации у гастроэнтеролога озвучьте ему особенности своего питания и образа жизни. Также желательно упомянуть принятие алкоголя накануне, если таковое имело место, и обрисовать картину употребления спиртных напитков в целом (частота, количество, самочувствие после и т.д.).
Лица, совершающие попытку суицида путем отравления, направляются к гастроэнтерологу после промывания желудка и реанимационных мероприятий.
Ключевые методы диагностики в гастроэнтерологии:
- Гастроскопия (ЭГДС);
- Общий и биохимический анализ крови;
- Анализ кала на скрытую кровь;
- Анализ на бакпосев кала;
- Копрограмма;
- Дыхательный тест на Helicobacter Pylori;
- Лабораторное исследование крови и кала методами ИФА и ПЦР;
- Рентгеноскопия желудка и обзорная рентгенограмма брюшной полости (показаны преимущественно при подозрении на флегмонозный гастрит);
- МСКТ брюшной полости.

При проведении гастроскопии оценивается цвет, плотность, структура слизистой оболочки желудка, идентифицируется наличие эрозионных дефектов, устанавливается степень отечности, обследуются отдельные участки органа на предмет кровоизлияний.
Неточные и сомнительные данные, полученные в ходе стандартных диагностических мероприятий, могут заставить врача взять биоптат желудка для проведения гистологического и морфологического исследования в лаборатории.
Лечение назначается только после тщательного уточнения генеза, характера и стадии заболевания. Помимо общих терапевтических схем практикуется этиотропное лечение. Например, если гастрит возник на фоне злоупотребления фаст-фудом или алкоголем, пациенту рекомендуется лечебная диета с плавным переходом на правильное и здоровое питание.
Можно ли купировать симптоматику?
Неприятные симптомы гастрита, особенно возникшие спонтанно, доставляют человеку сильный дискомфорт. Больной предпринимает попытки купировать их подручными средствами (пьет воду с содой при изжоге, принимает лекарства типа «Мезим» при «голодных болях» или тошноте после еды и т.д.). Помните, что купирование симптомов приносит лишь кратковременное облегчение. Во время вашего избавления от болезненных ощущений происходит прогрессирование и эволюционирование заболевания, и вы сами создаете для этого благоприятную почву.

Единственно правильным решение купировать симптомы является в целях облегчения состояния до очного посещения врача. В то же время, если они не купируются привычными и проверенными средствами, постарайтесь организовать визит к гастроэнтерологу как можно быстрее, даже если находитесь далеко от дома. Помните, что некоторые формы заболевания требуют обязательного и немедленного врачебного вмешательства.
Что предпринять при подозрении на острый гастрит?
При обнаружении типичных симптомов острого гастрита (простого), запишитесь в поликлинику или частную больницу на ближайшее свободное время. На приеме озвучьте врачу собственные догадки относительно этиологии проблемы. В процессе ожидания приема допустимо принимать «Мезим» или «Но-Шпа» для снятия болевого синдрома. Сильнодействующие лекарства без согласования со специалистом принимать нельзя. Воздержитесь от методов альтернативной медицины и так называемых «народных средств» борьбы с недомоганием.
При подозрении на развитие тяжелых и специфических форм патологии (красная или бурая, реже – черная кровь в рвоте и стуле, сильное обезвоживание, поверхностное дыхание и т.д.) вызовите скорую помощь, не предпринимая никаких дополнительных действий. В данном случае не допускается даже принятие мягких ферментативных препаратов! Кроме того, исключите прием любой пищи и напитков, кроме воды.
С чем путают болезнь?
Главной задачей терапевта и гастроэнтеролога является дифференциация острого гастрита. В первую очередь, следует исключить инфаркт миокарда гастралгического типа, который дает схожие симптомы. Инфаркт миокарда часто «упускается из вида» из-за распространенной врачебной ошибки: в заключении ставится диагноз «пищевое отравление» и назначаются промывания желудка вместо кардиологических мероприятий.
Обязательно сообщите врачу, если в вашем анамнезе присутствуют сердечные заболевания, или вы страдаете ими хронически (например, гипертонической болезнью). В этом случае вам будет назначена ЭКГ.
После исключения инфаркта миокарда, врач должен провести дифференциацию, исключив следующие состояния:
- Острый панкреатит;
- Аппендицит;
- Холецистит;
- Острое нарушение кровообращения в мезентериальных сосудах;
- Язвенная болезнь желудка или прободение существующей язвы.
Симптомы перечисленных заболеваний бывают схожими с симптомами гастрита, поэтому следует обращать пристальное внимание на качество и тщательность проводимой диагностики.
Острые воспаления органов желудочно-кишечного тракта могут сочетаться между собой. Это означает, что если вам был диагностирован панкреатит или холецистит, это не исключает присоединение к ним гастрита. Добивайтесь полного обследования перед лечением, чтобы избежать проблем в дальнейшем.
Случается, что гастрит обнаруживается внезапно. При визите в стоматологию грамотный специалист может посоветовать пациенту обращение к гастроэнтерологу, если установит, что неприятный запах исходит не от зубов. Сам больной, пальпируя свой живот, может заметить усиление боли, явно указывающее на заболевание. В любых подобных ситуациях следует максимально быстро принять меры по диагностике и лечению.

Даже простой катаральный гастрит, несмотря на видимую «безобидность», способен привести к нежелательным и непредвиденным последствиям в виде хронизации или отягчения. Заболевание, которое не подвергается лечению, значительно снижает качество жизни и представляет для человека разнообразные опасности. Следите за своим здоровьем и изменениями самочувствия, чтобы прожить долгую, здоровую и беззаботную жизнь.
Источник
Дата публикации 16 ноября 2020Обновлено 16 ноября 2020
Определение болезни. Причины заболевания
Острый гастрит — это резкое, впервые возникшее воспаление слизистой оболочки желудка, вызванное воздействием на неё внешних факторов агрессии в качестве сильных раздражителей (алкоголь, стресс, нарушение диеты). Сопровождается нарушением функции желудка, расстройством выше- и нижележащих органов пищеварительной системы. Без должного обследования и лечения может перерасти в хронический гастрит и язву желудка [11].
Причины острого гастрита:
- отсутствие регулярного питания и нарушение диеты;
- злоупотребление жирной, острой, жареной, солёной и копчёной пищей, газированными напитками;
- вредные привычки: курение и чрезмерное употребление алкоголя;
- длительный и бесконтрольный приём лекарств (противовоспалительных препаратов, некоторых антибиотиков, обезболивающих и жаропонижающих средств);
- сильное эмоциональное перенапряжение (стресс) [13];
- чрезмерное употребление горячих напитков на голодный желудок (например, кофе);
- аутоиммунное и аллергическое воспаление слизистой желудка вследствие ошибок иммунитета и факторов внешней среды.
Одной из главных причин развития острого гастрита (а также эрозии и язвы желудка) является бактерия Helicobacter pylori [11]. Она способна вырабатывать различные токсины (VacA) и ферменты (например, уреазу, муциназу, протеазу, липазу), которые снижают защитные механизмы слизистой оболочки желудка. В результате под воздействием факторов внешней агрессии и желудочного сока слизистая воспаляется.
Helicobacter pylori можно заразиться при употреблении плохо термически обработанной еды и воды. Бактерия также может передаться от больного человека через поцелуи, предметы личной гигиены, плохо вымытую посуду, общие столовые приборы и зубные щётки. Однако заражение не всегда происходит при совместном проживании с заболевшим: оно возможно при определённых условиях времени и среды.

Причинами более тяжёлой (флегмонозной) формы острого гастрита могут стать тяжёлые инфекции, травмы, а также осложнения после язвы и рака желудка.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы острого гастрита
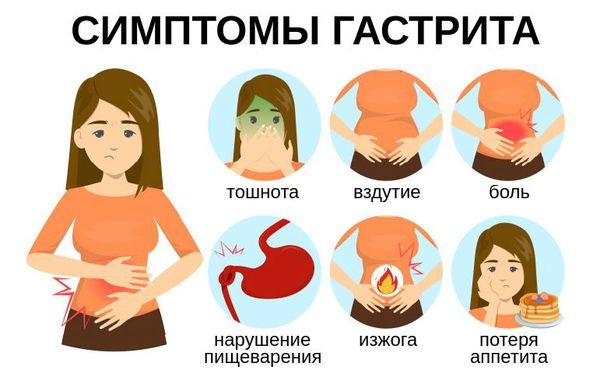
Признаки гастрита зависят от его формы и степени поражения слизистой. Первые симптомы общие для всех форм заболевания. К ним относятся:
- тяжесть и дискомфорт в верхней части живота (эпигастрии), чаще после приёма пищи;
- снижение или потеря аппетита;
- изжога;
- неприятный привкус во рту (кислый, металлический, горький);
- тошнота;
- отрыжка воздухом, пищей;
- рвота с кусочками съеденной пищи, примесью слизи и желчи;
- вздутие живота;
- расстройства стула;
- может повыситься температура до 37 °C.
Эти симптомы чаще проявляются сразу после еды или через 15-20 минут и могут сохраняться до 6-14 часов. Они возникают из-за диспепсии (нарушения пищеварения). В связи с нехваткой специальных ферментов, которые участвуют в переваривании пищи, процесс пищеварения замедляется.
При возникновении осложнений в виде язвы желудка или увеличении внутрижелудочного давления появляются боли.
Перечисленные расстройства пищеварения могут присутствовать и при других заболеваниях желудочно-кишечного тракта, такие как язва желудка, холецистит, панкреатит и др. Поэтому их следует чётко дифференцировать от гастрита [5]. Сделать это может только врач.
Патогенез острого гастрита
Патогенез острого гастрита представляет собой процесс воспаления, вызванный провоцирующими факторами, о которых говорилось выше, в частности грамотрицательными бактериями Helicobacter pylori, несбалансированным питанием и вредными привычками.
Бактерии Helicobacter pylori благодаря своей форме и жгутикам обходят защитный барьер организма. Разрушая слизистый защитный слой желудка с помощью вырабатываемых экзотоксинов и ферментов, они продвигаются вглубь слизистой оболочки и прилипают к её клеткам.
После адгезии (прилипания) под действием фермента уреазы происходит расщепление мочевины, входящей в состав желудочного сока, с выделением аммиака и углекислого газа (CO2). С помощью аммиака Helicobacter pylori нейтрализуют соляную кислоту желудочного сока, при этом вызывая раздражение и воспаление слизистой, тем самым создавая благоприятные условия для своего существования [3].
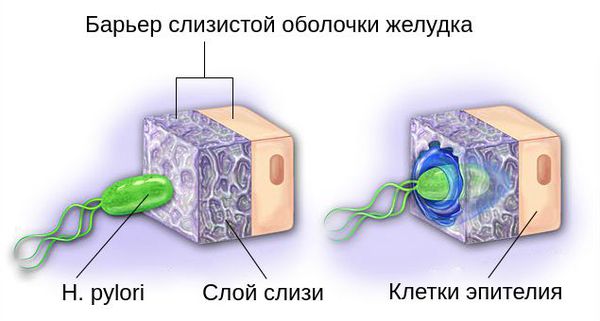
К основным факторам, повреждающим слизистую оболочку желудка, относят:
- непосредственное прилипание Helicobacter pylori к клеткам эпителия (поверхностного слоя слизистой);
- аммиак, возникающий под действием уреазы;
- токсины бактерий Helicobacter pylori, которые разрушают защитный слой слизи и нарушают целостность клеточных мембран;
- другие бактерии, участвующие в разрушении защитного клеточного барьера;
- проникновение соляной кислоты и её агрессивное воздействие на воспалённые и незащищённые участки слизистой;
- распространение местного и общего воспаления.
Однако патогенез острого гастрита — это не только разрушение слизистой оболочки желудка, но и работа иммунной системы по восстановлению её целостности.
При повреждении слизистой организм вырабатывает специальные вещества, которые активируют клетки иммунной системы, удаляющие патогенные вещества.
Классификация и стадии развития острого гастрита
В зависимости от глубины повреждения слизистой оболочки желудка, распространённости, причины и характера воспаления выделяют следующие формы острого гастрита.
1. По глубине воспаления:
- поверхностный (до шеек желёз);
- глубокий (весь слой слизистой).
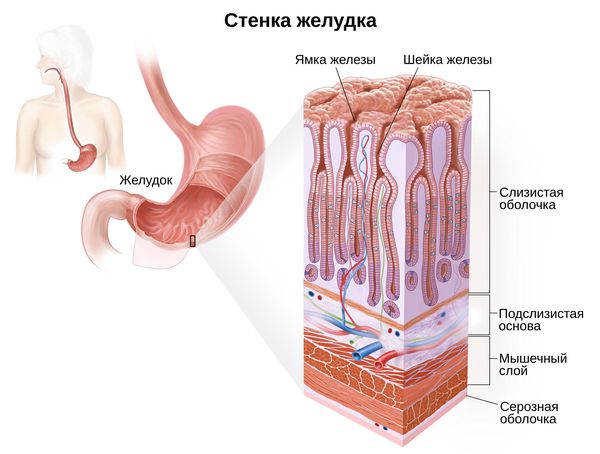
2. По распространённости:
- очаговый (локальный);
- диффузный (распространённый).
3. По этиологии (причине):
- инфекционный (гастритическая форма острых кишечных инфекций, Helicobacter pylori);
- неинфекционный (аллергический, химический, аутоиммунный).
4. По характеру воспаления:
- Катаральный (простой) — наблюдается покраснение и отёк слизистой. Чаще всего возникает при неправильном питании. Наиболее характерно постепенное появление чувства тяжести и давления в эпигастрии, тошнота, отрыжка, изжога, неприятный привкус во рту. Через некоторое время к этим симптомам присоединяется боль острого или ноющего характера. На фоне боли возникает рвота.
- Фибринозный (дифтеритический) — довольно редкий вид острого гастрита. Его развитию способствуют тяжёлые инфекции и отравление кислотой. Симптомы перекликаются с признаками катарального гастрита. Отличается наличием серой или жёлто-коричневой плёнки на внутренних стенках желудка.
- Геморрагический — тяжёлая форма острого гастрита. Чаще связана с химическими поражениями слизистой оболочки желудка, например употреблением концентрированной кислоты, активной щёлочи или соли тяжёлых металлов. Симптомы возникают сразу после попадания этих веществ в желудок. У пациента возникает повторная рвота, не приносящая облегчения. В рвотных массах обнаруживается кровь и слизь. В ротовой полости и на губах могут проявиться следы химического ожога. На слизистой желудка наблюдаются признаки некроза (разрушения). Такая форма гастрита может наблюдаться при острой ишемии слизистой оболочки в результате тромбоза правой, левой желудочной артерии или стенозе чревного ствола.
- Флегмонозный (гнойный) — чаще является осложнением и терминальным течением острого гастрита. Происходит гнойное расплавление желудочной стенки и распространение гноя по подслизистой ткани. Связан с травмами, тяжёлыми инфекциями, осложнениями рака или язвы желудка. Развивается быстро, сопровождается ознобом, повышение температуры, резкой слабостью и рвотой, черты лица заостряются [12].
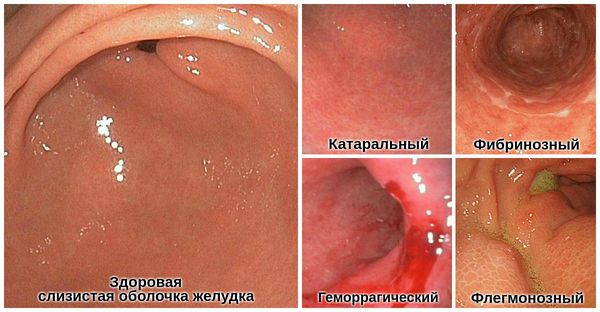
Осложнения острого гастрита
Как правило, при ранней диагностике и вовремя начатом лечении острый гастрит хорошо поддаётся лечению. Осложнения чаще возникают вследствие несвоевременного обращения к врачу или несоблюдения рекомендаций. К осложнениям относятся:
- Эрозии слизистой желудка — небольшие дефекты, которые появляются при нарушении баланса между факторами защиты и факторами внешней агрессии, воздействующими на стенки желудка. Единичные, внезапно возникшие эрозии могут протекать бессимптомно. В некоторых случаях наблюдается дискомфорт и тяжесть в животе после приёма пищи. Выявить их только на основании клинической картины сложно, поэтому для постановки диагноза требуется выполнить ВЭГДС (видеоэзофагогастродуоденоскопию). Острые эрозии проходят в течение месяца, могут вызывать кровотечение. Без лечения они становятся хроническими: старые дефекты заживают, но при этом могут появляться новые. Если не лечиться, такое состояние может длиться от месяца до нескольких лет или перерастать в язву желудка.
- Язва желудка — более глубокое поражение слизистой оболочки желудка. Чаще вызывает острые боли в верхней части живота и проекции желудка. Может осложниться кровотечением и перфорацией желудка и потребовать оперативного лечения.
- Перфорация желудка (прободная язва) — сквозной дефект стенки желудка, при котором содержимое органа вытекает в брюшную полость. Требует срочного оперативного лечения.
- Пилоростеноз — сужение отверстия между пилорическим отделом желудка и начальным отделом двенадцатиперстной кишки, которое приводит к желудочно-кишечной непроходимости. Развивается редко, чаще при запущенных состояниях.
Запущенный острый гастрит приводит к хронической форме болезни с “сезонными” обострениями. В подслизистом слое стенки желудка формируется воспалительный инфильтрат. Его длительное существование запускает процесс перестройки структуры слизистой оболочки, приводя к нарушению регенерации с последующим переходом в дистрофию и развитие атрофии слизистой оболочки желудка. Все эти изменения нарушают нормальную работу желудка, снижают объём соляной кислоты в желудочном соке или приводят к полному её отсутствию, а также существенно повышают риск образования полипов и рака желудка [4].
Хронический гастрит нарушает равновесие между бактериями Helicobacter pylori и факторами естественной устойчивости к инфекции. Защитных факторов организма может быть недостаточно для уничтожения популяции этих бактерий.
Вся эта цепочка приводит к нарушению функции других органов пищеварения: может развиться воспаление двенадцатиперстной кишки (дуоденит и бульбит), желчного пузыря (холецистит), поджелудочной железы (панкреатит), а также язвенная болезнь двенадцатиперстной кишки.
Диагностика острого гастрита
Диагностика начинается с опроса и осмотра пациента. Во время беседы гастроэнтеролог уточняет, что ел пациент перед появлением признаков острого гастрита, какие препараты он принимает, есть ли у него сопутствующие заболевания (невралгии, болезни желчного пузыря, печени или сердца). Объективно обращает на себя внимание бледная и сухая кожа, налёт на языке, высыпания в области носогубного треугольника, горечь и неприятный запах изо рта. При пальпации (прощупывании) возникает болезненность в эпигастрии с иррадиацией в левое или правое подреберье.
Для подтверждения диагноза применяют различные лабораторные и инструментальные методы исследования.
К важным лабораторным анализам можно отнести:
- клинический анализ крови;
- 13С-уреазный дыхательный тест на антиген к Helicobacter pylori;
- биохимический анализ крови — позволяет выявить нарушения в работе поджелудочной железы, печени, желчного пузыря и его протоков.
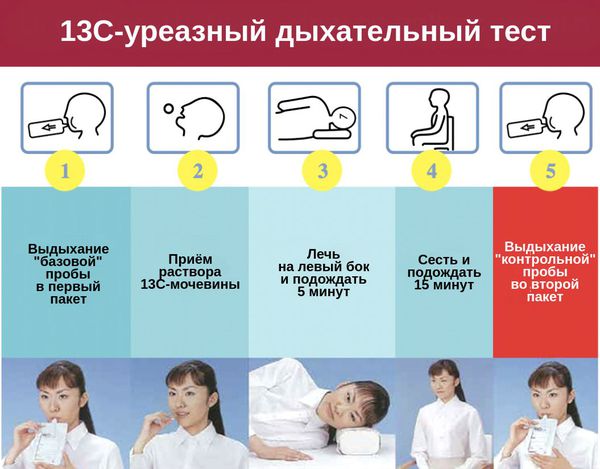
Из инструментальных методов диагностики чаще всего применяют:
- рентгенографию с контрастным веществом — позволяет рассмотреть рельеф слизистой оболочки желудка и степень напряжения его стенок;
- УЗИ желудка — даёт возможность изучить поражённые участки при детальном осмотре, но не позволяет выполнить забор материала для развёрнутого лабораторного исследования.
Отдельного внимания заслуживает ФГДС — введение тонкого эндоскопа в желудок через пищевод. Данная процедура является оптимальным методом диагностики при заболеваниях желудка [12]. Её назначают вне зависимости от возраста пациента. Она позволяет определить участки и степень поражения слизистой, оценить риск внутренних кровотечений и своевременно обнаружить злокачественное новообразование.
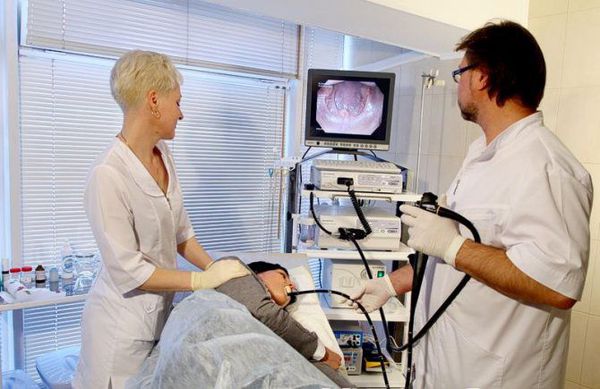
Преимуществом ФГДС является возможность выполнения биопсии — отщипнуть небольшой участок ткани из разных отделов желудка. Данная процедура безболезненна, не способна вызвать кровотечение.
Правила подготовки к ФГДС довольно просты:
- за несколько дней до процедуры нужно отказаться от некоторых лекарств или согласовать их приём с врачом;
- за 12 часов до обследования отказаться от еды (если процедура назначена на утро, то последний приём пищи может быть в 18:00, но не позже).
Часто пациенты эмоционально напуганы из-за предстоящей ФГДС. Процедура неприятна, но терпима и практически безболезненна. Как правило, на неё отводится 15 минут, но при отсутствии патологий процесс занимает не больше 2-5 минут.
ФГДС может проходить под:
- общим наркозом;
- лёгкой седацией (обезболиванием);
- местным наркозом.
Чаще всего врачи используют местное обезболивание — орошение слизистой глотки и корня языка специальным анестетическим препаратом. Это надёжный, проверенный годами метод, который не даёт каких-либо осложнений, легко переносится пациентами любого возраста. Он позволяет снизить рвотный рефлекс и успокоить пациента, не даёт осложнений. Уже через 10-15 минут обследуемый чувствует себя так же, как и прежде.
Наркоз (медикаментозный сон) проводится при отсутствии противопоказаний, переносится легко, даёт возможность избежать негативных эмоций от процедуры, а также спокойно и качественно работать врачу-эндоскописту. Медикаментозный сон проводится во многих странах мира на регулярной основе при проведении стандартной эндоскопической процедуры (слип-эндоскопии). Местная анестезия чаще является исключением из правила и проводится при наличии противопоказаний к внутривенной седации, которых крайне мало.
Осложнения после ФГДС возникают редко. К ним относятся: сухость или першение во рту, головная боль из-за сильной нервозности пациента. При расправлении стенок желудка во время процедуры может появиться отрыжка воздухом.
Заразиться при ФГДС невозможно, если оборудование обрабатывается и стерилизуется не вручную, а в автоматических установках для мойки эндоскопов.
Лечение острого гастрита
Первостепенная задача в лечении острого гастрита — устранить причины болезни и не допустить развития осложнений. Тактика лечения подбирается доктором индивидуально, она зависит от причин и тяжести заболевания.
На начальном этапе для очищения желудка больному дают выпить 2-3 стакана тёплой воды, после чего нужно вызвать рвоту. Затем в первые 12, 24, 48 часов показаны холодные компрессы на верхнюю часть живота, голодание и покой с дальнейшим назначением щадящей диеты и постепенным расширением рациона. Переход на здоровое питание осуществляется приблизительно в течение 14 дней.
Диета — это 80 % лечения гастрита, поэтому результат зависит от ответственности пациента. Важно соблюдать основные правила диеты:
- показана парено-варёная пища, термически правильно обработанная;
- питание должно быть дробным — маленькими порциями по 5-6 раз в день;
- из рациона не
