Пункция желчного пузыря видео
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия – это медицинский термин, который обозначает удаление желчного пузыря.
В отличие от обычной операции, лапароскопическая холецистэтомия не требует открытого доступа, то есть рассечения брюшной стенки. Вместо этого, на брюшной стенке делают несколько небольших разрезов (до 1- 2 см), в которые вводятся троакары. На концах троакаров установлены камеры и специальные хирургические насадки, благодаря которым и выполняется операция.
Такая операция считается малоинвазивной. Она имеет несколько основных преимуществ перед открытой лапароскопией:
- У людей с выраженной подкожно-жировой клетчаткой при лапароскопии уменьшается время на вскрытие брюшной полости, отделение всех ее слоев и, непосредственно доступа к желчному пузырю;
- Малоинвазивность – соприкосновение хирургических инструментов с необходимым органом, без сдавления окружающих органов и тканей;
- В постоперационном периоде уменьшается риск попадания инфекции в рану, в связи с уменьшением площади поверхности операционных ран;
- Косметический эффект – точечные рубцы от лапароскопии в сравнении со шрамом от операции открытым доступом.
Благодаря современным технологиям, можно схематически визуализировать лапароскопическую холецистэктомию и понять, что же будет происходить с человеком во время операции. Это возможно благодаря видео:
Видео удаления желчного пузыря лапароскопией
В околопупочной точке вводят первый троакар. Его диаметр составляет 10 мм. С его помощью измеряется внутрибрюшное давление – во время операции оно не должно превышать 14-16 мм.рт. ст. Повышение давления может свидетельствовать о перитоните, что уже требует операции открытым доступом и удалением свободной жидкости в брюшной полости.
Через первый троакар вводится лапароскоп. Второй троакар вводится на 2-3 см левее мечевидного отростка в правую половину брюшной полости. Место введения третьего троакара – на 2-3 см ниже реберной дуги справа по среднеключичной линии. Четвертый троакар вводится на 2-3 см ниже края реберной дуги справа по передней подмышечной линии. Посмотреть основные точки введения троакаров и принцип операции можно в нижеприведенном видео удаления желчного пузыря лапароскопией:
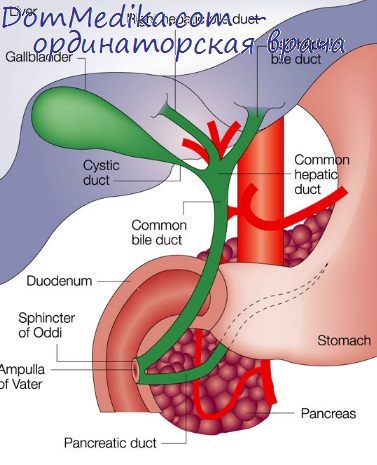
Треугольник Кало
Следующий этап – это тракция желчного пузыря. Тракция подразумевает поднятие и поворот желчного пузыря, что обеспечивает визуализацию ворот печени и треугольник Кало.
Для тракции, дно желчного пузыря захватывается зажимом. При наличие спаек, их убирают, обеспечивая подвижность желчному пузырю. Наличие воспалительного инфильтрата вокруг желчного пузыря и его шейки может существенно увеличить время операции. Чтобы выделить желчный пузырь, в данной ситуации используется L-образный хирургический крючок. От спаек или инфильтрата желчный пузырь отделяется поэтапно.
После выделения желчного пузыря, на область кармана Гартмана накладывается зажим и выполняется тракция латерально, за счет которой визуализируется треугольник Кало.
В области шейки желчного пузыря начинается рассечение тканей диссектором, которое позволяет обнажить пузырный проток до его впадения в общий желчный проток. На проксимальную и дистальную части протока накладывают специальные клипсы и проток пересекается.
Поэтапное отделение желчного пузыря от печени предполагает удаление брюшины и прилежащих тканей. Манипуляция выполняется при постоянных поворотах желчного пузыря влево и вправо, для лучшей визуализации удаляемых структур. Во время операции, при отсутствии осложнений, хирург не заходит в паренхиму печени, поверхностно отделяя желчный пузырь.
Полное выделение и удаление желчного пузыря можно увидеть в данном видео:
Операция завершается полным иссечением желчного пузыря и зашиванием рубцов на передней брюшной стенки, которые остаются от троакаров.
Противопоказания при удалении желчного пузыря
Существуют некоторые противопоказания к операции, о которых обязательно нужно помнить. Это:
- Острый инфаркт миокарда;
- Острый инсульт;
- Некоррегируемая коагулопатия.
Конечно же эти все противопоказания известны вашему лечащему врачу и выдача направления на данную операцию, означает, что все проверено и подтверждена необходимость процедуры им и конечно же хирургом, который в дальнейшем займется вашим здоровьем.
Видео операций: удаление желчного пузыря
Мы предлагаем вам просмотреть видео лапароскопического удаления желчного пузыря по поводу острого калькулёзного холецистита, удаление желчного пузыря через пупок, выполнение лапароскопической холецистэктомии одним хирургом без ассистента, лапароскопическая холецистэктомия после ранее перенесёных операций на желудке, а так же другие редкие видеозаписи хирургических операций, например – субтотальная лапароскопическая холеистэктомия при синдроме Мириззи.
Подробнее о лечении желчекаменной болезни и калькулёного холецистита можно посмотреть
на этой странице
Лапароскопическая холецистэктомия при остром калькулёзном холецистите, которая имеет некоторые важные особенности по сравнению с операцией, выполняемой при хроническом холецистите.
Операции через пупок. Однопрокольная лапароскопическая холецистэктомия, выполняется по поводу хронического калькулёзного холецистита (лапароскопический этап операции).
Представлен ход выполнения и особенности лапароскопического удаления желчного пузыря после перенесённых ранее операций на желудке: ушивания перфоративной язвы и резекции желудка. Операции проходят в условиях спаечного процесса.
Субтотальная лапароскопическая холецистэктомия при синдроме Мириззи IА типа. Синдром Мириззи был выявлен при выполнении стандартной операции. Несмотря на значительные технические сложности, удалось визуализировать и клипировать культю пузырного протока, и выполнена субтотальная лапароскопическая холецистэктомия.
Пункция желчного пузыря и дренирование (микрохолецистостомия) под ультразвуковым наведением. Операция выполняется у пациента с высоким операционно – анестезиологическим риском как альтернатива холецистэктомии. Применяется катетер Pigtail.
- Описание
- Комментарии
Видео лапароскопической операции — холецистэктомия. Удаление желчного пузыря при мочекаменной болезни проводится в медицинском центре Nungambakkam.
Фото операционного блока клиники Австрии
Фото операционного блока клиники Германии
Внимание!
Диагностирует и назначает лечение только врач при очной консультации пациента.
Новости медицины и статьи о лечении рака и профилактике болезней взрослых и детей.
Зарубежные клиники и госпитали — лечение опухолей и реабилитация за границей.
При использовании материалов сайта — активная ссылка обязательна.
Источник
Механическая желтуха — состояние, при котором нарушается нормальный отток желчи в двенадцатиперстную кишку в результате нарушения проходимости желчных протоков. При этом билирубин — токсичный продукт распада гемоглобина — поступает в кровь, отравляет организм и приводит к возникновению ряда симптомов. Кожа и белки глаз пациента окрашиваются в желтый цвет, его беспокоит кожный зуд, дискомфорт, боль в верхней части живота справа, возникает рвота, моча становится темной.

Механическая желтуха усугубляет течение заболевания, которым она была вызвана, ухудшает состояние больного. Данное осложнение наиболее негативно сказывается на состоянии онкологических больных. В ряде случаев для восстановления оттока желчи применяется дренирование — хирургическое вмешательство, во время которого в желчные протоки устанавливают дренажную трубку. По ней желчь оттекает в двенадцатиперстную кишку или наружу.
Основные показания к билиарному дренированию — некоторые злокачественные опухоли и рубцовые стриктуры (сужения) желчных путей после перенесенных хирургических вмешательств.
Причины механической желтухи в онкологии
По статистике, нарушение оттока желчи в 40–67% случаев происходит из-за злокачественных опухолей. Можно выделить три основные причины возникновения механической желтухи у онкологических больных:
- Непосредственно опухоли желчных протоков, которые перекрывают их просвет, а также рак большого дуоденального сосочка — места, где желчный проток впадает в двенадцатиперстную кишку.
- Опухоли печени и головки поджелудочной железы, которые сдавливают желчные протоки извне.
- Метастазы злокачественных опухолей в печени, а также поражение лимфатических узлов, которые находятся в печеночно-двенадцатиперстной связке.
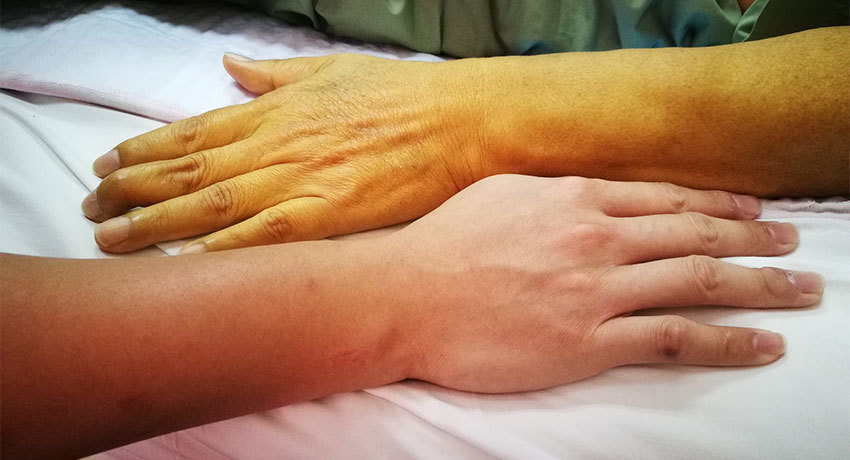
Механическая желтуха у онкологического больного — опасное состояние, которое требует немедленной помощи. В клинике Медицина 24/7 лечение начинается сразу же, как только пациент поступает в стационар. Наши опытные врачи проводят все виды дренирования желчных протоков.
Наши врачи вам помогут
Оставьте свой номер телефона
Разновидности дренирования желчных протоков
В настоящее время врачи располагают довольно большим выбором методов восстановления оттока желчи:
- Назобилиарное дренирование. Во время этой процедуры один конец дренажной трубки устанавливают в желчные протоки, а второй выводят через нос, при этом он проходит через двенадцатиперстную кишку, желудок и пищевод.
- Чрескожное чреспеченочное дренирование: трубку вводят через прокол в брюшной стенке, ее второй конец выходит наружу на коже живота.
- Наружно-внутреннее дренирование выполняется, как и чрескожное, но дренажная трубка соединяет желчные протоки не только с поверхностью кожи, но и с двенадцатиперстной кишкой. При этом большая часть желчи оттекает в кишечник, что более физиологично.
- Стентирование — эндоскопическая процедура, во время которой в желчные протоки устанавливают стент — трубку из пластика или из металла с сетчатой стенкой. Он удерживает заблокированный участок в раскрытом состоянии.
- Холецистостомия — наложение отверстия (стомы),которое соединяет желчный пузырь с поверхностью кожи.
Дренирование — малоинвазивная процедура, которая позволяет быстро и практически без рисков справиться с механической желтухой. В онкологии ее часто применяют как меру неотложной помощи. Впоследствии, когда состояние пациента стабилизируется, можно выполнить радикальную или паллиативную операцию.
Чаще всего механическая желтуха в онкологии свидетельствует о том, что злокачественная опухоль достигла больших размеров и сильно распространилась в окружающие ткани. Чаще всего такое новообразование не удается удалить полностью, может быть проведена лишь паллиативная операция, призванная справиться с симптомами и улучшить состояние больного. Тем не менее, статистика показывает, что после дренирования у 2,3% пациентов возможно радикальное вмешательство.
Назобилиарное дренирование
Данную процедуру проводят во время эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). В двенадцатиперстную кишку вводят эндоскоп, находят место впадения желчного протока — большой дуоденальный сосочек — и рассекают его (выполняют папиллосфинктеротомию). Затем в желчные протоки заводят дренажную трубку — на ее конце находится несколько отверстий, и он изогнут в виде «поросячьего хвостика», что не дает ему смещаться. Для контроля правильности установки дренажной трубки и восстановления проходимости желчных путей, их заполняют рентгеноконтрастным раствором и проводят рентгеноскопию.
Второй конец дренажной трубки выводят наружу через нос и соединяют с приемником для сбора желчи.
Наружное чрескожное чреспеченочное дренирование
Эта процедура применяется более 50 лет, но в настоящее время к ней прибегают редко, когда не удается выполнить дренирование другими способами. При наружном дренировании из-за больших потерь желчи, которая, помимо билирубина, содержит некоторые важные вещества, нарушаются обменные процессы в организме.
Наружное дренирование желчных путей, так же, как и назобилиарное, выполняется в рентгенооперационной, оснащенной C-дугой. Врач делает небольшой надрез на коже живота и под контролем УЗИ вводит в желчный проток иглу. При необходимости заблокированный участок расширяют с помощью специальных бужей-расширителей. Затем вводят проволочный проводник с мягким концом, и по нему в заблокированный участок устанавливают дренажную трубку. Правильность ее расположения контролируют с помощью рентгеноскопии с контрастированием желчных протоков.
Второй конец дренажной трубки подшивают к коже, в дальнейшем за ним нужно правильно ухаживать.
Наружно-внутреннее дренирование
Данная процедура является разновидностью чрескожного чреспеченочного дренирования. Разница в том, что дренажная трубка имеет конец особой формы и множество отверстий на большом протяжении, таким образом, она соединяет желчные протоки не только с поверхностью кожи, но и с двенадцатиперстной кишкой. При этом большая часть желчи поступает в двенадцатиперстную кишку.
Наружно-внутреннее дренирование более физиологично и более предпочтительно по сравнению с наружным, но это более сложное вмешательство, и его могут выполнять только врачи, имеющие соответствующий опыт. Такие специалисты работают в клинике Медицина 24/7.
Иногда на первом этапе лечения выполняют наружное дренирование, а далее, когда спадает отек тканей и удается пройти в двенадцатиперстную кишку — наружно-внутреннее.
Холецистостомия
К этой процедуре в онкологии прибегают очень редко, в случаях, когда блок возник ниже места впадения пузырного протока в общий желчный проток — холедох. Из-за особенности роста злокачественной опухоли и анатомического строения желчных протоков, с помощью холецистостомии далеко не всегда удается добиться нормального оттока желчи.
Стентирование желчных протоков
Эта процедура также выполняется в рентгенооперационной под рентгеноскопическим контролем. Ее проводят во время ЭРХПГ (предпочтительно) или чрескожно. Стентирование — наиболее современный малоинвазивный метод восстановления проходимости желчных путей, но он требует специального оборудования и соответствующей подготовки врача. В данном случае для дренирования желчных протоков чаще всего применяют металлические саморасправляющиеся металлические стенты с сетчатой стенкой.
После установки стента сразу же восстанавливается нормальный, естественный отток желчи в двенадцатиперстную кишку, и состояние пациента улучшается. Стенты предпочтительны по многим причинам: они находятся внутри организма и не причиняют дискомфорта (в отличие от наружных и назобилиарных дренажей),после установки с ними реже возникают проблемы, за ними не нужно ухаживать.
Мы вам перезвоним
Оставьте свой номер телефона
В клинике Медицина 24/7 работают хирурги и эндоскописты, которые имеют большой опыт проведения стентирования желчных протоков и других полых органов: желудка, пищевода, кишечника. Мы применяем современные модели стентов от ведущих производителей.
Врачи в нашей клинике подбирают для каждого пациента оптимальный способ дренирования желчных протоков, в зависимости от особенностей опухолевого процесса, его локализации, состояния желчевыводящих путей.
Материал подготовлен врачом-онкологом, хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
Для наведения иглы применяют линейные, конвексные и секторные ультразвуковые датчики.
Многообразие возможных чрескожных вмешательств под контролем УЗИ сводится к выполнению двух основных манипуляций: пункции и дренированию. Дренирование ЖП рассмотрено ниже.
Для чрескожной пункции под контролем УЗИ используют различные иглы длиной 15-20 см и диаметром 16-18G, что соответствует 1-1,25 мм. У нетучных больных можно использовать иглы, предназначенные для пункции подключичной вены.
Используемые методики чрескожной пункции ЖП основываются на соблюдении двух правил: 1) пункционный канал должен проходить через ткань печени; 2) пункция стенки ЖП должна производиться в ее внебрюшинной части со стороны ложа ЖП. Соблюдение этих условий необходимо для исключения подтекания желчи из отверстия в стенке ЖП.
Чрескожную пункцию ЖП выполняют с соблюдением всех правил асептики и антисептики под местной анестезией (раствором новокаина или лидокаина с учетом аллергического анамнеза больного). При необходимости проводят премедикацию седативными препаратами.
Манипуляцию с помощью линейного пункционного датчика начинают с выбора точки прокола. Кожные покровы обрабатывают раствором спирта или хлоргексидина. Применение йодсодержащих препаратов нежелательно, так как они отрицательно влияют на активную поверхность датчика. С помощью стерильного датчика выбирают точку на коже, из которой траекторию иглы через минимальную толщину паренхимы печени направляют к наиболее широкой части ЖП. Этот момент очень важен, ибо от правильного выбора траектории иглы зависит успех манипуляции. Место пункции выбирают индивидуально, руководствуясь только вышеуказанными принципами. Чаще всего точка пункции на коже расположена в восьмом-девятом межреберье по передней подмышечной линии. Однако она может располагаться и в подреберье. При пункции ЖП это не столь важно.
В точке пункции на коже проводят местную анестезию мягких тканей. Затем пункционную иглу или стилет-катетер вводят через просвет в направляющий адаптер и под постоянным визуальным контролем проводят через паренхиму печени в максимальный просветЖП. Непременным условием проведения иглы является постоянный одновременный контроль на экране монитора кончика иглы и максимального продольного просвета ЖП на всем протяжении манипуляции. Для правильного выбора места введения иглы в забрюшинную часть ЖП полезно 1 раз повернуть датчик так, чтобы был виден поперечный срез ЖП в виде круга.
После фиксации датчика в таком положении и проведения местной анестезии иглу вставляют в просвет направляющей съемной пункционной приставки и постепенно поступательными движениями продвигают вглубь. Обычно кончик иглы хорошо виден в виде яркого линейного эхосигнала на экране монитора.
При пункции ЖП могут возникнуть следующие сложные ситуации или осложнения.
При желчной гипертензии при пункции ЖП из-за повышенного давления в билиарной системе возможно подтекание желчи из пункционного отверстия. Поэтому прежде чем решиться на пункцию ЖП, надо убедиться, что нет желчной гипертензии, внутри- и внепеченочные желчные протоки не расширены.
– Читать “Кровотечение после пункции желчного пузыря. Гангрена желчного пузыря”
Оглавление темы “Патология желчных путей”:
1. Результаты расширенной холецистэктомии. Эффективность операций при расширенной холецистэктомии
2. Комбинированное лечение рака желчного пузыря. Химиотерапия и лучевая терапия рака желчного пузыря
3. Полипы желчного пузыря. Пункционная санация и декомпрессия желчного пузыря
4. Методика чрескожной пункции желчного пузыря. Техника УЗИ навигации на желчный пузырь
5. Кровотечение после пункции желчного пузыря. Гангрена желчного пузыря
6. Холедохолитиаз. Причины и механизмы развития желчекаменной болезни
7. Диагностика желчекаменной болезни. Стеноз большого сосочка двенадцатиперстной кишки
8. Патологическая анатомия стеноза большого сосочка. Классификация стеноза большого сосочка двенадцатиперстной кишки
9. Диагностика стеноза большого сосочка. Осложнения стеноза большого сосочка двенадцатиперстной кишки
10. Кисты желчных протоков. Причины и распространенность кист желчных протоков
Источник
