Пути проникновения инфекции в желчный пузырь

1. Восходящим путем инфекция проникает из кишечника. Этому способствуют гипо‑ и ахлоргидрия, нарушение функции сфинктера Одди, экскреторная недостаточность поджелудочной железы.
2. Гематогенным путем инфекция может проникнуть в желчный пузырь из большого круга кровообращения по почечной артерии (чаще при хроническом тонзиллите и других поражениях рото‑ и носоглотки) или из кишечника по воротной вене. Способствует этому нарушение барьерной функции печени.
3. Лимфогенным путем инфекция попадает в желчный пузырь при аппендиците, воспалительных заболеваниях женской половой сферы, пневмонии и нагноительных процессах в легких.
Благоприятные условия для развития попавшей в желчный пузырь инфекции создает застой желчи, обусловленный воздействием перечисленных причин. Застой желчи изменяет холатохолестериновый индекс (снижение уровня желчных кислот и увеличение концентрации холестерина), что способствует образованию холестериновых камней (рис. 3–5).
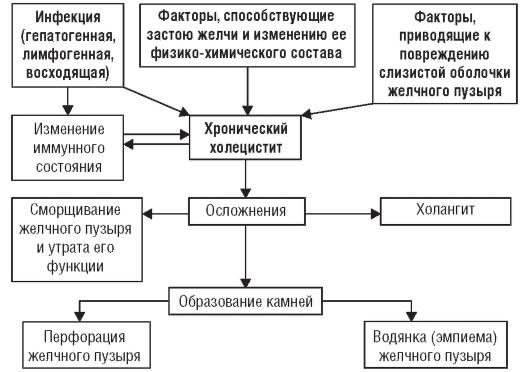
Рис. 3–5. Патогенез хронического бескаменного холецистита
В патогенезе хронического бескаменного холецистита имеют значение также факторы, приводящие к повреждению стенок желчного пузыря с травматизацией его слизистой оболочки, нарушением кровообращения и развитием воспаления. У ряда больных хроническим холециститом первично происходит повреждение слизистой оболочки желчного пузыря при нарушенном оттоке желчи, а инфекция присоединяется вторично.
Длительный воспалительный процесс, хронический очаг инфекции отрицательно влияют на иммунобиологическое состояние больных, снижают реактивность организма.
Больным хроническим холециститом свойственны специфическая и неспецифическая сенсибилизация к различным факторам внешней и внутренней среды, развитие аллергических реакций. В результате создается порочный круг: воспаление в желчном пузыре способствует поступлению в кровь микробных антигенов, что приводит к сенсибилизации, которая поддерживает хроническое течение холецистита и способствует его рецидивированию.
Если морфологические изменения развиваются только в слизистой оболочке желчного пузыря и носят катаральный характер, то функция желчного пузыря долгое время остается достаточно сохранной. Если же воспалительный процесс захватывает всю стенку желчного пузыря, то происходят утолщение и склероз стенки, сморщивание пузыря, утрачиваются его функции и развивается перихолецистит. Воспалительный процесс из желчного пузыря может распространиться на желчные ходы и привести к холангиту.
Помимо катарального воспаления, при холецистите может возникать флегмонозный или даже гангренозный процесс. В тяжелых случаях в стенке желчного пузыря образуются мелкие абсцессы, очаги некроза, изъязвления, которые могут вызвать перфорацию или развитие эмпиемы.
Длительный воспалительный процесс при нарушении оттока желчи, помимо образования камней, может привести к образованию воспалительных «пробок».
Эти «пробки», закупоривая пузырный проток, способствуют развитию водянки желчного пузыря и при бескаменной форме холецистита. Основные звенья патогенеза представлены на рис. 3–5.
Таким образом, при хроническом бескаменном холецистите могут развиваться следующие осложнения:
1. перихолецистит;
2. холангит;
3. перфорация желчного пузыря;
4. водянка;
5. эмпиема желчного пузыря;
6. образование камней.
Вследствие чрезвычайно тесной анатомической и физиологической связи желчного пузыря с близлежащими органами у больных хроническим холециститом поражаются печень (гепатит), поджелудочная железа (панкреатит), желудок и двенадцатиперстная кишка (гастрит, дуоденит).
Классификация
Общепринятой классификации хронического бескаменного холецистита не существует.
Источник
Бактериальная инфекция
Бактериальная инфекция – один из важнейших этиологических факторов хронического бескаменного холецистита. Источниками инфекции могут быть заболевания носоглотки и придаточных пазух носа (хронические тонзиллиты, синуситы); полости рта (стоматиты, гингивиты, пародонтоз); системы мочевыделения (циститы, пиелонефриты); половой системы (простатиты, уретриты); гинекологические заболевания (аднекситы, эндометриты); инфекционные заболевания кишечника; вирусные поражения печени.
Инфекция проникает в желчный пузырь тремя путями:
- гематогенным (из большого круга кровообращения по печеночной артерии, от которой отходит пузырная артерия);
- восходящим (из кишечника); проникновению инфекции этим путем способствует недостаточность сфинктера Одди, желудочная гипосекреция, синдромы мальдигестии и мальабсорбции);
- лимфогенным (по лимфатическим путям из кишечника, половой сферы, печеночных и внугрипеченочных путей).
Наиболее частыми возбудителями, вызывающими хронический холецистит, являются кишечная палочка и энтерококк (преимущественно при восходящем пути инфицирования желчного пузыря); стафилококки и стрептококки (при гематогенном и лимфатическом путях проникновения инфекции); очень редко протей, палочки брюшного тифа и паратифа, дрожжевые грибки. В 10% случаев причиной хронического холецистита являются вирусы гепатита В и С, о чем свидетельствуют клинические наблюдения и данные морфологического исследования желчного пузыря, подтверждающие возможность развития хронического холецистита после перенесенного острого вирусного гепатита В и С. Довольно часто причиной хронического бескаменного холецистита является проникновение в желчный пузырь смешанной микрофлоры.
[1], [2], [3]
Паразитарная инвазия
Некоторые исследователи указывают на возможную роль описторхоза в развитии хронического бескаменного холецистита. Описторхозом могут поражаться как желчный пузырь, так и печеночная ткань с развитием внутрипеченочного холестаза и реактивного воспаления. В редких случаях причиной хронического бескаменного холецистита является аскаридоз.
До сих пор нет единого мнения о роли лямблий в развитии хронического бескаменного холецистита. А. Л. Мясников, Н. Л. Дехкан-Ходжаева считали лямблиоз возможной причиной хронического бескаменного холецистита. Считают, что лямблионосительство – это заболевание, протекающее на субклиническом уровне. Лямблии могут вызывать снижение защитных сил организма, функциональные нарушения желчевыводящих путей, в 4-5 раз увеличивают патогенные свойства кишечной палочки. Многие исследователи считают, что роль лямблий в этиологии хронического холецистита сомнительна, так как лямблии в желчи не могут существовать долго, они погибают. Не исключено, что лямблии, обнаруженные в пузырной и печеночной желчи, происходят из двенадцатиперстной кишки. Считают, что лямблиозного холецистита не существует. Убедительных морфологических данных о проникновении лямблий в стенку желчного пузыря нет, и это является главным аргументом против лямблиозного холецистита.
Но это не означает, что лямблии совершенно не играют роли в развитии хронического бескаменного холецистита. Вероятно, более правильно считать, что лямблии способствуют развитию хронического холецистита.
Дуоденобилиарный рефлюкс
Дуоденобилиарный рефлюкс развивается при хроническом дуоденальном стазе с повышением давления в 12-перстной кишке, недостаточности сфинктера Одди, хроническом панкреатите. При развитии дуоденобилиарного рефлюкса происходит заброс дуоденального содержимого с активированными панкреатическими ферментами, что приводит к развитию небактериального «ферментативного», «химического» холецистита.
Кроме того, дуоденобилиарный рефлюкс способствует застою желчи и проникновению инфекции в желчный пузырь.
[4], [5], [6], [7], [8], [9], [10], [11]
Аллергия
Известно, что пищевые и бактериальные аллергены могут вызвать развитие хронического холецистита, что подтверждается морфологически обнаружением в стенке желчного пузыря признаков воспаления и эозинофилов при отсутствии в то же время бактериальной инфекции (токсико-аллергический холецистит).
[12], [13], [14]
Хронические воспалительные заболевания органов пищеварения
Хронические гепатиты, циррозы печени, хронические заболевания кишечника, поджелудочной железы очень часто осложняются развитием хронического холецистита, т. к. способствуют во-первых, проникновению в желчный пузырь инфекции, во-вторых, включению патогенетических факторов хронического холецистита. Особенно важную роль играют заболевания холедохо-дуоденопанкреатической зоны.
[15], [16], [17], [18], [19], [20], [21], [22], [23]
Острый холецистит
Перенесенный ранее острый холецистит может в ряде случаев приводить в дальнейшем к развитию хронического холецистита.
[24], [25], [26]
Предрасполагающие факторы
Развитию хронического холецистита способствуют следующие факторы:
- Застой желчи, что может быть обусловлено:
- дискинезиями желчевыводящих путей, в первую очередь, гипомоторно-гипотоническим вариантом;
- ожирением и беременностью (при этих состояниях повышается внутрибрюшное давление и усложняется отток желчи из желчного пузыря);
- психоэмоциональными стрессовыми ситуациями (при этом развиваются дискинезии желчевыводящих путей);
- нарушением режима питания (прием пищи способствует опорожнению желчного пузыря, редкие приемы пищи предрасполагают к застою желчи в пузыре); злоупотребление жирной и жареной пищей вызывает спазмы сфинктеров Одди и Люткенса и гипертоническую дискинезию желчевыводящих путей;
- отсутствием или недостаточным содержанием в пище растительной клетчатки (грубых волокон), которые, как известно, способствуют разжижению желчи и опорожнению желчного пузыря;
- гипокинезией;
- врожденными аномалиями желчного пузыря.
- Рефлекторные влияния со стороны органов брюшной полости при развитии в них воспалительного процесса (хронический панкреатит, колит, гастрит, язвенная болезнь и др.). Это ведет к развитию дискинезии желчевыводящих путей и застою желчи в желчном пузыре.
- Дисбактериоз кишечника. При дисбактериозе кишечника создаются благоприятные условия для проникновения инфекции восходящим путем в желчный пузырь.
- Нарушения обмена веществ, способствующие изменению физико-химических свойств и состава желчи (ожирение, сахарный диабет, гиперлипопротеинемии, подагра и др.).
- Наследственная отягощенность в отношении хронического холецистита.
Источник
Заинтересовало 9 517 раз с 4 февраля 2017
- Размер шрифта:
- T
- T
- T

Инфекции желчного пузыря и инфекции желчных путей – это воспалительные заболевания, вызванные в большинстве случаев бактериями, иногда одноклеточными паразитами, простейшими. По статистике, чаще всего эти органы поражает именно кишечная палочка, а также стафилококки и стрептококки. Существует три вида болезней при наличии инфекции пузыря с желчью и одноимённых протоков – холецистит, холангит и холецистохолангит. Именно о них сегодня и пойдёт речь на этой странице «Популярно о здоровье». А именно о том, каковы их симптомы, и как производится лечение данных болезней.
Инфекции пузыря с желчью
Инфекции желчного пузыря и желчевыводящих путей
Все патологии желчного пузыря, имеющие инфекционную природу, объединяет острая боль, локализующаяся в правом подреберье, резкое повышение температуры, а также желтушность кожи. Больной нередко чувствует приступы тошноты, может появиться рвота. Присутствуют признаки интоксикации, а именно – слабость, головные боли, иногда ломота в мышцах. Если говорить об острых формах инфекционных болезней желчного пузыря, то все они развиваются стремительно. Сейчас мы подробно обсудим каждое заболевание, рассмотрим симптомы и методы лечения.
Острый холецистит
Острый холецистит – это сильный воспалительный процесс в желчном пузыре, он развивается обычно на фоне застоя желчи. Такой процесс чаще вызван закупоркой желчевыводящих путей камнем. В результате застоя происходит присоединение бактериальной инфекции и быстро развивается острое воспаление. Гораздо реже встречается острый холецистит, при котором камни в пузыре не обнаружены. Тогда воспаление развивается на фоне иных факторов – провокатором может послужить сепсис, сальмонеллёз, ожоговая болезнь или множественные тяжёлые заболевания других органов брюшины.
Симптомы:
• Боль под рёбрами справа.
• Горечь во рту.
• Тошнота, многократная рвота.
• Иногда желтушность кожи.
• Повышенная температура.
• Слабость, апатия, головная боль.
Особенности лечения острого холецистита
Больного обычно лечат в стационаре. Первоочерёдная задача медиков – снять приступ боли и остановить развитие воспаления. Внутривенно пациенту вводят антибиотики, спазмолитические средства и препараты, призванные вывести токсины из организма. Если состояние больного улучшается, впоследствии будут приняты меры для подготовки его к плановой операции – желчный пузырь будет удалён. Если воспаление не проходит, а состояние пациента усугубляется, то к оперативному вмешательству приступают экстренно.
Холангит
Холангит – это воспаление желчевыводящих путей, развивающееся также на фоне закупорки каналов и застоя желчи. Провокатором заболевания обычно выступают бактерии – энтерококки, кишечная палочка, клебсиеллы, а также простейшие – лямблии, шистосомы. Микроорганизмы проникают в данные протоки из желудка или кишечника. Застой желчи в результате движения камней или развития колонизации микроорганизмов и паразитов в протоках – основной фактор-провокатор болезни.
Симптомы острого холангита:
• Боль в правом подреберье, нередко отзывающаяся в шее или лопатке.
• Тошнота, рвота.
• Температура 38-39,5 градусов.
• Озноб, слабость, головная боль.
• В дальнейшем к симптомам присоединяется желтушность и сильный кожный зуд.
Лечение холангита
Лечение производится всегда в стационаре, оно включает в себя суточное голодание с последующей диетой, антибактериальную, противопаразитарную терапию (при выявлении колоний простейших и глистных инвазий). Больному вводят препараты для снятия интоксикации организма, а также спазмолитики. Если в ходе обследования выяснилось, что к закупорке протоков имеют отношение камни, то в дальнейшем пациент готовится к плановой операции. При неэффективности лечения или возникновении осложнений хирургическое вмешательство проводят экстренно.
Холецистохолангит
Название этой болезни происходит от двух слов – холецистит и холангит, из чего становится понятно, что здесь имеет место воспаление как желчного пузыря, так и одноимённых протоков. Чаще всего при холецистохолангите поражена ещё и паренхима печени.
К симптомам холецистохолангита относятся:
• Периодическая или постоянная ноющая боль, локализованная в верхней части правого подреберья.
• Мышечные и головные боли, вялость.
• Тошнота, рвота.
• Запоры.
• Горечь во рту.
• При пальпации увеличена печень.
Лечение холецистохоллангита
Лечение предполагает устранение основной причины болезни – её возбудителей. Больному назначают антибиотики, спазмолитики для снятия боли, холеретики (аллохол и другие), препараты для нормализации работы печени и противовоспалительные средства. Основное внимание уделяют соблюдению диеты, а также большой упор делается на витаминную и минеральную составляющую – назначают пить минеральные воды. Траволечение даёт неплохие результаты – рекомендовано употребление отваров календулы, бессмертника, плодов шиповника. По окончании терапии пациенту рекомендованы физиопроцедуры и курортно-санаторное лечение от двух раз в год.
Инфекции путей желчевыведения и желчного пузыря требуют безотлагательного лечения, так как могут быстро прогрессировать, вызывая тяжёлые осложнения – перитонит, свищ, острый панкреатит и другие. Все эти состояния опасны для жизни. Никогда не игнорируйте симптомы этих болезней, а сразу обращайтесь за медицинской помощью.
Ольга Самойлова, www.rasteniya-lecarstvennie.ru
Источник
ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ ЖЕЛЧНОГО ПУЗЫРЯ И ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ
Лямблиоз
Лямблиоз – наиболее распространенное и часто встречающееся паразитарное заболевание желчевыделительной системы. Его возбудитель – лямблия, одноклеточный микроорганизм класса жгутиковых. В организме человека лямблии размножаются в огромных количествах: на 1 кв. см слизистой оболочки кишки может находиться до 1 млн лямблий и более. Источником инфекции является только человек.
Заражение может произойти при употреблении некипяченой воды из-под крана или льда, приготовленного из такой воды, при мытье овощей и фруктов некипяченой водой. Высок риск заболеть во время купания в открытых водоемах и бассейнах, зараженных цистами лямблий. Новорожденный ребенок может заразиться при родах. Более редким является контактно-бытовой путь заражения, однако при большой степени распространения заболевания он становится вполне реальным, особенно среди людей, не соблюдающих правила гигиены.
Цисты лямблий, выделенные во внешнюю среду с калом, сохраняют свою жизнеспособность в водоемах до нескольких месяцев. Лямблии способны выдерживать замораживание и нагревание до 50 °C, однако погибают при кипячении. По некоторым данным, лямблиозом болеют до 20 % всего населения земного шара.
Из кишечника лямблии попадают в желчные пути и желчный пузырь. При этом часто происходит механическое травмирование слизистых оболочек и возникновение воспалительных явлений. В желчном пузыре лямблии вызывают холецистит, под мышечным слоем желчного пузыря начинается расширение сосудов и разрастание соединительной ткани, появляется отечность слизистой оболочки. Лямблиозный холецистит без вторичной инфекции, имитирующий желчекаменную болезнь, нередко является причиной операций. Длительный лямблиоз может привести к тяжелому поражению желчных путей и печени, вплоть до цирроза.
СИМПТОМЫ ЛЯМБЛИОЗА
Инкубационный период составляет от 10 до 15 дней, паразиты начинают выделяться через 9 дней после инфицирования. Общее самочувствие больного остается хорошим, температура тела нормальная, но появляются неприятные ощущения вверху средней области живота, тошнота, снижается аппетит. Иногда возникают урчание в животе, ощущение дискомфорта в верхней части живота. У некоторых больных бывает жидкий водянистый стул и небольшое снижение массы тела. Все эти симптомы держатся несколько дней, а потом постепенно исчезают. Очень часто на первой стадии лямблиоз протекает бессимптомно.
Необходимо учитывать возможность сочетания лямблиоза с каким-либо другим заболеванием. При сильном инфицировании вероятно развитие энтероколитов с катаральными проявлениями.
ДИАГНОСТИКА ЛЯМБЛИОЗА
Трудность диагностики лямблиоза состоит в том, что это заболевание не имеет характерных для данного заболевания клинических признаков и часто служит лишь пусковым механизмом или наслаивается на другие хронические заболевания желудочно-кишечного тракта.
Самым доступным методом лабораторной диагностики лямблиоза является исследование кала. Диагноз ставится на основе обнаружения лямблий в кале. Однако цисты лямблий в кале можно обнаружить не всегда, поэтому желательно провести исследование содержимого желчного пузыря.
Для серологической диагностики лямблиоза используют метод иммуноферментного анализа. Специфические антитела обнаруживаются в крови через 2–4 недели после заражения.
ЛЕЧЕНИЕ ЛЯМБЛИОЗА
В случае обнаружения лямблий или других паразитов желательно принять скорейшие меры по их искоренению. Совмещение лечения паразитарного заболевания с чисткой желчного пузыря может в значительной мере повысить эффективность лечения.
Лечению лямблиоз поддается с трудом, поэтому при выборе методики лечения необходимо учитывать следующие факторы:
• выраженность и длительность клинических симптомов лямблиоза;
• наличие фоновых и сопутствующих заболеваний;
• эффективность противолямблиозной терапии, которая проводилась раньше;
• возможный источник инфекции.
Начинать лечение лямблиоза с применения противопаразитарных препаратов нецелесообразно, так как реакция организма на них часто бывает отрицательной. Могут произойти токсические и аллергические осложнения и обострение клинических симптомов заболевания. Поэтому лечение лямблиоза следует проводить в три этапа.
Первый этап: ликвидация эндотоксикоза, механическое удаление лямблий, улучшение ферментативной активности кишечника, коррекция иммунологической защиты. Время проведения I этапа зависит от степени выраженности симптомов заболевания и составляет от 1 до 2 недель.
Мероприятия первого этапа включают в себя:
• соблюдение диеты, направленной на создание условий, ухудшающих размножение лямблий. Это могут быть каши, сухофрукты, овощи, растительное масло. Необходимо ограничить употребление углеводов;
• прием лекарственных препаратов, стимулирующих выделение желчи (холекинетики), и препаратов, расслабляющих гладкие мышцы желчного пузыря и желчевыводящих путей (холеспазмолитики);
• назначение энтеросорбентов, главным образом силикатных, алюмосиликатных и органоминеральных;
• проведение ферментотерапии по результатам анализа кала;
• прием антигистаминных, то есть противоаллергических, препаратов.
Второй этап: противопаразитарная терапия.
Для лечения лямблиоза используют химиопрепараты из групп имидазола и тинидазола, а также препараты нитрофуранового ряда. Одним из наиболее эффективных современных противолямблиозных препаратов является орнидазол. Он хорошо переносится пациентами, а возбудитель заболевания к нему не адаптируется. Помимо орнидазола больным прописывают антигистаминные препараты и энтеросорбенты, прием которых должен вестись в течение всего курса лечения.
Третий этап: повышение иммунитета организма и создание условий, которые препятствуют размножению лямблий в кишечнике и желчном пузыре.
Прежде всего больному назначается диета, улучшающая проходимость кишечника: крупяные каши, овощные и фруктовые пюре, печеные яблоки, свежие фрукты и овощи, кисломолочные продукты. Для создания среды, способствующей разрушению цист лямблий, рекомендуется в течение 2–3 недель пить отвар березовых почек. После двухнедельного перерыва надо начать пить отвар семян толокнянки. Продолжительность процедуры тоже 2–3 недели. Кроме того, для коррекции иммунного ответа назначаются растительные адаптогены элеутерококк и эхинацея и различные поливитаминные комплексы. Для ликвидации нарушения нормальной микрофлоры кишечника и ферментопатии назначают пробиотики – препараты, в состав которых входят живые микроорганизмы, пребиотики – препараты, создающие идеальные условия для жизни и развития полезных бактерий, и ферментные препараты. Третий этап занимает в среднем 2–3 недели.
При острых формах лямблиоза можно использовать одноэтапную схему лечения курсом противопаразитарной терапии. Препаратом выбора при этом является орнидазол.
ПРОФИЛАКТИКА ЛЯМБЛИОЗА
Для профилактики лямблиоза необходимо:
• пить только кипяченую воду или пропущенную через фильтр водопроводную воду;
• проводить диспансеризацию в трудовых коллективах 2 раза в год, а при выявлении лиц, выделяющих цисты лямблий, обследовать всех членов их семей;
• людям, имеющим домашних животных, регулярно проводить противоглистные обработки, принимать таблетки минимум раз в полгода, соблюдать личную гигиену.
Необходимо помнить, что паразитарные заболевания не излечиваются травами, биологически активными добавками и народными средствами. Чеснок, к примеру, раздражает кишечник и не излечивает болезнь, а только усугубляет ее.
Описторхоз
Описторхоз возникает в результате заражения человека плоскими червями – трематодами вида Opistorchus felineus – двуустка кошачья. Это небольшие черви длиной от 8 до 13 мм при ширине 1,2–2 мм. Заражение происходит при употреблении в пищу содержащей паразитов рыбы.
Прежде чем паразит поселится в теле человека, он сменит нескольких хозяев. Первым промежуточным хозяином описторхов является один из пресноводных моллюсков. После того как моллюски заглатывают яйца описторхов, из них появляются промежуточные формы паразита, называемые мерацидиями.
По мере развития внутри моллюсков мерацидии проходят две следующие стадии – спороцисты и редии. Редии попадают в печень моллюска и, паразитируя там, образуют третью, личиночную форму – церкарий. Церкарии, в отличие от предшествующих форм, уже могут свободно передвигаться. Они выходят из моллюсков, попадают в воду и находят нового хозяина.
Второй промежуточный хозяин паразита – это пресноводные рыбы семейства карповых: линь, язь, плотва, сазан, уклейка и т. п. Попав внутрь рыбы, церкарии проникают в мышечную ткань и там образуют цисты, превращаясь в метацеркарии. Через 6 недель после заражения метацеркарии становятся готовыми к переходу в организм окончательных хозяев. Окончательными хозяевами описторхов являются человек и некоторые виды животных: собака, кошка, лисица, норка, бобер, домашняя и дикая свиньи.
Заражение описторхозом человека или животных происходит после употребления в пищу сырой, малосольной, свежезамороженной или свежепровяленной рыбы, содержащей метацеркарии. В мороженой рыбе метацеркарии погибают в период от нескольких часов до нескольких недель, в зависимости от температуры хранения. Чем ниже температура, тем быстрее они гибнут. Сильно высушенная рыба также постепенно становится безвредной. Однако яйца описторхов могут благополучно перезимовывать в водоемах подо льдом.
ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ
Оказавшись в человеческом организме, описторхи живут в печени, желчевыводящих путях и протоках поджелудочной железы. Паразиты поселяются на длительное время, поэтому у человека описторхоз обычно протекает в хронической форме и поражает все органы, где расположились паразиты. В развитии болезни немаловажную роль играет механическое повреждение шипиками тел личинок и присосками взрослых паразитов эпителия желчного пузыря, желчных и панкреатических протоков. Кроме того, описторхи выделяют токсические вещества и стимулируют воспалительную реакцию окружающих тканей, а продукты их жизнедеятельности действуют как аллергены и вызывают различные аллергические реакции.
Нахождение описторхов в организме может также привести к затруднению оттока желчи и панкреатического сока, так как, скапливаясь в больших количествах в просветах соответствующих протоков, паразиты нарушают нормальное течение процессов. В итоге у человека развивается застой желчи и нарушается поступление сока поджелудочной железы в кишечник. Затем в результате воспалительной реакции развиваются рубцовые изменения желчных протоков, а длительный застой желчи может привести к формированию хронического гепатита и вторичного билиарного цирроза печени. Поражение протоков поджелудочной железы приводит к развитию хронического панкреатита.
Некоторое время описторхоз протекает скрыто, с минимально выраженными симптомами поражения органов, но с преобладанием аллергических реакций. Затем болезнь может проявиться преимущественным поражением печени и желчных путей. Длительное паразитирование описторхов в мелких желчных протоках, желчном пузыре и протоках поджелудочной железы может способствовать возникновению рака этих органов, а также печени.
СИМПТОМЫ ОПИСТОРХОЗА
У большинства больных на ранней стадии заболевания симптомы отсутствуют или отмечается лишь повышение эозинофилов крови. Позднее хронический описторхоз проявляется преимущественно симптомами хронического холецистита, дуоденита и панкреатита. Ведущими симптомами являются боли в верхней половине живота, преимущественно в правом подреберье, тошнота, плохая переносимость жирной пищи, сухость и горечь во рту и т. д. Часто при длительном течении заболевания появляются расстройства нервной системы. Могут развиваться анемия и депрессия. Также бывают осложнения в виде бактериальных инфекций с последующим развитием гнойного холангита и гнойных очагов в печени.
ДИАГНОСТИКА ОПИСТОРХОЗА
Диагноз «описторхоз» устанавливается после обнаружения в дуоденальном содержимом или в кале яиц паразита.
Они появляются через месяц после заражения. Для точного установления диагноза больной проходит комплексное обследование, которое, помимо тщательного сбора сведений и осмотра, включает следующие инструментально-лабораторные исследования.
1. Клинический анализ крови.
2. Биохимический анализ крови:
• исследование печеночных проб на уровень билирубина и его фракций;
• активность аминотрансфераз (АЛТ, ACT);
• щелочная фосфатаза;
• исследование белкового состава плазмы;
• определение уровня холестерина;
• ?-амилаза крови.
3. Общий анализ мочи.
4. Анализ кала.
5. Фиброгастродуоденоскопия (ФГДС) для диагностирования воспалительных, эрозивных и язвенных заболеваний.
6. Комплексное УЗИ органов брюшной полости.
7. ИФА исследования крови на наличие антител к описторхам.
8. Рентгенологические исследования, компьютерная томография, эндоскопическая ретроградная панкретохолангиография, радиоизотопные, аллергологические и другие методы исследования – по мере необходимости.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ОПИСТОРХОЗА
Лечение описторхоза проводится комплексно под наблюдением специалиста. В него включают лечение заболевания специфическими химиопрепаратами, назначаются желчегонные, ферментные препараты, средства, влияющие на тонус и моторику желудочно-кишечного тракта, рекомендуется специальная диета. Кроме этого, проводится лечение, направленное на восстановление нарушенных функций печени, желчевыводящих путей и поджелудочной железы.
В настоящее время единственным эффективным средством для лечения описторхоза является празиквантел. Норму и режим приема определяет лечащий врач. У лекарства могут быть побочные действия в виде головной боли, головокружения, слабости, повышения температуры, крапивницы. Как правило, побочные реакции слабо выражены и не требуют специального лечения. Празиквантел не рекомендуется принимать детям до 2 лет.
В качестве народных средств лечения описторхоза можно порекомендовать следующее. Перед сном натереть на мелкой терке яблоко или морковку и 1 ч. ложку такого пюре смешать с 1 каплей березового дегтя. Смесь проглотить, запив водой. Курс лечения – 10–12 дней.
Также можно взять 2 ст. ложки измельченной коры осины, залить стаканом кипятка, варить на медленном огне под крышкой в течение 15 минут, процедить и принимать по 1 ст. ложке 4 раза в день за 30 минут до еды. Курс лечения – 2 недели.
Профилактика описторхоза состоит в исключении из рациона сырой, слабо просоленной и плохо обработанной термически рыбы. Для термообработки рыбы необходимо применять высокие температуры – 60–70 °C, а замораживать рыбу нужно при низкой температуре, не менее чем -30 °C.
Данный текст является ознакомительным фрагментом.
Источник
