Рак яичника и желудок

При раке 4 стадии в клинической картине могут преобладать симптомы, вызванные метастазами, и в таких случаях порой бывает непросто разобраться, где находится первичная опухоль. Так произошло с одной из пациенток, обратившихся в Европейскую онкологическую клинику. Болезнь продолжала прогрессировать, несмотря на три курса химиотерапии. Когда был установлен правильный диагноз и назначено подходящее лечение, состояние больной быстро улучшилось, а опухоль уменьшилась в размерах.
Женщина 40 лет, проживающая в небольшом городе, обратилась к онкологу по месту жительства с жалобой на увеличение живота. В ходе обследования было обнаружено скопление жидкости в брюшной полости, диагностирован асцит, развившийся в результате онкологического заболевания. Онколог направил пациентку на госпитализацию.
В стационаре из брюшной полости была эвакуирована жидкость, проведено ее цитологическое исследование. Обнаружены элементы железистого рака. В крови выявлено незначительное (в 2–3 раза) повышение онкомаркера C19-9, который, как правило, ассоциирован с раком яичников. Однако, по данным инструментальных исследований в брюшной полости и малом тазу опухолевых очагов не выявлено. При гастроскопии очагов в желудке также не обнаружено.
Так как первичную опухоль найти не удалось, врачи решили руководствоваться данными анализов и диагностировали у больной прогрессирование рака яичников. Была начата химиотерапия по соответствующим протоколам.
Хотя пациенты с раком яичников обычно хорошо отвечают на химиопрепараты, в данном случае лечение оказалось неэффективным. Больная получила 3 курса химиотерапии, но заболевание продолжало прогрессировать.
Пациентка решила обратиться в Европейскую онкологическую клинику.
На момент госпитализации состояние женщины было тяжелым. Ее живот был сильно увеличен в размерах. Скопившаяся жидкость давила на внутренние органы, мешала их нормальной работе. Из-за нарушения прохождения пищи каждый ее прием сопровождался рвотой, поэтому больная ела очень мало. Как итог — сильная потеря веса, интоксикация. И это несмотря на то, что распространенность опухолевого процесса в организме была не очень велика.
Клиническая картина сильно напоминала рак яичников. Однако, в малом тазу не было обнаружено ни одного опухолевого очага. Врачи Европейской онкологической клиники приняли решение провести ПЭТ-КТ. Единственным метаболически активным участком оказался лимфатический узел в подмышечной области. Он был удален, отправлен на гистологическое и иммуногистохимическое исследование, которые показали, что опухолевые клетки, скорее всего, происходят из желудочно-кишечного тракта.
Было решено повторить гастроскопию. В желудке обнаружена первичная опухоль, проведена биопсия, диагноз подтвержден. Опухоль оказалась HER-позитивной — обычно такой рак хорошо отвечает на химиотерапию и таргетную терапию. Больная начала получать лечение по новому протоколу, назначен Герцептин — таргетный препарат, который блокирует белок HER2.
Была эвакуирована асцитическая жидкость, купированы все симптомы. Пациентка стала нормально питаться, набирать вес, значительно улучшилось общее состояние. По данным контрольных обследований первичная опухоль уменьшилась в размерах, в брюшной полости перестала скапливаться жидкость.
Этот случай показывает, насколько важно бывает получить второе врачебное мнение. Если бы больная продолжила получать лечение против рака яичников, вероятность ответа на терапию была бы крайне низкой. Подобные случаи в онкологии — не такая уж и редкость. Согласно американской статистике, примерно в 60% случаев у пациентов, обратившихся за вторым мнением, сильно изменяется программа лечения. Иногда это помогает спасти жизнь. В случае с раком 4 стадии — существенно продлить жизнь и избавить человека от мучительных симптомов, обеспечить достойное качество жизни.
Источник
Качество жизни при раке яичников поздних стадий. ОсложненияТонкокишечная непроходимость у больных раком яичников. Несмотря на то что эпителиальные злокачественные опухоли яичников распространяются преимущественно по поверхности внутренних органов и редко в них прорастают, частичную или полную кишечную непроходимость обнаруживают часто во время первичного установления диагноза, а еще чаще при рецидиве заболевания. Непроходимость может быть вызвана сдавленнем тонкой кишки извне, а также замедлением перистальтики метастазами, расположенными в брыжейке или на поверхности кишечника. Кишечная колика, постоянная боль в животе, тошнота и рвота сопровождают это осложнение практически всегда. Тошноту и рвоту в большинстве случаев устраняют консервативными методами; другие симптомы разрешаются после первичной циторедуктивной операции и ПХТ на основе цисплатина. После такого лечения в большом проценте случаев наблюдают объективный ответ, но через некоторое время у многих больных с высокой стадией заболевания диагностируют рецидивные опухоли и назначат терапию «спасения» с паллиативной целью. Обычно ее проводят, используя цисплатин или карбоплатин, паклитаксел, гексаметилмеламин, этопозид в таблетках, тамоксифен, гемцитабин, липосомный доксорубицин, винорелбин и топотекан. При выборе адекватной терапии «спасения» учитывают многие клинические факторы. К сожалению, у больных, ранее получавших цисплатин, другие препараты вряд ли будут эффективны для купирования симптомов кишечной непроходимости и асцита. У больных с кишечной непроходимостью, вызванной интраперитонеальными метастазами, необходимо определить ее выраженность на основании результатов рентгенографии, начать лечение с коррекции водно-электролитного баланса и парентерального питания, интубации и декомпрессии кишечника. В ряде случаев это консервативное лечение позволяет избежать операции. Вопрос о паллиативном хирургическом вмешательстве рассматривается почти у каждой больной при прогрессировании заболевания. Если операция показана, объем ее зависит от распространенности основного процесса, а также от уровня непроходимости и числа пораженных участков кишки. Если поражен только один участок кишки, можно выполнить резекцию этого участка кишки, если имеются показания к вторичной циторедуктивной операции, или же ограничиться наложением обходного анастомоза.
Успех вторичного циторедуктивного вмешательства зависит от чувствительности к химиотерапии (XT) остаточной опухоли после первичной операции, которая преследовала цель максимально уменьшить объем опухоли. Учитывая, что у большинства больных в результате неоднократных, а нередко неудачных, курсов цитостатической терапии опухоли развилась лекарственная резистентность к химиопрепаратам, кишечный анастомоз предпочтительнее резекции. К тому же операция по наложению обходного анастомоза, например, между петлями тонкой и толстой кишки в отличие от резекции связана с меньшим количеством осложнений. Во время хирургического вмешательства часто удается пропальпировать баллон в конце длинного кишечного интубационного зонда, чтобы определить место тонкой кишки проксимальнее уровня непроходимости и использовать его для наложения анастомоза с участком толстой кишки по типу бок в бок. Очевидно, что до операции следует назначить клизму с натрия амидотриозатом (Гастрографин), чтобы убедиться в отсутствии непроходимости ниже области анастомоза. В редких случаях ободочная кишка бывает замурована в опухоли, поэтому операция ограничивается наложением колостомы с формированием обходного анастомоза или без него. К сожалению, у пациенток с рецидивным раком яичников (РЯ) непроходимым может оказаться несколько участков кишки. Как правило, резекция нескольких сегментов кишечника не показана. В таких случаях выполняют илеостомию или даже проксимальную еюностомию для обеспечения адекватного кишечного пассажа. В случае распространенного заболевания, когда вероятность осложнении велика, выполняют паллиативную декомпрессию желудка с наложением гастростомы для устранения симптомов непроходимости и асцита (распирания, тошноты, рвоты и боли). Если опухоль не распространяется на желудок и переднюю брюшную стенку, возможна чрескожная эндоскопическая гастростомия, которая позволит избежать осложнений, связанных с лапаротомией. Тщательно оценивая питательный статус больной, состояние чувствительности/резистентности опухоли к XT, локализацию кишечной непроходимости, можно до некоторой степени облегчить состояние с помощью оперативного вмешательства, XT или желудочной декомпрессии. Без должного внимания к каждому из этих факторов не удастся избежать ненужных осложнений и оперативных вмешательств, к которым нет показаний у этих истощенных больных в терминальной стадии заболевания с рецидивными или рефрактерными злокачественными новообразованиями яичников. Асцит у больных раком яичников поздних стадийПоскольку причинами асцита практически всегда бывают злокачественные новообразования органов брюшной полости, его купирование зависит от лечения основного заболевания. Однако, если опухоль рефрактерна ко всем известным методам терапии, целесообразно паллиативное лечение асцита. Традиционное лечение диуретиками с ограничением соли и жидкости эффективно в редких случаях. В связи с этим выполняют лапароцентез, что может вызвать нарушения белкового и электролитного баланса. Поэтому предложены новые методы лечения: интраперитонеальная иммунотерапия и дренирование с использованием перитонеального венозного шунта Денвера. Группу из 42 больных лечили в течение 5 лет с применением данного шунта, отводящего перитонеальную жидкость в сосудистое пространство. Лечение позволило снизить интенсивность симптомов, не влияя на гематогенное метастазированис и не вызывая признаков диссеминированного внутрисосудистого свертывания крови. Примечательно, что медиана выживаемости и, соответственно, качество жизни у больных раком молочной железы и наружных половых органов, перенесших оперативные вмешательства, были значительно выше, чем у пациенток с первичными онкологическими заболеваниями ЖКТ. Рецидив рака яичника (РЯ), сопровождающийся симптомами кишечной непроходимости и асцитом, свидетельствует о потере вероятности излечения. Однако чувство оптимизма и надежда хотя бы на уменьшение выраженности симптомов и улучшение общего состояния с помощью паллиативного лечения, включающего XT, оперативное вмешательство, дренирование асцита или поддерживающую терапию, все еще остаются. Только адекватный подход к каждой больной и предвидение возможных побочных эффектов, связанных с тем или иным методом лечения, могут помочь в реализации надежды на приемлемое качество жизни. Роль паллиативных хирургических вмешательств у больных раком яичников поздних стадийЗначение хирургического лечения для ликвидации кишечной непроходимости обсуждалось выше. С помощью операции можно облегчить боль или закрыть свищдаже на последних этапах прогрессирования рака яичника (РЯ). При этом необходимо постоянно взвешивать преимущества и недостатки этих вмешательств. Циторедуктивная операция, проводимая с целью облегчить боль, показана, если существует XT, эффективная в отношении остаточной опухоли. Видео определения свободной жидкости в брюшной полости– Также рекомендуем “Качество жизни при раке матки. Осложнения” Оглавление темы “Симптоматическое лечение рака”:
|
Источник
Рак яичников с метастазами — это злокачественная опухоль IV стадии. Согласно американской статистике, в ходе обследования метастазы обнаруживаются у 75% женщин, имеющих злокачественные опухоли яичников. В таких случаях, назначая лечение, врач не стремится достичь ремиссии. Терапия направлена на максимально возможное увеличение продолжительности жизни женщины и избавление от мучительных симптомов.
В какие органы метастазирует рак яичников?
Как правило, опухолевые клетки при раке яичника распространяются по поверхности брюшины — тонкой пленки из соединительной ткани, которая покрывает изнутри стенки брюшной полости (париетальный листок) и снаружи — внутренние органы (висцеральный листок). Чаще всего вторичные очаги обнаруживаются в большом сальнике, верхних и нижних отделах желудочно-кишечного тракта, печени, селезенке, мочевом пузыре.
В норме в брюшной полости постоянно происходит выделение и всасывание жидкости. Она присутствует на листках брюшины в небольшом количестве, играет роль смазки, помогая внутренним органам свободно скользить относительно друг друга. При поражении брюшины раковыми клетками — канцероматозе брюшины — всасывание жидкости нарушается, она скапливается в брюшной полости: возникает асцит. В немалой степени этому способствует портальная гипертензия, снижение уровня белков-альбуминов в крови при поражении раковыми клетками печени.
Иногда рак яичника метастазирует в забрюшинные лимфатические узлы (тазовые, парааортальные), в редких случаях — в над- и подключичные лимфатические узлы, кости, легкие, головной мозг.
Симптомы рака яичника с метастазами
Возникают различные симптомы, которые зачастую сильно ухудшают состояние женщины, снижают качество жизни, ограничивают возможности применения тех или иных видов лечения. Проявления зависят от количества и размеров метастазов, от того, в каких органах они находятся и насколько сильно нарушают их функции.
Многих женщин беспокоит дискомфорт и боли в животе, расстройства со стороны желудочно-кишечного тракта. Чаще всего боли тупые, ноющие, сопровождаются увеличением живота за счет асцита. Если боль острая, колющая, спастическая, распространяется по всему животу и в область таза, зачастую это говорит о множественных метастазах в брюшной стенке и забрюшинном пространстве, внутренних органах.
Другие симптомы зависят от того, какие органы вовлечены в процесс:
- При поражении желудка и кишечника: быстрое чувство насыщения, тошнота и рвота, запоры. В тяжелых случаях, если опухоль перекрывает или сдавливает извне кишечник, развивается кишечная непроходимость.
- При поражении костей: боли в костях, патологические переломы.
- При поражении мочевого пузыря: боли в области таза, частые и болезненные мочеиспускания, примесь крови в моче.
- При поражении печени: желтуха, зуд, увеличение живота, нарушение пищеварения, отеки.
- При поражении головного мозга: головные боли и головокружения, тошнота, рвота, нарушение сознания, судороги, различные неврологические симптомы.

Методы диагностики
Для оценки степени распространения рака яичников и поиска метастазов врач может назначить следующие методы диагностики:
- УЗИ органов брюшной полости.
- Компьютерную томографию.
- Рентгенографию кишечника с бариевой клизмой.
- Рентгенографию грудной клетки.
- Магнитно-резонансную томографию.
- Колоноскопию — осмотр прямой и толстой кишки с помощью специального инструмента — колоноскопа — введенного через задний проход.
- Рентгенографию костей.
- Ангиографию — рентгеновское исследование с введением в сосуды рентгеноконтрастного раствора. Это помогает в диагностике метастазов печени.
- ПЭТ-сканирование — процедура, во время которой применяют специальный сахар с радиоактивной меткой. Его вводят в организм пациента, он накапливается в опухолевых клетках, в результате чего те становятся видны на снимках, выполненных с помощью специального аппарата.
- При необходимости проводят диагностическую лапароскопию. Под наркозом в стенке брюшной полости делают прокол, через который вводят специальный инструмент с видеокамерой и источником света — лапароскоп.
- Биопсия — исследование, во время которого получают фрагмент ткани из подозрительного очага и отправляют в лабораторию для цитологического, гистологического исследования, молекулярно-генетического тестирования.
Лечение рака яичника с метастазами
Выбор лечебной тактики при раке яичников с метастазами — сложная и ответственная задача. Основные методы лечения — химиотерапия и хирургия. Но во время операции невозможно полностью удалить первичную опухоль и все метастазы. Не могут уничтожить все раковые клетки в организме и химиопрепараты. Лечение носит паллиативный характер. Его цели — облегчить состояние женщины, уменьшить опухоль и замедлить ее рост, увеличить продолжительность жизни.
Хирургическое лечение
Операции, которые направлены на удаление максимально возможного объема опухоли, называются циторедуктивными. Исследования показали, что продолжительность жизни после таких вмешательств увеличивается. Объем операции зависит от размеров первичной опухоли и вторичных очагов, количества и расположения метастазов.
Химиотерапия
Как правило, при IV стадии рака яичников с метастазами проводят адъювантную химиотерапию после хирургического вмешательства. Это помогает уничтожить раковые клетки, которые остались в организме после операции. Иногда до хирургического лечения проводят неоадъювантную химиотерапию. Она показана пациенткам, у которых невозможно начать лечение с операции из-за слишком сильного распространения рака. Химиопрепараты помогают сократить размер опухоли и сделать ее операбельной.
Наибольшую эффективность при раке яичников с метастазами показывает сочетание паклитаксела с препаратами платины, например, параплатином. Их вводят циклами через 3 недели, обычно курс лечения состоит из 6–8 циклов. Могут быть назначены 3 цикла неоадъювантной химиотерапии, и затем еще не менее трех циклов после хирургического лечения.

Другие методы лечения
Поддерживающая терапия помогает в борьбе с болью и другими симптомами, побочными эффектами химиопрепаратов. Иногда, если женщина находится в очень плохом состоянии, активное восстановительное лечение помогает улучшить его настолько, что снова становится возможным проведение химиотерапии.
Борьба с асцитом и канцероматозом брюшины помогает существенно улучшить состояние женщины, увеличить продолжительность жизни. Избыток жидкости из брюшной полости выводят во время лапароцентеза — процедуры, во время которой в стенке живота делают прокол. Для постоянного оттока устанавливают интраперитонеальный катетер. Может потребоваться хирургическое вмешательство. Проводят курс интраперитонеальной химиотерапии, когда химиопрепарат вводят непосредственно в брюшную полость. Более современная процедура — гипертермическая интраперитонеальная химиотерапия, сокращенно HIPEC. Проводят хирургическое вмешательство, во время которого в брюшной полости удаляют все видимые метастазы, затем ее промывают подогретым до 42–43 °C раствором химиопрепарата, чтобы уничтожить оставшиеся раковые клетки.
Борьба с метастазами в печени может включать некоторые специальные процедуры:
- Во время внутриартериальной химиотерапии химиопрепарат вводят непосредственно в питающий опухоль сосуд. Это позволяет вводить более высокие дозы лекарств без риска тяжелых побочных эффектов.
- Химиоэмболизация предполагает введение химиопрепарата в сочетании с эмболизирующим препаратом, который нарушает приток крови к опухолевой ткани.
- При радиочастотной аблации (РЧА) в узел вводят электрод в виде иглы и разрушают опухолевую ткань с помощью тока высокой частоты.
Прогноз выживаемости
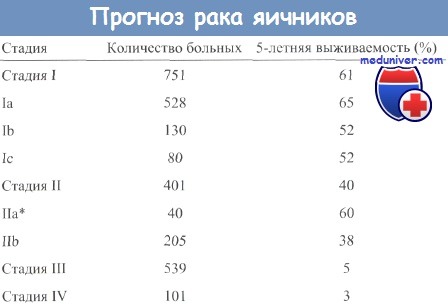
Пятилетняя выживаемость при раке яичника 4 стадии составляет 10–17%. В настоящее время проводятся клинические исследования, которые помогают выработать новые эффективные подходы. Ученые работают над созданием новых лекарственных препаратов.
Если диагностирован рак яичников с метастазами — это не повод опускать руки. Помочь можно на любой стадии. Даже если удалось продлить жизнь женщины всего на несколько дней — это уже победа, и ради нее стоит бороться.
Источник