Стеноз вызванный раком желудка
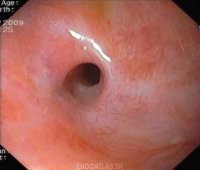
Стеноз пищевода – уменьшение диаметра просвета пищевода рубцового, опухолевого, травматического или иного происхождения, приводящее к нарушению его нормальной проходимости. Клиническими проявлениями стеноза пищевода служат дисфагия, обильная саливация, боль по ходу пищевода, отрыжка, эзофагеальная рвота, кровотечение. Диагностика стеноза пищевода требует проведения эзофагоскопии, рентгеноскопии пищевода с бариевой взвесью. В зависимости от этиологии и выраженности стеноза пищевода лечение может включать коррекцию питания, бужирование, баллонную дилатацию или эндопротезирование пищевода, эндоскопическое рассечение стриктур, резекцию пищевода, различные виды пластики пищевода, наложение гастростомы и др.
Общие сведения
Пищевод представляет собой полую цилиндрическую мышечную трубку длиной около 25 см, соединяющую глотку и желудок. В пищеводе различают шейный, грудной и брюшной (кардиальный) отделы. Диаметр пищевода на его протяжении неодинаков. В пищеводной трубке имеются физиологические сужения в области перстневидного хряща, бифуркации трахеи и диафрагмального отверстия. Пищевод обеспечивает попадание пищевого комка из ротовой полости в желудок, поэтому любая дисфункция органа вызывает целую цепь дальнейших нарушений процесса пищеварения.
В тесном анатомическом контакте с пищеводом находится ряд жизненно важных органов: трахея, левый бронх, нисходящий отдел аорты, перикард, медиастинальная плевра, грудной лимфатический проток, ствол блуждающего нерва. Поэтому эзофагеальным стенозом в гастроэнтерологии может осложняться значительное количество заболеваний, как самого пищевода, так и органов средостения, грудной и брюшной полости.

Стеноз пищевода
Причины
Врожденный стеноз пищевода является эмбриональным пороком развития, в основе которого может лежать гипертрофия его мышечной оболочки, наличие в эзофагеальной стенке хрящевых или фиброзных колец, образование тонких мембран из слизистой оболочки и т. д.
Причины приобретенных стенозов пищевода более многочисленны. В той или иной степени сужение просвета пищевода может развиваться практически при любом заболевании органа. Довольно часто стеноз пищевода возникает на фоне предшествующего эрозивно-язвенного рефлюкс-эзофагита и рубцующихся пептических язв пищевода. Язвенные изменения слизистой пищевода, в свою очередь, встречаются при аксиальных (скользящих) грыжах пищеводного отверстия диафрагмы, гастроэзофагеальной рефлюксной болезни, хроническом гастрите, язвенной болезни желудка, токсикозах беременности, сопровождающихся постоянной рвотой и пр.
В ряде случаев стеноз пищевода вызывается тяжелыми инфекционными эзофагитами, развивающимися при дифтерии, скарлатине, туберкулезе, сифилисе и т. д. Нередко причинами последующего стеноза становятся травмы – химические ожоги пищевода, повреждения эзофагеальной стенки инородными телами или инструментами при проведении ЭГДС, зондирования, бужирования и др. манипуляций. К редким причинам стеноза пищевода можно отнести последствия лучевой терапии, склеротерапии варикозно измененных вен пищевода, микозов, коллагенозов (системной красной волчанки, склеродермии, дерматомиозита и др.). Стенозы пищевода могут быть вызваны растущими доброкачественными опухолями или раком пищевода.
Причина стеноза может локализоваться не в самом пищеводе, а за его пределами: в этом случае извне пищевод могут сдавливать аномально расположенные сосуды, аневризма аорты, опухоли средостения, увеличенные лимфоузлы.
Классификация
В этиологическом отношении различают врожденные (10%) и приобретенные (90%) стенозы пищевода. По степени выраженности изменений пищевода стенозы могут варьировать от незначительных сужений до полной облитерации пищеводной трубки.
По месту локализации стенозы пищевода бывают высокими (на уровне шейного отдела), средними (на уровне аорты, бифуркации трахеи), низкими (эпифренальными, кардиальными) и комбинированными (затрагивают пищевод и желудок). По протяженности различают короткие стриктуры (длиной менее 5 см), протяженные (длиной более 5 см), субтотальные и тотальные.
Согласно эндоскопической картине, выделяют 4 степени стеноза пищевода:
- I степень – на участке сужения диаметр пищевода составляет от 11 до 9 мм; пищевод проходим для гастроинтестинального эндоскопа среднего калибра;
- II степень – отмечается сужение просвета пищевода до 8-6 мм; возможно проведение через стриктуру фибробронхоскопа;
- III степень – диаметр пищевода на участке стеноза равен 5-3 мм; через зону стеноза проходит ультратонкий фиброэндоскоп.
- IV степень – просвет пищевода сужен до 2-1 мм или полностью облитерирован; не проходим даже для ультратонкого фиброскопа.
Симптомы стеноза пищевода
Выраженные врожденные стенозы пищевода проявляются при первых кормлениях новорожденного срыгиванием нествороженным молоком, обильным слюноотделением, выделением слизи из носа. При умеренных врожденных стенозах пищевода появление симптоматики, как правило, совпадает с расширением пищевого рациона ребенка и введением твердой пищи. Приобретенные стенозы пищевода обычно развиваются постепенно.
Ведущим признаком, позволяющим заподозрить стеноз пищевода, служит расстройство функции глотания – дисфагия. По выраженности нарушения проходимости пищевода выделяют 4 степени дисфагии. Синдром дисфагии 1 степени характеризуется периодическим затруднением проглатывания твердой пищи; болью по ходу продвижения пищевого комка. При дисфагии 2 степени отмечается прохождение только полужидкой пищи; 3 степени – только жидкой; при дисфагии 4 степени невозможно даже проглатывание слюны и воды.
Сухая и плохо пережеванная пища задерживается над местом сужения, вызывает гиперсаливацию, рвоту, загрудинную боль. При высоких стенозах пищевода пища и вода при глотании часто попадает в дыхательные пути, что сопровождается ларингоспазмом, приступами кашля и удушья. Длительно существующие стенозы дистальных отделов пищевода приводят к его супрастенотическому расширению и срыгиванию после еды. Вследствие нарушения питания пациент стремительно худеет.
Большие куски пищи могут задерживаться в зоне сужения, вызывая обтурацию пищевода, что требует проведения неотложной эзофагоскопии. У пациентов со стенозом пищевода нередко отмечаются аспирационные пневмонии, опухоли в зоне стриктуры, спонтанные или травматические разрывы пищевода.
Диагностика
Наличие стеноза пищевода, заподозренное на основании клинической симптоматики, подтверждается путем проведения рентгенологического и эндоскопического обследования.
С помощью эзофагоскопии устанавливается уровень и диаметр сужения просвета, производится осмотр слизистой и эндоскопическая биопсия для определения причины стеноза пищевода, выявляются опухолевые, рубцовые и язвенные дефекты. Недостатком эндоскопии служит невозможность осмотра пищевода дистальнее участка стеноза.
Рентгенография пищевода с барием позволяет проследить прохождение контрастной взвеси, исследовать контуры пищевода, его рельеф и перистальтику, выявить дефекты заполнения на всем протяжении органа.
В дифференциально-диагностическом плане исключаются стоматит, фарингит, дивертикулы пищевода, инородные тела пищевода.
Лечение стеноза пищевода
До полного устранения стеноза пищевода назначается щадящая диета, включающая жидкую и полужидкую пищу. При пептических стриктурах пищевода рекомендуется прием антацидных и вяжущих средств.
Лечение доброкачественных стенозов пищевода в большинстве случаев осуществляют путем бужирования или баллонной дилатации. С целью эндоскопического расширения стеноза пищевода используются бужи и баллонные катетеры различных размеров в порядке возрастания диаметра. Плотные рубцы и стриктуры, не поддающиеся расширению, требуют эндоскопического рассечения электрохирургическими инструментами. При опухолевых стенозах или сдавлении пищевода извне производится эндопротезирование пищевода путем установки в его просвет саморасширяющегося стента.
В случае рецидивирующих, протяженных и выраженных стенозов пищевода прибегают к резекции участка сужения и эзофагопластике – замещению резецированного участка желудочным или кишечными трансплантатами. Тяжелое истощение пациента или невозможность выполнения операции требует проведения гастростомии для осуществления энтерального питания.
Прогноз и профилактика
Результативность лечения стеноза пищевода различается в зависимости от причин заболевания и методов лечения. Наилучшие результаты достигаются при лечении доброкачественных стриктур с помощью эндопротезирования и резекции пищевода. Наибольший процент случаев развития рестеноза отмечается после эндоскопической дилатации и бужирования.
Профилактика стеноза пищевода состоит в своевременной терапии эзофагита, ГЭРБ, гастрита и др., исключении травматизации пищевода инородными телами, агрессивными химическими агентами, медицинскими инструментами.
Источник
Стеноз желудка. Доброкачественные опухоли желудка
Стеноз — одно из наиболее частых осложнений язвенного процесса, поражающего пилородуоденальную зону. Клинически такое состояние обычно трактуется как стеноз привратника. Клинические проявления стеноза находятся в прямой зависимости от степени его компенсации. Это прежде всего касается выраженности диспепсических расстройств (рвота, отрыжка, тошнота, снижение аппетита), наличия шума «плеска», видимой перистальтики и др. Однако не всегда на основании клинических данных можно заподозрить стеноз. Наиболее часто клинический диагноз устанавливается при декомпенсированном (85% случаев), реже — при субкомпенсированном (58%) и еще реже (27%) —при компенсированном стенозе. Однако во всех случаях окончательный диагноз устанавливается только после рентгенологического исследования.
Освобождение желудка от содержимого, особенно от остатков пищи и слизи, облегчает контакт бариевой взвеси со слизистой оболочкой, что способствует выявлению патологических изменений в пилородуоденальной области.
Вместе с тем имеется четкая зависимость между выраженностью активного язвенного процесса и степенью компенсации стеноза. При больших язвах, особенно пенетрирующих, как правило, более выражен и стеноз.
При внутригрупповом разграничении опухолевых процессов можно придерживаться схемы 27. Прежде всего необходимо решить, является ли данная опухоль доброкачественной или злокачественной. Лишь после этого можно приступить к уточнению ее патоморфологических особенностей.

Доброкачественные опухоли. Делятся на эпителиальные и неэпителиальные. Встречаются в любом отделе желудка, однако примерно в 75% случаев локализуются в пилорической части, в 20% — в теле и в 5% —в области кардии и свода. В 2/3 случаев они располагаются на задней стенке желудка. У 1,5—10% больных доброкачественные опухоли малигнизируются.
В случаях, когда полип закрывает выход из желудка или, имея длинную ножку, выпадает в двенадцатиперстную кишку и ущемляется в пилорическом канале, могут возникнуть острые схваткообразные боли в эпигастральной области, рвота. При изъязвлении полипа могут наблюдаться желудочные кровотечения, кровь в рвотных массах и кале, признаки вторичной гипохромной анемии. Озлокачествление полипов сопровождается появлением признаков, характерных для рака желудка.
При полипозе обнаруживают большое количество дефектов наполнения, имеющих различные (преимущественно мелкие) размеры. Нередко они занимают почти всю поверхность слизистой оболочки желудка, вследствие чего ее рельеф полностью нивелируется и складки совсем не определяются.
К доброкачественным неэпителиальным опухолям относятся лейомиома, липома, невринома, гемангиома, лимфангиома, фиброма и некоторые другие.
После полипов наиболее часто встречаются лейомиомы (до 60% случаев), реже липомы, невриномы, фибромы и сосудистые опухоли. Такие опухоли растут эндогастрально или экзогастрально.
– Также рекомендуем “Клиника доброкачественных опухолей желудка. Дифференциация доброкачественных опухолей желудка”
Оглавление темы “Лучевая диагностика рака желудка”:
1. Рубцово-спаечные процессы желудка. Диагностика рубцовых изменений желудка
2. Стеноз желудка. Доброкачественные опухоли желудка
3. Клиника доброкачественных опухолей желудка. Дифференциация доброкачественных опухолей желудка
4. Формы рака желудка. Классификация рака желудка
5. Клиника рака желудка. Рентгенологическая диагностика рака желудка
6. Слизистая при эндофитном раке желудка. Рентгенография при раке желудка
7. Метастазы злокачественных опухолей желудка. Саркома желудка
8. Аномалии кишечника. Дискинезии тощей и подвздошной кишки
9. Функциональный запор. Признаки функционального запора
10. Патология вне кишечника. Дифференциация внекишечных патологических процессов
Источник
 Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
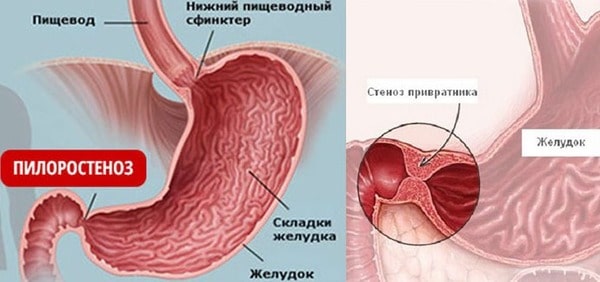
Чаще всего стеноз развивается в пилорическом отделе или в начале луковицы 12-перстной кишки, реже – в районе кардии.
Термин стеноз или стриктура обозначает стойкое и постоянно сужение какого-либо полого органа. Болезнь может быть врожденной и приобретенной. При локализации в пилорическом отделе желудка медики говорят о пилоростенозе. Стенозы желудка в Международном Классификаторе (МКБ-10)определены шифром K31, в разделе рассматриваются другие болезни желудка и 12-перстной кишки.
Врожденный пилоростеноз
Заболевание чаще встречается у новорожденных мальчиков. Основные клинические проявления – постоянная рвота после кормления на 2 – 3 неделе жизни. Период от конца кормления до начала рвоты небольшой и составляет 10, иногда 15 минут. Ребенка рвет «фонтаном», объем рвотных масс значительно выше объема кормления. Постепенно ребенок худеет, развивается истощение и обезвоживание. Диагностируют врожденный пилоростеноз с помощью рентгена, после уточнения диагноза назначают операцию.

В ходе операции хирургически рассекают область привратника вплоть до слизистой оболочки. Кормить ребенка начинают малыми дозами, по 20 мл через каждые 2 часа. Постепенно объем кормления увеличивают, к 10 дню переводят малыша на полноценное грудное вскармливание.
Приобретенный стеноз
Приобретенный стеноз выходного отверстия желудка (пилоростеноз) возникает вследствие образования рубцов после перенесенной язвы. Также причинами сужения привратника могут быть онкологические опухоли, ожоговые поражения, гипертрофия привратника.
Причиной кардиального стеноза желудка чаще всего бывает рак, локализованный в этой области. По статистике онкологических заболеваний стенозом кардии осложняется от 8 до 23 % от всех онкологических опухолей, расположенных в верхних отделах желудка.
Отличительным симптомом кардиального стеноза является дисфагия – пациент испытывает затруднения при глотании. Особенно трудно проглатывается твердая пища. Симптомы могут нарастать в связи с ростом и распространением опухоли.
Интересно! В период распада опухоли у пациента дисфагия может исчезать, принося облегчение на время.
В отличие от кардиального стеноза, пилоростеноз встречается чаще. Самая распространенная форма – рубцовая, то есть возникшая вследствие рубцевания язвенных поражений. Рассмотрим патологию подробнее.
Классификация и симптоматика
В развитии болезни выделяют 3 стадии, это:
- Компенсированный стеноз. Пациенты предъявляют те же жалобы, что и при язвенной болезни, однако отмечают, что изжога и кислая отрыжка появляются чаще, периодически возникает рвота, которая доставляет значительное облегчение. В спокойном состоянии возникает тяжесть в эпигастральной области, не связанная со значительным перееданием.
При рентген обследовании таких пациентов врач отмечает сужение пилорического отдела, некоторое расширение желудка. Эвакуаторная функция замедляется, контраст выводится до 6 – 12 часов.
- Субкомпенсированный стеноз выходного отдела. К постоянному чувству заполненного желудка и тяжести в эпигастральной области присоединяется неприятная отрыжка с запахом тухлого яйца. Периодически возникают резкие колики, обусловленные усилением перистальтики.
Для облегчения неприятных ощущений пациенты часто сами вызывают рвоту, так как после нее чувство тяжести проходит. Рвота возникает и самопроизвольно, и присутствует почти каждый день. Пациенты с субкомпенсированным пилоростенозом быстро худеют, становятся вялыми и слабыми.
При контрастной рентгеноскопии врач отмечает наличие жидкости в желудке натощак, значительное растяжение стенок пищеварительного органа (гастрэктазия), замедление перистальтики и эвакуаторных способностей. Контраст исчезает из желудка через 24 часа.
- Декомпенсированный стеноз. Пациенты жалуются на постоянную тяжесть в эпигастрии, ежедневную рвоту пищей. Рвотные массы имеют зловонный запах, который возникает из-за наличия разложившихся пищевых остатков.
Присутствует адинамия, обезвоживание организма, сильное истощение. Изменяется состав крови из-за выраженных электролитных нарушений. При осмотре пациента на брюшной стенке видны растянутые контуры желудка. С дальнейшим развитием патологии увеличивается рН крови, развивается алкалоз, провоцирующий почечную недостаточность.
При рентген контрастном обследовании врач видит значительно растянутый желудок, в полости которого находится жидкость, и остатки непереваренной пищи. Эвакуация контраста замедлена и продолжается более 24 часов из-за снижения перистальтики. Декомпенсированный пилоростеноз – тяжелое состояние, требующее хирургического лечения.
Диагностика и прогнозы
Если пациент имеет продолжительный язвенный анамнез, врач может заподозрить наличие стеноза желудка и 12 – перстной кишки. Для уточнения диагноза собирают тщательный анамнез, используют следующие методы:
-
 Общий и биохимический анализ крови.
Общий и биохимический анализ крови. - Рентгенография желудка с контрастом.
- Гастродуоденоскопия с биопсией.
- Электрогастрография.
Данного перечня обследований достаточно для постановки диагноза.
Важно! В случаях, когда причиной стеноза является онкологическая опухоль, растяжения желудка на рентгене не определяется. В этом случае сужение обусловлено сдавлением растущей опухолью.
Прогнозы в случае рубцового стеноза благоприятны, при онкологической природе болезни – сомнительны и полностью зависят от распространенности процесса, наличия метастазов и возможности провести хирургическое лечение.
Осложнения
В компенсированной стадии пилоростеноза осложнения возникают редко. В более поздних стадиях существует риск развития следующих состояний:
- острого желудочно-кишечного кровотечения;
- перфорации язвы;
- разрыва желудка на фоне многократной рвоты;
- гиповолемического шока.
Лечебные подходы
Лечение любого стеноза желудка всегда хирургическое. Консервативное лечение применяют в период предоперационной подготовки пациента.
Если имеет место стеноз кардии, спровоцированный опухолью, и хирургическая операция невозможна из-за распространенности процесса, применяют эндоскопическую дилатацию или устанавливают стент. Это сложные манипуляции, выполнить которые возможно только в хирургическом стационаре.
При пилоростенозе перед операцией проводят следующие лечебные мероприятия:
- Назначение щадящей диеты, в которую включена полужидкая или жидкая пища. Если питание обычное пациента невозможно, назначают парентеральное или зондовое питание.
- Регулярное промывание желудка для стимуляции перистальтики.
- Если имеет место активный язвенный процесс, назначают эрадикационную терапию.
- Также медикаментозно проводят профилактику или коррекцию гиповолемии, внутривенно капельно вводят солевые растворы, глюкозу и комплексные препараты. В качестве вспомогательного лечения назначают спазмолитики, ингибиторы протонной помпы.
Следующий этап – хирургическая операция, после которой требуется длительный реабилитационный период.
Никакого лечения пилоростеноза народными средствами в домашних условиях не существует.
К профилактическим мерам относится своевременная диагностика и лечение язвенной болезни желудка и 12-перстной кишки. В заключение посмотрите полезное тематическое видео о пилоростенозе:
Источник
