Технологии в лечение желудка
Высокотехнологичные методики и индивидуальный подход
Отличительной особенностью гастроэнтерологии в развитых странах является быстрое и широкое внедрение в клиническую практику вновь появляющихся высокотехнологичных методик, в какой бы части мира они ни были разработаны.
Болезни желудочно-кишечного тракта (ЖКТ) очень часто бывают хроническими, практически всегда нарушают метаболизм и вызывают системные нарушения. Потому так важно оградить организм от дополнительных нагрузок, проведя лечение щадящими и эффективными способами. Успешно решать эти задачи позволяют высокотехнологичные методы, широко применяющиеся за рубежом.
Отличительной особенностью гастроэнтерологии в развитых странах является быстрое и широкое внедрение в клиническую практику вновь появляющихся высокотехнологичных методик, в какой бы части мира они ни были разработаны. Поэтому возможности специалистов в клиниках этих стран стремительно расширяются, а качество помощи постоянно переходит на новые уровни. Например, в странах СНГ применение таргетных препаратов для лечения рака кишечника и болезни Крона до сих пор редко практикуется. А в Израиле уже применяют новые классы таргетных препаратов, например, препарат «Бексар», состоящий из моноклонального антитела тозитомумаба, конъюгированного с радиоактивным изотопом йод-131. В результате такой радиоиммунотерапии раковые клетки подвергаются двойному повреждающему действию. Методика показала высокую эффективность при метастатическом раке кишечника.
Высокотехнологичные методики настолько давно и прочно вошли в практику гастроэнтерологов ведущих клиник мира, что многие из них теперь объединяют диагностические и терапевтические возможности. Например, некоторые патологические процессы, обнаруженные в ходе фиброгастроскопии или колоноскопии, излечивают в рамках диагностической процедуры. Так эндоскопическим способом удаляют полипы желудка или кишечника, не подвергая пациента повторной эндоскопии с целью лечения. Там широко практикуют эндоскопию после введения пациента в медикаментозный сон и выполняя одновременно комплексную диагностику верхних отделов ЖКТ и кишечника, попутно устраняя некоторые заболевания. Так что пациент, проснувшись, оказывается и обследованным, и излеченным.
Эндоскопическая хирургия
Вообще эндоскопическая малоинвазивная хирургия за рубежом – наиболее активно применяющаяся в гастроэнтерологии высокотехнологичная методика. Например, с помощью эндоскопа, через естественные отверстия, в клиниках Израиля, Германии и Южной Кореи без внешних разрезов проводят:
- лечение ранних стадий рака желудка. Для уточнения глубины распространения опухоли выполняют фиброгастроскопию с эндоскопическим ультразвуковым датчиком (ультрасонографию) и лазерную допплеровскую флоуметрию пораженного участка желудка. Если их результаты подтверждают поверхностное расположение опухоли, выполняется эндоскопическая резекция;
- лечение ранних стадий рака толстой кишки;
- радиочастотную абляцию пищевода Баррета, в ходе которой через эндоскоп к участку метаплазированного эпителия пищевода подводят источник высокочастотного тока. С его помощью ликвидируют патологические очаги, тем самым избавляя пациента от угрозы рака пищевода;
- консервативную терапию воспалительных и язвенных заболеваний желудочно-кишечного тракта. Через эндоскоп доставляют лекарственные препараты для аппликаций и орошений. Это позволяет повысить их концентрацию в очаге поражения, снизив системное влияние на организм;
- резекцию хронической эрозии желудка, устойчивой к консервативной терапии;
- хирургическое лечение геморроя и других болезней прямой кишки;
- стентирование пищевода, кишечника, желчевыводящих путей, переходных зон желудка в области пищевода и двенадцатиперстной кишки у пациентов со стенозирующими просвет органов нерезектабельными злокачественными опухолями.
Большинство полостных операций, показанных при заболеваниях желудочно-кишечного тракта, за рубежом выполняются лапароскопическим способом. Так лечат желчнокаменную болезнь, рак желудка, кишечника, печени, поджелудочной железы и другую гастроэнтерологическую патологию, требующую хирургического вмешательства. Квалификация врачей ведущих гастроэнтерологических центров мира, а также их тесные контакты с онкологами, специалистами в области абдоминальной хирургии и отличное оснащение стационаров современным оборудованием позволяют еще больше снизить травматичность и так малоинвазивных лапароскопических операций. Например, там широко используют технологию единого лапароскопического доступа в области пупочного кольца. При этом через единственный короткий разрез длиной в несколько сантиметров в брюшную полость вводятся видеокамера и все необходимые инструменты, которыми хирург манипулирует извне. После операции остается незаметный шрам, скрытый пупочной складкой.
Роботизированные операции
Робот-ассистированная хирургия – следующий этап развития лапароскопической технологии, уже прочно вошедший в практику лучших центров гастроэнтерологии за рубежом. Такие операции выполняют высококвалифицированные хирурги с помощью дистанционной компьютеризированной панели управления руками-манипуляторами хирургического робота. Это обеспечивает недоступную человеческой руке точность движений, возможность эффективно выполнять тончайшие микрохирургические манипуляции в ограниченном пространстве, задействовать одновременно большее количество хирургических инструментов, чем это позволяют традиционная или лапароскопическая технологии. Также Робот да Винчи демонстрирует отличные результаты при лечении рака желудка.
При общем высоком уровне оказания гастроэнтерологической помощи в развитых странах мира не стоит забывать о существовании в медицине разных научных школ и направлений. Очень часто отдельные клиники этих стран добиваются выдающихся успехов в лечении определенных заболеваний именно благодаря активной разработке конкретного направления и собственным высокотехнологичным открытиям. Специалисты нашего сайта хорошо осведомлены об этом и могут предложить клинику или специалиста, которые смогут помочь вам лучше других – для этого заполните заявку, с Вами свяжется профильный специалист.
Источник
Проблемы с пищеварением могут быть вызваны инфекциями, доброкачественными и злокачественными опухолями, заболеваниями вен и артерий по ишемическому типу. При инфицировании и раздражении слизистой оболочки кишечного тракта развиваются гастрит, дуоденит, язва кишки двенадцатиперстной и желудка.
Болезни диагностируются уже в хронической форме, поэтому врач назначает комплексное лечение для купирования острых приступов, продления ремиссии.
 От нарушения пищеварения никто не застрахован. Проблема со здоровьем возникает при погрешностях питания, например, употреблении несвежих продуктов и не только. Основной провоцирующий фактор – вирусные и бактериальные агенты, поразившие слизистую пищеварительного тракта.
От нарушения пищеварения никто не застрахован. Проблема со здоровьем возникает при погрешностях питания, например, употреблении несвежих продуктов и не только. Основной провоцирующий фактор – вирусные и бактериальные агенты, поразившие слизистую пищеварительного тракта.
Вредоносные микроорганизмы стремительно размножаются, провоцируют острый воспалительный процесс ЖКТ. В результате нарушается пищеварение, пациента беспокоят приступообразные боли желудка, другие симптомы.
Причины
Все возможные причины инфекционно-воспалительных процессов пищеварительного тракта:
- сильно горячая/холодная пища;
- вредные привычки (курение, алкоголизм);
- погрешности питания (диета, сухомятка);
- интоксикация организма химическими веществами;
- ночные перекусы, еда на бегу;
- длительный прием медикаментов;
- хронические болезни печени, почек.
Еще одна причина – активность в пищеварительном тракте бактерии Хеликобактер Пилори, которая разъедает слизистую оболочку, вызывает острое воспаление, интоксикацию.
Симптомы инфекционно-воспалительных процессов
Симптомы заболевания сходны с признаками дисбактериоза, без лечения усугубляются. Насторожить должны такие перемены в общем самочувствии:
- тошнота, усиливающаяся по утрам и после приема пищи;
- отсутствие аппетита, резкая потеря веса;
- изжога, вздутие живота, метеоризм;
- тяжесть в животе после приема пищи;
- систематические запоры, диарея;
- несварение желудка.
В запущенных случаях у пациента падает кровяное давление, беспокоит тахикардия, учащается пульс, усиливается потоотделение.
Хронический гастрит сопровождается приступами рвоты и резким запахом изо рта. При обострении язвы помимо обильной рвоты может даже открыться кровотечение. Пациент нуждается в срочной госпитализации.
До этого состояния лучше не доводить, желательно заранее позаботиться о профилактике гастрита, дуоденита и язвы.
Комплексный подход к проблемам ЖКТ
Чтобы комбинированное лечение гастрита, дуоденита и язвы оказалась успешной, диагностика включает эндоскопию, УЗИ брюшной полости, ряд лабораторных исследований, включая анализ на Хеликобактер Пилори. Без определения причины лекарства помогают слабо или вовсе бездействуют.
Комплексное лечение и профилактика гастрита, дуоденита и язвы включает:
- соблюдение лечебной диеты;
- контроль режима дня, суточного рациона;
- поддержка эмоционального равновесия;
- курсовой прием БАДов.
Список медикаментов назначается врачом индивидуально. Важно помнить, что цель медицинских препаратов – купировать приступ, уничтожить патогенную флору. Но важно также восстановить слизистую оболочку органов ЖКТ после разрушения, воспаления.
Прием БАДов, курс физиотерапевтических процедур и народные средства ускоряют положительную динамику. В среднем, стационарное лечение длится до 30 дней. После необходима длительная профилактика.
Общие рекомендации в лечении болезней ЖКТ
Чтобы ускорить выздоровление при комплексном лечении гастрита, дуоденита, язвы или обеспечить своевременную профилактику инфекционно-воспалительных процессов и интоксикации, важно соблюдать такие несложные правила:
- придерживаться лечебной диеты;
- питаться дробными порциями до 6 раз/день;
- не запивать пищу, выжидать некоторое время, чтобы напиться;
- при хронических болезнях оздоравливать организм 2 раза/год;
- исключить вредные привычки;
- контролировать суточный рацион;
- не переедать, отказаться от ночных перекусов.
Чтобы восстановить слизистую пищеварительного тракта, назначается курс БАДов. Результат – нормализация процессов пищеварения, длительная ремиссия при хроническом и полное выздоровление при остром гастрите (дуодените, язве).
Схема лечения
Важно соблюдать предписанные ниже суточные дозировки, не прерывать комбинированное лечение и проводить профилактику при первых улучшениях.
Название БАДов | Рекомендации по применению | Курс терапии |
Гепатосол, гранулы | по 1 ч. ложке трижды/сутки | 4 недели |
Токсидонт-май или Семена лопуха | по 0,5 ч. ложки трижды/сутки по 3 капсулы трижды/день | 4-6 недель, 2-3 курса/год |
Флорента | растворить в 5-10 раз, по 1-2 ст. ложки трижды/сутки | 4 недели |
Ширлайн | по 1 ч. ложке растворить в 1 стакане воды, принимать по утрам по 70 мл трижды/сутки | 2 недели |
Экстракт подорожника | по 1 ч. ложке трижды/сутки | 4-6 недель, 2 курса/год |
Ахиллан гранулы | по 1 ч. ложке трижды/сутки | 4-6 недель, 2 курса/год |
В основе комбинированной терапии – БАДы Ахиллан, Гепатосол, Токсидонт-май. Препарат Ширлайн не рекомендуется использовать при желчнокаменной болезни и в стадии рецидива болезней ЖКТ.
Сколько нужно препаратов на курс
Желательно заранее подготовиться к комбинированному лечению, купить рекомендованный список БАДов от гастрита, дуоденита и язвы в таких количествах:
- Гепатосол (90 г) – 2 пачки;
- Флорента (200 мл) – 2 флакона;
- Токсидонт-май (75 мл) – 2 флакона;
- Подорожника экстракт (75 мл) – 4-6 флакона;
- Ахиллан (90 г) при гастрите 2 пачки, при язве – 3 пачки;
- Ширлайн (30 г) – 1 пачка;
- Семена лопуха (190 капс.) – 1 пачка.
Лечение эффективное и безопасное. Дозировки корректируются в зависимости от диагноза, особенностей организма и течения (стадии) патологического процесса. В целом, клинический исход при своевременном реагировании на проблему благоприятный.
Внимание! Копирование материалов без указания активной ссылки на ресурс https://mir-zdor.ru запрещено!
Источник

Гастрит – это воспалительное или воспалительно-дистрофическое заболевание желудка, которое характеризуется поражением его слизистой оболочки. Если воспаление распространяется на двенадцатиперстную кишку, говорят о гастродуодените.
Заболевание бывает острым – возникшим впервые, или хроническим – с периодически повторяющимися рецидивами.
К сожалению, симптомы гастрита нередко игнорируются большинством пациентов. По статистике около 50% населения России болеет хроническим гастритом, но за врачебной помощью обращается 10-15%. Это приводит к печальным последствиям – нелеченный острый гастрит переходит в хроническую форму, а хронический в язву желудка и даже рак. Но если вовремя обратиться к гастроэнтерологу и пройти курс лечения, от болезни можно избавиться раз и навсегда.
Признаки гастрита
Болезнь имеет смазанные симптомы, которые не являются специфическими. Это значит, что они характерны и для других заболевание желудочно-кишечного тракта.
Поэтому только на основании жалоб пациента поставить диагноз невозможно – требуется дополнительная диагностика.
Симптоматика при гастрите:
- Неприятные ощущения или боли в зоне эпигастрия. Боль может быть сильной, слабой, острой, тупой, спастической, ноющей.
- Вздутие живота, повышенный метеоризм.
- Изжога.
- Тошнота.
- Рвота.
- Отрыжка воздухом.
- Нарушения стула.
Несмотря на неспецифичность проявлений, существует одна характерная для гастрита особенность – неприятные ощущения после еды, как правило, снижаются или уходят на некоторый период.
Справка! Эпигастрий – треугольник вверху живота между ребрами, зона солнечного сплетения.
В зависимости от формы заболевания могут подключаться общие симптомы. Это слабость, бледность кожных покровов, головокружение, повышенная потливость и утомляемость, пониженное давление, аритмия.
Причины гастрита
Факторов, которые ведут к развитию болезни, много. Делятся они на эндогенные – возникающие по внутренним причинам, и экзогенные – вызванные воздействием внешних факторов.
Экзогенные причины
К внешним причинам гастрита относят:
- Нарушения режима питания – еда «на бегу», «всухомятку», большие перерывы между приемами пищи, регулярное переедание или голодание.
- Преобладание в рационе нездоровой еды – жареной, жирной, копченой, острой, «синтетической» пищи с обилием консервантов и красителей.
- Злоупотребление алкоголем.
- Курение.
- Стрессы, депрессии, состояния постоянного напряжения.
- Кариес, отсутствие зубов, неправильный прикус.
- Постоянный прием некоторых лекарств – аспирина, кортикостероидов, нестероидных противовоспалительных препаратов.
- Паразитарные инвазии.
Эндогенные причины
Если говорить о хроническом гастрите, имеется 3 внутренних фактора, которые ведут к развитию воспалительного процесса:
- Аутоиммунный (тип А). Происходит при сбое работы иммунной системы, когда она атакует клетки слизистой оболочки желудка. Метафорически можно сказать, что организм «ест сам себя». В результате происходит отмирание этих клеток, и как следствие дистрофия внутренних стенок желудка. Для этой формы недуга характерно развитие B12-дефицитной анемии.
- НР-инфекция (тип В). Считается, что в 85% случаев заболевания гастритом вызвано бактерией Helicobacter pylori (хеликобактер). Микроорганизмы извне попадают в организм, проникают сквозь защитный слой желудка и закрепляются на его эпителиальной оболочке. Затем начинают активно размножаться, выделяя токсины, которые раздражают внутреннюю поверхность стенок, вызывая воспаление.
- Химический (желчный, рефлюкс-гастрит) (тип С). Связан с постоянным забросом желчно-панкреатического сока из полости двенадцатиперстной кишки в полость желудка. В желчи содержатся кислоты, которые при продолжительном контакте со стенками желудка раздражают и разъедают их.
Нередко причиной развития воспаления бывает сочетание нескольких причин, как эндогенного, так экзогенного характера.
Например, человек был носителем хеликобактера, но его ЖКТ нормально функционировал, пока погрешности в питании или курение не послужили пусковым механизмом к началу болезни.
Или сильный стресс может стать причиной возникновения аутоиммунного процесса.
Виды гастритов
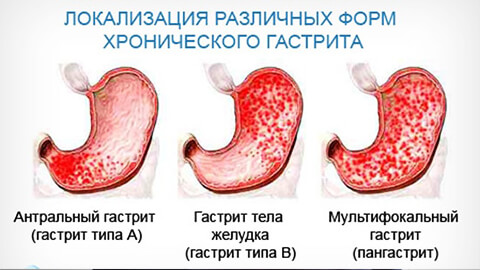
Острый
Острым гастритом называют острый воспалительный процесс в слизистой оболочке желудка. Часто он вызывается попаданием в полость пищеварительного органа сильных раздражителей – химических веществ, больших доз алкоголя, лекарственных препаратов, некачественной, зараженной патологическими микроорганизмами, пищи. Может возникать на фоне других заболеваний, или вследствие неправильного образа жизни. Можно сказать, что острый гастрит чаще бывает вызван внешними (экзогенными) факторам.
Справка! Большая часть пациентов, обратившихся с острым гастритом, ранее не страдали заболеваниями ЖКТ.
Диспепсические симптомы при острой форме могут быть выражены сильнее – это резкая боль в эпигастрии, сильная тошнота, рвота (иногда темно-коричневого цвета или с кровью).
В зависимости от степени и характера поражений ткани желудка, выделяют 4 типа острого гастрита:
- Катаральный. Характеризуется покраснением и отеками внутренних стенок органа. При этом структура желудочной ткани не повреждается.
- Фибринозный. Наличие фибриновых пленок на слизистой оболочке желудка, что характеризует тяжелое течение воспалительного процесса.
- Флегмонозный. Гнойное воспаление слизистой оболочки.
- Коррозийный. Изъязвление и некроз тканей желудка.
Фибринозная и коррозийная форма возникают при тяжелых химических отравлениях. Флегмонозная при осложнениях язвенной болезни, опухолевых процессах, и также тяжелых инфекциях. Эти формы характерны тяжелым течением, и могут вызывать повышение температуры и лихорадочные состояния, что обычно не характерно для гастритов.
По счастью, наиболее часто встречающийся тип – катаральный. Если вовремя его диагностировать и начать адекватную терапию, этот гастрит поддается полному излечению и восстановлению функции желудка.
Однако его запущенная форма приводит к хронизации заболевания.
Хронический
Хронический гастрит— воспалительное поражение внутренней оболочки желудка, для которого характерны патологические изменения структуры ее ткани, которые вызывают нарушение функции органа. Протекает с периодами ремиссий и обострений
Как было сказано выше, причины хронического гастрита могут носить, как внешний, так и внутренний характер (в этом случае они делятся на типы А, В, и С).
По степени поражения слизистой оболочки желудки хронические гастриты классифицируют на такие виды:
- поверхностный;
- распространенный;
- глубокий;
- эрозивный.
Если не лечить хронический гастрит, он прогрессирует, захватывая все более глубокие слои слизистой ткани, и приводя к отмиранию ее клеток – атрофии желудка.
В результате нарушается функция органа, что ведет к анемии, недостатку белка и других питательных веществ в организме.
Если мы говорим об эрозивном типе – это уже предъязвенное состояние. После чего развивается язвенная болезнь.
Заболевание характерно нарушением секреции и состава желудочного сока. По этому признаку гастриты различают на 3 типа: с повышенной, нормальной и пониженной кислотностью. В зависимости от этого будет отличаться и лечение заболевания.
Диагностика гастрита
«Золотым стандартом» в диагностики заболеваний желудка считается фиброгастроскопия или ФГС.
Это осмотр полости пищевода, желудка и двенадцатиперстной кишки, который выполняется при помощи эндоскопического аппарата в виде гибкой тонкой трубки с оптической камерой на конце.
Процедура в народе называется «глотание трубки», и обычно вызывает негативные ассоциации у пациентов. Но не так страшна ФГС, как кажется на первый взгляд – исследование проходит за несколько минут, а трубки современных эндоскопов достаточно тонкие. Поэтому это вмешательство считается относительно щадящим, а вот диагностическую ценность его сложно переоценить.
Врач выполняет осмотр органов ЖКТ, берет образец желудочного сока для определения его кислотности и наличия Helicobacter pylori, выполняет биопсию ткани для гистологического исследования при подозрении на злокачественные процессы.
Современные аппараты ФГС позволяют выполнять снимки и видеозапись состояния органов, что хорошо для отслеживания динамики заболевания в дальнейшем.
Если ФГС по каким-либо причинам выполнить затруднительно, диагностировать гастрит можно рентгенологическим способом.
Для диагностики гастрита также применяются лабораторные исследования:
- Общий и биохимический анализы крови. Позволяют установить наличие анемий, нарушение обменных процессов и качество усвоения питательных веществ.
- Общий анализ мочи.
- Общий анализ кала или копрограмма.
- Анализ кала на скрытую кровь.
- Анализ крови на Helicobacter pylori.
- Дыхательный тест на хеликобактер.
Последние два вида исследований назначают, если ФГС не была проведена, или не был взят желудочный сок на Helicobacter pylori.
Для выявления сопутствующих заболеваний ЖКТ, которые характерны для хронического гастрита, назначают УЗИ печени, поджелудочной железы и желчного пузыря.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите

При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна. Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Источник
