Удаление желчного пузыря холангиография
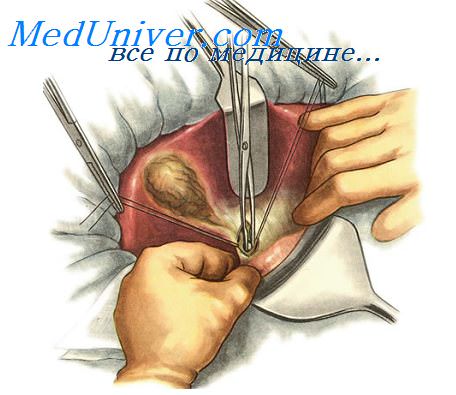
Холангиографиия после удаления желчного пузыря и при опухоли.У пациентов, которым ранее была произведена холецистэктомия, интраоперационную холангиографию можно выполнить с помощью пункции общего желчного протока. Пункцию нужно выполнять близко к месту, где производилась холецистэктомия, иглой 21 калибра, шприцем объемом 10 мл, наполненным 35% раствором рентгеноконтрастно го вещества. Важно выполнять пункцию снизу вверх и под острым углом к общему желчному протоку. Если выполнять пункцию под тупым углом или в вертикальном направлении, можно перфорировать заднюю стенку общего желчного протока или не получить желчь. Возможна перфорация полой вены и аспирация крови, что может вызвать растерянность у хирурга. Пункцию не следует выполнять параллельно протоку, чтобы избежать перфорации одной из вен венозного сплетения, которое покрывает проток и часто очень хорошо развито. После выполнения пункции аспирируют несколько миллилитров желчи, чтобы убедиться, что игла в протоке. Затем рентгеноконтрастный раствор очень медленно вводят в проток. Количество введенного раствора зависит от диаметра протока, редко требуется больше 10—15 мл. Если на холангиотрамме не выявлено показаний для холедохотомии и инструментального исследования общего протока, пункционное отверстие закрывают швом из синтетического нерассасывающегося материала 5—0. У пациентов с обструкцией общего желчного протока, вызванной карциномой головки поджелудочной железы, карциномой фатерова сосочка или дистального отдела общего желчного протока, стриктурами ретропанкреатической части общего желчного протока, развившимися в результате хронического панкреатита, рентгеноконтрастное вещество нужно вводить в желчный пузырь. Перед инъекцией рентгено-контрастного вещества на дно желчного пузыря накладывают кисетный шов, а его содержимое аспирируют. Обычно оно густое и желеобразное. Затем вводят 50—80 мл рентге неконтрастного вещества, и кисетный шов вокруг пункционного отверстия закрывают, оставляя длинные концы нитей для отведения желчного пузыря вверх и вправо, чтобы его изображение не накладывалось на изображение общего желчного протока. Количество необходимого для инъекции рентгеноконтрастного вещества в таких случаях больше: во-первых, его вводят в желчный пузырь, во-вторых, все желчные протоки обычно расширены. Холедохотомия для ревизии общего желчного протокаИнструментальную ревизию вскрытого желчного протока выполняют в случаях, когда при интраоперационной холангиография выявлены тени, подозрительные на конкременты, с другими сопутствующими патологическими изменениями. Если интраоперационная холангиография не производится систематически каждому пациенту, вскрытие общего желчного протока и его инструментальная ревизия должны основываться на ряде показаний. Некоторые из них были уже указаны Kehr в 1913, Hartmann в 1923 и Walzel в 1928 г.. Вот эти показания:
7. Множественные мелкие конкременты желчного пузыря. Кроме этих классических показаний к вскрытию общего желчного протока существуют и другие: общий желчный проток нормального калибра, в прошлом нет клинических симптомов холелитиаза, а пациенты имеют конкременты в общем желчном протоке; некоторые пациенты (с холелитиазом или без него в момент операции), имеющие в анамнезе механическую желтуху или частые желчные колики с температурой и ознобом. При инструментальной ревизии общего желчного протока (не имеет значения, насколько тщательно она выполнена) нельзя распознать внутрипеченочные конкременты, а также или мелкие или средних размеров конкременты расширенного общего желчного протока, фатерова сосочка и т. д. Kehr в 1913 г. утверждал (60), что более 50% пациентов, оперируемых по поводу желчных конкрементов, должны подвергаться инструментальной ревизии общего желчного протока. Zollinger также считал, что если интраоперационная холангиография не выполняется, то инструментальную ревизию общего желчного протока следует выполнять более чем у 40% пациентов, оперируемых по поводу холелитиаза. Частота, с которой конкременты встречаются в общем желчном протоке, зависит от расы, страны проживания, возраста пациентов, продолжительности холелитиаза, наличия острого холецистита. В Соединенных Штатах частота холедохолптпаза оценивается между 12-15%. В Аргентине, по данным Mirizzi, она составляет около 20%. На Дальнем Востоке конкременты в общем желчном протоке встречаются намного чаще. В недавних исследованиях, проведенных у китайских пациентов, иммигрировавши в Соединенные Штаты, частота холедохолитиаза составила до 37,2%, в то время как у иммигрантов — не китайцев — лишь 11.8^. Пожилой возраст пациента, длительный анамнез желчнокаменной болезни и осложнения острого холецистита — все это увеличивает частоту образования камней в общем желчном протоке. – Также рекомендуем “Исследование желчного протока. Холедохотомия. Методика холедохотомии.” Оглавление темы “Холедохолитиаз и тактика при нем.”: |
Источник
Хирургическое удаление желчного пузыря препятствует естественному процессу пищеварения. Подобное вмешательство часто провоцирует воспалительный процесс в протоках органа, а также вне его – это и есть холангит. Заболевание идентифицируют у 50% пациентов, которым была проведена операция. Игнорирование воспалительных изменений чревато осложнениями и даже смертью пациента.
Диагностика
Определить холангит поможет целый перечень мероприятий, ключевым среди которых является первичный осмотр больного. Гастроэнтеролог изучает жалобы, дифференцирует диагноз, который даст возможность исключить ряд других заболеваний со схожими признаками.
Обязательными являются лабораторные методы диагностики, которые предполагают:
- анализ крови, позволяющий контролировать лейкоцитарную формулу и СОЭ;
- биохимическое обследование активности трансаминаз, билирубина;
- микробиологическую проверку желчи и флоры в области кишечника.
Проводится ряд инструментальных обследований. Важно осуществить ультрасонографию, чтобы проконтролировать утолщение стенок в желчных протоках. Подтвердить диагноз холангит позволят МРТ и КТ желчевыводящей системы – они же дают возможность оценить наличие или отсутствие осложнений.
В последнюю очередь при воспалении желчных протоков гастроэнтерологи могут настоять на инвазивной холангиографии. Она проводится в рамках оперативного вмешательства и назначается исключительно при малой информативности методов диагностики, представленных выше.
Симптомы
Появление холангита после полного или частичного удаления желчного пузыря ассоциируется с целым рядом признаков. В первую очередь пациенты жалуются на увеличение температурных показателей тела, возникновение лихорадочного состояния и сильную слабость. Далее к клинической картине воспаления протоков желчного пузыря присоединяются диспепсические расстройства: продуктивные рвотные позывы, выраженная тошнота.
Патологическому состоянию характерны сильные головные боли, а также:
- утрата аппетита и, как следствие, снижение массы тела;
- нарушение стула (метеоризм, диарея);
- жалобы на появление тупых и простреливающих болей в области правого бока живота;
- возникновение кожного зуда и пожелтение покрова, белков глаз;
- озноб и усиление потоотделения.
Наиболее ярко выраженными симптомы оказываются при острой форме холангита. У больного могут идентифицировать серьезные боли в брюшине, не купируемые за счет обычных анальгетиков. Общее состояние при воспалении протоков желчного оценивается, как неудовлетворительное, пациент может находиться без сознания.
Лечение
Восстановительный курс при холангите должен быть комплексным. Улучшить работу желчевыводящей системы позволяют лекарства, методы физиотерапии. При их малой эффективности специалисты настаивают на проведении хирургического вмешательства.
Лекарственные препараты
Терапия при воспалении протоков должна основываться на применении медикаментов. Обязательны дезинтоксикационные и глюкозно-солевые растворы. Их эффективность при холангите помогут увеличить мочегонные средства, растворы Рингера.
Применяются антибиотики: на первом этапе терапии холангита используют составы из широкого спектра – на основе цефалоспоринов или макролидов.
После того, как разновидность инфекции будет установлена, используют составы, имеющие узконаправленное действие. Дополняют лечение при воспалении желчных протоков:
- Желчегонные составы. Они незаменимы после ликвидации холестаза – застое желчи. Это может быть Холензим, Вигератин.
- Холеретические средства, холеспазмолитики (улучшают отток желчи и расслабляют мышцы желчного пузыря). Речь идет о Циквалоне, Аллохоле.
- Анальгетики, спазмолитики и НПВС (нестероидные противовоспалительные препараты) – нейтрализуют спазмы и болезненный синдром при холангите. Дротаверин, Кетопрофен или Кеторолак.
- Противопаразитарные составы, необходимые при соответствующей природе воспаления желчных протоков. Чаще всего принимают Флуконазол и Клотримазол.
Отдельного внимания заслуживают витаминные и минеральные комплексы, иммуномодуляторы, а также БАДы. Они повышают иммунитет на всех уровнях: общем и местном, что важно при восстановлении от холангита.
Защитить печень от воздействия медикаментов позволят гепатопротекторы. Они могут производиться на основе лекарственных трав, например, Дарсил или Карсил и фосфолипидов – Эссенциале или Гепабене. На этапе ремиссии воспаления желчных протоков целесообразно применение составов, восстанавливающих полезную микрофлору кишечника, которая была нарушена антибактериальной терапией. Используют про- и пребиотики, в частности, Хилак или Линекс.
Все о физиопроцедурах
Подобная восстановительная тактика применима на этапе выздоровления, а именно в том случае, когда клиническая картина холангита ослабевает. При хроническом холангите именно физиопроцедуры позволяют человеку сохранить активность и работоспособность.
Отличный эффект обеспечивается за счет электрофореза. Он предполагает воздействие на пораженную область электрическими импульсами. Дополнительно при воспалении протоков желчного практикуется использование магнитных полей, микроволнового излучения и магнитных токов. Эффективными на фоне заболевания будут грязевые аппликации, ванны с лечебной минеральной водой.
Отдельное внимание уделяют парафинотерапии при холангите. Для этого медицинский воск толщиной не больше двух см послойно прикладывают к пораженной области, которую накрывают целлофаном или клеенкой, укутывают теплым одеялом. Процедура занимает не больше 40 минут.
Хирургические методы
Справиться с холангитом после удаления желчного пузыря могут классические хирургические методы. Практикуется удаление конкрементов, позволяющее восстановить желчные протоки (если камни не выводятся естественным образом). Обеспечивается:
- Наружное дренирование (осушение, непрерывное удаление) жидкости из желчных протоков. Это неинвазивные способы, проводимые по методикам Керра или Холстеда.
- Транспеченочный инвазивный дренаж. Предполагает выведение жидкости, гноя из желчного пузыря через печень.
- Стентирование холедоха, позволяющее восстановить степень его работоспособности.
- Извлечение новообразований вне зависимости от их разновидности. Это могут быть опухоли и любые другие элементы, создающие препятствия для оптимального циркулирования желчи.
- Системные реконструкционные воздействия. Они помогают восстановить работоспособность общих и внутрипеченочных желчных протоков.
Практикуется эндоскопическая дилатация (сужение органа) и проктоколэктомия (резекция ободочной и прямой кишки). Самым радикальным вмешательством при холангите является пересадка донорской печени. Трансплантация проводится реже всего, на последних стадиях воспаления желчных протоков и в том случае, когда отсутствует эффект от применения медикаментов и физиотерапевтических методик.
Диета
Обязательной частью восстановительного курса при воспалении протоков желчного является соблюдение правильного рациона. При синдроме раздраженного кишечника меню должно измениться с самого начала восстановления. Пациенту необходимо будет полностью отказаться от употребления всего кислого, соленого и жареного. Под запретом находятся острые, сладкие и жирные блюда. При холангите потребуется исключить алкогольные напитки, газированные составы.
Употреблять разрешается отварные блюда, в которых не содержится сахар или соль. Основу рациона должны составлять каши (гречневая, овсяная) и злаки, тушеные овощи и нежирные супы (лучше всего вегетарианские).
Питаться необходимо часто – в среднем, шесть раз в сутки, но небольшими порциями. После трапезы при холангите рекомендуется использовать ферменты. Кроме того, важно, чтобы пища была тщательно перетерта, в таком случае это облегчит ее усвоение и снизит нагрузку на пищеварительную систему.
Употребление значительного количества жидкости, в том числе отваров на основе сухофруктов, зеленого чая является еще одной из основ диеты при воспалении протоков желчного.
Холангит после удаления желчного пузыря можно купировать, если вовремя начать лечение. Для этого пациенту после вмешательства в течение нескольких суток рекомендуется находиться в стационаре. В противном случае воспаление могут не успеть выявить, что будет сопряжено с осложнениями, вплоть до летального исхода.
Видео
Источник
Холедохолитиаз – одна из форм проявления желчнокаменной болезни, при которой конкременты обнаруживаются не в желчном пузыре, а в желчных протоках. Чаще всего – в холедохе, общем желчном протоке.
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
- Стеноз терминального (конечного) отдела холедоха.
- Проникновение из двенадцатиперстной кишки некоторых гельминтов (аскариды, кошачья двуустка).
- Выработка желчи с особо высокими литогенными свойствами в некоторых географических регионах (т.н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
- Иногда камни в желчных протоках выявляют спустя некоторое время (несколько месяцев, иногда несколько лет) после холецистэктомии,проведенной ранее. Это могут быть как не обнаруженные до операции и при ее выполнении камни («резидуальные» или «забытые»), так и вновь образованные («рецидивирующий» холедохолитиаз), которые сформировались в желчных протоках уже после хирургического вмешательства из-за нарушений обмена веществ, застоя желчи или наличия инфекции.
Диагностика холедохолитиаза (камней в желчных протоках)
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Ультразвуковое исследование органов брюшной полости (УЗИ) – наиболее доступный метод обследования желчных путей, по сути скриннинг-метод. Чувствительность его на предмет выявления расширения общего желчного протока составляет до 90%. Однако, не всегда специалисту ультразвуковой диагностики удается осмотреть терминальный отдел холедоха (зону слияния общего желчного и панкреатического протоков, и их впадения в двенадцатиперстную кишку), т. е. очень важный для постановки правильного диагноза отдел. Осмотру может мешать газ или жидкость (даже в небольшом количестве), находящиеся в кишке.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
- Эндоскопическое УЗИ (эндосонография). Осмотр проводится специальным эндосонографическим датчиком через просвет желудка и двенадцатиперстной кишки. При таком осмотре эффективность правильной диагностики повышается до 85-100%.
- MPT-холангиография. Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
- ЭРХПГ – стандартный способ диагностики холедохолитиаза, в руках опытного врача-эндоскописта эффективен в 90 – 95% случаев. Однако этот метод сопряжён с возможным развитием серьезных осложнений: гиперамилаземии, холангита, панкреатита, забрюшинной перфорации двенадцатиперстной кишки, кровотечения. Поэтому его использование должно быть обоснованным.
- Чрескожную чреспеченочную холангиографию применяют у больных с обтурационной желтухой при невозможности выполнения ретроградной панкреатохолангиографии. При этом под контролем УЗИ или рентгеновской установки через кожу пунктируют расширенный проток правой или левой доли печени. После эвакуации желчи в просвет желчного хода вводят контрастное вещество и выполняют серию снимков. Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
- Компьютерная томография (КТ) брюшной полости используется при подозрении на сдавление желчных протоков извне, или наличия новообразования в их просвете.
- Видеодуоденоскопия – эндоскопическое исследование, при котором используется специальный эндоскоп с боковой оптикой, позволяющий хорошо осмотреть область большого дуоденального сосочка или «фатерова сосочка» (место впадения желчных протоков в двенадцатиперстную кишку). Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Основные проявления холедохолитиаза
Приступ желчной колики.
Конкременты в гепатикохоледохе травмируют его стенку. Повреждение слизистой происходит особенно легко в наиболее узкой части – в области большого дуоденального сосочка. Поэтому главный и самый яркий симптом печеночной колики – это боль. Ощущение боли при холедохолитиазе практически не отличается от колики при холецистолитиазе. Характерна иррадиация её в спину или поясницу. Боль может приобретать опоясывающий характер в том случае, если перекрытие конкрементом произошло в области фатерова сосочка, расположенного в 12-перстой кишке. В таком случае происходит нарушение оттока и желчи, и панкреатического сока, в результате страдает поджелудочная железа.Механическая (подпеченочная) желтуха.
Когда камни обтурируют проток, то в желчевыводящих путях повышается давление, последние расширяются, но закупорка камнем мешает поступлению желчи в кишечную трубку, появляется так называемый ахоличный стул (осветление кала) и темная моча (цвета пива).
Таким образом, развивается механическая желтуха. Затруднение оттока желчи по желчевыводящим путям приводит к тому, что в крови появляется билирубин – желчный пигмент, которым насыщаются ткани больного человека. Кожа человека, его склеры, слизистые оболочки приобретают желтую окраску.Однако полная закупорка и постоянная желтуха при холедохолитиазе бывают не так часто. В то же время любое препятствие оттоку желчи создает благоприятные условия для развития инфекции и воспалительного процесса в протоках. Возникает холангит, который легко развивается на фоне повреждений слизистой оболочки. Вследствие многократной травмы и воспаления могут сформироваться сужения просвета протока на его протяжении и в области большого дуоденального сосочка – стенозирующие холангит и папиллит. Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда – при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
Подробнее об осложнениях холедохолитиаза
1. Холангит. Как говорилось ранее, при наличии камней в желчных протоках инфекция имеет условия для своего развития, это приводит к воспалению – холангиту. При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем – развития общего сепсиса и печеночной недостаточности.
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
3. Острый панкреатит. Общий желчный проток и проток поджелудочной железы у людей в 70% случаев сливаются в одно русло и вместе впадают в 12-перстную кишку. Когда этот общий канал перекрывается камнем (обычно это случается в месте выхода в 12-перстную кишку), то и желчь, и ферменты поджелудочной железы теряют возможность выделяться в кишечник. Происходит повышение давления в желчных и поджелудочных протоках, что приводит к тяжелому осложнению – острому панкреатиту. Острое воспаление поджелудочной железы – очень тяжелое заболевание, часто смертельное. Требуется немедленное хирургическое лечение для того, чтобы устранить это препятствие, а также проведение других лечебных мероприятий.
Камни в желчных протоках – операция
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Источник
