Заболевания печени и желчного пузыря симптомы и лечение у детей
Печень — своеобразная лаборатория, которая фильтрует и очищает кровь, накапливает в виде гликогена глюкозу — источник энергии — и вырабатывает желчь, которая нужна для переваривания и усвоения жиров.
Уже с 4-й недели беременности печень будущего малыша начинает синтезировать белки, необходимые для его нормального роста и развития. На 12-й неделе внутриутробного развития отмечается секреция желчи. К моменту рождения ребенка печень становится одним из самых крупных органов. На ее долю приходится 5% массы тела (у взрослого человека этот показатель составляет лишь 2%), а занимает она почти половину объема брюшной клетки новорожденного. Это связано с тем, что во время внутриутробного развития печень выполняет кроветворную функцию, а после появления малыша на свет производит желчь, активно синтезирует белки, углеводы и жиры, регулирует обмен веществ. В ней много кровеносных и лимфатических сосудов, по желчным протокам выработанная в печени желчь поступает в желчный пузырь и накапливается там.
Как видим, печень, желчный пузырь и желчные пути тесно связаны между собой. Заболевание одного органа влечет за собой изменения в другом: у детей в 95% случаев сбои в работе печени возникают из-за застоя желчи в желчном пузыре. Чем раньше распознаются такие нарушения, тем меньше риск негативных последствий болезни.
Нарушение движения
Речь идет о самом, пожалуй, распространенном недуге желчного пузыря — дискинезии желчевыводящих путей, то есть нарушении согласованных сокращений желчного пузыря и сфинктеров — мышц, которые обеспечивают прохождение желчи из желчного пузыря в двенадцатиперстную кишку.
В норме желчь синтезируется печенью, откуда попадает в желчный пузырь. Там она «ждет», когда съеденная пища из желудка попадет в двенадцатиперстную кишку. Как только это происходит, желчный пузырь, сокращаясь, выделяет в просвет кишки порцию желчи, которая способствует расщеплению жиров на жирные кислоты. Эти кислоты «понятны» организму и могут быть усвоены. Если эта двигательная функция желчного пузыря и желчных протоков нарушена, но органических поражений нет, говорят о дискинезии желчных путей.
Причин у этого недуга множество. Среди них — кишечные инфекции, аллергия, нарушения режима питания, заболевания желудка и двенадцатиперстной кишки, аномалии развития желчного пузыря и желчных протоков.
Существуют две формы дискинезии: гипотоническая и гипертоническая. Первая у детей чаще всего дает о себе знать подташниванием, ощущением тяжести в подложечной области, ноющей, тупой, практически постоянной неинтенсивной болью в правом подреберье. Иногда боль отдает в правое плечо, лопатку. Проявляются такие симптомы после погрешностей в диете, физической нагрузки или эмоционального стресса. Боль обычно непродолжительная, легко снимается спазмолитическими средствами.
Во время приступа малыш становится беспокойным, его тошнит, могут появиться рвота, учащенное сердцебиение и головная боль, язык нередко обложен серо-желтым налетом. Ребенок жалуется на ощущение горечи во рту. Между приступами кроха чувствует себя хорошо, хотя время от времени, выпив газированных напитков или отведав чего-нибудь холодненького, жалуется на непродолжительные спазмы в животе и нередко — около пупка.
При дисфункции по гипертоническому типу желчный пузырь из-за чрезмерной активности сфинктеров слишком быстро опорожняется. Главный симптом — внезапно возникающая боль в правом подреберье. Часто она возникает в ответ на физическую активность: бег, поднятие тяжестей.
Диагностические процедуры
Точный диагноз может поставить только врач-гастроэнтеролог. Он назначит анализы кала на перевариваемость и мочи на диастазу, чтобы посмотреть, насколько раздражена поджелудочная железа. Делается также УЗИ желчного пузыря, чтобы определить его форму, размеры, выявить деформации и камни в желчном пузыре и желчных протоках. Исследование проводится утром натощак, затем ребенку предлагают съесть провокационный завтрак, например стакан жирной сметаны. Через 45 минут снова проводят исследование, в ходе которого оценивают, как сократился желчный пузырь.
Дуоденальное зондирование позволяет изучить 5 фракций (фаз) желчевыведения. Так как желчь исследуют через 5-минутные интервалы, это позволяет оценить тонус и моторику различных отделов желчевыделительной системы и мышц желчного протока и желчного пузыря.
Чтобы избавиться от приступов, иногда бывает достаточно соблюдать диету. Из рациона исключаются жирные сорта мяса и рыбы, жареное, копченое, соленое, маринады, консервы, изделия из сдобного и слоеного теста. Принимать пищу следует понемногу 4–5 раз в день в одно и то же время. Лекарства, которые назначает только врач, помогают снять боль и улучшить отток желчи.
Откуда взялись камни?
Если в желчном пузыре или желчных протоках образовались камни, говорят о желчнокаменной болезни. Ее развитию способствуют заболевания желудочно-кишечного тракта. А в 75–95% случаев оказывается, что с подобными проблемами сталкиваются родители малыша или его братья-сестры. Спровоцировать недуг может неправильное питание, когда в рационе ребенка преобладают углеводы и жиры, а фруктов и овощей, богатых пищевыми волокнами и микроэлементами, недостаточно. Свою лепту вносят и аномалии развития желчевыводящей системы.
До 7 лет желчнокаменная болезнь (ЖКБ) чаще «посещает» мальчиков, в 7–9 лет соотношение между мальчиками и девочками выравнивается, к 10–12 годам этот недуг в 2 раза чаще определяется у девочек. В подростковом возрасте преобладание девочек становится явным и приближается к показателям у взрослых: 3 девочки с ЖКБ на 1 мальчика с тем же диагнозом.
Примерно половина детей о камнях в желчном пузыре даже не подозревает. Если их обнаруживают, то случайно. Остальные «носители» камней жалуется на острые или тупые боли в животе или в области пупка, затрудненное и болезненное пищеварение, тяжесть в области желудка, чувство горечи во рту, отрыжку воздухом. Родителям также следует обратить внимание на такие симптомы, как метеоризм, неустойчивый стул. Во время или сразу после еды у малыша могут возникать позывы на дефекацию. При этом аппетит у ребенка не меняется.
УЗИ желчного пузыря, которое назначает гастроэнтеролог, позволяет определить 90–95% камней, их количество, локализацию, подвижность и размеры, выявить особенности формы и положения желчного пузыря. Но с помощью этого исследования трудно обнаружить камни в желчных протоках внутри печени, поэтому ребенку могут назначить магнитно-резонансную холангиопанкреатографию — безопасный и высокоэффективный метод диагностики, который дает возможность «увидеть» внутрипеченочные камни.
До печенок пробрало
Застой желчи в желчном пузыре (холестаз) может стать причиной заболеваний печени. Чаще всего к нему приводят врожденное недоразвитие желчных протоков или желтуха новорожденных. Подозревают неполадки с печенью и в том случае, когда желтуха появляется у крохи старше 2 недель. Настораживающий симптом — обесцвеченный стул. В норме билирубин, содержащийся в желчи, поступает из желчного пузыря в кишечник, где переходит в пигмент стеркобилин, окрашивающий фекалии в коричневый цвет. При холестазе желчь, застаиваясь в желчном пузыре, в кишечник не поступает, и кал у ребенка будет обесцвеченным. Желтуха же развивается из-за того, что из накопившейся в желчном пузыре желчи в кровь поступает билирубин — пигмент желто-коричневого цвета. Другие признаки поражения печени — ее увеличение, нарушения свертывающей системы крови (в печени синтезируются многие факторы свертывания крови).
В таком случае необходимо тщательное обследование. Чтобы определить уровень билирубина, сдается биохимический анализ крови, размеры печени и селезенки помогает определить УЗИ. Тактика лечения выбирается индивидуально. Например, при атрезии желчных ходов показано оперативное вмешательство, в других случаях возможна медикаментозная терапия. Препараты назначает только врач, он же определяет и схему их приема, которой надо неукоснительно следовать. Из рациона исключаются животные жиры, которые заменяются растительными, а также жареные, соленые, острые блюда и продукты.
Больше полезных материалов о детском здоровье — в нашем канале на Яндекс.Дзен.
Источник
Холецистит – это патология желчного пузыря, характеризующаяся воспалением его стенок. Среди наиболее распространенных симптомов выделяют болезненность в области правого подреберья и нарушение работы желудочно-кишечного тракта. Холецистит у детей часто протекает со стертой клиникой, поэтому своевременная диагностика вызывает затруднения.
Классификация
В детском возрасте чаще всего встречаются латентные формы холецистита, характеризующиеся скрытым течением. По типу поражения условно их можно разделить на:
- Калькулезные формы, в этом случае речь идет о желчекаменной болезни, состояния сопровождаются образованием камней в желчном пузыре и протоках.
- Бескаменные формы – протекают без желчнокаменной болезни.
При остром воспалении чаще всего диагностируют катаральную форму. Гнойная встречается намного реже, но требует срочного лечения в стационаре.
Холецистит, который протекает со стертой симптоматикой, называют субклиническим.
Если обострения случаются раз в год или реже, тогда редко рецидивирующим. Воспаление, провоцирующее 2 и более приступа в год, считается часто рецидивирующим.
В зависимости от тяжести течения различают следующие степени хронического холецистита:
- легкую;
- среднетяжелую;
- тяжелую;
- осложненную;
- неосложненную.
Продолжительное отсутствие лечения приводит к распространению патологического процесса на соседние ткани. Если поражаются желчные протоки, то патологию называют холецистохолангит. При вовлечении печени – гепатохолецистит.
Провоцирующие факторы
Самая распространенная причина болезни – инфекции. Чаще всего это патогенные или условно-патогенные представители бактериальной флоры:
- кишечная палочка;
- клебсиелла;
- стрептококк;
- стафилококк и прочие.
Вирусы, грибы и простейшие поражают желчный пузырь гораздо реже. Микроорганизмы проникают в орган через кишечник или с током крови из отдаленных источников инфекции.
Нередко хронический холецистит возникает на фоне:
- гайморита;
- тонзиллита;
- кариеса;
- цистита;
- пиелонефрита.
Предшественниками болезни могут выступать кишечные инфекции, например, сальмонеллез или дизентерия. К другим причинам воспаления желчного пузыря относятся:
- паразитарные заболевания: описторхоз, аскаридоз, энтеробиоз;
- врожденные аномалии органа: перегибы, структурные изменения;
- патологии других органов пищеварения: гастродуодениты, колиты, болезнь Крона;
- изменение состава желчи;
- дискинезия желчевыводящих путей;
- нарушение кровоснабжения органа;
- камни в желчном.
Распространенным провоцирующим фактором выступает нарушение режима питания, а именно злоупотребление продуктами, содержащими много “быстрых” углеводов, переедание или слишком большие промежутки между приемами пищи. Несоблюдение диеты становится причиной обострения болезни.
У некоторых пациентов патология развивается из-за:
- частых переживаний;
- вегетативных расстройств;
- отравлений;
- аллергии;
- малоподвижного образа жизни или чрезмерной физической активности;
- травм живота;
- слабого иммунитета.
Сахарный диабет и другие эндокринные патологии приводят к нарушению метаболизма, изменению состава желчи, формированию камней и другим негативным изменениям в организме, которые могут спровоцировать воспаление желчного пузыря.
Причины развития холецистита у детей
Симптомы холецистита у детей
Заподозрить патологию, основываясь на жалобах ребенка, достаточно сложно. Объяснения этому следующие:
- не все дети способны точно описать свои ощущения;
- в 15% случаев патология протекает скрыто;
- иногда воспаление желчного пузыря маскируется под другие болезни, например, ревматизм, пневмонию, патологии мочевыводящих путей и другое.
Обострение болезни протекает с выраженной клиникой и сильными болевыми ощущениями. Для хронической формы характерны слабовыраженные проявления или полное их отсутствие.
Наиболее распространенные жалобы при обострении катарального холецистита:
- сильная боль справа под ребрами;
- горечь во рту;
- тошнота;
- рвота;
- метеоризм;
- отрыжка;
- разжижение стула;
- повышенная температура тела;
- озноб и холодный пот;
- головная боль;
- раздражительность;
- бессонница.
Боль усиливается при ходьбе и других физических нагрузках. Бывает приступообразной или ноющей. Становится более выраженной при нарушениях диеты, обычно спустя 1–2 часа после употребления запрещенных продуктов.
Клиническая картина калькулезного холецистита зависит от размера камней. Небольшие образования самостоятельно покидают орган, не нарушая отток желчи. Крупные приводят к закупорке желчевыводящих путей, повреждению их стенок, нагноению и другим неприятным последствиям.
Нарушение оттока желчи проявляется следующими симптомами:
- пожелтением кожи, склер и слизистых оболочек;
- высокой температурой тела;
- частой рвотой с примесью желчи или без;
- лихорадкой;
- диспепсическими расстройствами.
Боль при обострении калькулезного воспаления достаточно сильная. Ребенок ведет себя беспокойно и подолгу крутится в постели, пытаясь подобрать наиболее удобное положение. Кожа становится бледной и приобретает землистый либо желтоватый оттенок. При осмотре отмечается выраженное напряжение брюшной стенки.
Обострение хронического холецистита часто нарушает работу других органов пищеварения. На его фоне может развиться панкреатит, усугубляющий течение болезни и ее симптомы.
Методы обследования
Для назначения эффективных методов лечения потребуется обследование. Предварительный диагноз устанавливается на основании жалоб больного, опроса родителей и осмотра врача. В первую очередь пациенту пальпируют живот для исключения опасных патологий, требующих хирургического вмешательства. К таким относят:
- аппендицит;
- перитонит;
- кишечную непроходимость;
- прободение стенок желчного пузыря и другое.
Затем измеряют температуру тела, давление, пульс. После осматривают язык и кожные покровы, выслушивают сердце и легкие.
Для подтверждения диагноза проводят ряд лабораторных и инструментальных методов обследования:
- Клинический анализ крови. Высокие лейкоциты и СОЭ могут указывать на острый холецистит. При латентном течении эти показатели остаются в пределах нормы.
- Биохимия. Повышенные показатели АСТ, АЛТ и билирубина указывают на нарушение оттока желчи и поражение печени. Параллельное повышение уровня ферментов амилазы, липазы, трипсина говорит о воспалении поджелудочной железы.
- Дуоденальное зондирование. Помогает изучить состав желчи, выявить лейкоциты, слизь, появляющиеся на фоне воспаления. Содержимое желчного пузыря изучают на предмет наличия паразитов, бактерий и других возбудителей, провоцирующих холецистит или холангит.
- УЗИ брюшной полости. Исследование назначают для оценки размера желчного пузыря, его сократительной способности, обнаружения камней и врожденных аномалий развития. Ультразвук помогает отличить калькулезный тип болезни от других и оценить общее состояние желудочно-кишечного тракта.
- Холецистография. Данное рентгенологическое исследование желчного пузыря детям проводят редко, поскольку этот метод дает лучевую нагрузку. В редких случаях назначают МРТ или КТ. Эти виды исследования помогают осмотреть больной орган более тщательно.
Симптомы холецистита у детей
Лечение холецистита у детей
При подозрении на острое воспаление желчного пузыря ребенка нужно госпитализировать незамедлительно. В противном случае существует реальная угроза его жизни. Лучше всего вызвать скорую или доставить больного в лечебное заведение самостоятельно.
Обезболивающие препараты смазывают клиническую картину и затрудняют диагностику, поэтому без консультации врача их применять запрещено. До приезда медиков на область правого подреберья рекомендуется положить грелку с холодной водой или мешочки со льдом. Это немного уменьшит воспаление, и улучшит состояние больного. Тепловые процедуры окажут обратное действие.
Терапию проводят в соответствии с клиническими рекомендациями. Предпочтение отдается консервативным методам. При обострении больным показаны:
- фитопрепараты;
- диетотерапия;
- медикаментозное лечение.
Лечебная схема подбирается индивидуально. Чаще всего детям назначают:
- антибактериальные средства: пенициллины, цефалоспорины, макролиды;
- антигельминтные препараты на основе мебендазола, фуразолидона, аминохинола;
- спазмолитики с дротаверином, папаверином;
- желчегонные медикаменты из группы холеретиков или холекинетиков;
- гепатопротекторы, содержащие эссенциальные фосфолипиды, экстракт расторопши, шиповника;
- витамины и микроэлементы;
- легкие успокоительные средства.
После нормализации состояния лечение дополняют физиопроцедурами, гимнастикой и минеральными водами. При нарушении оттока желчи назначают тюбажи. Реабилитацию лучше проходить в санаториях, специализирующихся на заболеваниях печени и желчевыводящих путей.
Диета играет очень важную роль в выздоровлении. Первые 1–2 дня после госпитализации рекомендован голод. Потом в рацион больного вводят компоты, отвар шиповника, слизистые супы. По мере улучшения состояния назначается диета №5 по Певзнеру.
При любой форме болезни запрещено есть:
- жареное;
- жирное;
- копченое;
- шоколад;
- пирожные;
- свежий хлеб;
- сдобную выпечку;
- колбасные изделия;
- другую вредную пищу.
Лучше отдать предпочтение кисломолочным продуктам, кашам, нежирным сортам рыбы и мяса. Можно делать ребенку белковый паровой омлет. Из сладкого разрешен мармелад, зефир, пастила. Любые продукты с добавлением какао есть не стоит.
Оперативное лечение проводится при развитии осложнений, угрожающих жизни и здоровью больного. Хроническое воспаление желчного пузыря или желчевыводящих путей лечат амбулаторно или в стационаре.
Лечение холецистита у детей проводят в основном амбулаторно
Выводы
Своевременная госпитализация больного с острым холециститом в большинстве случаев заканчивается выздоровлением. Главное соблюдать клинические рекомендации и отказаться от самолечения. Игнорирование признаков болезни чревато нарушением оттока желчи, образованием камней и развитием хронического воспаления, которое лечится намного дольше и сложнее.
Читайте также: лечение мезаденита у детей
Источник
Болезни печени у детей
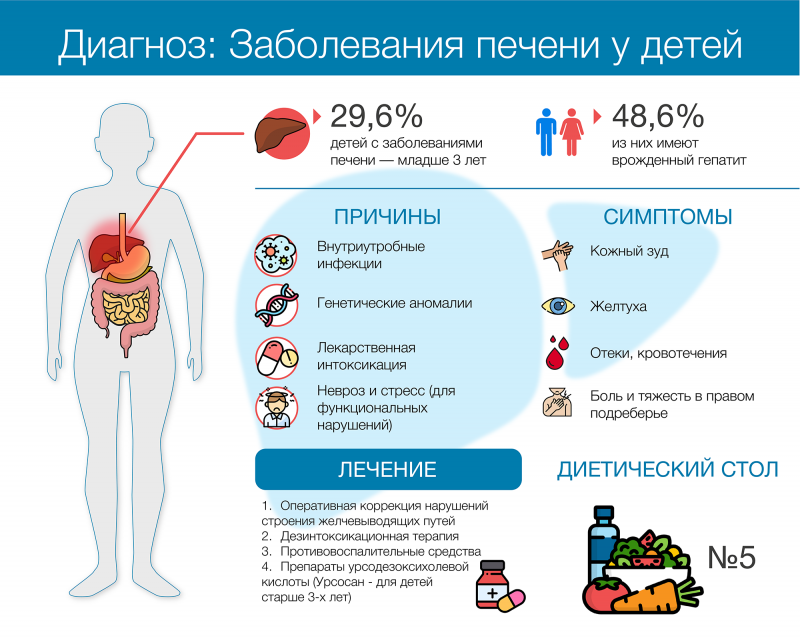
 Врожденные гепатиты занимают ведущее место (48,6%) среди всех заболеваний печени у новорожденных. Почему среди детей распространены болезни печени и можно ли их вылечить?
Врожденные гепатиты занимают ведущее место (48,6%) среди всех заболеваний печени у новорожденных. Почему среди детей распространены болезни печени и можно ли их вылечить?
Своевременное выявление заболеваний печени у детей — серьезная проблема для практической медицины. Почти треть всех детей, имеющих патологии печени (29,6%), — пациенты раннего возраста1. Они не могут озвучить жалобы, а клинические проявления в этом возрасте относительно скудны и схожи у многих болезней. Кроме того, у маленьких детей крайне незрелый организм, чувствительный к повреждениям. Всё это затрудняет диагностический поиск и может привести к необратимым изменениям функции печени и других органов.
Причины заболеваний печени у детей
Если среди взрослых болезни печени — чаще всего приобретенное состояние, то у детей преобладают врожденные патологии. По статистике, один ребенок из 250 тысяч рождается с заболеванием печени. Патология может быть обусловлена генетически (например, болезни накопления), вызвана внутриутробным нарушением формирования гепатобилиарной системы (недоразвитие желчевыводящего протока) или передачей инфекции от матери к плоду.
При внутриутробном заражении инфекционным агентом чаще всего выступает вирус гепатита В и патогены из группы TORCH-инфекций: токсоплазма, хламидии, цитомегаловирус, вирус герпеса, краснухи, ветряной оспы, аденовирус и вирус Коксаки. Все они при могут спровоцировать развитие сверхострого (фульминантного) гепатита у новорожденного. Врожденные гепатиты занимают ведущее место (48,6%) среди всех заболеваний печени новорожденных.
По мере взросления к врожденным патологиям присоединяются приобретенные. Среди причин инфекционных поражений печени у детей лидируют вирусы гепатитов А и В. Возможны и токсические гепатиты лекарственного происхождения, например, из-за случайной передозировки ацетаминофена (парацетамола). В школьном возрасте начинают проявляться функциональные расстройства желчного пузыря (дискинезии желчевыводящих путей), среди факторов развития которых немалую роль играет хронический стресс, в том числе из-за чрезмерной учебной нагрузки.
Детское ожирение неизбежно влечет за собой неалкогольную жировую болезнь печени (гепатоз печени): распространённость в последние годы усиленно растёт. Также у школьников и подростков возможно возникновение аутоиммунных гепатитов.
Симптомы заболеваний печени у детей
У детей раннего возраста проявления заболеваний печени обычно скудны. И это часто влечет проблемы диагностики.

Желтуха новорожденных может быть вариантом нормы
Самое типичное проявление патологии печени — желтуха. У новорожденных она может быть расценена как физиологическая, что иногда становится причиной диагностических ошибок. Гемоглобин плода (фетальный) отличается от гемоглобина, вырабатываемого организмом после рождения. После родов фетальный гемоглобин активно разрушается, что вызывает повышение уровня билирубина крови. Это состояние известно как неонатальная желтуха или физиологическая желтуха новорожденных. В норме она развивается на 2–3 день жизни и полностью проходит к 7–8 дню.
Но если желтуха возникает в первый же день жизни и не исчезает в течение двух недель или уровень билирубина превышает 256 мкмоль/л (18 мг/дл), возможно, причина — в поражении печени. Тревожный симптом — сочетание желтухи и бесцветного (ахоличного) кала. Это может свидетельствовать о врожденном недоразвитии желчевыводящих протоков.
Другое частое проявление заболеваний печени у детей — гепатолиенальный синдром. Чаще всего сочетанное увеличение печени и селезенки возникает у детей до 3 лет и становится реакцией на внутриутробную инфекцию2. У детей постарше обнаруживают гепатомегалию (увеличение печени). Врач может определить увеличение размера органа при осмотре и пальпации, либо во время ультразвукового исследования органов брюшной полости.
Боль и тяжесть в области правого подреберья больше характерны для болезней печени у детей среднего и старшего возраста. Возможно, эти симптомы присутствуют и у малышей, но пока ребенок не может высказывать жалобы, узнать о них невозможно. Это же касается жалоб на тошноту и дискомфорт, связанный с приёмом пищи.
Если заболевание печени неуклонно прогрессирует, развивается печеночная недостаточность. Ребенок начинает отставать в физическом и умственном развитии, появляются отеки и асцит, нарушается свертываемость крови, что приводит к подкожным кровоизлияниям, носовым и желудочно-кишечным кровотечениям. Из-за влияния необезвреженных токсичных продуктов обмена на головной мозг развивается печеночная энцефалопатия. Появляется заторможенность, угнетение сознания вплоть до комы.
Диагностика заболеваний печени у детей
Первые предположения о возможном заболевании врач делает на основании анамнеза — расспроса матери и осмотра ребенка. Для лабораторного подтверждения диагноза применяют биохимическое исследование крови. Заболевания печени, как правило, проявляются увеличением в сыворотке крови уровня билирубина, трансаминаз (АСТ и АЛТ), щелочной фосфатазы, гамма-глутамилтранспептидазы.

УЗИ печени позволяет оценить состояние органа, визуализировать изменения структуры
На фоне печеночной недостаточности снижается уровень общего белка крови, нарушается нормальное соотношение между белковыми фракциями. Возможна гипераммониемия — повышенный уровень соединений аммиака в сыворотке крови.
Визуализировать изменения структуры органа помогает ультразвуковое исследование, также для диагностики используют КТ или МРТ. Они позволяют выявить врожденные аномалии желчных протоков, нарушение опорожнения желчного пузыря, увеличение печени, диффузные или очаговые изменения структуры органа.
При подозрении на инфекционную природу процесса назначают тесты для выявления гепатита или других инфекций, способных вызвать заболевание печени.
Для обнаружения аутоиммунного гепатита делают анализ на антитела к собственным тканям печени (аутоантитела).
Лечение заболеваний печени
Подходы к лечению зависят от природы болезни и стадии ее течения. При врожденных атрезиях желчевыводящих протоков необходима операция для восстановления проходимости.
При гепатитах назначают противовоспалительные и дезинтоксикационные препараты. Детям, вышедшим из грудного возраста, назначается диета Стол №5 и витаминно-минеральные комплексы. Для лечения аутоиммунных гепатитов рекомендуют глюкокортикоиды, в тяжелых случаях — цитостатики. Эти препараты снижают активность иммунного ответа.
Терапия болезней накопления зависит от конкретной патологии. В некоторых случаях – например, при болезни Вильсона-Коновалова – назначают вещества, способствующие связыванию и выведению токсических продуктов обмена из организма. В других случаях возможна лишь поддерживающая терапия.
Симптомы и причины заболеваний печени у детей
При функциональных патологиях желчевыводящих путей рекомендуют препараты, восстанавливающие нормальную моторику желудочно-кишечного тракта.
Врач также может рекомендовать ребенку препараты на основе урсодезоксихолевой кислоты. УДХК снижает токсическое воздействие избытка билирубина на незрелую нервную систему, способствует восстановлению нормального оттока желчи и повышает устойчивость печеночных клеток к внешнему воздействию.
Обратите внимание: УДХК не имеет возрастных ограничений в применении, но детям в возрасте до 3 лет не рекомендуется применять препарат в таблетках и капсулах.
В тяжелых случаях может потребоваться трансплантация печени.
Прогноз и профилактика
Единственное заболевание печени, для которого разработана специфическая профилактика — это вирусный гепатит B. Введение вакцинации в российский календарь прививок привело к значительному снижению заболеваемости среди детей. Если мать страдает хроническим вирусным гепатитом, для предупреждения внутриутробного инфицирования ребенка она должна находиться под наблюдением инфекциониста и получать необходимую терапию.
Специфической профилактики других заболеваний печени у детей не существует. Но нужно отметить, что сбалансированное питание, контроль физических и умственных нагрузок способствуют поддержанию здоровья ребенка и в том числе снижают вероятность развития болезней печени.
Источники:
1 Шадрин О.Г. Басараба Н.М. Чернега Н.Ф. К вопросу диагностики заболеваний печени у детей раннего возраста. Здоровье ребенка, 2011.
2 Канкасова М.Н., Мохова О.Г., Поздеева О.С. Гепатолиенальный синдром в практике педиатра. Практическая медицина, 2017.
Источник
