Желчный пузырь голотопия скелетотопия синтопия

Оглавление темы “Желчный пузырь. Желчные протоки.”:
- Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
- Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
- Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
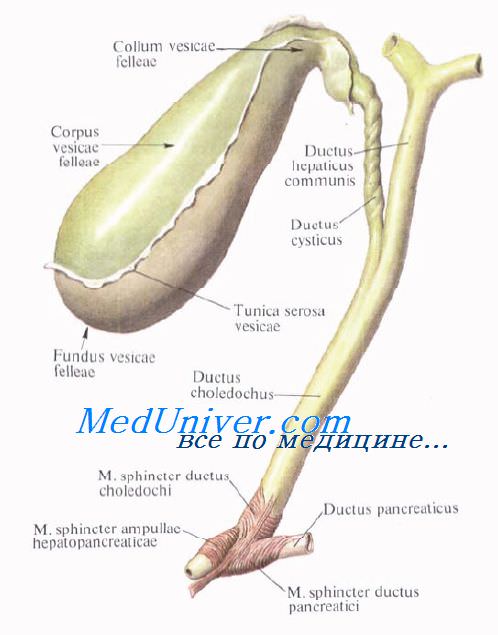
Желчный пузырь, vesica biliaris (fellea), грушевидной формы, располагается в fossa vesicae biliaris на нижней поверхности печени, между ее правой и квадратной долями.
Желчный пузырь подразделяется на три отдела: дно, fundus, тело, corpus, и шейку, collum. Шейка пузыря продолжается в пузырный проток, ductus cysticus. Длина желчного пузыря — 7—8 см, диаметр в области дна — 2—3 см, вместимость пузыря достигает 40—60 см3.
В желчном пузыре различают верхнюю стенку, прилегающую к печени, и нижнюю, свободную, обращенную в брюшную полость.
Проекции желчного пузыря
Желчный пузырь и протоки проецируются в собственно надчревной области.
Дно желчного пузыря проецируется на переднюю брюшную стенку в точке на пересечении наружного края прямой мышцы живота и реберной дуги на уровне слияния хрящей правых IХ—X ребер. Чаще всего эта точка находится на правой парастернальной линии. Другим способом проекцию дна желчного пузыря находят в точке пересечения реберной дуги линией, соединяющей вершину правой подмышечной ямки с пупком.
Синтопия желчного пузыря
Сверху (и спереди) от желчного пузыря находится печень. Дно его обычно выдается из-под передненижнего края печени примерно на 3 см и примыкает к передней брюшной стенке. Справа дно и нижняя поверхность тела соприкасаются с правым (печеночным) изгибом ободочной кишки и начальным отделом двенадцатиперстной кишки, слева — с пилорическим отделом желудка. При низком положении печени желчный пузырь может лежать на петлях тонкой кишки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
Брюшина желчного пузыря чаше всего покрывает дно пузыря на всем протяжении, тело и шейку — с трех сторон (мезоперитонеальное положение). Реже встречается интраперитонеально расположенный пузырь с собственной брыжейкой.
Такой желчный пузырь подвижен и может перекручиваться с последующим нарушением кровообращения и некрозом. Возможно и экстраперитонеальное положение желчного пузыря, когда брюшина покрывает только часть дна, а тело располагается глубоко в щели между долями. Такое положение называют внутрипеченочным.
Кровоснабжение желчного пузыря
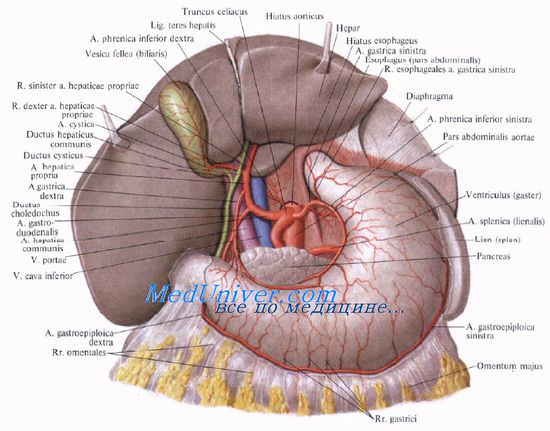
Кровоснабжает желчный пузырь желчно-пузырная артерия, а. cystica, отходящая, как правило, от правой ветви a. hepatica propria между листками печеночно-дуоденальной связки. Артерия подходит к шейке пузыря спереди от пузырного протока и делится на две ветви, идущие на верхнюю и нижнюю поверхность пузыря.
Взаимоотношения пузырной артерии и желчных протоков имеют большое практическое значение. В качестве внутреннего ориентира выделяют trigonum cystohepaticum, пузырно-печеночный треугольник Кало [Calot]: его двумя боковыми сторонами являются пузырный и печеночный протоки, образующие угол, открытый кверху, основанием треугольника Кало является правая печеночная ветвь.
В этом месте от первой печеночной ветви и отходит a. cystica, которая нередко сама образует основание треугольника. Часто это место прикрыто правым краем печеночного протока.
Венозный отток от желчного пузыря происходит через желчно-пузырную вену в правую ветвь воротной вены.
Иннервация желчного пузыря
Иннервация желчного пузыря и его протока осуществляется печеночным сплетением.
Лимфоотток от желчного пузыря
Лимфоотток от желчного пузыря происходит сначала в желчно-пузырный узел, а затем в печеночные узлы, лежащие в печеночно-дуоденальной связке.
Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Выходящие из печени правый и левый печеночные протоки в воротах печени соединяются, образуя общий печеночный проток, ductus hepaticus communis. Между листками печеночно-дуоденальной связки проток спускается на 2—3 см вниз, до места соединения с пузырным протоком. Позади него проходят правая ветвь собственной печеночной артерии (иногда она проходит впереди протока) и правая ветвь воротной вены.
Пузырный проток, ductus cysticus, диаметром 3—4 мм и длиной от 2,5 до 5 см, выйдя из шейки желчного пузыря, направляясь влево, впадает в общий печеночный проток. Угол впадения и расстояние от шейки желчного пузыря могут быть самыми разными. На слизистой оболочке протока выделяют спиральную складку, plica spiralis [Heister], играющую определенную роль в регулировании оттока желчи из желчного пузыря.
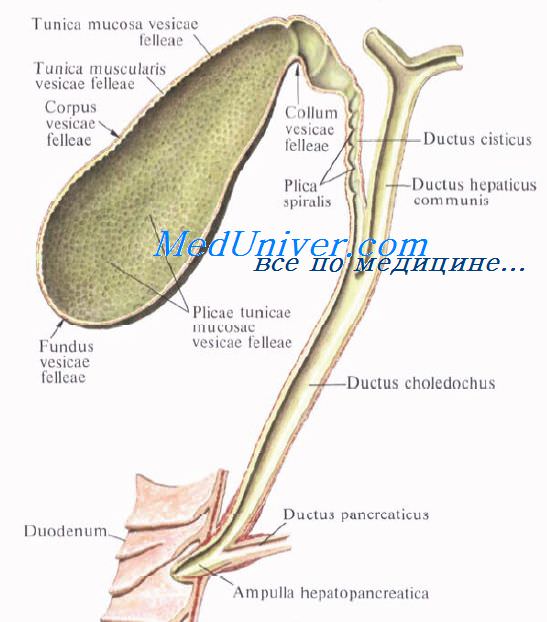
Общий желчный проток, ductus choledochus, образуется в результате соединения общего печеночного и пузырного протоков. Он располагается сначала в свободном правом крае печеночно-дуоденальной связки. Слева и несколько кзади от него располагается воротная вена. Общий желчный проток отводит желчь в двенадцатиперстную кишку. Его длина составляет в среднем 6—8 см. На протяжении общего желчного протока выделяют 4 части:
1) супрадуоденальная часть общего желчного протока идет до двенадцатиперстной кишки в правом крае lig. hepatoduodenale и имеет протяженность 1—3 см;
2) ретродуоденальная часть общего желчного протока длиной около 2 см располагается позади верхней горизонтальной части duodenum примерно на 3—4 см правее привратника желудка. Выше и слева от него проходит воротная вена, ниже и справа — a. gastroduodenalis;
3) панкреатическая часть общего желчного протока длиной до 3 см проходит в толще головки поджелудочной железы или позади нее. В этом случае проток прилегает к правому краю нижней полой вены. Воротная вена лежит глубже и пересекает панкреатическую часть общего желчного протока в косом направлении слева;
4) интерстициальная, конечная, часть общего желчного протока имеет длину до 1,5 см. Проток прободает заднемедиальную стенку средней трети нисходящей части двенадцатиперстной кишки в косом направлении и открывается на вершине большого (фатерова) сосочка двенадцатиперстной кишки, papilla duodeni major [Vater]. Сосочек расположен в области продольной складки слизистой оболочки кишки. Чаще всего конечная часть ductus choledochus сливается с протоком поджелудочной железы, образуя при вхождении в кишку печеночно-поджелудочную ампулу, ampulla hepatopancreatica [Vater].
В толще стенки большого дуоденального сосочка ампулу окружают гладкие кольцевые мышечные волокна, образующие сфинктер печеночно-поджелудочной ампулы, m. sphincter ampullae hepatopancreaticae.
Видео урок топографической анатомии и оперативной хирургии печени
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
МИНИСТЕРСТВО
ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ
ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА
ОПЕРАТИВНОЙ ХИРУРГИИ И ТОПОГРАФИЧЕСКОЙ
АНАТОМИИ
Учебно-методическое
пособие

Минск
2007
УДК
616.361/.366-089(075.8)
ББК
54.13 я 73
В 18
Утверждено
Научно-методическим советом университета
в качестве учебно-методического
пособия 14.06.2006 г., протокол № 7
Рецензенты:
доц. С. Н. Тихон, проф. А. В. Прохоров

Вартанян,
В. Ф.
В
18 Операции на желчном пузыре и
желчевыводящих протоках : учеб.-метод.
пособие / В. Ф. Вартанян, П. В. Маркауцан.
– Минск : БГМУ, 2007 – 16 с.
ISBN
978-985-462-763-2.
Рассматриваются
вопросы анатомии, а также общие принципы
хирургического лечения заболеваний
желчного пузыря и внепеченочных желчных
протоков, применяемые в клинической
практике.
Предназначается
для студентов старших курсов всех
факультетов.
УДК
616.361/.366-089(075.8)
ББК 54.13 я 73
ISBN
978-985-462-763-2 ©Оформление. Белорусский государственный
медицинский
университет, 2007
Анатомия желчного пузыря
Голотопия.
Желчный пузырь (ЖП) и протоки проецируются
в правую подреберную и собственно
надчревную области.
Скелетотопия.
Дно ЖП проецируется чаще всего в углу,
образованном наружным краем правой
прямой мышцы живота и реберной дугой,
на уровне переднего конца IX реберного
хряща (у места, где с ним сливается хрящ
X ребра). ЖП может также проецироваться
в месте, где реберную дугу пересекает
линия, соединяющая вершину правой
подмышечной впадины с пупком.
Синтопия.
Сверху и спереди ЖП находится печень,
слева — привратник, справа — печеночный
изгиб ободочной кишки, поперечноободочная
кишка (или начальный отдел 12-перстной
кишки). Дно ЖП обычно выходит из-под
передне-нижнего края печени на 2–3 см и
примыкает к передней брюшной стенке.
Желчный
пузырь (vesica
fellea)
имеет грушевидную форму (рис. 1),
располагается на висцеральной поверхности
печени в соответствующей ямке (fossa
vesicae
felleae),
отделяющей передний отдел правой доли
печени от квадратной. ЖП покрыт брюшиной,
как правило, с трех сторон (мезоперитониально).
Значительно реже имеет место
внутрипеченочное (экстраперитониальное)
и интраперитониальное (может быть
брыжейка) его расположение. Анатомически
в ЖП различают дно (fundus
vesicae
felleae),
широкую часть — тело (corpus
vesicae
felleae)
и узкую — шейку (collum
vesicae
felleae).
Длина ЖП варьируется в пределах от 8 до
14 см, ширина составляет 3–5 см, емкость
достигает 60–
100 мл. В ЖП перед переходом
его в пузырный проток имеется своеобразное
выпячивание стенки в виде кармана
(карман Гартмана), располагающегося
ниже всей остальной полости пузыря.
Р ис.
ис.
1. Схема
желчного пузыря:
1
— дно; 2
— тело; 3
— шейка; 4
— общий желчный проток;
5
— пузырный проток; 6
— карман Гартмана
Стенка
ЖП состоит из слизистой оболочки (tunica
mucosa
vesicae
felleae),
мышечного (tunica
muscularis
vesicae
felleae),
субсерозного (tela
subserosa vesicae
felleae)
и серозного (tunica
serosa
vesicae
felleae)
слоев.
Слизистая
оболочка представлена большим числом
спиральных складок, выстлана однослойным
призматическим каемчатым эпителием и
обладает хорошей резорбционной
способностью. Она достаточно чувствительна
к различным экстремальным явлениям в
организме, что морфологически проявляется
ее набуханием и десквамацией.
Мышечный
слой состоит из пучков мышечных волокон,
идущих в продольном и циркулярном
направлениях. Между ними могут быть
щели, посредством которых слизистая
оболочка может непосредственно срастаться
с серозной (синусы Рокитанского–Ашоффа).
Эти синусы играют важную роль в патогенезе
развития желчного перитонита без
перфорации желчного пузыря: при
перерастяжении ЖП желчь просачивается
через слизистую и серозные оболочки
непосредственно в брюшную полость.
Н а
а
верхней поверхности ЖП могут находится
ходы Люшке (рис. 2). Они начинаются от
мелких внутрипеченочных протоков печени
и доходят до слизистой оболочки. При
холецистэктомии эти ходы зияют и
обусловливают истечение желчи в свободную
брюшную полость, что, как правило,
вызывает необходимость дренирования
этой полости и ложа ЖП.
Рис.
2. Строение
ЖП:
1
— ходы Люшке; 2
— внутрипеченочный проток; 3
— мышечный слой ЖП;
4
— синус Рокитанского–Ашоффа
Кровоснабжение
ЖП (рис. 3) осуществляется пузырной
артерией (a.
сys-tica), которая
отходит от правой ветви печеночной
артерии и, подойдя к шейке пузыря, делится
на две ветви, идущие на верхнюю и нижнюю
поверхности. Для ее нахождения можно
выделить так называемый треугольник
Кало, стенками которого являются пузырный
и общий печеночный протоки, а основанием
— пузырная артерия.
Лимфатическая
сеть сосудов ЖП имеет свои особенности.
Лимфа по двум коллекторам поступает в
лимфатические узлы, один из которых
располагается с левой стороны шейки
пузыря, второй — непосредственно у края
12-перстной кишки. Данные узлы при
воспалительном процессе в ЖП могут
увеличиваться в размерах и сдавливать
общий желчный проток.
Р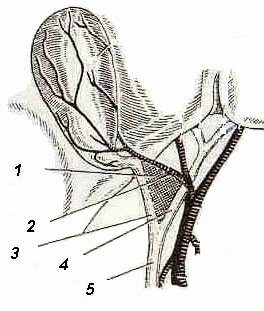 ис.
ис.
3. Кровоснабжение
ЖП:
1
— треугольник Кало; 2
— пузырная артерия; 3
— пузырный проток;
4
— общий печеночный проток; 5 — общий
желчный проток
Иннервация
ЖП, протоков, сфинктеров осуществляется
из чревного, нижних диафрагмальных
сплетений, а также из переднего ствола
блуждающего нерва. Поэтому нередко
заболевания желудка и 12-перстной кишки,
а также раздражение блуждающего нерва
при скользящей грыже пищеводного
отверстия диафрагмы приводят к дисфункции
сфинктера Одди и воспалительным
изменениям в ЖП, и наоборот.
Соседние файлы в папке Метод.пособия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Желчный пузырь представляет собой грушевидной формы резервуар для желчи, располагающийся между правой и квадратной долями печени. В нем различают дно, тело и шейку. Шейка желчного пузыря продолжается в пузырный проток, направлена в сторону ворот печени и залегает вместе с пузырным протоком в печеночно-двенадцатиперстной связке.
Скелетотопия: дно желчного пузыря определяется спереди, в точке пересечения наружного края правой прямой мышцы живота с реберной дугой, сзади – на уровне верхнего края L2 позвонка.
Отношение к брюшине желчного пузыря подвержено большим индивидуальным колебаниям. Обычно расположен мезоперитонеально по отношению к брюшине. Однако бывает внутрипеченочное положение, когда желчный пузырь почти весь, за исключением его дна, окружен паренхимой печени. При интраперитонеальном положении, когда желчный пузырь имеет выраженную брыжейку, возможно перекручивание ее с после-дующим некрозом желчного пузыря.
Синтопия: спереди и сверху – печень, справа и снизу – правый изгиб ободочной кишки, слева – привратник.
Кровоснабжение от пузырной артерии. Венозный отток осуществляется через пузырную вену, впадающую в правую ветвь воротной вены.
Лимфоотток происходит из лимфатических сосудов пузыря в лимфатические узлы первого порядка, расположенные у ворот печени.
Иннервация из печеночного нервного сплетения.
Оперативные доступы к печени
1. По краю реберной дуги:
* доступ Курвуазье-Кохера – от верхушки мечевидного отростка на два пальца ниже реберной дуги и параллельно ей (доступ к желчному пузырю);
* доступ Федорова – от мечевидного отростка по белой линии на протяжении 5 см, переходящий в косой разрез параллельно правой реберной дуге (доступ к желчному пузырю и висцеральной поверхности печени);
* доступ Рио-Бранко – состоит из двух частей: вертикальная часть проводится по белой линии, не доходя на два поперечных пальца до пупка, а косая заворачивается под углом и идет к концу X ребра (широкий доступ к печени).
2. Продольные разрезы:
* верхнесрединная лапаротомия (доступ к левой доле печени).
3. Комбинированные разрезы – вскрытие одновременно плевральной и брюшной полостей:
* доступ Куино – разрез по восьмому межреберью от нижнего угла правой лопатки до пупка.
4. Поперечные разрезы.
Хирургическая анатомия селезенки (скелетотопия, синтопия, голотопия). Связки селезенки. Оперативные доступы к селезенке. Методы ушивания ран селезенки. Спленэктомия. Аутоимплантации селезенки.
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на селезенке
Спленэктомия
Показания: разрыв селезёнки, злокачественные опухоли, туберкулёз, эхинококкоз, абсцессы, гемолитическая желтуха, болезнь Верльгофа, спленомегалия при портальной гипертензии.
Доступ: лапаротомный косой разрез в левом подреберье параллельно левой реберной дуге или верхняя срединная лапаротомия.
Этапы операции:
1. Мобилизация селезёнки
2. пересечение и перевязка диафрагмально- селезеночной связки с находящимися в ней сосудами;
3. поэтапное лигирование и пересечение в желудочно- селезеночной связке элементов сосудистой ножки селезёнки (зажимы накладывают ближе к воротам селезёнки во избежание повреждения хвоста поджелудочной железы и нарушения кровоснабжения желудка) – сначала перевязывают селезёночную артерию, а затем вену для уменьшения кровенаполнения органа;
4. удаление селезёнки;
5. перитонизация проксимальной культи селезёночной ножки;
6. контроль на гемостаз.
С целью профилактики снижения иммунитета необходимо производить гетеротопическую аутотрансплантацию селезеночной ткани, например, в карман большого сальника.
При небольших резаных ранах и ограниченных повреждениях селезенки возможны органосохраняющие операции: наложение гемостатических швов – спленорафия и резекция селезенки. Но из-за опасности вторичного кровотечения эти операций выполняются сравнительно редко.
Источник
Топографическая анатомия желчного пузыря
Желчный пузырь представляет собой грушевидной формы резервуар для желчи, располагающийся между правой и квадратной долями печени. В нем различают дно, тело и шейку. Шейка желчного пузыря продолжается в пузырный проток, направлена в сторону ворот печени и залегает вместе с пузырным протоком в печеночно-двенадцатиперстной связке.
Скелетотопия: дно желчного пузыря определяется спереди, в точке пересечения наружного края правой прямой мышцы живота с реберной дугой, сзади – на уровне верхнего края L2 позвонка.
Отношение к брюшине желчного пузыря подвержено большим индивидуальным колебаниям. Обычно расположен мезоперитонеально по отношению к брюшине. Однако бывает внутрипеченочное положение, когда желчный пузырь почти весь, за исключением его дна, окружен паренхимой печени. При интраперитонеальном положении, когда желчный пузырь имеет выраженную брыжейку, возможно перекручивание ее с после-дующим некрозом желчного пузыря.
Синтопия: спереди и сверху – печень, справа и снизу – правый изгиб ободочной кишки, слева – привратник.
Кровоснабжение от пузырной артерии. Венозный отток осуществляется через пузырную вену, впадающую в правую ветвь воротной вены.
Лимфоотток происходит из лимфатических сосудов пузыря в лимфатические узлы первого порядка, расположенные у ворот печени.
Иннервация из печеночного нервного сплетения.
Топография внепеченочных желчных путей
К внепеченочным желчным путям относятся правый и левый печеночные протоки, общий печеночный пузырный и общий желчный протоки. Общий печеночный проток образуется в воротах печени от слияния правого и левого печеночных протоков.
Пузырный проток в печеночно-двенадцатиперстной связке под острым углом сливается с общим печеночным протоком, образуя общий желчный проток. В зависимости от местоположения общий желчный проток условно подразделяют на четыре части: супрадуоденальную, ретродуоденальную, панкреатическую и интрамуральную.
Первая часть протока проходит в толще печеночно- двенадцатиперстной связки до верхнего уровня двенадцатиперстной кишки, вторая часть протока находится позади верхней части двенадцатиперстной кишки. Обе эти части наиболее подвержены травматизации при операциях на желудке и двенадцатиперстной кишке.
Третья часть общего желчного протока проходит либо в толще головки поджелудочной железы, либо позади нее. Она может быть сдавлена опухолью головки поджелудочной железы, в результате чего развивается обтурационная желтуха. Четвертая часть в косом направлении прободает заднюю стенку двенадцатиперстной кишки и открывается на большом ее сосочке. В 80 % случаев конечные участки общего желчного протока и протока поджелудочной железы сливаются, образуя печеночно-поджелудочную ампулу, в окружности которой формируется кольцевидный сфинктер ампулы (сфинктер Одди).
В конечном отделе общего желчного и панкреатического протоков находится мощное скопление симпатических, парасимпатических и чувствительных нервных проводников и интрамуральных микроганглиев, обеспечивающих сложную регуляцию деятельности сфинктера Одди.
Топографическая анатомия поджелудочной железы
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику. Через всю железу от хвоста к головке проходит проток поджелудочной железы, который, соединяясь с жёлчным протоком или отдельно от него, открывается в нисходящую часть двенадцатиперстной кишки на большом дуоденальном сосочке. Иногда на малом дуоденальном сосочке, расположенном приблизительно на 2 см выше большого, открывается добавочный панкреатический проток.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка – L1
2. тело – Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Топографическая анатомия селезенки
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на печени и желчевыводящих путях
Оперативные доступы к печени
1. По краю реберной дуги:
* доступ Курвуазье-Кохера – от верхушки мечевидного отростка на два пальца ниже реберной дуги и параллельно ей (доступ к желчному пузырю);
* доступ Федорова – от мечевидного отростка по белой линии на протяжении 5 см, переходящий в косой разрез параллельно правой реберной дуге (доступ к желчному пузырю и висцеральной поверхности печени);
* доступ Рио-Бранко – состоит из двух частей: вертикальная часть проводится по белой линии, не доходя на два поперечных пальца до пупка, а косая заворачивается под углом и идет к концу X ребра (широкий доступ к печени).
2. Продольные разрезы:
* верхнесрединная лапаротомия (доступ к левой доле печени).
3. Комбинированные разрезы – вскрытие одновременно плевральной и брюшной полостей:
* доступ Куино – разрез по восьмому межреберью от нижнего угла правой лопатки до пупка.
4. Поперечные разрезы.
Способы остановки кровотечения из паренхиматозных органов разделяют на следующие группы:
1. механические (гемостатические швы);
Источник
