Желчный пузырь плода во время беременности

На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
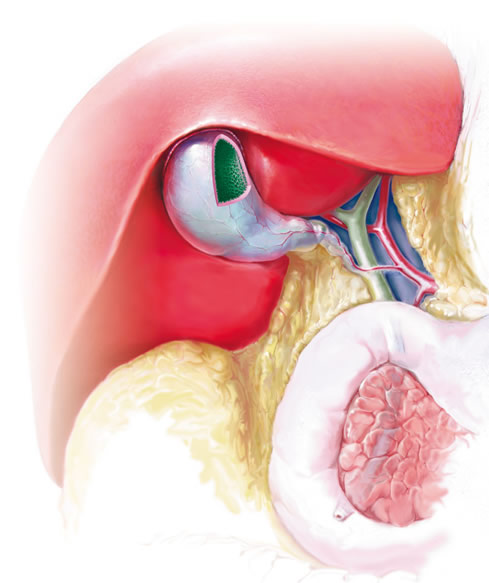 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Источник
Для беременной женщины многое в ее состоянии оказывается сюрпризом: это не только первые толчки малыша в утробе, но и возможные отеки ног, изжога, внезапно появившийся варикоз и далее по списку в зависимости от степени «везучести» (врачи подразумевают имеющуюся предрасположенность к возникновению того или иного патологического состояния). К числу возможных неприятностей относится возникновение симптомов, вызванных затруднением оттока желчи (по-научному, билиарный сладж, сгущение желчи) и формированием камней в желчном пузыре.
У многих беременных эти состояния протекают бессимптомно, но некоторым женщинам даже приходится делать хирургическую операцию. Известно, что удаление желчного пузыря (холецистэктомия) у беременных по частоте уступает лишь аппендэктомии, а в течение первого года после родов около 3% женщин также будут вынуждены лечь на операционный стол для удаления желчного — а это почти каждая 30-я женщина! Кто в группе риска и как этот риск минимизировать? Расскажет портал MedAboutMe.
Как часто у беременных случаются неприятности с желчным пузырем?

Достаточно часто. В России желчнокаменной болезнью страдает до 25% населения. Причем женщины детородного возраста заболевают значительно чаще — в 2-4 раза. Виновными оказываются женские половые гормоны, с наступлением менопаузы различия нивелируются. Естественно, состояния, при которых гормональный фон сдвигается, провоцирует развитие как билиарного сладжа, так и образование камней:
- использование гормональных контрацептивов,
- заместительная терапия женскими гормонами в период менопаузы,
- наступление беременности.
В период гестации линейно повышаются уровни эстрогенов и прогестерона, достигая максимума в третьем триместре. Именно в этот период у предрасположенных женщин может появиться весьма болезненная желчная колика: по разным данным, до 1,2% случаев всех беременностей.
Некоторые женщины особенно подвергаются риску серьезных проблем с желчным пузырем, но своевременная профилактическая терапия поможет избежать осложнений и, соответственно, хирургической операции — весьма нежелательной в период беременности.
В чем корень проблемы
Сочетание эффектов эстрогенов и прогестерона ведет к тому, что, с одной стороны, снижается сократительная активность желчного пузыря — гормоны расслабляют все мышцы и связки организма, в первую очередь для избежания тонуса матки, но и пищеварительной системе «достается» — ведь в организме невозможно точечно воздействовать на одно звено, не затронув другое. С другой стороны, эстрогены способствуют накоплению холестерина в полости желчного пузыря. Так как холестерин является почти не растворимым элементом, он кристаллизуется — так формируются камни.
Над кем нависает угроза?

В большинстве случаев указанные процессы возникают временно и бесследно проходят после родов. Однако исследования первого медицинского университета имени И. М. Сеченова под руководством Ю. Б. Успенской позволили выявить группы пациенток в зоне риска по развитию осложнений желчной колики. У всех испытуемых до беременности отсутствовали признаки сгущения желчи и камней по данным ультразвукового исследования.
Факторы, способствующие развитию сгущения желчи и формированию камней в желчном пузыре:
- Достоверно чаще возникают проблемы с желчным пузырем у повторнородящих женщин: так, риски возрастают в 12 раз! Стоит уточнить, что для этого повторная беременность должна наступить менее чем в трехлетний срок.
- Лечение по поводу угрозы невынашивания беременности, а именно прием препаратов эстрогенов совместно с прогестероном.
- Использование вспомогательных репродуктивных технологий (ЭКО, ИКСИ).
- Диагностированный синдром поликистозных яичников на этапе планирования беременности.
- Возникновение раннего токсикоза беременных средней, а также тяжелой степени.
- Многоплодная беременность.
- Имеют значение выявление нарушение обмена липидов: повышение уровня фракции холестерина, триглицеридов в сыворотке крови.
- Растут риски у женщин с клинически значимым ожирением (1-2 степени согласно индексу массы тела) и избыточной массой тела.
- Низкая физическая активность беременной женщины.
- Имеет значение наличие патологии желчевыводящих путей у ближайших родственников.
Наличие трех и более факторов риска весьма увеличивает вероятность возникновения сгущение желчи и развития симптомов желчнокаменной болезни.
В чем будет заключаться профилактика и лечение?
Женщинам, имеющим несколько факторов риска, а также испытывающим дискомфорт, тяжесть в правом подреберье и расстройства стула, необходим ультразвуковой контроль состояние желчного пузыря как минимум один раз в месяц или в 2 месяца.
Лечение включает в себя прием щелочных минеральных вод в течение одного месяца, а также прием препаратов урсодезоксихолевой кислоты — которая предотвращает образование холестериновых камней, а также препаратов, улучшающих реологические свойства желчи (ее текучесть) — холеретики, холекинетики.
Урсодезоксихолевая кислота относится к классу препаратов с высокой безопасностью при применении у беременных (класс В), согласно данным FDA — американского управления по контролю за лекарственными средствами. Дозировка и комбинация препаратов, а также длительность применения подбираются для каждой женщины индивидуально.
Источник
УЗИ желчного пузыря плода является информативным методом перинатальной диагностики каких-либо отклонений в органах брюшной полости. Желчный пузырь является внутренним органом, это часть билиарной системы всех людей. Он является важным звеном, которое участвует в продуцировании, синтезе и накоплении желчи. Аномалии его чаще всего врождённые, поэтому их рекомендуется обнаруживать еще на этапе внутриутробного развития. Так у будущих родителей появится возможность своевременно предпринимать при необходимости лечебные мероприятия.

На каком сроке и для чего делают УЗИ желчного пузыря у плода
УЗИ желчного пузыря и почек плода, а также других внутренних органов обычно проводится во время беременности на втором триместре, с 19 недели. Такое исследование делают именно в этот период, поскольку ко второму триместру уже полностью сформированы внутренние органы плода. В первые месяцы провести такой скрининг еще невозможно ввиду неполностью сформировавшихся внутренних отделов.
Билиарная система исследуется с помощью ультразвуковых излучений. На узи плода видно или не видно какие-либо патологии. Чаще всего такая процедура проводится очень тщательно для исследования брюшной полости.
Нормы показателей УЗИ плода беременной
Какие же показатели являются нормальными, а когда следует бить тревогу? Такое время проведения визуализации специально выбрано для того, чтобы при тяжелых обнаруженных патологиях можно было вовремя прервать беременность. С 17 по 20 неделю внутриутробного развития будущего малыша его брюшная полость составляет всего несколько миллиметров.
Желчный пузырь визуализируется во время проведения поперечного сканирования будущего ребёнка. Выглядит он как гипоэхогенное образование, которое расположено по центру справа полости. Нередко врачи говорят ошибочно, что это образование является одним из участков пупочной вены. Дифференцируют пузырь у плода по таким факторам:

- локализация больше предопределена в правом отделе брюшной полости, менее – по центру,
- пупочную вену можно отследить по центру передней брюшины,
- шейка пузыря намного тоньше, нежели его основание,
- по форме напоминает конус, а пупочная вена – цилиндр,
- в полости вены чётко визуализируется кровоток.
Сама визуализация желчного с помощью ультразвукового исследования необходима для того, чтобы определить факт его наличия, участок расположения, размеры, структуры, исключить или подтвердить наличие каких-либо патологий.
Норма в показателях
Норма в показателях с 16 по 21 недели беременности определяется не только с помощью ультразвукового исследования, но и посредством иных обследований, самым достоверным из них является окружность живота на разном сроке:
- в 16 нед – это 87-115 см,
- в 18 нед. – 105-145 см,
- 19 нед. – 115-153 см,
- 20 нед. – 125 – 165 см.
Отклонения в показателях
Во время проведения процедуры ультразвукового исследования эмбриона могут быть обнаружены и патологии:
- чрезмерно увеличена или уменьшена брюшная полость,
- орган отсутствует полностью,
- ЖП заполнен жидкостью,
- щелеподобный желудок,
- аплазия или агенезия желчного пузыря у плода.

Патология желчевыводящих путей на ранних сроках беременности не всегда может визуализироваться. При наличии любых изменений причиной тому могут быть аномалии системы пищеварения или иные патологические процессы в организме. Если на положенном сроке желчный пузырь не определяется во время проведения диагностики, врачами предполагается наличие атрезии пищеварительного тракта. В такой ситуации он присутствует, но амниотическая жидкость в нем отсутствует.
При отсутствии эхотени предполагается наличие маловодия, а это является косвенным симптомом патологий мочевыделительной системы. В некоторых случаях желудок у эмбриона не определяется, так происходит, если он находится не в том месте, где должен. Чаще всего это симптом диафрагмальной грыжи. Если в брюшной полости отсутствует амниотическая жидкость, причиной может быть порок центральной нервной системы, наличие «заячьей губы», нейромышечных заболеваний.
Содержимое брюшной полости представляет собой разные включения гиперэхогенного характера. Причиной того, что желудок увеличенный, может выступать обтурация или непроходимость кишечного тракта. Обычно такое состояние не является самостоятельным заболеванием, это только симптом сопутствующих патологий. В таком случае печень тоже может быть увеличена. В такой ситуации появляются и следующие признаки: стенки утолщены, его шейка сужена, нет полноценного грушеобразного изгиба.
При обнаружении серьёзных патологий во время перинатального развития, после появления малыша на свет проводится специальная операция. Её задачей является воссоздание желудка из участка тонкого кишечника.
Атрезия является редким состоянием. Характеризуется наличием неполного заращения в одном из отделов желудка. Часто сочетается с патологиями гортани, пищеварительного прохода, скоплением жидкости в брюшной полости. Агенезия характеризуется полным отсутствием органа. Такая аномалия является очень редкой. Часто сопровождается и другими пороками внутриутробного развития. Такое состояние несовместимо с жизнью.
Холецистомегалия у плода в процессе беременности
Холецистомегалия – это значит, что размеры желчного пузыря превышают норму. Но раньше времени не стоит паниковать. Обычно такое состояние требует врачебного наблюдения. Оно может быть физиологической особенностью.
При отсутствии воспаления и скопления анормальной жидкости обычно повод для тревоги отсутствует.
Видео
Безопасно ли делать УЗИ плода во время беременности?
Загрузка…
Источник
Маленький желчный пузырь у плода
УЗИ поджелудочной железы плода. Обследование желчного пузыря плода
Поджелудочная железа плода
обычно не выявляется при плановом ультразвуковом обследовании но при тщательном осмотре ее удается визуализировать у некоторых плодов во втором и третьем триместрах. Условия для выявления поджелудочной железы бывают более оптимальны, если сканирование проводится в косых плоскостях сечений брюшной полости плода, когда его позвоночник обращен к задней стенке брюшной полости матери. Несмотря на то что патология поджелудочной железы потенциально может быть выявлена при помощи эхографии, в настоящее время существует очень мало, если вообще существует, опубликованных данных относительно антенатального выявления пороков развития поджелудочной железы.
Известно, что поджелудочная железа
бывает гипертрофирована у детей, рожденных от матерей, страдающих сахарным диабетом, и уменьшена в размерах у плодов с задержкой внутриутробного развития.
Желчный пузырь плода
часто визуализируется при сканировнии его брюшной полости в поперечном сечении и имеет вид овальной или каплевидной структуры, наполненной жидкостью и расположенной между правой и левой долями печени. Кпереди его дно почти достигает границы передней брюшной стенки. Считается, что желчный пузырь играет пассивную роль во внутриутробной жизни плода и не демонстрирует значительных изменений в объеме при нагрузке глюкозой или при употреблении жирной пищи матерью в момент, когда она голодна.
Несмотря на то что невозможность
визуализировать желчный пузырь плода может отмечаться при муковисцедозе, атрезии желчных протоков или агенезии желчного пузыря, большинство плодов с невыявленным желчным пузырем оказываются здоровы. Увеличение желчного пузыря по мере прогрессирования беременности отмечается вплоть до середины третьего триместра, после чего его размеры больше не изменяются. Описанные в литературе пороки развития желчного пузыря включают в себя его левостороннее расположение и наличие перегородок. Практически
все пороки желчного пузыря
составляют группу аномалий, которые только в редких случаях выявляются пренатально.
Желчекаменная болезнь
может быть диагностирована в антенатальном периоде. Как и у взрослых людей, вид содержимого желчного пузыря плода в этих случаях может варьировать и быть представлен гиперэхогенными включениями с эффектом «акустической тени» или «хвоста кометы» позади себя, гиперэхогенными включениями без дистальных эффектов или слоистым содержимым средней эхогенности в виде осадка. Однако в отличие от взрослых многие случаи желчекаменной болезни плода спонтанно разрешаются. Даже те камни, которые остаются, обычно не имеют клинического значения.
Этиология образования камней желчного пузыря
плода не достаточно изучена, и в большинстве наблюдений предрасполагающих факторов выявить не удалось.
Кисты желчных протоков
обычно представляют собой локальные расширения билиарной системы печени. Наиболее распространенной формой таких кист является расширение общего желчного протока (холедоха). При эхографии киста холедоха имеет вид жидкостного образования, локализованного в правом верхнем квадранте брюшной полости плода. Когда желчный пузырь отображается в той же плоскости сечения, что и киста общего желчного протока, формируется изображение двух рядом расположенных кистозных образований в правом верхнем квадранте брюшной полости. Кисты холедоха могут выявляться начиная с 15 нед беременности.
Дифференциально-диагностический ряд
при наличии образования кистозной структуры в правом верхнем квадранте брюшной полости достаточно широк и включает в себя кисты общего желчного протока (холероха), атрезию двенадцатиперстной кишки, расширение петли кишки, кисты сальника и брыжейки, а также кисты печени, яичника, почек и поджелудочной железы. Специфический диагноз кисты общего желчного протока может быть заподозрен, когда в верхнем правом квадранте брюшной полости выявляется киста, с которой соединяются структуры (структура) трубчатой формы, которые представляют собой расширенные желчные протоки. Обычно такая картина чаще выявляется у новороженных, чем в антенатальном периоде.
Болезнь Кароли
(Caroli) (коммуни-кантная кавернозная эктазия желчных протоков) может сочетаться с кистой общего желчного протока. При эхографии в этом случае будут выявляться многочисленные кистозные структуры больших размеров, соединяющиеся между собой. Если кистозные структуры в правом верхнем квадранте брюшной полости визуализируются вместе с двухсторонним увеличением почек и маловодием, следует предположить сочетание болезни Кароли и поликистоза почек инфантильного типа.
Желчный пузырь плода. Визуализация желчного пузыря плода.
Желчный пузырь визуализируется
при поперечном сканировании плода в виде гипоэхогенного образования в середине правой половины брюшной полости. Часто его неверно принимают за интраабдоминальный отдел пупочной вены. Дифференциацию этих образований проводят по следующим критериям: 1) желчный пузырь располагается больше справа, а не посередине; 2) вена пуповины прослеживается от передней брюшной стенки до системы воротной вены; 3) шейка желчного пузыря заметно тоньше его основания и, следовательно, желчный пузырь имеет коническую форму в отличие от цилиндрической формы пупочной вены. Дополнительно для дифференциации можно использовать режим ЦДК, при котором в интраабдоминальном отделе пупочной вены в отличие от желчного пузыря четко регистрируется поток крови.
Лечение
Если боль начинает беспокоить регулярно, стоит рассказать о ней своему врачу, который назначит проведение УЗИ. Для более точной диагностики врач направляет пациентку на анализ крови и мочи. Согласно полученным результатам определяется лечение:
- Диетотерапия. Для каждого периода беременности составляется рацион с определенным соотношением белков, углеводов и жиров. Не рекомендуется употреблять копчености, жареную пищу, маринад, острые блюда. Упор делают на яйца, курицу, рыбу, различные бульоны. Питание осуществляется 6 раз в сутки.
- Лекарственные средства. Для нейтрализации приступов часто применяют Но-шпу. Также можно использовать Папаверин. При нарастании боли и возникновении других симптомов стоит немедленно обратиться к врачу. Каждой будущей маме с холециститом рекомендуется принимать желчегонные препараты. Однако это не касается тех случаев, когда женщина болеет желчнокаменной болезнью.
- Операция. Назначается достаточно редко. Цель операции – удаление камней. Проводится в случае угрозы жизни женщины.
УЗИ желчного пузыря плода как метод перинатальной диагностики
УЗИ желчного пузыря плода является информативным методом перинатальной диагностики каких-либо отклонений в органах брюшной полости. Желчный пузырь является внутренним органом, это часть билиарной системы всех людей. Он является важным звеном, которое участвует в продуцировании, синтезе и накоплении желчи. Аномалии его чаще всего врождённые, поэтому их рекомендуется обнаруживать еще на этапе внутриутробного развития. Так у будущих родителей появится возможность своевременно предпринимать при необходимости лечебные мероприятия.
Заполненная желчью полость
Желчный пузырь не виден на мониторах при заполненности густым веществом, идентичным паренхиме печени. Чаще всего это желчь густой консистенции, напоминающей замазку. Она заполняет всю полость органа. В некоторых случаях вместо желчи может быть большая опухоль, занимающая всю внутреннюю поверхность желчного пузыря. Диагносты отмечают, что чаще орган заполнен камнями, что не дает возможности осмотреть его полость. Тогда ставят отметку, что полость не определяется из-за заполнения образования с густой акустической тенью.
Читать также: Что делать с полипами в желчном пузыре? Симптомы и лечение заболевания
На каком сроке и для чего делают УЗИ желчного пузыря у плода
УЗИ желчного пузыря и почек плода, а также других внутренних органов обычно проводится во время беременности на втором триместре, с 19 недели. Такое исследование делают именно в этот период, поскольку ко второму триместру уже полностью сформированы внутренние органы плода. В первые месяцы провести такой скрининг еще невозможно ввиду неполностью сформировавшихся внутренних отделов.
Билиарная система исследуется с помощью ультразвуковых излучений. На узи плода видно или не видно какие-либо патологии. Чаще всего такая процедура проводится очень тщательно для исследования брюшной полости.
Нормы показателей УЗИ плода беременной
Какие же показатели являются нормальными, а когда следует бить тревогу? Такое время проведения визуализации специально выбрано для того, чтобы при тяжелых обнаруженных патологиях можно было вовремя прервать беременность. С 17 по 20 неделю внутриутробного развития будущего малыша его брюшная полость составляет всего несколько миллиметров.
Желчный пузырь визуализируется во время проведения поперечного сканирования будущего ребёнка. Выглядит он как гипоэхогенное образование, которое расположено по центру справа полости. Нередко врачи говорят ошибочно, что это образование является одним из участков пупочной вены. Дифференцируют пузырь у плода по таким факторам:
- локализация больше предопределена в правом отделе брюшной полости, менее – по центру,
- пупочную вену можно отследить по центру передней брюшины,
- шейка пузыря намного тоньше, нежели его основание,
- по форме напоминает конус, а пупочная вена – цилиндр,
- в полости вены чётко визуализируется кровоток.
Сама визуализация желчного с помощью ультразвукового исследования необходима для того, чтобы определить факт его наличия, участок расположения, размеры, структуры, исключить или подтвердить наличие каких-либо патологий.
Диагностика
Чтобы безошибочно установить диагноз, необходимо провести ряд аппаратных диагностических процедур.
- Для выявления аномалии пациентам проводят холеграфию, при которой отсутствуют желчнопузырные и протоковые тени, а у общего желчного и у печеночного протока диаметр не изменяется.
- На томограмме также отсутствуют вышеуказанные тени.
- При ультразвуковом исследовании желчнопузырная полость не просматривается, что порой узисты ошибочно воспринимают за сморщенный желчнопузырный орган.
- При проведении исследований вроде сцинтиграфии в динамике или радиохолецистографии характерного накопления желчного секрета в пузыре не происходит.
- Лапароскопическая диагностика применяется крайне редко. Обычно эту методику применяют с целью выявления прочих патологий в соседних структурах или сопутствующих аномальных желчнопузырных состояний.
Лабораторные диагностические исследования в данной ситуации информативностью не обладают. Также важно дифференцировать агенезию с желчевыводящей дискинезией и холециститом разных форм.
Желчный пузырь плода: что визуализируется на хорошем УЗИ
Патологии желчного пузыря у плода. Какие аномалии развития визуализируются на скрининговом УЗИ. Когда нужно обследовать желчный пузырь у плода. Расшифровка патологий.
патологии желчного пузыря у плода
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhelchnogo-puzyirya-u-ploda.jpg?fit=450%2C300&ssl=1?v=1572898552″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhelchnogo-puzyirya-u-ploda.jpg?fit=805%2C535&ssl=1?v=1572898552″ class=»alignnone size-full wp-image-9229″ src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhelchnogo-puzyirya-u-ploda.jpg?resize=805%2C535″ alt=»патологии желчного пузыря у плода» width=»805″ height=»535″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhelchnogo-puzyirya-u-ploda.jpg?w=805&ssl=1 805w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhelchnogo-puzyirya-u-ploda.jpg?w=450&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhelchnogo-puzyirya-u-ploda.jpg?w=768&ssl=1 768w» sizes=»(max-width: 805px) 100vw, 805px» data-recalc-dims=»1″ />
Особенности обследования
Желчный пузырь плода располагается между правой и левой долями печени. Орган визуализируется, если плод располагается спиной к животу матери. Он имеет овальную или каплевидную форму. Увеличение в размерах наблюдается до середины 3-го триместра, затем желчный пузырь перестаёт расти.
Холецистомегалия или увеличение желчного пузыря в размерах часто бывает у матерей, которые сами страдают заболеваниями поджелудочной железы, которые обостряются во врем беременности. В случае изолированной холецистомегалии без других патологий ситуация в основном нормализуется сама собой к концу беременности.
( 1 оценка, среднее 5 из 5 )
Источник
