Желчный пузырь строение тела
Оглавление темы “Желчный пузырь. Желчные протоки.”:
- Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
- Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
- Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
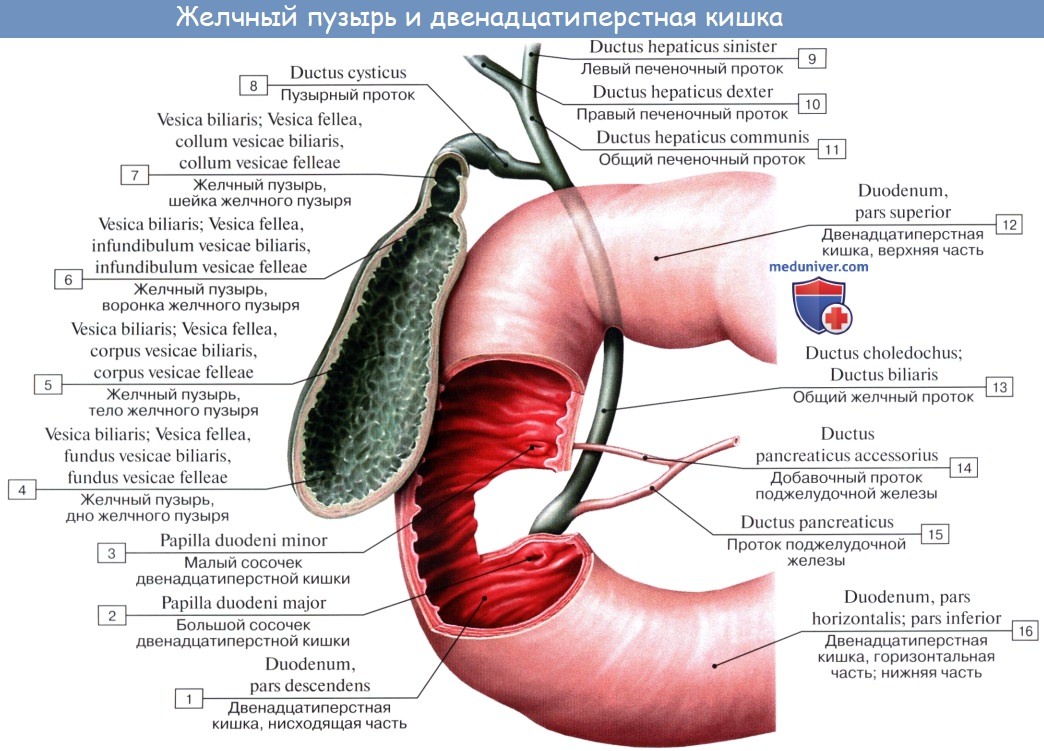
Желчный пузырь, vesica biliaris (fellea), грушевидной формы, располагается в fossa vesicae biliaris на нижней поверхности печени, между ее правой и квадратной долями.
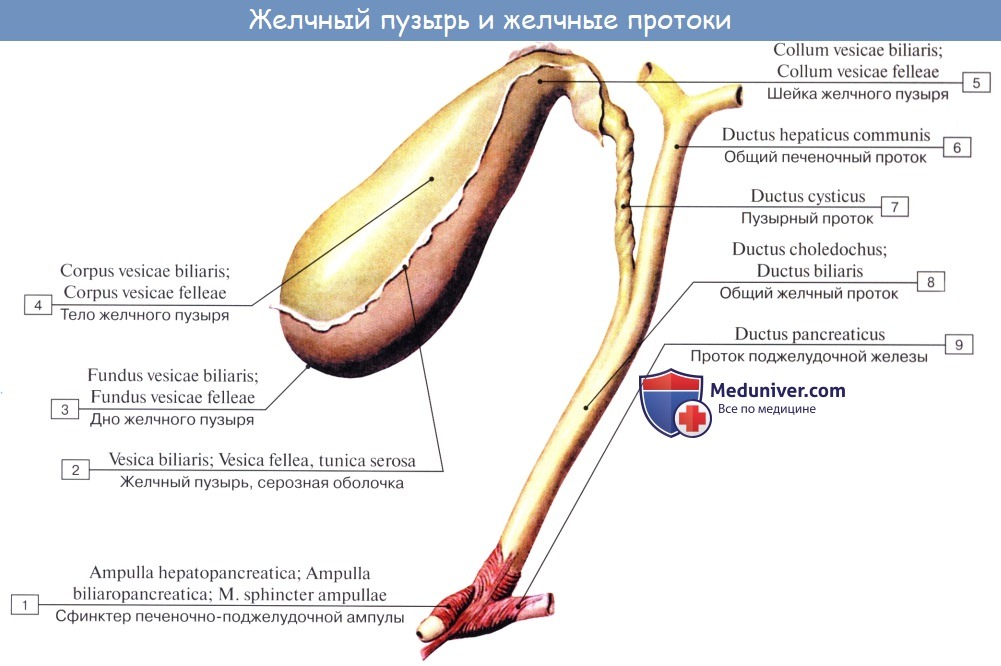
Желчный пузырь подразделяется на три отдела: дно, fundus, тело, corpus, и шейку, collum. Шейка пузыря продолжается в пузырный проток, ductus cysticus. Длина желчного пузыря — 7—8 см, диаметр в области дна — 2—3 см, вместимость пузыря достигает 40—60 см3.
В желчном пузыре различают верхнюю стенку, прилегающую к печени, и нижнюю, свободную, обращенную в брюшную полость.
Проекции желчного пузыря
Желчный пузырь и протоки проецируются в собственно надчревной области.
Дно желчного пузыря проецируется на переднюю брюшную стенку в точке на пересечении наружного края прямой мышцы живота и реберной дуги на уровне слияния хрящей правых IХ—X ребер. Чаще всего эта точка находится на правой парастернальной линии. Другим способом проекцию дна желчного пузыря находят в точке пересечения реберной дуги линией, соединяющей вершину правой подмышечной ямки с пупком.
Синтопия желчного пузыря
Сверху (и спереди) от желчного пузыря находится печень. Дно его обычно выдается из-под передненижнего края печени примерно на 3 см и примыкает к передней брюшной стенке. Справа дно и нижняя поверхность тела соприкасаются с правым (печеночным) изгибом ободочной кишки и начальным отделом двенадцатиперстной кишки, слева — с пилорическим отделом желудка. При низком положении печени желчный пузырь может лежать на петлях тонкой кишки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
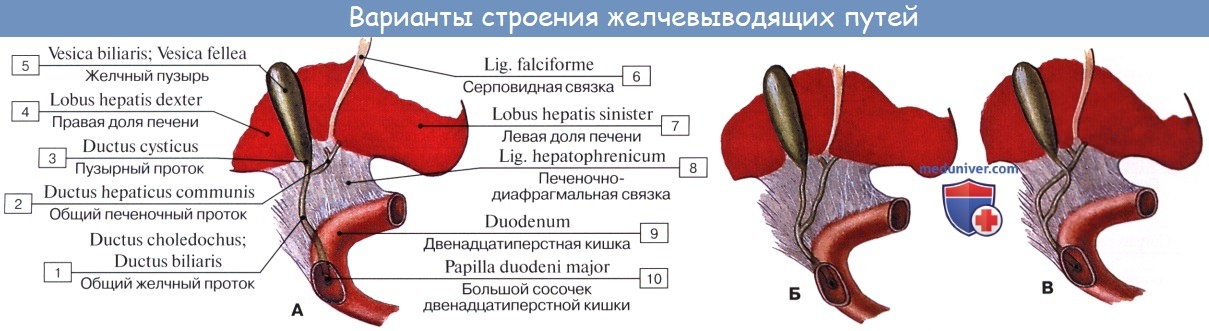
Брюшина желчного пузыря чаше всего покрывает дно пузыря на всем протяжении, тело и шейку — с трех сторон (мезоперитонеальное положение). Реже встречается интраперитонеально расположенный пузырь с собственной брыжейкой.
Такой желчный пузырь подвижен и может перекручиваться с последующим нарушением кровообращения и некрозом. Возможно и экстраперитонеальное положение желчного пузыря, когда брюшина покрывает только часть дна, а тело располагается глубоко в щели между долями. Такое положение называют внутрипеченочным.
Кровоснабжение желчного пузыря
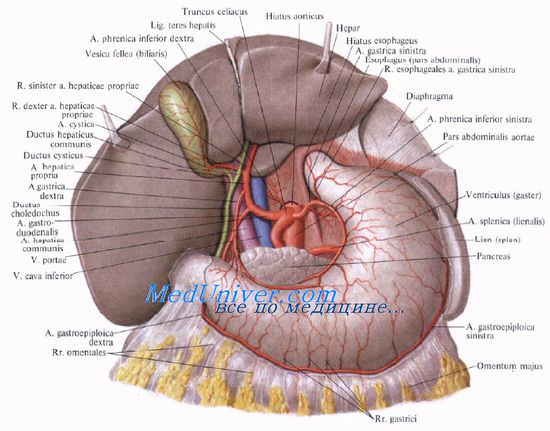
Кровоснабжает желчный пузырь желчно-пузырная артерия, а. cystica, отходящая, как правило, от правой ветви a. hepatica propria между листками печеночно-дуоденальной связки. Артерия подходит к шейке пузыря спереди от пузырного протока и делится на две ветви, идущие на верхнюю и нижнюю поверхность пузыря.
Взаимоотношения пузырной артерии и желчных протоков имеют большое практическое значение. В качестве внутреннего ориентира выделяют trigonum cystohepaticum, пузырно-печеночный треугольник Кало [Calot]: его двумя боковыми сторонами являются пузырный и печеночный протоки, образующие угол, открытый кверху, основанием треугольника Кало является правая печеночная ветвь.
В этом месте от первой печеночной ветви и отходит a. cystica, которая нередко сама образует основание треугольника. Часто это место прикрыто правым краем печеночного протока.
Венозный отток от желчного пузыря происходит через желчно-пузырную вену в правую ветвь воротной вены.
Иннервация желчного пузыря
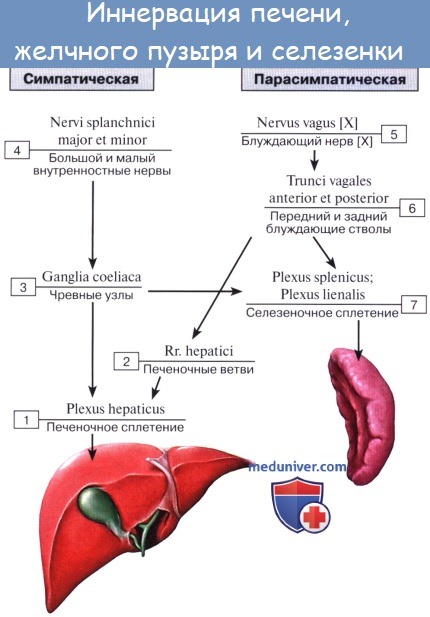
Иннервация желчного пузыря и его протока осуществляется печеночным сплетением.
Лимфоотток от желчного пузыря
Лимфоотток от желчного пузыря происходит сначала в желчно-пузырный узел, а затем в печеночные узлы, лежащие в печеночно-дуоденальной связке.
Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Выходящие из печени правый и левый печеночные протоки в воротах печени соединяются, образуя общий печеночный проток, ductus hepaticus communis. Между листками печеночно-дуоденальной связки проток спускается на 2—3 см вниз, до места соединения с пузырным протоком. Позади него проходят правая ветвь собственной печеночной артерии (иногда она проходит впереди протока) и правая ветвь воротной вены.
Пузырный проток, ductus cysticus, диаметром 3—4 мм и длиной от 2,5 до 5 см, выйдя из шейки желчного пузыря, направляясь влево, впадает в общий печеночный проток. Угол впадения и расстояние от шейки желчного пузыря могут быть самыми разными. На слизистой оболочке протока выделяют спиральную складку, plica spiralis [Heister], играющую определенную роль в регулировании оттока желчи из желчного пузыря.
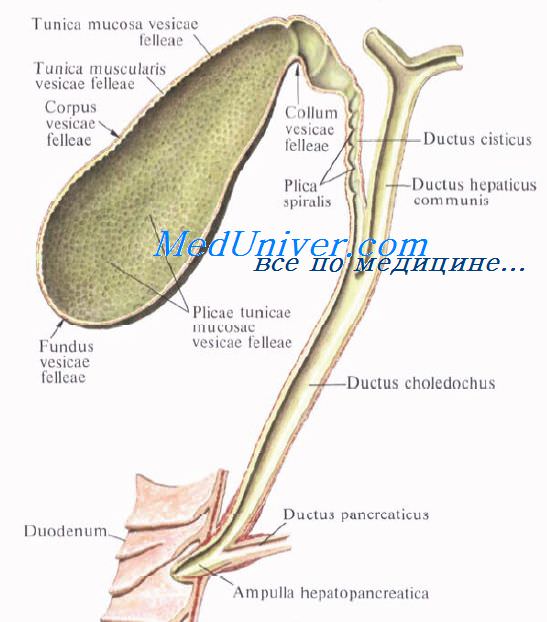
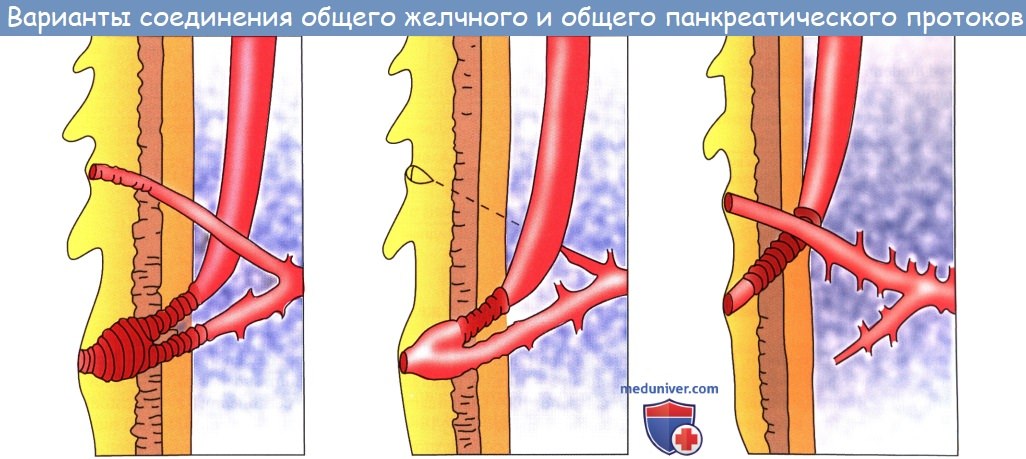
Общий желчный проток, ductus choledochus, образуется в результате соединения общего печеночного и пузырного протоков. Он располагается сначала в свободном правом крае печеночно-дуоденальной связки. Слева и несколько кзади от него располагается воротная вена. Общий желчный проток отводит желчь в двенадцатиперстную кишку. Его длина составляет в среднем 6—8 см. На протяжении общего желчного протока выделяют 4 части:
1) супрадуоденальная часть общего желчного протока идет до двенадцатиперстной кишки в правом крае lig. hepatoduodenale и имеет протяженность 1—3 см;
2) ретродуоденальная часть общего желчного протока длиной около 2 см располагается позади верхней горизонтальной части duodenum примерно на 3—4 см правее привратника желудка. Выше и слева от него проходит воротная вена, ниже и справа — a. gastroduodenalis;
3) панкреатическая часть общего желчного протока длиной до 3 см проходит в толще головки поджелудочной железы или позади нее. В этом случае проток прилегает к правому краю нижней полой вены. Воротная вена лежит глубже и пересекает панкреатическую часть общего желчного протока в косом направлении слева;
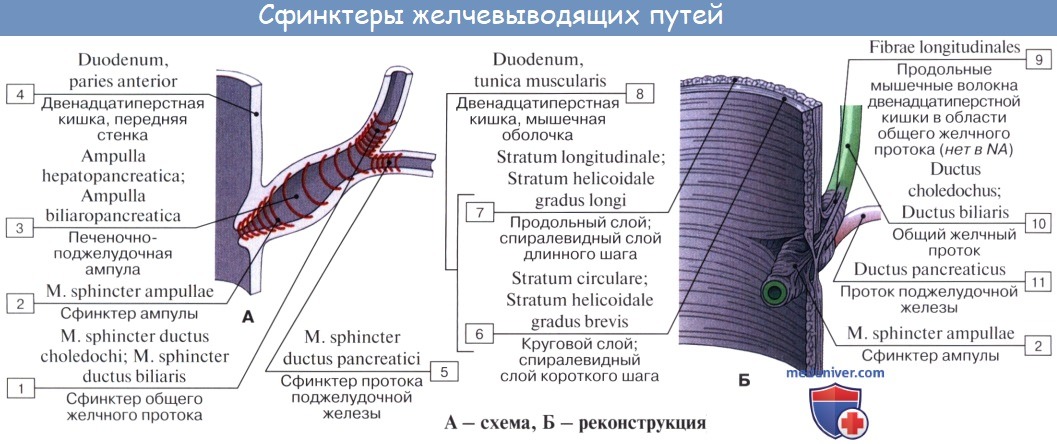
4) интерстициальная, конечная, часть общего желчного протока имеет длину до 1,5 см. Проток прободает заднемедиальную стенку средней трети нисходящей части двенадцатиперстной кишки в косом направлении и открывается на вершине большого (фатерова) сосочка двенадцатиперстной кишки, papilla duodeni major [Vater]. Сосочек расположен в области продольной складки слизистой оболочки кишки. Чаще всего конечная часть ductus choledochus сливается с протоком поджелудочной железы, образуя при вхождении в кишку печеночно-поджелудочную ампулу, ampulla hepatopancreatica [Vater].
В толще стенки большого дуоденального сосочка ампулу окружают гладкие кольцевые мышечные волокна, образующие сфинктер печеночно-поджелудочной ампулы, m. sphincter ampullae hepatopancreaticae.
Видео урок топографической анатомии и оперативной хирургии печени
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Оглавление темы “Анатомия печени”:
1. Печень. Функции печени. Ворота печени.
2. Строение печени. Желчный пузырь. Анатомия желчного пузыря.
3. Рентгеноанатомия желчного пузыря. Пути выведения желчи. Топография печени.
4. Связки печени. Сегментарное строение печени.
Под серозной оболочкой печени находится тонкая фиброзная оболочка, tunica fibrosa. Она в области ворот печени вместе с сосудами входит в вещество печени и продолжается в тонкие прослойки соединительной ткани, окружающей дольки печени, lobuli hepatis. У человека дольки слабо отделены друг от друга, у некоторых животных, например у свиньи, соединительнотканные прослойки между дольками выражены сильнее.
Печеночные клетки в дольке группируются в виде пластинок, которые располагаются радиально от осевой части дольки к периферии. Внутри долек в стенке печеночных капилляров, кроме эндотелиоцитов, есть звездчатые клетки, обладающие фагоцитарными свойствами. Дольки окружены междоль-ковыми венами, venae interlobulares, представляющими собой ветви воротной вены, и междольковыми артериальными веточками, arteriae interlobulares (от a. hepatica propria).
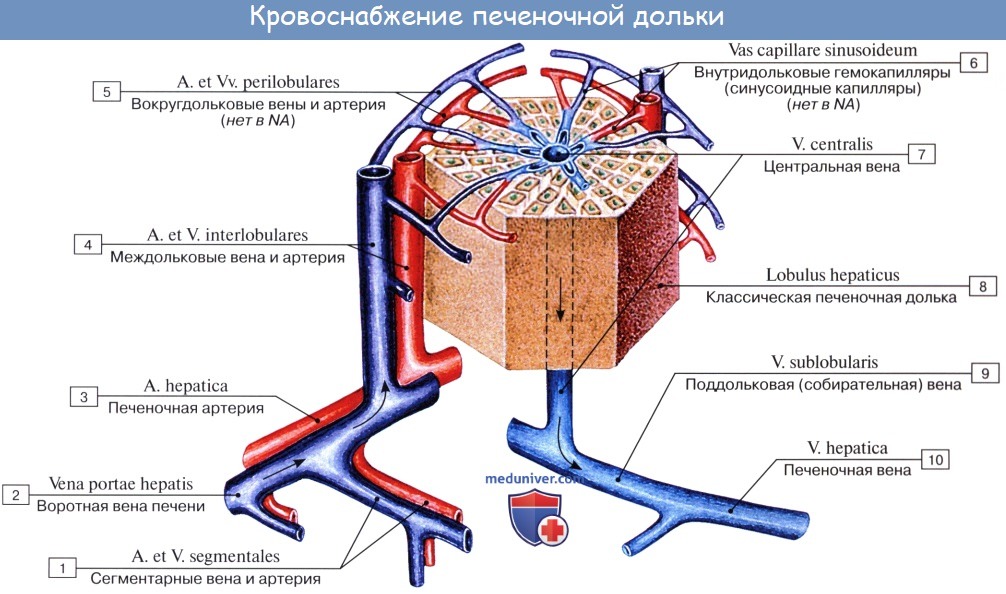
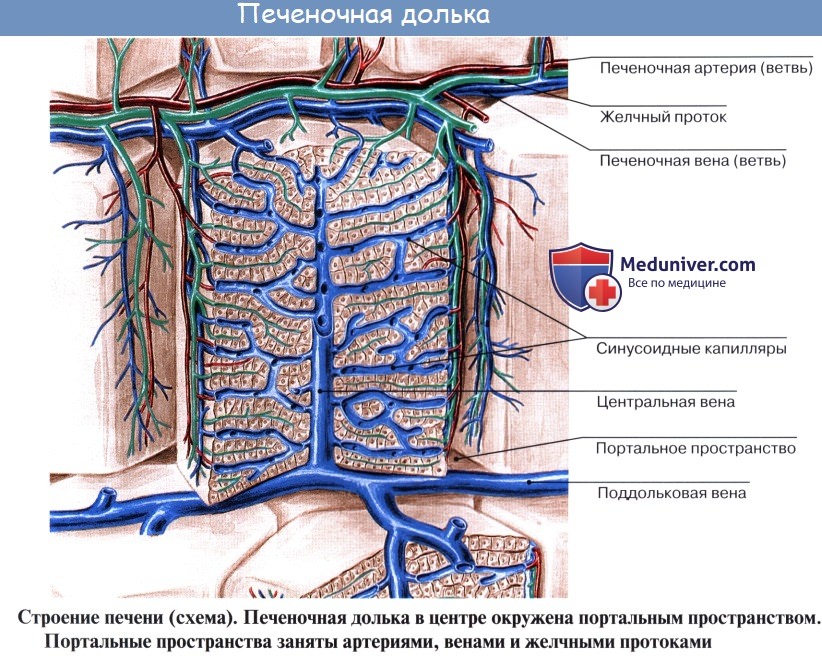
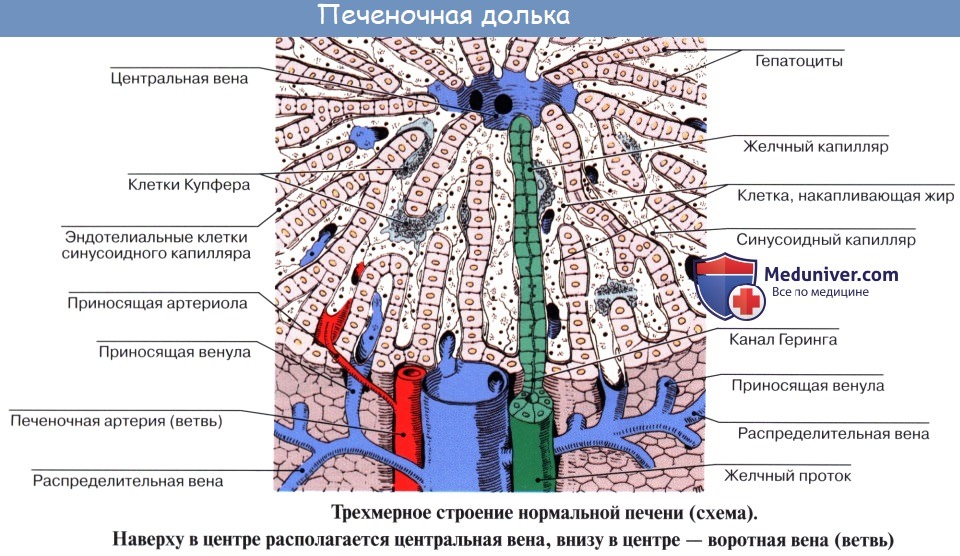
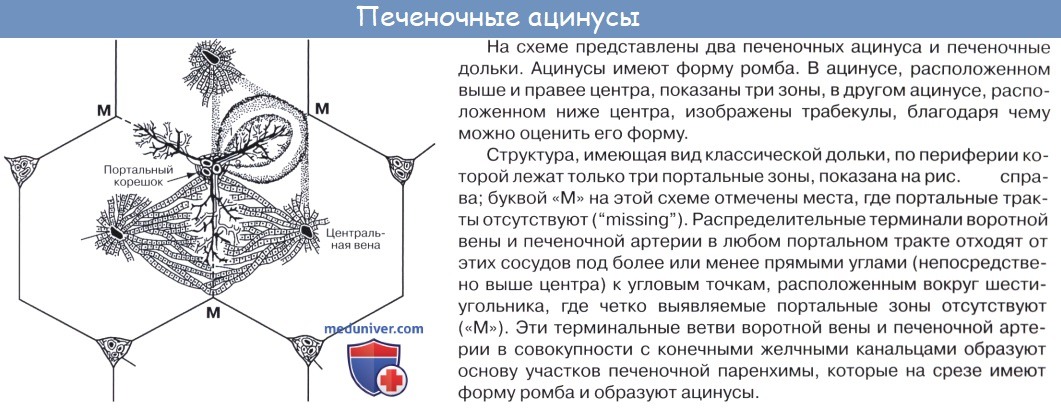
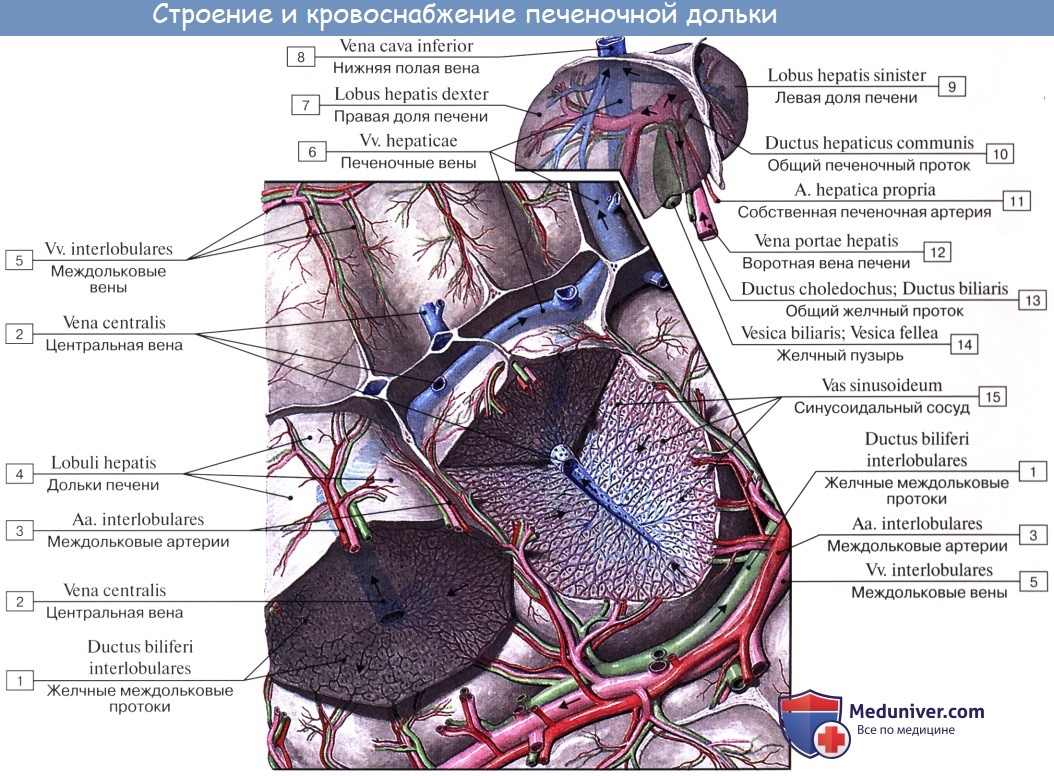
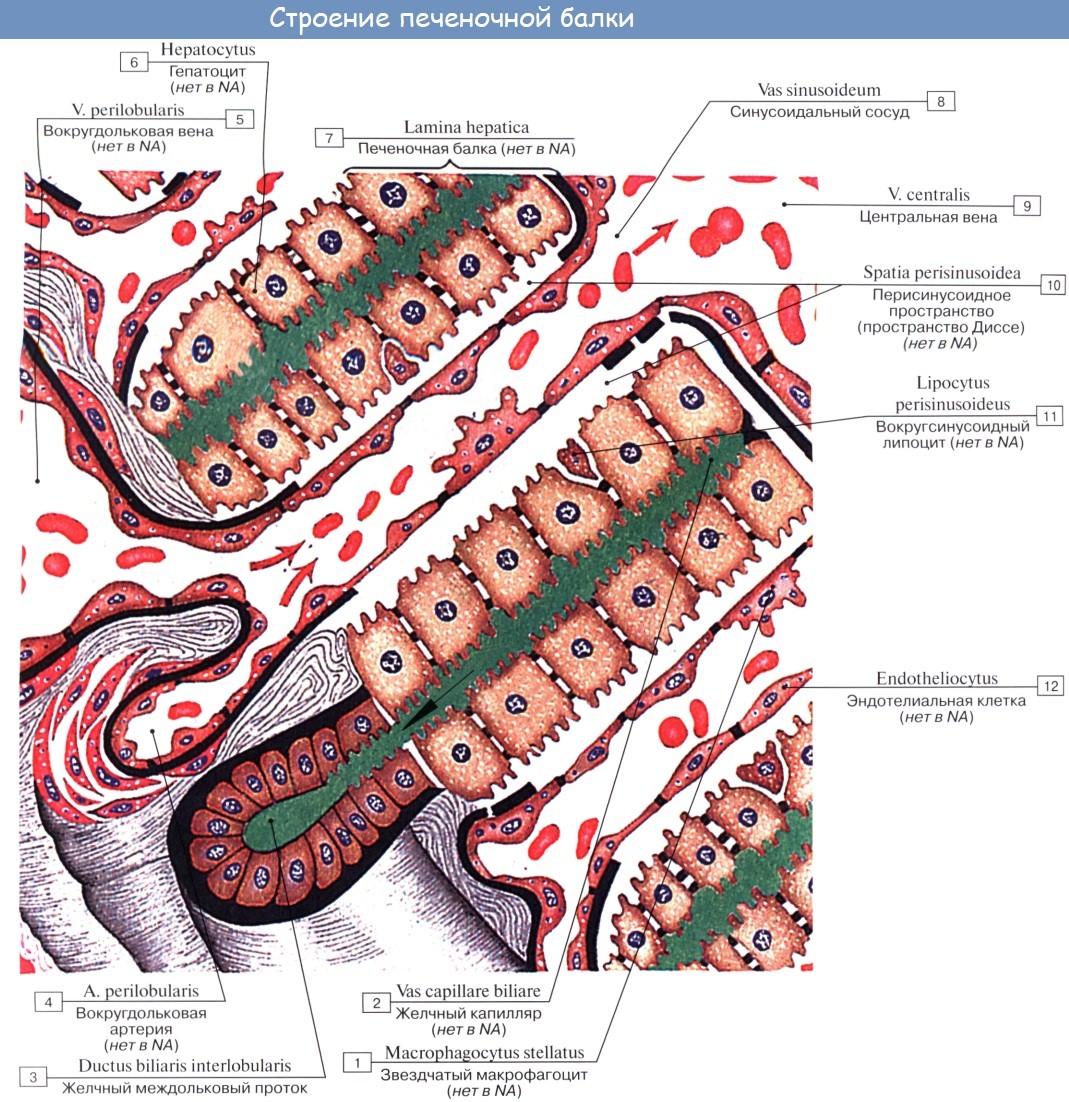
Между печеночными клетками, из которых склады ваются дольки печени, располагаясь между соприкасающимися поверхностями двух печеночных клеток, идут желчные протоки, ductuli biliferi. Выходя из дольки, они впадают в междольковые протоки, ductuli interlobulares. Из каждой доли печени выходит выводной проток.
Из слияния правого и левого протоков образуется ductus hepaticus communis, выносящий из печени желчь, bilis, и выходящий из ворот печени. Общий печеночный проток слагается чаще всего из двух протоков, но иногда из трех, четырех и даже пяти.
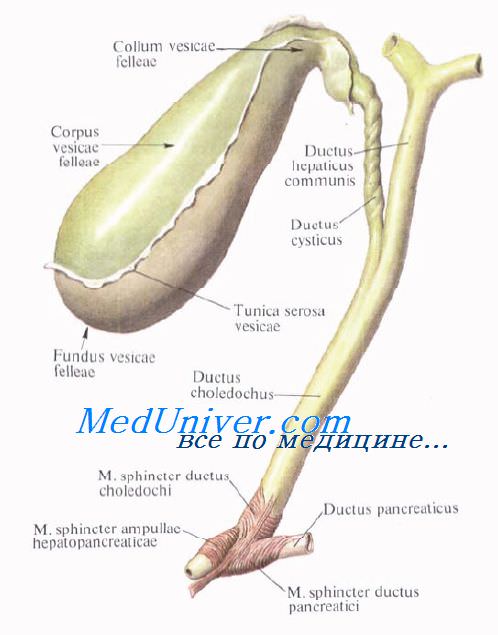
Vesica fellea s. biliaris, желчный пузырь имеет грушевидную форму. Широкий конец его, выходящий несколько за нижний край печени, носит название дна, fundus vesicae felleae. Противоположный узкий конец желчного пузыря носит название шейки, collum vesicae felleae; средняя же часть образует тело, corpus vesicae felleae.
Шейка непосредственно продолжается в пузырный проток, ductus cysticus, около 3,5 см длиной. Из слияния ductus cysticus и ductus hepaticus communis образуется общий желчный проток, ductus choledochus, желчеприемный (от греч. dechomai — принимаю).
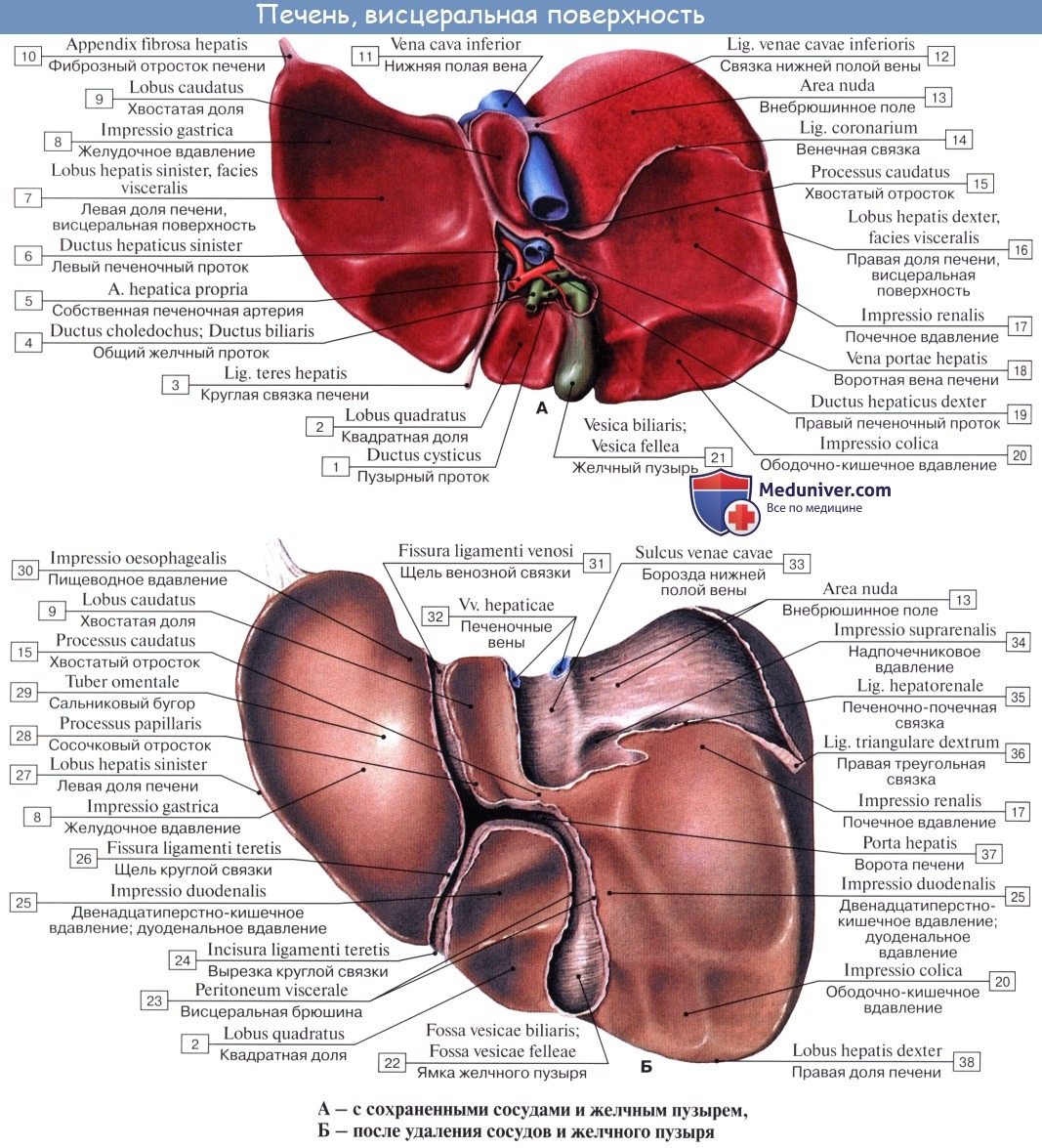

Последний лежит между двумя листками lig. hepatoduodenale, имея сзади от себя воротную вену, а слева — общую печеночную артерию; далее он спускается вниз позади верхней части duodeni, прободает медиальную стенку pars descendens duodeni и открывается вместе с протоком поджелудочной железы отверстием в расширение, находящееся внутри papilla duodeni major и носящее название ampulla hepatopancreatica.
На месте впадения в duodenum ductus choledochus циркулярный слой мышц стенки протока значительно усилен и образует т. sphincter ductus choledochi, регулирующий истечение желчи в просвет кишки; в области ампулы имеется другой сфинктер, m. sphincter ampullae hepatopancreaticae. Длина ductus choledochus около 7 см. Желчный пузырь покрыт брюшиной лишь с нижней поверхности; дно его прилежит к передней брюшной стенке в углу между правым m. rectus abdominis и нижним краем ребер.
Лежащий под серозной оболочкой мышечный слой, tunica muscularis, состоит из непроизвольных мышечных волокон с примесью фиброзной ткани. Слизистая оболочка образует складки и содержит много слизистых желез. В шейке и в ductus cysticus имеется ряд складок, расположенных спирально и составляющих спиральную складку, plica spiralis.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Рентгеноанатомия желчного пузыря. Пути выведения желчи. Топография печени.”.
Редактор: Искандер Милевски. Дата последнего обновления публикации: 31.8.2020
Источник
Навигация по статье:
Желчный пузырь –
Vesica fellea s. biliaris, желчный пузырь имеет грушевидную форму. Широкий конец его, выходящий несколько за нижний край печени, носит название дна, fundus vesicae felleae. Противоположный узкий конец желчного пузыря носит название шейки, collum vesicae felleae; средняя же часть образует тело, corpus vesicae felleae. Шейка непосредственно продолжается в пузырный проток, ductus cysticus, около 3,5 см длиной. Из слияния ductus cysticus и ductus hepaticus communis образуется общий желчный проток, ductus choledochus, желчеприемный (от греч. dechomai – принимаю). Последний лежит между двумя листками lig. hepatoduodenale, имея сзади от себя воротную вену, а слева – общую печеночную артерию; далее он спускается вниз позади верхней части duodeni, прободает медиальную стенку pars descendens duodeni и открывается вместе с протоком поджелудочной железы отверстием в расширение, находящееся внутри papilla duodeni major и носящее название ampulla hepatopancreatica. На месте впадения в duodenum ductus choledochus циркулярный слой мышц стенки протока значительно усилен и образует m. sphincter ductus choledochi, регулирующий истечение желчи в просвет кишки; в области ампулы имеется другой сфинктер, m. sphincter ampullae hepatopancreaticae. Длина ductus choledochus около 7 см.

Желчный пузырь покрыт брюшиной лишь с нижней поверхности; дно его прилежит к передней брюшной стенке в углу между правым m. rectus abdominis и нижним краем ребер. Лежащий под серозной оболочкой мышечный слой, tunica muscularis, состоит из непроизвольных мышечных волокон с примесью фиброзной ткани. Слизистая оболочка образует складки и содержит много слизистых желез. В шейке и в ductus cysticus имеется ряд складок, расположенных спирально и составляющих спиральную складку, plica spiralis.

Рентгеноанатомия желчного пузыря. При рентгенологическом исследовании желчного пузыря (cholecystographia) видна его тень, на которой можно различить шейку, тело и дно. Последнее обращено вниз. Контуры пузыря четкие, ровные и гладкие. Форма пузыря в зависимости от степени наполнения его желчью бывает грушевидной, цилиндрической и яйцевидной. Положение пузыря колеблется между уровнями XII грудного и V поясничного позвонков в зависимости от положения печени, ее экскурсий при дыхании и пр.
Пути выведения желчи. Так как желчь вырабатывается в печени круглосуточно, а поступает в кишечник по мере надобности, то возникает потребность в резервуаре для хранения желчи. Таким резервуаром и является желчный пузырь. Наличие его определяет особенности строения желчных путей. Вырабатываемая в печени желчь вытекает из нее по печеночному протоку, ductus hepaticus communis. В случае надобности она поступает сразу в двенадцатиперстную кишку по ductus choledochus. Если же этой надобности нет, то ductus choledochus и его сфинктер находятся в сокращенном состоянии и не пускают желчь в кишку, вследствие чего желчь может направляться только в ductus cysticus и далее в желчный пузырь, чему способствует строение спиральной складки, plica spiralis. Когда пища поступает в желудок и возникает соответствующий рефлекс, происходит сокращение мышечной стенки желчного пузыря и одновременно расслабление мускулатуры ductus choledochus и сфинктеров, в результате чего желчь поступает в просвет кишки.
К каким докторам обращаться для обследования Желчного пузыря:
Гастроэнтеролог
Какие заболевания связаны с Желчным пузырем :
Какие анализы и диагностики нужно проходить для Желчного пузыря:
Источник
У 75% людей после 70 лет выявляются различные заболевания желчного пузыря. Распространенность желчнокаменной болезни и холецистита растет с каждым годом. Особенности питания, малоподвижный образ жизни, невнимание к собственному здоровью приводят к сбою работы билиарного дерева: печени, желчного пузыря и желчевыводящих протоков.
Особенности строения
Желчный пузырь (ЖП) – это полый орган, напоминающий по строению мешочек грушевидной или овальной формы. В среднем в пузырь помещается 50 мл жидкости. Желчный пузырь условно делят на три части: дно, тело и шейка. Стенки органа состоят из мышечных, эластичных волокон. Полость внутри выстлана слизистой тканью, которая образует нежные складки. С внешней стороны желчный пузырь покрыт серозной оболочкой.
Дно – самая широкая и эластичная часть органа. У худых людей его можно пальпировать в области правого подреберья. Тело переходит в самое узкое место – шейку, откуда начинается пузырный проток. В этом месте слизистая образует спиральные складки (заслонку Хайстера). В области шейки есть небольшое расширение, Карман Хартмана, где часто застаивается желчь, образуются камни. Слизистая оболочка местами проникает в мышечную ткань. Эта особенность усугубляет течение холецистита (воспаления ЖП). В желчном пузыре и желчных протоках много нервных окончаний.
Функции ЖП
За сутки печень вырабатывает около 1,5 литров желчи, которую называют печеночной. Секрет скапливается в желчном пузыре. Во время приема пищи орган сокращается, выбрасывая концентрированную желчь в двенадцатиперстную кишку.
В желчном пузыре изменяется состав секрета. В нем в 10 раз возрастает концентрация желчных кислот, билирубина и холестерина, для которых стенки пузыря непроницаемы. Происходит это за счет всасывания воды, натрия, хлора и других веществ. Такую желчь называют пузырной.
В процессе пищеварения используются оба вида секрета. Во время приема пищи в двенадцатиперстной кишке вырабатывается гормон холецистокинин, который вызывает сокращение ЖП. Стимулирующим воздействием обладает мотилин, производимый в тонком кишечнике. Концентрированная пузырная желчь первая поступает в двенадцатиперстную кишку. Функции секрета:
- нейтрализация кислотной среды желудочного сока;
- бактерицидное действие;
- активизация ферментов поджелудочной железы;
- участие в усвоении жиров.
Затем в кишечник поступает печеночная желчь. Между приемами пищи секрет вновь накапливается и концентрируется, особенно активно этот процесс происходит ночью.
Причины болезней
В норме желчный пузырь должен полностью освобождаться от желчи при сокращении. Любые застойные явления постепенно приводят к различным патологиям органа. Распространенные причины болезней билиарного дерева:
- врожденные аномалии строения пузыря, перегиб пузыря, желчных протоков;
- изменение состава желчи, повышение литогенных свойств – способности образовывать твердый осадок и камни;
- нарушение моторики билиарного тракта.
Причины часто взаимосвязаны. Застойная желчь негативно влияет на слизистую органа, нарушает способность мышечного слоя к сокращению и растяжению.
Сбой моторики билиарного тракта приводит к неполному сокращению органа, что вызывает застой желчи.
Факторы, которые увеличивают риск развития заболеваний:
- гормональные сбои;
- прием гормональных препаратов, пероральных контрацептивов;
- многократная беременность;
- ожирение, сахарный диабет;
- употребление продуктов с высоким содержанием холестерина, простых углеводов;
- малоподвижный образ жизни;
- стрессы;
- паразиты;
- злоупотребление алкоголем, курение.
Симптомы нарушений
Основной признак заболеваний ЖП – боль разного характера в правом подреберье. Сила и характер симптома могут быть различными. При остром воспалении пузыря, желчной колике больной жалуется на нестерпимую, резкую или тупую боль. В случае хронических болезней неприятные ощущения терпимы, связаны с тяжестью, дискомфортом в этой области.
Проявление симптомов обычно связано с питанием: боль возникает через 15–20 минут после еды и в ночное время. У пожилых людей, пациентов с сахарным диабетом болевой синдром может проявляться слабо даже при остром воспалении. Симптомы стерты при гангренозном холецистите из-за отмирания нервных окончаний в стенках ЖП.
Боль может иррадиировать в другие части тела: спину, правую лопатку, плечо, шею, область сердца. При постановке диагноза необходимо исключить заболевания сердца, легких, почек.
Болевой синдром ярко проявляется при пальпации. Живот у пациента рефлексивно напрягается при обследовании правого подреберья. Человек вынужденно занимает позу лежа на боку с подогнутыми ногами. В этом случае необходимо вызвать скорую медицинскую помощь.
Второй синдром связан с нарушением выброса желчи в кишечник. Это приводит к сбою пищеварительных процессов и проявляется диспепсическими явлениями: вздутием, отрыжкой, тошнотой, рвотой, которая не приносит облегчения.
При хронических заболеваниях нарушается усвоение жирорастворимых витаминов. В кишечнике развиваются гнилостные процессы, что приводит к вздутию, повышается риск инфекций.
Нарушения стула могут проявляться в виде диареи и запора. Нередко пациент жалуется на непереносимость жирной пищи и молочных продуктов. При забросе желчи в желудок человек ощущает горький привкус, тошноту.
При нарушении оттока желчи проявляются признаки механической желтухи, связанные с накоплением билирубина в организме. Основные признаки:
- пожелтение кожи, белков глаз, налет на языке;
- потемнение мочи, кал становится светлым;
- кожный зуд;
- постепенная потеря массы тела;
- головные боли, быстрая утомляемость.
Желтуха может развиваться постепенно, пока признаки не станут явными или протекать быстро при полной обструкции желчевыводящих путей.
Воспалительные процессы обычно сопровождаются повышением температуры до 38,5. Более высокий показатель свидетельствует о развитии осложнений. У пациентов с ослабленным иммунитетом, пожилых людей температура тела может оставаться нормальной.
Диагностика заболеваний билиарной системы
Основными методами обследования являются:
- ультразвуковое исследование (УЗИ);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- рентгенологическое исследование.
При болезнях желчного пузыря наиболее доступный и информативный метод – УЗИ. Точность исследования достигает 96%, что объясняется особенностями строения органа.
Признаками заболевания желчного пузыря является утолщение стенок, увеличение или уменьшение размера, наличие жидкости, газа. С помощью УЗИ устанавливается форма органа, выявляются аномалии строения. Исследование позволяет обнаружить камни от 3 мм в диаметре.
Для выявления нарушения моторики проводят два сеанса обследования: утром натощак и через 20 минут после желчегонного завтрака или препарата.
При обследовании желчевыводящих путей применяют различные виды рентгенологического обследования. В билиарный тракт вводят контрастное вещество, с помощью которого удается установить сократительную способность желчного пузыря, проходимость желчных протоков, наличие препятствий: камней, образований, стриктур. Специальный препарат вводится разными способами: пероральным, с помощью эндоскопа и через прокол.
При проявлении симптомов заболеваний желчного пузыря назначают лабораторные анализы крови, мочи, кала.
Основные заболевания
К распространенным патологиям желчного пузыря относят желчнокаменную болезнь, дискинезию, холецистит.
Дискинезия желчного пузыря
Нарушение моторики пузыря, а также желчных протоков составляет около 70% всех патологий билиарной зоны. Точные данные невозможно установить из-за стертой симптоматики заболевания и сложности диагностики. При дискинезии выявляются функциональные нарушения у желчного пузыря, протоков и сфинктеров, что приводит к нарушению оттока желчи. Основной симптом при болезнях желчного пузыря – боль в правом подреберье, которая обычно возникает после приема еды.
10–15% случаев патологии являются первичными. Основной причиной функциональных нарушений являются психоэмоциональные перегрузки, невроз.
Чаще дискинезия имеет вторичное происхождение и является осложнением гормональных сбоев, цирроза и гепатита, желчнокаменной болезни, воспалительных процессов, сахарном диабете, ожирении. Спровоцировать нарушение моторики желчного пузыря может многократная беременность.
Причины развития дискинезии:
- изменение мышечной ткани желчного пузыря;
- снижение чувствительности органа к гормонам;
- дискоординация моторики желчного пузыря и сфинктеров желчных протоков;
- нарушение проходимости желчных протоков.
Выделяют два типа нарушения моторики ЖП. Дискинезия по гипертоническому типу связана с повышенным тонусом мышечной ткани. Выброс желчи происходит нерегулярно, самопроизвольно, пациент жалуется на резкие боли после приема пищи. Желчный пузырь чаще всего сморщен, стенки утолщены. Орган быстро опорожняется.
Гипотоническая дискинезия характеризуется неполным опорожнением желчного пузыря. Около 40% желчи остается в полости органа. Пациенты жалуются на постоянный дискомфорт в области желчного пузыря, чувство распирания в этой области. Боли не связаны с приемом пищи. На УЗИ желчный пузырь увеличен, расширен просвет желчных протоков. Орган опорожняется медленно, иногда требуется увеличенная доза желчегонных препаратов. Желчь вязкая, концентрированная.
Помимо болевого синдрома, дискинезия сопровождается расстройством пищеварения, повышенной раздражительностью, быстрой утомляемостью. Чаще заболевание встречается у женщин до 50 лет.
Признаки желчной колики
При попадании камня в область шейки возникает сильная резкая боль. Этот симптом называют желчной коликой. Болевой синдром локализуется в области правого подреберья, отдает в нижнюю часть угла лопатки, правое плечо, реже – в левую сторону туловища.
Колика возникает ночью или рано утром. Боль постепенно усиливается до нестерпимой и продолжается до 60 минут. Внешний вид человека говорит о страдании: гримаса боли на лице, вынужденное положение на боку с поджатыми ногами. Живот болезненно напряжен. Если боль продолжается дольше полутора-двух часов, то подозревают более грозные осложнения.
Желчная колика может быть вызвана употреблением жирной, пряной еды, алкоголя. Стрессовые ситуации провоцируют боли. Иногда приступ возникает после незначительных причин: зевоты, тряской еды, тугого пояса или одежды, неудачного движения, бега.
Холецистит
В зависимости от выраженности симптомов и характера протекания патологии выделяют острое и хроническое воспаление желчного пузыря. К симптомам первого вида холецистита относится нестерпимая резкая боль, лихорадка, механическая желтуха. Иногда острая форма быстро переходит к осложнениям: перфорации стенок, перитониту, панкреатиту. В 50 % случаев заболевание успешно поддается медикаментозной терапии. При повторных приступах рекомендуют холецистэктомию – операцию по удалению желчного пузыря.
Хроническая форма холецистита проявляется терпимыми болями, нарушением пищеварения. Человек в течение долгого времени может не обращать внимания на заболевание. Однако в любой момент хроническая форма может перейти в острую или вызвать другие осложнения.
Выделяют два вида холецистита: калькулезный и бескаменный. Первая форма встречается в 80% случаев и является осложнением желчнокаменной болезни. Бессимптомное течение ЖКБ продолжается долгое время, пока камни находятся на дне желчного пузыря. При миграции камней повреждается слизистая оболочка, шейка, желчные протоки, что приводит к развитию воспаления пузыря. Калькулезный холецистит чаще встречается у женщин. Бескаменная форма более опасна, чаще поражает мужчин.
Классификация холецистита:
| Название формы | Проявление |
| Катаральная | Воспаление слизистой оболочки |
| Флегмонозная | Гнойное воспаление с образованием язв, попаданием жидкости в околопузырное пространство |
| Гангренозная | Некроз части или целого органа. Часто осложняется перфорацией стенок |
| Эмфизематозная | Воспаление с выделением и накоплением газов |
Холецистит осложняется перитонитом, желчной коликой, холангитом (воспалением общего желчного протока), острым панкреатитом, свищами. Хроническое воспаление внешней оболочки желчного пузыря (перихолецистит) приводит к образованию спаек, которые могут деформировать орган.
Желчнокаменная болезнь
Конкременты образуются в результате изменения состава желчи. Повышение концентрации холестерина и билирубина в сочетании с уменьшением количества желчных кислот приводит к выпадению твердого осадка. Развитию ЖКБ способствует дискинезия.
Желчнокаменная болезнь в группе людей до 60 лет преимущественно встречается у женщин. После 70 лет заболевание одинаково встречается у обоих полов.
Стадии ЖКБ:
- сладж;
- бессимптомное камненосительство;
- калькулезный холецистит.
Сладж представляет собой концентрированную густую замазку, в которой образуется твердый осадок. Такое явление встречается у беременных женщин и в 70% случаев проходит самостоятельно.
Образовавшиеся камни могут долгое время не проявляться. Обычно они расположены на дне желчного пузыря. В среднем бессимптомный период продолжается 12 лет, но в любой момент заболевание может проявиться.
При миграции камней в область шейки желчного пузыря возникает желчная колика. После первого приступа у 6% больных случаются рецидивы в течение года. У 2% больных с клиническим проявлением развивается острый калькулезный холецистит, который повторяется у 30% пациентов в течение последующего месяца. Заболевание может перейти в хроническую форму, осложниться холангитом, панкреатитом, механической желтухой. У 0.08% людей после 70 лет с клиническими проявлениями ЖКБ обнаруживается рак ЖП.
Рак желчного пузыря
Точные причины развития злокачественной опухоли желчного пузыря остаются невыясненными. У 75% онкобольных выявляют ЖКБ. Повышается риск при фарфоровом ЖП, хроническом холецистите.
Спровоцировать возникновение рака могут полипы ЖП, особенно опасно сочетание доброкачественных образований с конкрементами.
Злокачественные опухоли ЖП агрессивны, быстро растут и дают метастазы. Из-за стертости симптомов рак выявляют на поздних стадиях. Когда уже образовались метастазы.
Гистология злокачественных опухолей ЖП:
- карцинома;
- лейомиосаркома;
- рабдомиосаркома;
- овсяноклеточная карцинома;
- карциноидные опухоли.
Прогноз при раке ЖП неблагоприятный. Заболевание мало поддается лучевой и химиотерапии. Попытки хирургического лечения разочаровывают. В связи с опасностью развития онкологических заболеваний пациентам с ЖКБ предлагают сделать холецистэктомию.
Как вылечить желчный пузырь
При проявлении симптомов заболевания желчного пузыря необходимо обратиться к терапевту, гастроэнтерологу. В случае острого воспаления больного направляют в хирургическое отделение.
Лечение желчного пузыря может включать:
- медикаментозную терапию;
- хирургические операции;
- диетотерапию;
- физиопроцедуры;
- лечебную физкультуру;
- санаторно-курортное лечение.
Лекарства при заболеваниях ЖП зависят от характера патологии. Для снятия воспаления назначают курс антибиотиков. Для коррекции моторики – холекинетики и холелитики используются для усиления желчевыделения. Обезболивающие средства помогают уменьшить болевой синдром. Для лечения желчнокаменной болезни применяют длительные курсы препаратов с желчными кислотами, которые способствуют растворению конкрементов.
Стандартом хирургического лечения является холецистэктомия, операция по удалению ЖП. При противопоказаниях или несогласии больного проводят холецистэктомию – введение лекарства непосредственно в орган через прокол.
При заболеваниях билиарной системы назначают специальную лечебную диету №5. Питание ограничивает употребление жиров, желчегонной пищи. Основные принципы диеты: дробность и рациональность. Есть необходимо каждые 2,5 часа без переедания и голодания. Предпочтительны отварные или паровые блюда. В случае острого воспаления желчного пузыря показан голод. Затем назначают более щадящий вариант диеты №5А.
Показания для оперативного лечения
Основным методом лечения желчнокаменной болезни является холецистэктомия. В настоящее время операция проводится с помощью эндоскопического оборудования через проколы в животе. У пациента не остается грубых шрамов, уже через один-два дня он может покинуть больницу и продолжить лечение амбулаторно. При этом такая методика по цене практически сравнима с полостной операцией.
