Эпидуральная анестезия при лапароскопии желчного пузыря

Заболевания такого органа, как желчный пузырь, по частоте своей диагностики занимают третье место в мире (после болезней сердечно-сосудистой системы и сахарного диабета). К сожалению, далеко не все подобные патологии можно вылечить консервативными методами. Достаточно часто врачам приходится прибегать к операции по удалению этого органа, которая называется холецистэктомия.
Хирургические методы, используемые при удалении желчного пузыря
В настоящее время в основном применяются две хорошо отработанные методики: традиционная полостная операция и лапароскопия. Их основное отличие заключается в способе доступа к удаляемому органу.
Традиционная методика подразумевает обеспечение доступа к операционной зоне посредством достаточно большого разреза стенки брюшной полости. При этом хирург имеет прямой визуальный контакт с удаляемым органом. К основным недостаткам такого вмешательства относятся:
- большой размер послеоперационного рубца, вызывающий эстетический дискомфорт;
- достаточно долгий срок реабилитации;
- высокий риск возникновения послеоперационных осложнений.
В связи с этим, такие операции делают в основном в экстренных случаях и тогда, когда по каким-либо причинам лапароскопическая операция пациенту противопоказана.
Для плановых операций при отсутствии противопоказаний применяется метод лапароскопии.
Суть этого оперативного вмешательства заключается в том, что доступ к оперируемому органу обеспечивается через три-четыре небольших (до полутора сантиметров) прокола в стенке брюшины. Через один из этих проколов вводится лапароскоп (отсюда и название техники – лапароскопия) с закрепленными на нем фонариком и видеокамерой, изображение с которой выводится на монитор и позволяет хирургу контролировать ход операции (без прямого визуального контакта).Через остальные проколы с помощью специальных полых трубок (троакаров) вводятся особые хирургические инструменты, при помощи которых и производится резекция желчного пузыря.
Для обеспечения свободного доступа к операционной зоне брюшную полость перед операцией накачивают газом (в чаще всего – углекислым). Кроме того, это позволяет гораздо лучше визуализировать внутренние органы, сосуды и нервные сплетения в зоне проводимого вмешательства.
Преимущества лапароскопии перед обычной полостной операцией:
- шрамы после такого вмешательства практически незаметны;
- поскольку воздействие на остальные внутренние органы – минимально, значительно снижается вероятность возникновения послеоперационных осложнений;
- срок восстановления организма после такого малоинвазивного вмешательства значительно меньше, чем после традиционного (зачастую пациента выписывают из стационара на второй-третий день после лапароскопии желчного).
Лапароскопическая холецистэктомия
Стоит сказать, что в случае возникновения каких-либо непредвиденных осложнений при лапароскопическом вмешательстве операция может быть прервана и продолжена традиционным полостным способом.
Современная медицинская наука не стоит на месте, и в настоящее время уже существуют хирургические методики, при которых надрезы в стенке брюшины не нужны совсем. Это так называемая трансгастральная (через рот) и трансвагинальная холецистэктомия. Однако в настоящее время эти способы удаления желчного пузыря находятся в стадии клинической апробации, поэтому подробно на них мы останавливаться не будем.
Очень важным моментом при проведении не только холецистэктомии, но и любого оперативного вмешательства, является наркоз.
Скажем сразу – холецистэктомия не подразумевает местную анестезию, и всегда проводится под общим наркозом (и при лапароскопии – тоже).
Это связано с тем, что применение местного обезболивания не дает хирургу необходимой свободы действий, поскольку органы не погруженного в сон пациента остаются в напряженном состоянии.
Под каким наркозом делают лапароскопию желчного пузыря?
Как уже было сказано выше, сейчас наиболее распространенная методика проведения операции по удалению желчного пузыря – лапароскопия. Этот способ оперативного вмешательства наименее травматичен, минимизирует риск возникновения осложнений после операции и позволяет пациенту быстро восстановиться после резекции органа. Однако применяемый для этой операции газ значительно повышает уровень внутрибрюшного давления, что негативно отражается на работе легких.
В связи с этим, наркоз при лапароскопии желчного пузыря применяется в основном эндотрахеальный. При этом пациента обязательно интубируют и подключают к аппаратуре ИВЛ (искусственной вентиляции легких).
Если же у пациента существуют проблемы с органами дыхания (к примеру, бронхиальная астма) – это является абсолютным противопоказанием к применению наркоза эндотрахеального типа. В таких случаях возможно применение внутривенного общего наркоза, однако и в этом случае обязательно подключение оперируемого больного к аппаратуре ИВЛ.
Эндотрахеальный наркоз – предоперационная подготовка
Подготовка к наркозу перед лапароскопической холецистэктомией – это целый комплекс инструментальных и лабораторных диагностических мероприятий, целью которых является определение текущего состояния дыхательной системы. Кроме того, обязательно проведение в полном объеме всех диагностических мероприятий, которые проводятся перед традиционной полостной операцией.
В комплекс таких мероприятий входят:
- проведение общего анализа крови с целью определения:
- наличия в организме пациента инфекционного воспаления, при котором уровень лейкоцитов будет повышен (со сдвигом влево лейкоцитарной формулы);
- существования проблем, связанных со свертываемостью крови (если существует проблема возникновения внутреннего кровотечения в ходе операции – уровень тромбоцитов будет понижен; если есть риск тромбообразования в ходе оперативного вмешательства – то повышен);
- наличия анемии, о котором говорит пониженный уровень эритроцитов, цветового показателя и гемоглобина.
| № | Полезная информация |
|---|---|
| 1 | общий лабораторный анализ мочи, с помощью которого определяется степень функционирования почек и уровень их выделительной способности (если в моче присутствуют лейкоциты – в мочевыделительно системе есть воспалительный процесс; если в моче присутствует осадок – это говорит о наличии мочекаменной болезни) |
| 2 | анализ крови на биохимию, при котором перед холецистэктомией особое внимание обращают на уровень билирубина, мочевины, креатинина и амилазы (если эти показатели выше нормы – это говорит о наличии нарушений в работе таких внутренних органов, как почки, печень и поджелудочная железа, а при существовании недостаточной функциональности перечисленных органов применение общего наркоза – противопоказано) |
| 3 | обзорный рентген внутренних органов грудной клетки (позволяет выявить проблемы с легкими) |
| 4 | электрокардиография (показывает текущее состояние работы сердца). В случае обнаружения атриовентрикулярной блокады или мерцательной аритмии общий наркоз применять нельзя |
| 5 | УЗИ брюшной полости. Необходимо для того, чтобы врач мог определить объем предстоящей операции. При наличии подозрений на новообразование злокачественной природы проводится традиционное полостное вмешательство |
| 6 | при возникновении сомнений в полноте полученных данных возможно назначение магнитно-резонансной холангиографии |
Подготовка пациента к удалению желчного пузыря
При плановом характере проведения холецистэктомии порядок действий при такой подготовке следующий:
- последний раз в день перед операцией пациент должен поесть не позднее 18:00;
- воду следует перестать пить в 22:00 того же дня;
- за двое суток до лапароскопии желчного пузыря следует прекратить прием препаратов-антикоагулянтов, о чем обязательно нужно уведомить лечащего врача;
- вечером перед холецистэктомией пациенту необходимо сделать очищающую клизму, а утром – процедуру следует повторить;
- всем оперируемым женщинам старше 45-ти лет перед такой операцией обязательно туго бинтуют голени (возможно использование компрессионных чулков). Пациентам мужского пола эта процедура проводится при наличии варикозного расширения вен.
Какими препаратами пользуются при таком наркозе?
Эндотрахеальный наркоз в ходе лапароскопической холецистэктомии подразумевает применение следующих препаратов:
- закись азота;
- дроперидол;
- фторотан;
- фентанил.
Если же пациенту эндотрахеальный наркоз противопоказан, то для внутривенного применения используют:
- гексинал;
- пропофол;
- кетамин;
- калипсол.
Выбор конкретного средства производит врач-анестезиолог на основании данных о результатах анализов оперируемого пациента.
Возможные осложнения после эндотрахеального наркоза
Важно знать! У 78% людей имеющих заболевания желчного пузыря страдают от проблем с печенью! Врачи настоятельно рекомендуют пациентам с заболеваниями желчного пузыря проходить чистку печени хотя бы раз в полгода… Читать далее…
К таким осложнениям относятся:
- тошнота;
- рвота;
- метеоризм;
- головная боль;
- головокружение;
- спутанность сознания;
- покраснение кожных покровов;
- кожный зуд;
- общая слабость;
- боль в мышцах;
- госпитальная пневмония.
Кроме того, в процессе интубирования возможны травмы зубов.
В процессе лапароскопического удаления желчного пузыря анестезиолог все время находится в операционной для постоянного контроля глубины и концентрации наркоза.
По команде оперирующего хирурга, на завершающем этапе операции анестезиолог начинает постепенно снижать концентрацию препарата, и пациент медленно начинает просыпаться.
Полностью из наркотического сна больной выходит спустя четыре часа, однако такие симптомы, как слабость, головная боль и тошнота могут беспокоить его еще в течение 24-х – 36-ти часов.
Поскольку применение общего наркоза при такой операции является обязательным, следует правильно подготовиться к операции, соблюдая все врачебные предписания. Поскольку препарат для наркоза и его дозировка подбираются для каждого пациента индивидуально – это позволяет минимизировать негативные последствия и облегчает состояние прооперированного больного.
YouTube responded with an error: The request cannot be completed because you have exceeded your <a href=”/youtube/v3/getting-started#quota”>quota</a>.
Источник
Лапароскопия желчного пузыря в наше время проводится часто. В отличие от открытой операции по удалению этого органа, после лапароскопии не остается большого шрама на животе, а время реабилитации составляет 5-7 дней, вместо 2-3 недель. Успех проведенной операции напрямую зависит от правильно подобранного наркоза.
Какой вид наркоза можно использовать, и почему
Главной особенностью лапароскопии при удалении желчного пузыря является отсутствие больших разрезов на поверхности кожи. Сначала врач делает маленький надрез, размером 1-1,5 см, через который вводит первый троакар, а затем камеру. Через него в брюшную полость поступает большое количество специального газа, и повышается внутрибрюшное давление. Это необходимо для лучшей визуализации внутренних органов, сосудов и нервных сплетений. Также создается пространство, в котором врач может орудовать инструментами, давая место для диапазона движений. Повышенное внутрибрюшное давление отрицательно влияет на работу легких.

Операция на желчном пузыре является очень частой в наше время
Исходя из этого, при лапароскопии желчного пузыря может применяться только общий эндотрахеальный наркоз, с обязательной интубацией пациента и переводом его на искусственную вентиляцию легких.
Если у больного бронхиальная астма, и эндотрахеальный наркоз ему строго противопоказан, проводится внутривенная общая анестезия, но при условии интубации.
Если только внутривенная анестезия при наличии бронхиальной астмы, то интубация трахеи не проводится. Как крайний вариант используют гортанную маску.
Подготовка к эндотрахеальному наркозу
Предоперационная подготовка включает комплекс диагностических исследований, направленных на выявление проблем с легкими. Также проводится полный диагностический комплекс, как и при операции открытым доступом.

Перед операцией пациенту нужно пройти обследование
Обследование пациента перед плановой лапароскопией включает такие методы:
- Общий анализ крови. С его помощью можно увидеть:
- наличие инфекционного воспалительного процесса в организме: будет наблюдаться повышение уровня лейкоцитов, со сдвигом лейкоцитарной формулы влево;
- проблемы со свертываемостью крови, если уровень тромбоцитов пониженный – есть риск кровотечения, если повышенный – высокая вероятность образования тромбов во время операции;
- анемию, о ней будет говорить снижение эритроцитов, гемоглобина и цветового показателя.
- Общий анализ мочи покажет работу почек, их выделительную способность. Если в моче есть лейкоциты, это говорит о воспалительном процессе в мочевыделительной системе, а наличие осадка – о мочекаменной болезни.
- Биохимический анализ крови. Перед удалением желчного пузыря важны такие показатели: билирубин, креатинин, мочевина и амилаза. Повышение этих показателей свидетельствует о нарушенной работе печени, почек и поджелудочной железы. При недостаточности этих органов общий наркоз противопоказан.
- Обзорная рентгенография органов грудной клетки нужна для выявления проблем в легких.
- Электрокардиография показывает работу сердца. Если у пациента есть атриовентрикулярная блокада или мерцательная аритмия, общий наркоз противопоказан.
- Ультразвуковая диагностика органов брюшной полости помогает врачу определиться с объемом операции. Если есть подозрение на злокачественное новообразование, проводится открытая полостная операция.
Как нужно готовиться пациенту перед операцией
Если операция по удалению желчного пузыря проводится не в экстренном порядке, а планово, подготовка должна состоять из таких действий:

К операции нужно тщательно подготовить организм
- Последний прием пищи должен быть не позже 6 вечера, в день перед операцией.
- Воду можно пить до 10 вечера того же дня.
- За 2 дня до предстоящей лапароскопии нужно прекратить прием антикоагулянтов и предупредить об этом лечащего врача.
- Вечером, накануне операции, нужно сделать очистительную клизму, и повторить ее утром.
- Всем женщинам, после 45 лет, перед операцией проводится тугое бинтование голеней, или одеваются компрессионные чулки. Мужчинам эта процедура проводится по показаниям, если есть варикозное расширение вен.
Какие препараты используются при наркозе
При эндотрахеальной анестезии, во время лапароскопии желчного пузыря, могут быть использованы такие медикаментозные анестетики:
- Дроперидол;
- Фентанил;
- Фторотан;
- Закись азота.
Если же у пациента есть бронхиальная астма, применяется внутривенная анестезия, с применением таких препаратов:
- Кетамин;
- Пропофол;
- Калипсол;
- Гексинал.
Какой из этих медикаментов выбрать, решает непосредственно анестезиолог после ознакомления с результатами анализов больного.
Осложнения и последствия общего наркоза
После проведения лапароскопии желчного пузыря с применением эндотрахеального наркоза могут быть такие осложнения:

Иногда после наркоза пациент ощущает недомогание
- Диспепсия в виде тошноты, рвоты, повышенный метеоризм.
- Временные нарушения работы центральной нервной системы, которые могут проявляться в виде головной боли, головокружения, «спутанности» мыслей.
- Кожные осложнения в виде зуда и покраснения.
- Боли в мышцах и общая слабость.
- Госпитальная пневмония.
- Травма зубов – связана с введением интубационной трубки больному.
Сколько времени пациент будет «отходить» от анестезии
При проведении лапароскопии желчного пузыря, врач-анестезиолог постоянно остается в операционной, контролирует концентрацию и глубину наркоза.
Когда оперирующий хирург говорит ему, что операция находится в стадии завершения, он медленно снижает концентрацию анестетиков, и пациент начинает постепенно просыпаться. Полностью просыпается больной через четыре часа, а вот тошнота, головная боль, слабость могут сохраняться на протяжении 24-36 часов.
Не стоит бояться общей анестезии при лапароскопии желчного пузыря. При правильной подготовке к этому оперативному вмешательству, негативные последствия и осложнения минимальны. Анестезиолог подбирает препараты и их дозировку индивидуально каждому своему пациенту, и старается сделать процесс восстановления максимально коротким и безболезненным.
Источник
Операция по удалению желчного пузыря осуществляется в случаях, когда в результате различных заболеваний орган уже не выполняет свою физиологическую функцию, а является лишь очагом хронической инфекции в организме, приводя к таким грозным осложнениям, как эмпиема, механическая желтуха, билиарный панкреатит, холангиогенные абсцессы печени, абдоминальный сепсис.
Цены на лапароскопию в частных клиниках колеблются в значительном интервале, но в государственных больницах операцию выполняют по полису бесплатно.
Определение
Лапароскопия желчного пузыря (цена операции в частных клиниках достаточно высока) представляет собой хирургический метод лечения, когда вмешательство на внутренних органах производят, не выполняя большого разреза кожи и подлежащих тканей, при помощи специальных инструментов через маленькие проколы или существующие анатомические отверстия.
Преимущества и недостатки
К преимуществам эндоскопии по сравнению с традиционными вмешательствами можно отнести следующие:
- Уменьшается травматичность операции. Отсутствует большой разрез тканей, следовательно, уменьшается кровопотеря, значительно меньше болевых ощущений у пациента в послеоперационном периоде. Соответственно, уменьшается количество вводимых препаратов (каждый из которых имеет побочные и токсические действия в той или иной мере).
- Снижается частота и тяжесть осложнений. Нагноение ран, образование послеоперационных грыж больших размеров практически не встречается в эндохирургии. Также значительно меньше частота спаечной болезни, застойных пневмоний, потому что благодаря щадящему доступу, пациенты не испытывают сильных болей после операции, встают и ходят уже в тот же день.
- Сокращается продолжительность нахождения в стационаре.
- Уменьшаются сроки утраты трудоспособности.
- Косметический эффект (рубцы после лапароскопических операций практически незаметны, что весьма важно, особенно, для женщин).
- Снижение стоимости лечения. За счет укорочения периода госпитализации, уменьшения количества необходимых медикаментов и быстрой реабилитации больных. Да, для выполнения лапароскопических операций необходимы специальные инструменты и оборудование, но при большом потоке больных все это окупится очень быстро. Из расходного материала на каждую операцию по удалению желчного пузыря требуется только несколько титановых клип (накладываются на желчный проток и сосуды вместо лигатур).

Однако, есть и определенные недостатки лапароскопии:
- Длительность операции может быть больше, чем при традиционной. Это зависит от мастерства хирурга, оснащенности операционной, а также от тяжести патологического процесса.
- Соответственно длительности операции, увеличивается и время наркоза, а это бывает не всегда благоприятно, особенно, у пациентов с сопутствующими заболеваниями.
- При лапароскопии повышается давление в брюшной полости (так как в нее накачивается углекислый газ для создания рабочего пространства, чтобы можно было манипулировать в животе инструментами, введенными через небольшие проколы), что может быть крайне нежелательно у пациентов с сердечно — сосудистыми и дыхательными заболеваниями, перенесшими острый инфаркт миокарда и т.д.
- При лапароскопии отсутствует тактильный контакт рук хирурга с патологическими измененными тканями, бывает сложно расценить изменения в них, невозможно, например, пропальпировать желчный проток или сосуд в воспалительном инфильтрате, поэтому частота повреждения холедоха, кровотечений в послеоперационном периоде несколько выше после лапароскопических операций. Вот почему иногда бывает, что пациент после наркоза видит у себя на животе большой разрез вместо ожидаемых небольших проколов. Грамотный хирург, оценив ситуацию, лучше перейдет на традиционную операцию (лапаротомию) “по благоразумию”, если увидит, что операцию рискованно продолжать лапароскопически.
Радикально выполнить лапароскопическую операцию при злокачественных заболеваниях желчного пузыря бывает невозможно даже в ведущих клиниках мира.
Показания и противопоказания
Лапароскопия желчного пузыря (цена всегда зависит от точности и класса применяемого оборудования) с совершенствованием техники, эндоскопического инструментария, применяется все шире, и на данный момент можно выделить следующие показания к манипуляциям из малого доступа:
- калькулезный холецистит (хронический и острый) — конкременты в желчном пузыре, вызывающие его воспаление;
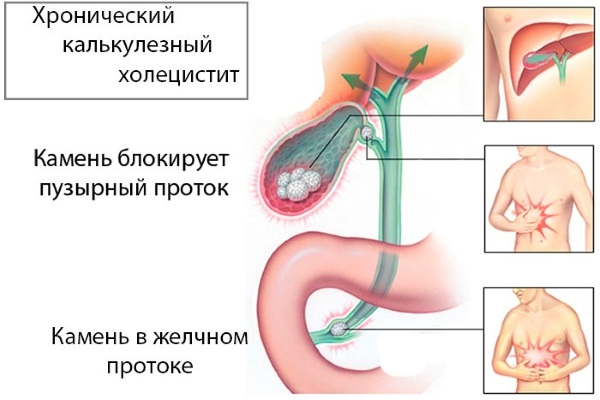
- отложение холестерина на стенках органа (холестероз);
- полипы (выросты на слизистой) желчного пузыря, так как очень высока опасность перерождения их в рак;
- аномалии развития органа (встречаются редко, например, дивертикулы).
Лапароскопия желчного пузыря имеет и свои противопоказания.
Абсолютные противопоказания:
- острый инфаркт миокарда;
- острые неврологические заболевания (инсульт);
- тяжелые нарушения в свертывающей системе крови;
- рак желчного пузыря (если диагноз точно установлен до операции, что бывает далеко не всегда, в 95% случаев этот диагноз ставят после гистологического исследования удаленного желчного пузыря);
- сильные воспалительные изменения в зоне шейки желчного пузыря (где проходит пузырный проток и пузырная артерия, и могут пересекать общий желчный (холедох) и общий печеночный проток, которые пересекать ни в коем случае нельзя), выраженный спаечный процесс после предыдущих операций;
- распространенный гнойный перитонит;
- большие сроки беременности.
К относительным противопоказаниям относят:
- Холедохолитиаз, холангит, механическая желтуха (наличие камня в общем желчном протоке, которое вызывает нарушение оттока желчи, желтуху и воспаление). Однако если оснащенность клиники и квалификация хирурга позволяет выполнить эндоскопически холедохолитотомию (рассечение протока), удаление камня из желчного протока и его дренирование, либо наложение билиодигестивного анастомоза (соустье желчного протока с кишкой), то в этом случае эндоскопическая операция не противопоказана.
- Острый панкреатит. Практически всегда воспаление в желчных путях вызывает и воспаление поджелудочной железы (панкреатит) — это следствие анатомической и физиологической близости указанных органов. Однако выраженность воспаления может быть разная. И если при легком билиарном панкреатите бывает достаточно несколько дней провести инфузионную и гипосекреторную консервативную терапию, после чего безбоязненно оперировать желчный пузырь, то при развитии тяжелого воспаления подежелудочной железы, панкреонекроза, может потребоваться сначала не только длительное лечение и реабилитация, но и операция на самой поджелудочной железе при развитии поздних гнойных осложений.

- Синдром Мириззи, представляющий собой результат наличия большого конкремента в желчном пузыре и длительно протекающего воспаления, когда желчный проток сдавливается извне камнем желчного пузыря, либо возникает патология в виде соустья между желчным пузырем и общим желчным протоком. Поэтому операция противопоказана, если в клинике отсутсвуют необходимые инструменты для наложения интракорпорального шва на холедох, либо для наложения билиодигестивного анастомоза.
- Холецисто-интестинальный свищ. Когда в результате длительного вопалительного процесса образуется патологическое соустье между желчным пузырен и тонкой или толстой кишкой (большой камень в желчном пузыре вызывает пролежень стенки пузыря, а позже она вообще разрушается). Ограничения при лапароскопии те же, что и при синдроме Мириззи.
- Склероатрофический желчный пузырь. Сложности связаны с утолщением стенки желчного пузыря, рубцовыми процессами в области шейки, что затрудняет дифференцировку трубчатых структур (пузырного протока, артерии и т.д.), соответственно, чревато развитием серьезных осложнений. Чаще выявляется интраоперационно, во время лапароскопии, в таких случаях хирург может перейти к открытой операции.
- Цирроз печени. Сложности при лапароскопии обусловлены увеличением печени (что затрудняет визуализацию и подход к желчному пузырю), а также нарушениями в свертывающей системе крови, которые появляются при декомпенсированном циррозе печени. Решение о способе операции (лапароскопия либо лапаротомия) принимает индивидуально в каждом случае оперирующий хирург, иногда уже интраоперационно.
- Острый холецистит при сроках более 72 ч. от начала заболевания. Сложности обусловлены выраженными явлениями воспаления, образованием инфильтрата (воспалительное сращение желчного пузыря с окружающими тканями: печень, большой сальник, 12-перстная кишка, толстая кишка, желудок), что делает невозможным дифференцировать органы и ткани. Операция также чревата большим числом осложнений. В данном случае целесообразно в качестве первого этапа операции провести чрезкожное дренирование органа под контролем УЗИ, а затем, после стихания явлений острого воспаления, выполнить лапароскопию и радикально удалить патологически измененный желчный пузырь.
- Перенесенные операции на органах верхнего этажа брюшной полости. Могут сопровождаться тяжелым спаечным процессом, при котором выполнить лапароскопические манипуляции не представляется возможным. В то же время умеренные плоскостные спайки могут быть рассечены лапароскопически, и удаление желчного пузыря произойдет вполне стандартно. В каждом конкретном случает решение о способе оперативного пособия — лапаротомия, либо лапароскопия, принимает оперирующий хирург уже во время операции (всегда начинают с лапароскопии, а затем возможна конверсия с переходом на традиционную методику).
- Псевдотуморозный панкреатит. Воспаление поджелудочной железы, характеризующееся резким увеличением в объеме ткани железы, что препятствует нормальной визуализации желчного пузыря и структур в области его шейки. Решение о способе операции принимается также строго индивидуально оперирующим хирургом.

- Язвенная болезнь. В послеоперационном периоде возможно обострение заболевания, развитие таких осложнений, как кровотечение, прободение. Поэтому перед плановой операцией пациентам всегда выполняют гастроскопию, и при наличии язвы в желудке и 12-перстной кишке, сначала добиваются ее эпителизации, а затем оперируют больного. Это не всегда выполнимо при экстренных показаниях к операции.
Ранее звучавшее противопоказание, такое как ожирение III- IV степени, сейчас наоборот относят к показаниям. Так как открытое традиционное вмешательство – лапаротомия (особенно, при остром воспалении) при ожирении зачастую чревато тяжелейшими осложнениями.
Практически всегда обширная рана с выраженной жировой клетчаткой нагнаивается, вплодь до флегмоны передней брюшной стенки, что вызывает тяжелейшую интоксикацию, быстро прогрессирует полиорганная недостаточность. У большинства больных с ожирением диагностируют и сахарный диабет, а это еще больше ухудшает заживление.
Даже качественно ушитая лапаротомная рана у больных с морбидным ожирением зачастую не выдерживает, лигатуры рвутся, возникает эвентрация (расхождение раны и выпадение внутренних органов под кожу или на поверхность тела), что ведет за собой повторные операции или более поздние осложнения — послеоперационные вентральные грыжи больших размеров.
Поэтому в настоящее время препятствием к лапароскопии при ожирении может быть только техническая невыполнимость (если длины эндоскопических инструментов не хватает, чтобы подойти через проколы к зоне операции).
Подготовка
Подготовка к операции предполагает соблюдение диеты. Следует избегать продуктов, вызывающих брожение и повышенное газообразование в кишечнике (грибы, капуста, черный хлеб, цельное молоко). Вечером накануне операции пациенту бреют живот, делают очистительную клизму и инъекцию седативного препарата (сибазон, реланиум и иные седативные препараты).
Сколько длится
Длительность операции очень вариабельна в зависимости от характера патологического процесса, анатомических особенностей пациента и т.д. и колеблется в среднем от 30 мин до 3 часов.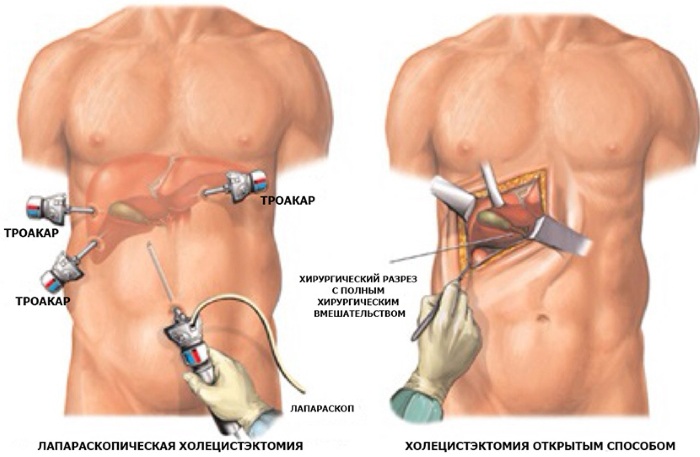
А при необходимости расширения объема операции (разделение спаек, вскрытие желчного протока, удаление из него конкрементов, наложение анастомоза между желчным протоком и кишкой) может длится и более 3 ч. Возможен переход на открытую операцию.
Наркоз
Желчный пузырь удаляется только под общей анестезией, так как операция выполняется в брюшной полости, да еще и при повышенном давлении за счет нагнетания углекислого газа, а брюшина это орган, в котором находится больше всего болевых рецепторов в человеческом организме в расчете на кв. см.
Применяют комбинированный наркоз с миорелаксантами, при этом пациент подключен к аппарату искусственной вентиляции легких. При этом цена проводимой лапароскопии не особенно зависит от анестезиологического обеспечения.
Как проходит операция
После того, как пациент введен в наркоз, выполняют первый разрез в области пупка, длиной 1 см, через него в брюшную полость заводят троакар, нагнетают углекислый газ, после чего через этот же троакар вводят камеру с осветителем, выполняют лапароскопию: визуально оценивают характер патологического процесса, выраженность спаек и т.д., остальные инструменты вводят через троакары под контролем зрения (их расположение может несколько отличаться, смотря по какой методике оперируют – американской или французской).
Всего делают 4 прокола, 2 из которых по 5 мм и 2 по 10 мм. Затем выделяют желчный пузырь из сращений (если необходимо), накладывают клипы из титана на пузырный проток и пузырную артерию, пересекают их, и выполняют удаление желчного пузыря из ложа на висцеральной поверхности печени при помощи электрокоагуляции.
 Лапароскопия желчного пузыря
Лапароскопия желчного пузыря
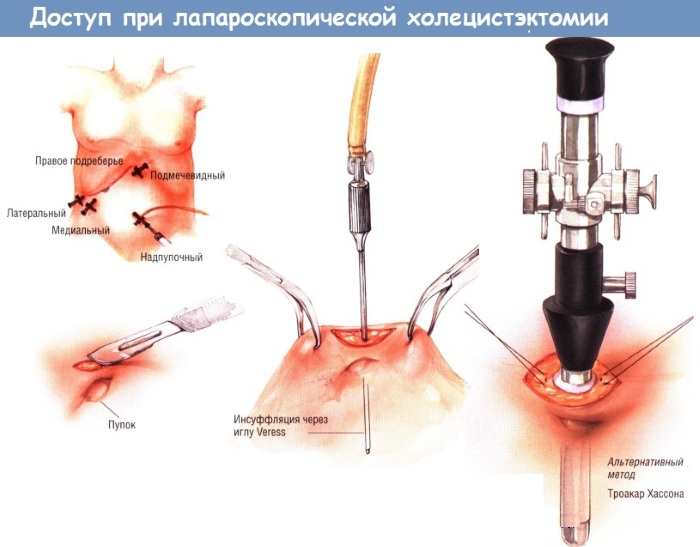
После чего извлекают желчный пузырь из брюшной полости. В конце операции выполняется санация и дренирование ложа желчного пузыря (дренаж выводят через 1 из проколов, обычно в правой подвздошной области). Далее следует этап десуффляции (удаление углекислого газа из брюшной полости), а также ушивание проколов.
Послеоперационный период
Лапароскопия желчного пузыря (цена операции включает в себя и стоимость содержания больного в стационаре) далеко не самое травматичное хирургическое вмешательство. После выведения пациента из наркоза, его обычно переводят в палату хирургического отделения в тот же день. К вечеру можно садится, вставать, ходить, питаться жидкой пищей, не горячей, в умеренном количестве.
Дренаж удаляют чаще на следующий день, но при наличии гнойного воспаления, выраженного спаечного процесса (когда в результате разделения спаек повышается травматичность операции, выражена кровоточивость тканей), дренаж может находиться в брюшной полости до 5-7 дней и даже более.
Если выполнялось дренирование желчного протока (чаще при холедохолитиазе), такой дренаж может функционирвать в течение нескольких месяцев.
Возможные осложнения
- повреждения внепеченочных желчных протоков (при лапароскопии частота этого осложнения 6 случаев на 1000 операций);
- кровотечение, что служит наиболее частой причиной конверсии (перехода на открытую операцию);
- гнойные осложнения редки по сравнению с открытой операцией (осложнение пропорционально длине разреза), иногда при тяжелом холецистите, желчном перитоните
